Миастения и болезнь паркинсона связь с медиаторными системами мозга
Ключевое различие между болезнью Паркинсона и Миастенией заключается в том, что, Миастения является аутоиммунным заболеванием, которое связано с продуцированием аутоантител в организме, тогда как Болезнь Паркинсона не имеет аутоиммунного компонента в своем патогенезе.
И болезнь Паркинсона, и Миастения являются неврологическими расстройствами, которые очень ухудшают качество жизни пациента. Болезнь Паркинсона является двигательным расстройством, характеризующимся снижением уровня допамина в мозге. С другой стороны, Миастения — это аутоиммунное заболевание, характеризующееся выработкой антител, которые блокируют передачу импульсов через нервно-мышечное соединение.
- Обзор и основные отличия
- Что такое болезнь Паркинсона
- Что такое болезнь Миастения
- В чем разница между болезнью Паркинсона и Миастенией
- Заключение
Болезнь Паркинсона является двигательным расстройством, характеризующимся сниженным уровня допамина в мозге.
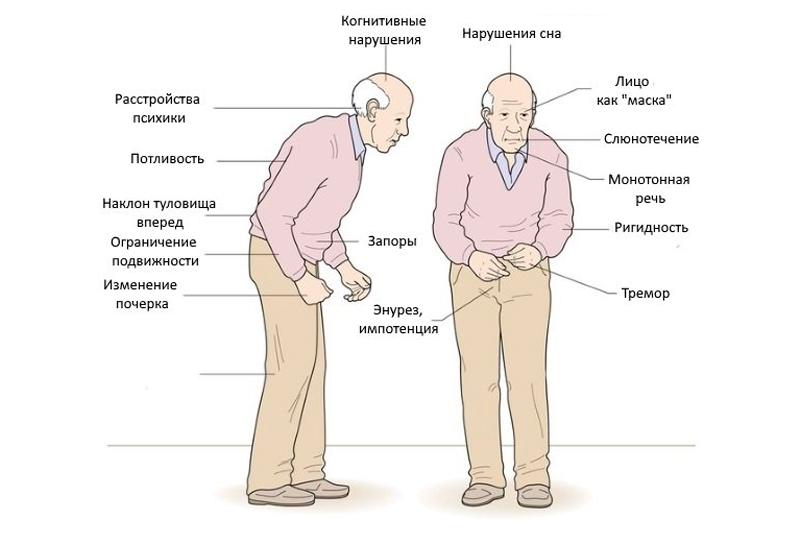
Болезнь Паркинсона
По поводу п ричины этого по-прежнему ведутся споры. Риск болезни Паркинсона значительно увеличивается с возрастом. Н аследование этого заболевания пока не выявлено.
Патология
Клинические признаки
Диагностика
Нет лабораторного теста для точного определения болезни Паркинсона. Поэтому диагноз основывается исключительно на признаках и симптомах, выявленных в ходе клинического обследования. В большинстве случаев, снимки МРТ, отклонений не показывают.
Лечение
Во-первых, важно информировать пациента и его семью об этом состоянии. Использование таких препаратов, как агонисты дофаминовых рецепторов и леводопа, которые восстанавливают дофаминовую активность мозга, может облегчить двигательные симптомы. Кроме того, необходимо надлежащим образом управлять нарушениями сна и психотическими эпизодами.
Антагонисты дофамина, такие как нейролептики, могут вызывать симптомы болезни Паркинсона. Паркинсонизм — это собирательный термин для обозначения этого состояния.
Миастения (или Миастения Гравис) является аутоиммунным заболеванием, характеризующимся выработкой антител, которые блокируют передачу импульсов через нервно-мышечное соединение. Эти антитела связываются с ацетилхолиновыми рецепторами, предотвращая связывание ацетилхолина в синаптической щели с этими ацетилхолиновыми рецепторами. Женщины страдают от этого заболевания в пять раз чаще, чем мужчины. Существует также значительная связь с другими аутоиммунными расстройствами, такими как ревматоидный артрит, СКВ (системная красная волчанка) и аутоиммунный тиреоидит.
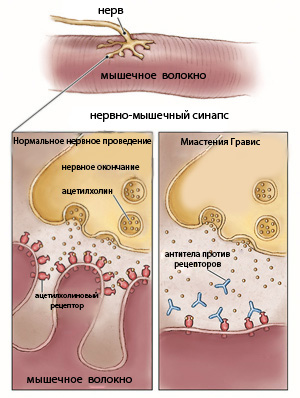
Механизм развития Миастении
Клинические особенности
- Слабость мышц проксимальных конечностей, экстраокулярных мышц и бульбарных мышц
- Наличие утомляемости и периодическое появление мышечной слабости
- Отсутствие мышечной боли
- Рефлексы также быстро пропадают
- Диплопия, птоз и дисфагия
- Не влияет на сердце, но может повлиять на дыхательные мышцы
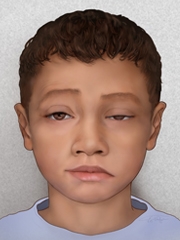
Миастения Гравис
Диагностика
- Антитела к ацетилхолиновым рецепторам в сыворотке крови
- Тест Тенсилона, при котором введение дозы эдрофония вызывает временное снижение симптомов, которое длится около 5 минут.
- Осмотр пациента и его истории болезни
- СОЭ (скорость оседания эритроцитов) и СРБ (с-реактивный белок)
Лечение
- Введение антихолинэстераз, таких как пиридостигмин
- Приём иммунодепрессантов, таких как кортикостероиды (для пациентов, которым не помогают антихолинэстеразы)
- Тимэктомия
- Плазмаферез
- Внутривенные иммуноглобулины
Для точной идентификации болезни Паркинсона нет никакого лабораторного теста. Тем не менее, такие исследования, как антитела к ацетилхолиновым рецепторам в сыворотке крови, тест Тенсилона, осмотр пациента и его истории болезни, СОЭ и СРБ, могут помочь диагностировать Миастению. Кроме того, антихолинэстеразы, такие как пиридостигмин, иммунодепрессанты, такие как кортикостероиды, тимэктомия, плазмаферез и внутривенные иммуноглобулины, могут помочь справиться с Миастенией. С другой стороны, такие лекарства, как агонисты дофаминовых рецепторов и леводопа, которые восстанавливают дофаминовую активность мозга, могут облегчить двигательные симптомы при болезни Паркинсона.
Паркинсонизм и Миастения являются неврологическими расстройствами, которые очень ухудшают качество жизни пациента. Основное различие между болезнью Паркинсона и Миастенией заключается в их аутоиммунном компоненте.
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Капельные вливания используют при внутривенном введении больших объемов жидкости.
Терапия больных ОА должна проводиться с использованием системно назначаемых лекарственных препаратов
(медикаментозная коррекция, динамический контроль)
Нужен хороший платный невролог в Москве? Приходите к нам! В нашей клинике неврологи ведут приемы без выходных.
- Новости
- Болезнь Паркинсона
- Болезнь Паркинсона

У паркинсонизма два признака:
Эти два признака обычно присутствуют вместе, но кардинальным главным и первым появляющимся признаком, является нарушение тонусу мышечного. Прежде всего, именно то, что называют параличом, и только потом присоединяются дрожательные движения.
Симптомы
В мозге есть зоны, которые впрямую командуют делать то или иное движение так называемые моторная зона – это кора. И дальше по пирамидным путям, эта команда устремляется к мышцам фактически в спинной мозг, а потом по межреберным пространствам к мышцам. Но есть экстрапирамидные части ЦНС, которые ответственны за очень тонкие движения. Часть деятельности этой системы направлена на то, чтобы вовремя останавливать движения. Когда работа нарушается, то мы не можем тонко регулировать деятельность.
Паркинсон еще 200 лет назад детально описал это заболевание. И до сих пор неврологи пользуются клинической картиной данного заболевания.
Нарушение синтеза части медиаторов, связывающие вещества воедино, именно в экстрапирамидной системе, приводит к возникновению нарушений, которые называют болезнью Паркинсона.
В настоящее время болезнь, и причины возникновение до конца не исследованы. Ученые выделяют ряд теорий, и причин возникновения заболевания:
• отравление тканей мозга токсинами;
• нарушение в работе печени и почек;
• нехватка витамина D;
• дегенерация клеток мозга из-за мутаций;
• вирусные и бактериальные инфекции;
Сегодня Паркинсон лечится:
Когда поняли, что является сутью этой проблемы, разрушение подкорковых ядер в которых вырабатывается дофамин. Создали лекарство, которое синтетическим путем замещает вещество, и начали применять его в виде таблеток.
На ранних стадиях заболевания лечится таблетками. И лечение очень эффективно. На поздних стадиях, лечение проводится оперативным вмешательством.
На сегодняшний день есть операция, когда электростимулятор (батарейка) вводится в грудную мышцу пациента, а электроды направлены прямо в мозг человека. На операции человек находится в сознании, так как мозг не имеет нервных окончаний, и врачи прицельно точно вставляют в мозг электроды. После вживления проводников, происходит стимуляция с определенной частотой нервными импульсами, определенных зон головного мозга. После таких операций дрожание резко уменьшается или проходит совсем. Следует подчеркнуть, что диагностика на ранних стадиях, а также эффективное лечение значительно улучшит качество жизни.
Но выбор за каждым человеком хочу, буду дрожать всем телом, хочу, буду лечиться.

Миастения — причины
Распространённость миастении составляет 4 случая на 100 тыс. населения. Примечательно, что в молодом возрасте болезнь чаще поражает женщин и девочек-подростков, в пожилом возрасте и мужчины, и женщины заболевают с гендерной частотой 1:1.
Причина, по которой развивается миастения гравис, ещё до конца не изучена. На сегодняшний день спровоцировать развитие болезни могут следующие факторы:
- Патология вилочковой железы или тимуса, а также других желез (надпочечников, гипофиза, щитовидной).
- Мутации в генах, кодирующих работу нервно-мышечных синапсов.
- Экзогенные причины (переохлаждение, частые стрессы, физическое перенапряжение, инфекции, аутоиммунные заболевания).
Более чем у 60% пациентов с выявленной миастенией наблюдается патология тимуса (вилочковой железы) – гиперплазия или тимома.
Это происходит из-за:
- выработки собственных антител к ацетилхолиновым рецепторам;
- недостаточной выработки ацетилхолина;
- чрезмерной активности фермента ацетилхолинэстеразы, которая разрушает медиатор.
При гиперплазии тимуса возникает избыточное выделение в кровь гормона тимина, который запускает каскад аутоиммунных реакций, приводящих к разрушению мышечных рецепторов из-за повышенной выработки холинэстеразы и антител.

Механизм развития болезни происходит на уровне нервно-мышечного синапса: блокируется импульс, проходящий от нейрона к миоциту – сокращения мышц не происходит. Чаще других поражаются мышцы век, туловища и конечностей, жевательные мышцы.
Клиническая картина
Первые симптомы миастении связаны с избирательным нарушением функций отдельных групп мышц. Нередко болезнь дебютирует с поражения мышц глаз – офтальмологический синдром: к концу рабочего дня пациент может ощущать временное двоение в глазах (диплопию), опущение верхнего века (птоз), затруднения при вращении глазными яблоками.

Если мышечные изменения не распространяются дальше области глаз, данная форма заболевания носит название глазная миастения. Если же мышечная слабость прогрессирует, в патологический процесс вовлекаются и другие группы мышц – мимические, глотательные, мышцы шеи, туловища и конечностей, развивается генерализованная форма миастении.
Выделяют 4 формы миастении, которые характеризуются определённой клинической картиной:
- Генерализованная – повышенная утомляемость и слабость вплоть до пареза или паралича развивается практически во всех группах мышц. Если болезнь развивается постепенно, то в её начале пациенты могут предъявлять жалобы на двоение в глазах или птоз к концу дня после зрительной нагрузки. Кроме зрительных расстройств, может нарушаться глотание, речь, развиваться слабость в конечностях, приводящая к парезам или параличам, страдают мышцы шеи, из-за чего заболевшим становится трудно удерживать голову. Наиболее тяжелыми симптомами данного недуга являются удушье, обусловленное слабостью дыхательной мускулатуры, и расстройства сердечной деятельности.
- Бульбарная – форма миастении гравис, характеризующаяся патологическими изменениями в центрах ствола головного мозга, сопровождающаяся нарушениями речи, глотания, жевания.
- Глазная – при данной патологии изолированно страдают мышцы глаз: пациенты предъявляют жалобы на двоение, нависание верхнего века, косоглазие. Функции мышц туловища, глотки, конечностей не нарушаются.
- Туловищная – проявления данной формы включают в себя поражение мышц конечностей, живота, груди.
По своему течению болезнь бывает:
- Злокачественной – от начала появления симптомов до тяжёлых расстройств дыхания, глотания проходит около двух недель.
- Прогрессирующей – болезнь развивается постепенно, медленно, однако её симптомы неуклонно прогрессируют, и состояние пациента ухудшается.
- Стационарной (непрогрессирующей) – длительное время состояние пациента остается стабильным, без отрицательной или положительной динамики мышечной патологии.
- Эпизодической – мышечные нарушения носят временный, преходящий характер. Они могут возникать при ослаблении иммунитета, на фоне стресса, перенесённой инфекции, интоксикации. После стабилизации общего состояния пациента симптомы заболевания могут бесследно исчезать.
Квинтэссенцией клиники заболевания являются миастенические кризы – резкие ухудшения состояния пациентов, при которых симптомы болезни резко нарастают. Кризы могут быть спровоцированы недостаточностью терапии, изменением дозировки принимаемых лекарственных средств, инфекцией, физическим или психоэмоциональным напряжением.
Чаще кризы возникают у пациентов, страдающих генерализованной или бульбарной формой миастении. О наступлении криза свидетельствует резкое нарастание мышечной слабости, появление или усугубление дыхательных расстройств, нарушение глотательных движений, афония. Пациенты напуганы и тревожны из-за резкого ухудшения самочувствия.
Без оказания неотложной медицинской помощи сознание больных может изменяться: становиться сопорозным или коматозным, возникают расстройства сердечной деятельности (тахикардия, падение артериального давления, жизнеугрожающие аритмии).
Диагностика миастении
Диагностика основывается на клинической картине, а также лабораторных и инструментальных методах исследования, специфических пробах.
Важное диагностическое значение имеют:
- Прозериновая проба – пациенту вводят под кожу 1-3 мл 0,05%-го раствора прозерина. Если миастения имеется, то после инъекции её признаки на 2-3 часа уменьшаются: двигательная активность на время улучшается.
- Проба с открыванием глаз, высовыванием языка – пациент в течение 40 раз поочередно открывает и закрывает глаза либо 40 раз высовывает язык. Положительный результат пробы, подтверждающий диагноз, наблюдается, если после этих упражнений появляется птоз, возникают нарушения речи, ограничение объёма языка.
- Электромиография – это высокоинформативный инструментальный метод исследования, позволяющий исследовать потенциалы отдельных мышечных волокон. При миастении наблюдается временное снижение амплитуды мышечного ответа.
- Пневмомедиастинография – позволяет выявить изменения в тимусе у большинства пациентов.
- Серологическое исследование крови – у 90% заболевших генерализованной формой и у 70% с глазным синдромом выявляются антитела к холинорецепторам постсинаптической мембраны.

Для точной постановки диагноза, помимо клинических симптомов, врачу необходимо иметь не менее 2-3 подтверждающих диагностических тестов с положительным результатом, а также заключение серологического исследования крови.
Лечение миастении
Лечение и прогноз миастении в каждом случае индивидуален и зависит от формы болезни, характера её течения. Терапия требует индивидуального подхода: врач должен учесть особенности конкретного пациента, стадию заболевания, сопутствующую патологию.
На сегодняшний день терапия заболевания может проводиться консервативно (при помощи лекарств) и хирургически.
Хороший терапевтический эффект в лечении демонстрируют антихолинэстеразные средства. Клинические исследования показали, что у пациентов с локальными формами миастении применение данной группы лекарств позволяет стабилизировать течение заболевания.
К ингибиторам антихолинэстеразы относят:
- Прозерин 15 мг внутрь или 0,05%-й раствор по 2-3 мл подкожно.
- Калимин 30-60 мг 3-6 раз в день.
Препараты данной группы способствуют накоплению ацетилхолина в синаптической щели за счет торможения его разрушения.
В терапии миастении применяются и другие фармакологические группы медикаментозных средств:
- Гормональные препараты: Преднизолон курсами в высоких дозах на протяжении 1-2 недель, а затем постепенный переход к дозе 5-15 мг ежедневно или 10-30 мг через день.
- Цитостатики: Азатиоприн по 50-150 мг в сутки, Циклоспорин до 5мг/кг в сутки.
- Иммуноглобулины в/в из расчета 0,4г/кг/сут в течение 5 дней.
- Анаболические стероиды (могут назначаться мужчинам): Ретаболил по 1-2 инъекции в неделю, а затем по 1 введению через каждые 3-4 недели.
Назначенную врачом схему лечения нельзя корректировать или отменять. Препараты необходимо принимать лишь в той дозировке, которая рекомендована специалистом.
Лечение народными средствами не оказывает должного действия в терапии заболевания и может нанести больше вреда, чем пользы.
В случае неэффективности консервативного лечения, при неуклонном прогрессировании заболевания, наличии генерализованной формы заболевания у пациентов в возрасте до 70 лет, а также при диагностировании тимомы может быть рекомендовано удаление вилочковой железы.
Хороший прогноз оперативное вмешательство имеет у молодых пациентов с давностью болезни до пяти лет: у 80% прооперированных наблюдается улучшение состояния и стойкая ремиссия (пять и более лет). У многих пациентов после радикальной операции получается и вовсе уйти от медикаментозного приема антихолинэстеразных препаратов или существенно снизить их дозировку.
Противопоказаниями к операции являются декомпенсированные соматические заболевания, нерезектабельная злокачественная опухоль с множественными метастазами в другие органы, возраст старше 70 лет. Зачастую при глазной форме миастении хирургическое лечение оказывается неэффективным.
Если операция производится по поводу опухоли тимуса, то до и после хирургического вмешательства пациент проходит курсы лучевой терапии.
При развитии криза заболевания пациентам следует оказывать квалифицированную медикаментозную помощь в стационарных условиях, а если имеет место угнетение дыхания – то в отделении реанимации и интенсивной терапии.
При любых нарушениях со стороны органов дыхания или при возникновении дисфагии следует перевести пациента на искусственную вентиляцию легких во избежание паралича дыхательной мускулатуры. Круглосуточно проводится мониторинг частоты дыхания, ЧСС, насыщения крови кислородом.
Пациентам с миастеническим кризам проводят пульс-терапию глюкокортикостероидами, назначают высокие дозы антихолинэстеразных препаратов до улучшения самочувствия. После купирования острого состояния корректируют базисную схему лечения, уходя от высоких доз лекарственных средств.
Прогноз
На сегодняшний день при успешном лечении прогноз даже при тяжёлых формах миастении стал во много крат благоприятнее.
Пациенты с непрогрессирующей, эпизодической, глазной формой при поддерживающей терапии ведут полноценный образ жизни и доживают до старости.
Менее благоприятен прогноз при наличии опухоли тимуса, при заболевании с частыми кризами в анамнезе. Кризовое течение может привести к развитию острой дыхательной недостаточности и вызвать летальный исход.
Для подготовки статьи использовались следующие источники:
1. Быков Ю. Н. Смолин А. И. Лечение и реабилитация больных миастенией // Сибирский медицинский журнал – 2013 – №4
2. Конькова Д. Ю. История исследования миастении — от описания симптомов до изучения патогенеза // Дальневосточный медицинский журнал – 2015
3. Скворцов М. Б. Смолин А. И. Миастения. Хирургическое лечение и его эффективность // Acta Biomedica Scientifica – 2012 – №4(86)
Миастения – аутоиммунное заболевание, которое проявляется слабостью мышц. Болезнь развивается вследствие нарушения передачи импульса между нейронами и мышечными волокнами. Патологический процесс развивается одновременно с гиперплазией вилочковой железы. Чаще заболевание диагностируют у женщин после двадцати лет, но в отдельных случаях оно встречается у детей, юношей и лиц престарелого возраста.
Неврологи Юсуповской больницы проводят диагностику миастении с помощью современных методов инструментальной диагностики. Для лечения используют новейшие лекарственные препараты и немедикаментозные методы терапии. Специалисты клиники физической реабилитации индивидуально составляют комплекс гимнастических упражнений, способствующих увеличению силы мышц.

Причины
Учёные выделяют две основные причины миастении: врождённую генную патологию и воздействие провоцирующих факторов. Врождённая форма заболевания связана с мутацией в геноме пациента, в результате которой по синапсам (специальным переходникам, которые доставляют импульс по назначению) прекращается передача информации.
Приобретенная форма заболевания возникает под воздействием следующих провоцирующих факторов:
- Доброкачественных или злокачественных новообразований;
- Аутоиммунных заболеваний (дерматомиозита, склеродермии);
- Неадекватных физических нагрузок;
- Постоянных стрессов;
- Вирусных заболеваний.
- Травм;
- Стресса;
- Острых инфекций;
- Некоторых лекарственных препаратов.

Врач-невролог, доктор медицинских наук
По последним данным, на долю миастении приходится 0,5-5% случаев на 100 тысяч населения. Миастения в 2-3 раза чаще поражает женщин. В большинстве случаев заболевание дебютирует в возрасте до 40 лет. Пациенты с миастенией становятся инвалидами 1 или 2 группы в 30% случаев. В России на долю болезни приходится 2,5% случаев. Точные причины развития миастении до сих пор неизвестны. Врачи выделяют предрасполагающие факторы, наличие которых повышает риск развития заболевания.
Диагностика миастении может затягиваться в связи с разнообразием клинических проявлений. В Юсуповской больнице для обследования пациентов используется новейшее оборудование: КТ, МРТ, ЭЭГ. Для уточнения диагноза проводится серологическое исследование крови в условиях современной лаборатории. Благодаря комплексному подходу опытные врачи выявляют миастению на любых этапах развития. Каждому пациенту разрабатывается индивидуальный план лечения. Такой подход позволяет добиться положительных результатов за минимальное количество времени.
Также в Юсуповской больнице доступно купирование миастенического криза в условиях реанимации и интенсивной терапии. Используемые препараты отвечают стандартам безопасности и качества.
Признаки заболевания у взрослых
Клинические признаки миастении могут проявляться эпизодически. В остальное время пациент находится в состоянии ремиссии (симптомы заболевания не выражены). Это характерно для глазной формы миастении.
Записаться на приём к неврологу Юсуповской больницы следует при наличии следующей неврологической симптоматики:
Быстрой утомляемости при пережёвывании пищи, ходьбе, работе за компьютером или чтении;
Нарушением мимики лица, речи, голоса;
Расстройства двигательной функции.
В дебюте заболевания клиническая картина настолько не выражена, что человек не обращает особого внимания на имеющиеся отклонения. Из-за постоянной занятости и сильной загруженности дома, на работе больные обращаются к врачу, когда проявления болезни становятся заметными.
Неврологи выделяют 3 группы симптомов миастении у взрослых:
К глазным проявлениям болезни относится птоз (опущение века), диплопия (двоение в глазах), отклонение в сторону глазных яблок при их движении. При увеличении нагрузки нервная симптоматика усугубляется, пациент ощущает головную боль, болезненность в глазах.
Мышечные признаки миастении проявляются слабостью в различных группах мышц:
Гипомимией – слабостью мимической мускулатуры, когда у пациента возникают проблемы с надуванием щёк, улыбкой, зажмуриванием;
Бульбарным синдромом – нарушением глотания, которое приводит к тому, что пациент закашливается во время приёма пищи, давится, гнусавит во время разговора, а его речь становится малопонятной;
Жевательной слабостью – у пациента возникают трудности с пережёвыванием пищи, он быстро устаёт, а нарушение процесса питания усугубляется при отвисании нижней челюсти;
Слабостью в шее и туловище – больному всё тяжелее становится удерживать голову, которая запрокидывается или свисает;
Слабостью в конечностях – в связи с тем, что преимущественно страдают разгибательные мышцы, у пациента возникает бессилие после сильных нагрузок.
Дыхательные нарушения проявляются ослаблением мышц диафрагмы, гортанной и межреберной мускулатуры. В этом случае возникает необходимость в подключении больного к аппарату искусственной вентиляции лёгких. Пациентов госпитализируют в отделение реанимации и интенсивной терапии круглосуточно независимо от дня недели.

Формы болезни
Неврологи выделяют следующие формы миастении у взрослых:
Глазная форма миастении проявляется поражением мышечных волокон, отвечающих за движения глазного яблока, поднятие и удерживание верхнего века. Эти функции нарушаются при возрастании физической нагрузки, стрессовой ситуации, после приёма антихолинэстеразных средств.
Для бульбарной формы миастении характерно нарушение процесса пережевывания пищи, глотания, речи. Голос пациента становится охриплым, гнусавым. Поскольку мимика выражена минимально, создаётся впечатление, что человек внешне выглядит значительно моложе своих лет. Его улыбка напоминает оскал.
При генерализованной форме миастении поражаются все мышцы. Они вовлекаются в патологический процесс постепенно. Сначала нарушаются движения глазными яблоками, затем функция мимических и шейных мышц. Спустя некоторое время в патологический процесс вовлекается мускулатура опорно-двигательного аппарата.
Миастенический криз может развиться независимо от формы заболевания и степени тяжести двигательных нарушений. У пациента внезапно возникает двоение в глазах, резкая слабость и нарушение активности гортани. Ему становится трудно говорить, дышать, глотать. Пульс учащается. Усиливается слюноотделение. В тяжёлых случаях расширяются зрачки, учащается сердцебиение, наступает паралич с сохранением чувствительности.
Редкая разновидность миастении – синдром Ламберта-Итона. Заболевание характеризуется нарушением нервно-мышечной передачи. Это приводит к утомляемости, миалгии (боли в мышцах), параличу глазодвигательной мышцы, вегетативным расстройствам. Этот синдром развивается у больных мелкоклеточным раком лёгких, другими злокачественными опухолями. У пациентов часто возникает затруднение при подъеме из сидячего или лежачего положения.
Миастения Гравис, или псевдопаралитическая миастения, развивается на фоне нарушения функции эндокринной системы и аутоиммунных заболеваний – волчанки, ревматоидного артрита. Она бывает следующих видов: врождённая, новорождённых, юношеская, генерализованная миастения взрослых.
Детская миастения
Симптомы миастении у детей отличаются от признаков заболевания у взрослых. Врождённую миастению определяют уже на этапе внутриутробного развития плода: он почти или совсем неактивен. После рождения вследствие того, что ребёнок не может дышать, он погибает. Миастения новорожденных проявляется следующими признаками:
Младенец быстро сосет молоко. Его ротик постоянно приоткрыт, взгляд неподвижный, глотание затруднено.
Ранняя детская миастения диагностируется у детей в возрасте до двух лет. Симптомы заболевания схожи с проявлениями миастении у взрослых:
При вовлечении в патологический процесс дыхательных мышц ребёнок становится пассивным. Если поражаются жевательные мышцы, он может полностью отказаться от еды.
Детская и юношеская миастения поражает детей в возрасте от двух до десяти лет. Заболевание чаще выявляют у девочек. Симптомы схожи с ранним детским типом болезни. Отличие заключается в диагностике: ребёнка старшего возраста проще расспросить о симптомах, что позволяет скорее начать терапию.

Методы диагностики
Чтобы установить точный диагноз и выяснить причины возникновения нарушений нервных функции, неврологи Юсуповской больницы проводят комплексное обследование пациента. Оно включает:
Общий и неврологический осмотр;
Пальпацию, перкуссию и аускультацию;
Врачи клиники неврологии назначают следующие лабораторные и инструментальные исследования:
Клинический и биохимический анализ крови;
Электромиографию, с помощью которой проводят оценку состояния мышц;
Генетический скрининг, позволяющий установить наличие мутационного гена в цепочке ДНК;
Электронейрографию, с помощью которой проверяют скорость передачи импульсов;
Магнитно-резонансную томографию, предоставляющую данные о наличии гиперплазии вилочковой железы, опухолевидных новообразований.
Также проводят тест на скорость утомляемости. Врач предлагает пациенту быстро выполнить жевательные движения челюстью, махать конечностями, сжимать и разжимать кисти на руках, быстро приседать. При выполнении протеиновой пробы пациенту под кожу вводят специальное вещество. В течение получаса человек ощущает значительный физический подъем. У него проходит усталость. Это состояние длится недолго. После действия препарата симптомы миастении возвращаются.
Декремент-тест представляет собой метод исследования процесса передачи нервно-мышечного импульса. Он направлен на изучение пяти групп мышц. На каждую из них воздействуют искусственным провокатором, вызывающим ритмическое сокращение мышечных волокон. При любой форме миастении частота ответов будет низкой.
Для проведения серологического теста пациент за 4 часа до приёма пищи сдаёт кровь для получения сыворотки. Лаборанты проводят иммуноферментный анализ. С помощью этого теста у 90% больных миастенией обнаруживают антитела к ацетилхолиновому рецептору.
К фармакологическим критериям диагностики относится прозериновая проба. Врачи для её проведения используют прозерин или калимин-форте. У 15% больных миастенией при проведении процедуры полностью компенсируются двигательные расстройства.
Комплексная терапия
Неврологи Юсуповской больницы проводят терапию миастении новейшими лекарственными препаратами, которые оказывают эффективное действие и обладают минимальным спектром побочных эффектов. Все медикаменты зарегистрированы в РФ. Благодаря сотрудничеству врачей Юсуповской больницы с научно-исследовательскими институтами пациенты клиники неврологии имеют уникальную возможность получать новейшие препараты, которые проходят последний этап клинического исследования.
Неврологи для лечения миастении применяют следующие фармакологические препараты:
В большинстве случаев врачи клики неврологии избирают трёхступенчатую тактику лечения миастении. Она включает компенсацию нервно-мышечной передачи, коррекцию аутоиммунных нарушений, воздействие на вилочковую железу. Компенсацию нервно-мышечной передачи осуществляют препаратами калия. Они усиливают синтез ацетилхолина. Лекарства этой фармакологической группы могут использоваться на всех этапах терапии. При длительных периодах ремиссии их назначают с целью профилактики обострения.
Пульс-терапию глюкокортикоидами неврологи проводят при неэффективности предыдущих лекарственных средств, в процессе подготовки к оперативному вмешательству и для борьбы с бульбарными осложнениями. Дозировку врач рассчитывает индивидуально каждому пациенту.
Для воздействия на вилочковую железу используют цитостатики. При кризах или дыхательной недостаточности в Юсуповской больнице больным миастенией проводят сеансы плазмафероза. Одной из новых методик терапии является криофероз. Использование низких температур позволяет очистить кровь и избавиться от вредных веществ.
Также для лечения миастении применяют иммуносорбцию (извлечение антител из крови), гамма-облучение тимуса (воздействие на вилочковую железу радиоактивным излучением), физиотерапевтические процедуры:
Стимуляцию мышц током;
При неэффективности консервативной терапии хирурги выполняют операцию тимэктомию – удаление вилочковой железы. Существуют три основных метода проведения данного хирургического вмешательства:
Транстернальный – вилочковую железу удаляют через разрез грудины;
Трансцервикальный – удаление тимуса выполняют через надрез у основания шеи;
Роботизированная хирургия – операция выполняется с использованием роботизированных манипуляторов.
У 75% пациентов после хирургического вмешательства отмечается значительное улучшение состояния здоровья.

Диетотерапия и коррекция образа жизни
Больным миастенией неврологи назначают специальную диетотерапию. Её цель – повышение защитной функции организма. Блюда должны содержать большое количество калия, фосфора, кальция и витаминов.
Из меню исключают жирные и жареные блюда, копчения, консервы. Пациентам рекомендуют отказаться от употребления спиртных напитков. Также пациентам следует выполнять следующие рекомендации врача:
Отказаться от вредных привычек;
Контролировать массу тела;
Уменьшить время пребывания под прямыми солнечными лучами;
Избегать физических и эмоциональных перегрузок;
Чередовать работу с отдыхом.
Без консультации с лечащим врачом больным миастенией не следует употреблять следующие лекарства: мочегонные препараты, фторхинолы, транквилизаторы, нейролептики, препараты, содержащие фтор, магний, хинин.
Профилактика и прогноз
Заболевание протекает хронически, но врачи клиники неврологии Юсуповской больницы проводят адекватную терапию, позволяющую предотвратить прогрессирование болезни и развитие осложнений:
Криза с остановкой дыхания;
Паралича отдельных мышц или их групп;
Расстройств речевой и зрительной функций;
Нарушений опорно-двигательного аппарата.
Миастения ухудшает качество жизни человека. У людей повышается раздражительность, может возникнуть апатия. Для того чтобы состояние было стабильным, пациенту следует находиться под наблюдением невролога, следить за своим состоянием, при появлении новых симптомов обращаться за консультацией. Ему нужно постоянно контролировать уровень артериального давления, глюкозы крови.
Физическая активность должна быть умеренной. Пациенту рекомендуют делать зарядку, осуществлять пешие прогулки на свежем воздухе. Важно придерживаться прописанной врачом схемы лечения, вовремя принимать лекарственные препараты, соблюдать рекомендованные неврологом дозы медикаментов.
Прогноз при глазной форме миастении наиболее благоприятный. Длительной ремиссии удаётся достичь с помощью тщательно подобранной терапии. Опорно-двигательные нарушения не приводят к летальному исходу, но нарушают качество жизни пациента. Самые опасные последствия отмечаются при нарушении дыхательной функции. Пациент может задохнуться или подавиться пищей. Врачи отделения реанимации и интенсивной терапии в тяжёлых случаях заболевания выполняют искусственную вентиляцию лёгких с помощью дыхательной аппаратуры экспертного класса.
Для того чтобы диагностировать миастению на ранней стадии заболевания, при появлении первых признаках нарушения функции мышц записывайтесь на приём к неврологу Юсуповской больницы онлайн или позвонив по телефону. Специалисты контакт-центра подберут удобное вам время консультации ведущего специалиста в области патологии нервно-мышечной системы.
Читайте также:


