Миорелаксант при защемлении нерва
При хроническом течении боли в спине могут быть эффективны лечебная гимнастика, физиотерапевтическое лечение, НПВП, миорелаксанты, антидепрессанты.
Согласно современным представлениям о хронической боли врач обязан назначить препараты миорелаксанты. Миорелаксанты – препараты, расслабляющие мышцы и снимающие мышечный спазм.
Миорелаксанты более всего подходят для коротких курсов лечения. Они эффективнее для лечения хронической боли, если их применять короткими курсами с перерывами. Если больные принимают баклофен или диазепам в больших дозах, то отмена этих препаратов должна быть постепенной. Применение миорелаксантов ограничено их побочным седативным эффектом. Некоторым больным, особенно при ночных мышечных спазмах, утренней скованности мышц, с трудностями засыпания, требуется прием препаратов только на ночь.
Миотонические (мышечно-тонические) синдромы при поясничной боли (остехондроз поясничного отдела позвоночника, ишиас) являются наиболее характерным проявлением множества патологических состояний. Напряжение мышц определяет общее состояние позвоночного столба, его положение относительно таза, вид и степень деформации.
Для устранения миотонических синдромов используют миорелаксанты, причем важным является подбор наиболее подходящего в конкретном случае препарата, с использованием которого решается задача уменьшения выраженности мышечного спазма и связанного с ним болевого синдрома:
Толперизон (толперизона гидрохлорид, мидокалм) миорелаксант центрального действия (н-Холинолитик) применяется внутрь, после еды, не разжевывая, запивая небольшим количеством воды. Взрослым и детям с 14 лет — обычно начиная с 50 мг 2–3 раза в день, постепенно повышая дозу до 150 мг 2–3 раза в день.
Хинина сульфат применяется в дозе 300 мг/сут. Принимают препарат на ночь для лечения синдрома беспокойных ног и крампи (болезненных мышечных спазмов).
Клоназепам (клонопин, антелепсин) применяется в дозе 0,5 мг. Принимают препарат на ночь для лечения синдрома беспокойных ног и крампи.
Карбидопа/леводопа (синемет, наком) назначают в дозе 12,5/50-25/100 мг для лечения синдрома беспокойных ног и крампи.
Клонидин (катапрес, клофелин) в дозе 0,1 мг/сут. обладает скрытым анальгезирующим действием и усиливает эффект опиоидов.
Капсаицин - 0,025-0,075% мазь для наружного применения - наносят на пораженные участки кожи 3-4 раза в сутки. Предположительный механизм действия - разрушение субстанции Р. На начальных этапах лечения (2-4 недели), наоборот, наблюдается усиление боли из-за усиленного выхода субстанции Р. После прекращения лечения субстанция Р накапливается снова, и боль возобновляется.
Блокаторы кальциевых каналов оказались эффективными для лечения метаболических миопатий и симпатической боли. Из этой группы препаратов наиболее широко используются:
- Верапамил (изоптин) 40-160 мг 3 раза в сутки.
- Нифедипин (коринфар, кордафен, кордипин) 10-30 мг 3 раза в сутки.
Мексилетин (мекситил) 100-300 мг 3 раза в сутки. Блокада нерва или триггерной точки боли
Для снятия мышечного спазма эффективно одновременное назначение тизанидина (сирдалуд) с НПВП. Сирдалуд оказывает также центральный умеренно выраженный обезболивающий эффект. Он является наиболее предпочтительным миорелаксантом для комбинированной терапии с НПВП, поскольку не только усиливает эффективность НПВП, но и уменьшает желудочно-кишечные побочные эффекты этих препаратов. Применение сирдалуда в суточной дозе 2-6 мг в течение 14-28 дней усиливает обезболивающее действие НПВП и обосновано с точки зрения воздействия на мышечный спазм.
Нестероидные противовоспалительные препараты (НПВП) при остеохондрозе и ишиасе
Следует отметить, что при болевом синдроме в спине следует отдать предпочтение применению нестероидных противовоспалительных препаратов (нимесулид, кеторолак, диклофенак).
Нимесулид (найз) — неселективный НПВП, обладающий противовоспалительным эффектом. Фармакокинетика найза отличается высокой абсорбцией при приеме внутрь, и хотя прием пищи снижает скорость абсорбции, это не влияет на ее степень. Максимальная концентрация активного вещества в плазме обнаруживается через 1,5—2,5 ч после приема препарата, что позволяет рассчитывать на быстрое обезболивание.

- 1 Классификация ущемления нерва по локализации
- 2 Причины защемления нерва
- 3 Симптомы защемления нерва
- 4 Как снять боль при защемлении нерва
- 4.1 Таблетки от боли при защемлении нерва
- 4.2 Мази от боли при защемлении нерва, растирки, кремы, гели
- 4.3 Фитотерапия от боли при защемлении нерва
- 4.4 Народные средства

Основным признаком защемления нерва является острая боль – жгучая или стреляющая. Редко бывает ноющей. Как правило, боль при защемлении нерва проявляется в ногах, пояснице, шее, плечах, руках, в грудине или в крупных суставах.

Классификация ущемления нерва по локализации
Нервов в человеческом организме много, и защемиться могут многие из них. Самые распространенные виды – защемление седалищного нерва и шейного.
| Название | Где болит |
| Люмбалгия | Боль в пояснице, в спине |
| Ишиалгия | Болит в области крестца, в ягодице, отдает в ногу |
| Люмбоишиалгия | Боль в спине, пояснице, в ягодичной области, отдает в ногу |
| Цервикалгия | Шейные боли |
| Цервикобрахиалгия | Болит шея, плечо, рука |
Причины защемления нерва
Что может вызвать защемление нервных окончаний:
Опухоли позвоночника, средостения. Местное или общее переохлаждение. Длительное воздействие низких температур.
Гормональные изменения, острый или хронический стресс. Вирусные инфекции. Малоподвижный образ жизни, резкие движения, травмы.
Нестабильность позвонков. Спондилолистез (соскальзывание позвонка). Остеоартрит, нарушение осанки.
Перенапряжение мышц и длительная нагрузка на позвоночник. Сон в неудобной позе, избыточный вес. Работа, связанная с подъемом тяжести.
Гипертонус мышц, окружающих позвоночник. Межреберная невралгия и опоясывающий лишай. Беременность.

Симптомы защемления нерва
Симптоматика по расположению несколько отличается, но можно выделить общие признаки заболевания.
Возникновение боли – острой, носящей жгучий характер, или ноющей, усиливающейся при движениях.
При защемлении нерва в шее – при наклоне и повороте головы, поднятии рук.
В груди – при дыхании и кашле.
В пояснице – боль в нижней части спины, ягодицах и задней поверхности бедра.
- Ограничение двигательной функции.
- Мышечная слабость, парезы.
- Судороги.
- Онемение кожи по ходу поврежденного нерва.
- Гиперемия, небольшая отечность, покалывание.
- Изменение чувствительности – снижение или повышение.

Как снять боль при защемлении нерва
Максимально разгрузить пораженную область и обеспечить полный покой. Лучше – лечь на жесткую поверхность и не двигаться.
Положить на поврежденную область теплую грелку – это снимет сопутствующий спазм мышц и улучшит кровоток в пораженном месте. При возможности – принять теплую ванну.
Для купирования боли в течение короткого времени – Темпалгин, Нейродолон – довольно сильный ненаркотический аналгетик и Найз с минимумом побочных действий.
Хороший эффект отмечается от приема салицилатов – Аспирина, Салицилата натрия. Неплохим вариантом является применение комбинированных препаратов, имеющих в своем составе аспирин – Седальгин.
Помимо обезболивающего эффекта, они оказывают тромболитическое действие и уменьшают вязкость крови, что позволяет использовать их для профилактики тромбоза, особенно, у пожилых.
Широко применяются от боли при защемлении нерва противовоспалительные препараты, производные изопропионовой кислоты – Вольтарен, Кетопрофен, Бруфен. Для более быстрого купирования боли рекомендуется Вольтарен в капсулах, имеющий более жидкое содержимое и быстрее всасывающийся в желудке.
Хорошо помогают производные пиразолона – Анальгин, Бутадион, Реопирин. Обладают выраженным анальгезирующим эффектом, а Бутадион действует даже сильнее салицилатов.
Значительный результат отмечается от приема препаратов уксусной кислоты – Индометацина, Триптофана, Кетанова. Последний, не являясь наркотическим аналгетиком, оказывает довольно сильное морфиноподобное действие.

Все перечисленные препараты принимаются строго после еды. Общими противопоказаниями являются бронхиальная астма, заболевания желудка и кишечника, беременность, болезни крови и индивидуальная непереносимость препарата.
Для снятия сопутствующего спазма мышц – миорелаксанты: Катадолон форте – пролонгированные препарат, обладающий и анальгезирующим действием. Может применяться также и при экстренном снятии боли в случае наличия противопоказаний для приема других ненаркотических аналгетиков.
Хорошее действие оказывают Мидокалм и Баклофен.
Помогают от боли при защемлении нерва мази Випросал и Випратокс со змеиным ядом, Апизартрон – с пчелиным.
Охлаждающие – Меновазин, ДИП Рилиф, имеющий в составе охлаждающий левоментол и противовоспалительный ибупрофен. Это позволяет воздействовать комплексно на пораженную область.
Согревающие – Финалгон, Капсикам, Скипидарная. После нанесения мази избегать попадания воды на кожу.
Хорошо всасываются и оказывают противоотечное действие гели – Вольтарен Эмульгель, Быструм гель и Лиотон гель. К тому же совершенно не пачкают одежду.
Минимальными побочными эффектами обладают Амелотекс гель и Найз. При выборе терапии специалисты руководствуются прежде всего критерием безопасности для здоровья пациента.

Амелотекс обладает высокой противовоспалительной и анальгетической эффективностью, низкой частотой гастроинтестинальных и кардиоваскулярных нежелательных явлений. В отличие от препаратов 1 поколения хорошо переносится при заболеваниях ЖКТ, а также сердечно-сосудистых заболеваниях.
Гепариновая мазь и Долобене снимут боль и усилят обмен веществ.
Приклеить пластыри, снимающие боль – Нанопласт форте и Zb Pain Relief, в составе которого полностью натуральные вещества.
Сделать щадящий массаж с использованием аналгезирующего препарата – крем Долгит, мазь Диклофенак, Фастум гель.

Одну столовую ложку соцветий черной бузины залить стаканом кипятка. Настоять, процедить, принимать внутрь по 100 мл дважды в день.
Две чайных ложки брусничных листьев залить двумя стаканами кипятка, проварить на слабом огне пятнадцать минут. Пить по 100 мл три раза в день.
Смешать равные части корня валерианы, пустырник, семена тмина и укропа. Две столовые ложки смеси залить стаканом кипятка. Настоять. Принимать внутрь по 100 мл трижды в день.
Одну столовую ложку свежего измельченного корня сельдерея залить стаканом кипятка. Настаивать три часа в тепле. Принимать внутрь по две столовых ложки три раза в день за полчаса до еды.
Для ванн: триста грамм ромашки, шалфея или спорыша на выбор залить пятью литрами кипятка, настаивать два часа, профильтровать, влить в теплую ванну.
250 граммов высушенного корня аира проварить в течение получаса в трех литрах воды. Профильтровать, использовать как добавку к теплой ванне.
Кору дуба или ели в количестве 500 граммов прокипятить полчаса с тремя литрами воды. Использовать для ванны.

Чтобы снять боль при защемлении нерва, можно смешать одну столовую ложку измельченных шишек хмеля с одной столовой ложкой сливочного масла. Втирать в пораженную зону.
Сделать медовую лепешку из равного количества меда и муки. Прикладывать к больному месту на ночь, фиксировать повязкой или теплым платком.
Залить одну столовую ложку медвежьих ушек стаканом водки, настоять две недели, использовать для растирания.
Смешать в равных пропорциях растопленный воск и оливковое масло. Использовать для компрессов.
Проварить в течение 30 минут в стакане воды одну чайную ложку соцветий полыни цитварной. Использовать для протирания пораженных мест – обладает аналгезирующим эффектом.
Одну чайную ложку чесночного масла тщательно размешать в стакане водки, применять для растирания.
Снимет боль при защемлении нерва очищенный керосин: дать отстояться, профильтровать через активированный уголь, использовать для растирания.

Неврит седалищного нерва или ишиас – это воспаление нерва, который является важным элементом крестцового нервного сплетения. Он обеспечивает нормальное функционирование органов малого таза и нижних конечностей.
Любая патология седалищного нерва ведет к нарушению работы двигательной системы нижнего отдела.
В этой статье поговорим о симптомах воспаления седалищного нерва и медикаментозном лечении такого неврита: какие уколы колоть, какие таблетки пить, дадим названия препаратов.
Признаки и проявления неврита
Неврит седалищного нерва проявляется по-разному:
- сильной и резкой болью (прострелом),
- дискомфортом в пояснице,
- тяжестью в ногах,
- усталостью в нижней части спины,
- нарушением двигательных функций,
- потерей чувствительности ног,
- покалыванием (мурашками) и жжением в конечностях,
- онемением.

Симптомы ишиаса различаются по степени выраженности и локализации, могут затрагивать только одну сторону тела и быть приступообразными или попеременными.
Иногда боли настолько мучительны, что буквально парализуют пациента, лишают его возможности ходить и даже шевелиться.
Часто воспаление седалищного нерва приводит к частичной атрофии некоторых мышц. В этом случае болевой синдром не будет таким выраженным, но человек почувствует онемение в некоторых участках тела.
Когда возможна терапия медикаментами?
Уже первые признаки ишиаса требуют медикаментозного вмешательства. Его цель – снять болевые ощущения и купировать воспаление. Однако терапия медицинскими препаратами возможна только после обследования и выяснения причины ишиаса.
Медикаментозное лечение возможно, если нерв воспалился по причине:
- переохлаждения,
- перенапряжения,
- защемления нерва.
После приема медикаментов, боль притупляется, а через несколько дней терапии наступает заметное облегчение.

Если боль не снимается медикаментами и длится в течение 3-4 недель – значит причина невралгии намного серьезнее, чем просто воспаление.
Медикаментозное лечение не поможет при:
- парализующем ишиасе,
- слишком выраженной и длительной боли,
- грыже межпозвонкового диска,
- нарушениях функций мочевого пузыря и кишечника,
- спинальном стенозе.
Во всех перечисленных случаях показано оперативное вмешательство.
Узнайте о других способах лечения ишиаса: гимнастике, массаже, народных рецептах.
Таблетки и уколы при ишиасе: список препаратов
Чем лечить воспаление седалищного нерва, какие лекарства принимать, какие уколы и капельницы ставить при ишиасе? Препараты для лечения ишиаса направлены не только на устранение болевого синдрома и воспаления, но и на восстановление нерва.
Лечение может быть как пероральным, так и инъекционным – препараты выпускаются и в таблетках, и в ампулах.
Но уколы здесь предпочтительнее, потому как они начинают действовать быстрее, чем таблетки и не нагружают органы пищеварения и выделительную систему.
При ишиасе в первую очередь нужно купировать воспаление, так как по мере его уменьшения исчезает и изнуряющая боль в нижнем отделе.
Для этого используют нестероидные противовоспалительные средства:
- Мелоксикам,
- Диклофенак,
- Кеторолак,
- Лорноксикам,
- Индометацин,
- Кетопрофен.
Острые приступы невралгии купируют следующими препаратами:
- Кетаролом,
- Баралгином,
- Пенталгином,
- Темпалгином.
Кортикостероидные гормональные препараты назначаются в крайних случаях – в острый период приступа ишиаса, а также, когда у пациента присутствует выраженный отек в пояснично-крестцовой области.
Гормональные препараты подавляют воспалительный процесс. Наиболее популярными в этой области считаются:
- Гидрокортизон,
- Преднизолон,
- Дексаметазон.
Если неврит образовался на фоне инфекции или нужно исключить ее появление, то больному назначают курс антибиотиков широкого спектра действия:
- Сумамед (Азитромицин),
- Супракс,
- Амоксиклав.
Ишиас – это болезнь нервного характера и малейшее беспокойство может усугубить ее. В этот период пациентам выписывают антидепрессанты, которые снимают нервозность и тревожность.
Антидепресанты назначаются индивидуально и продаются по рецепту.
Опиоиды – это сильные лекарства, которые вызывают острое привыкание. Они убирают любую, даже самую сильную боль и назначаются тогда, когда другие средства не помогают.
Среди них выделяют менее токсичные препараты:
- Морфин,
- Кодеин,
- Оксиморфин,
- Гидрокон.
Эти препараты применимы только в больничных условиях.
Данные препараты нужны, чтобы снять напряжение мышц, что устраняет защемление, тем самым купирует боль, восстанавливает подвижность и чувствительность конечностей:
- Это сирдалуд,
- Тизанидин,
- Тизалуд,
- Тизанил,
- Толперизон,
- Мидокалм,
- Толизор.
Ботулотоксин применяется при спазмах мышц. Это вещество расслабляет и снимает нервное напряжение, что значительно облегчает состояние больного.
Применение блокады при ишиасе нижних конечностей
Какие еще уколы делают при воспалении седалищного нерва?
Если ни один из препаратов не принес должного облегчения при неврите, а пациента мучают невыносимые боли, то ему назначают новокаиновую или ультракоиновую блокаду.
Она заблокирует импульсы нерва, снимет воспаление и нервное возбуждение. Раствор вводят в пучки седалищного нерва в районе поясницы, но делают это в самых крайних случаях.
Какие витамины необходимы?
При ишиасе необходимы витамины группы В: В1, В6 и В12. Их назначают и перорально, и в инъекциях. Витамины в уколах внутримышечно при ишиасе предпочтительнее, но больнее.
Витамины уменьшают болезненность, питают волокна нерва и регенерируют их, восстанавливают чувствительность и двигательную активность, стимулируют защитные силы организма.
Самыми лучшими витаминными комплексами признаны:
- Комбилипен,
- Бинавит,
- Нейробион,
- Юнигамма.
Длительность лечения ишиаса витаминами b1, b6, b12 и курс их приема прописан в инструкциях к препаратам, но внутримышечные инъекции делают примерно 10 дней, по два раза.
Как лечить мазями?
Облегчить боль и снять воспаление помогают не только таблетки, но и мази:

Нестероидные противовоспалительные препараты локального действия. Они успокаивают боль и снимают острый синдром за счет ферментативной активности компонентов.
Свечи
Если по каким-то причинам пациент не может принять медикаменты перорально или инъекционно – ему назначают ректальные свечи. Они действуют быстрее и эффективнее таблеток.
Чаще всего пациентам назначают свечи:
- Вольтарен,
- Диклофенак,
- Индометацин,
- Дикловит.
Гомеопатия

Кроме медикаментозных препаратов, воспаление седалищного нерва лечат и гомеопатическими средствами.
Чтобы купировать причину неврита, принимают средства на основе следующих компонентов:
- туи,
- медорринума,
- люэзинума.
Болезненные ощущения устраняют с помощью БАДов с сушеницей топяной или бихроматом калия.
Самыми действенными средствами считаются:
- борец синий,
- баранник горный,
- красавка,
- ромашка аптечная,
- хлорат аммония,
- колоцинт.
Большинство БАДов не исследованы, не имеют подтверждения своей эффективности и, что главное, безопасности. Именно поэтому гомеопатию нельзя применять без разрешения врача.
Ишиас – это изнуряющая боль и невозможность вести привычный образ жизни. Проявиться недуг может в самый неожиданный момент, по разным причинам, а вот лечится он долго.
Теперь вы знаете, что пить, чем мазать и что колоть при воспалении седалищного нерва, но до полного восстановления может пройти несколько месяцев. Именно поэтому, с терапией не нужно затягивать , при первых же симптомах, нужно обратиться в больницу.
Нестероидные противовоспалительные средства
Основная группа препаратов, которая помогает избавиться от заболевания, это нестероидные противовоспалительные средства (НПВС). Медикаменты позволяют не только уменьшить воспалительные проявления, но и купировать болевой синдром. Обычно применение препаратов именно этой группы является первой помощью при приступе ишиаса.
Противопоказанием к применению НПВС являются заболевания пищеварительной системы. Это связано с патологическим влиянием препаратов на слизистую оболочку желудка и кишечника.
Обезболивающие
Лечение седалищного нерва лекарствами включает в себя несколько направлений, основным из которых является качественное обезболивание. Анальгетики назначаются преимущественно в острый период заболевания. Обезболивать можно при помощи НПВС, наркотических анальгетиков, а также используя лечебные блокады.
Каждая группа препаратов имеет свои преимущества и недостатки. Конкретные средства должны выбираться индивидуально в зависимости от интенсивности невралгии, длительности заболевания и сопутствующей патологии.
К медикаментозным средствам комбинированного действия относят лекарства, которые содержат анальгетики и спазмолитики. Их применение позволяет более эффективно снять болевой симптом, поскольку задействуется сразу два механизма снижения боли.
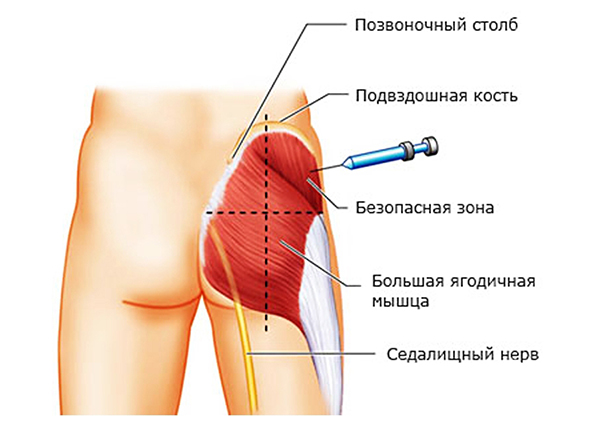
При значительно выраженном болевом синдроме, который не купируется другими анальгетиками, иногда прибегают к применению наркотических препаратов. Их воздействие на опиоидные рецепторы позволяет эффективно обезболить и полностью купировать приступ.

Еще один способ, как лечить седалищный нерв медикаментозно, когда применение нестероидных препаратов противопоказано, а назначение наркотических анальгетиков нецелесообразно, это назначение лечебных блокад.
При выполнении блокад вместе с анестетиком можно колоть еще и противоотечное средство. Противопоказанием к назначению лечебных блокад является повышенная чувствительность к действующему веществу, гнойничковые и воспалительные процессы на коже в месте прокола.
В этом видео эксперт расскажет о том, что делать, если воспалился седалищный нерв.
Кортикостероидные гормоны
К побочным действиям глюкокортикоидов относят: нарушение жирового и углеводного обмена, остеопороз, угнетение функции надпочечников, снижение иммунитета. Побочные эффекты менее выражены при местном применении.
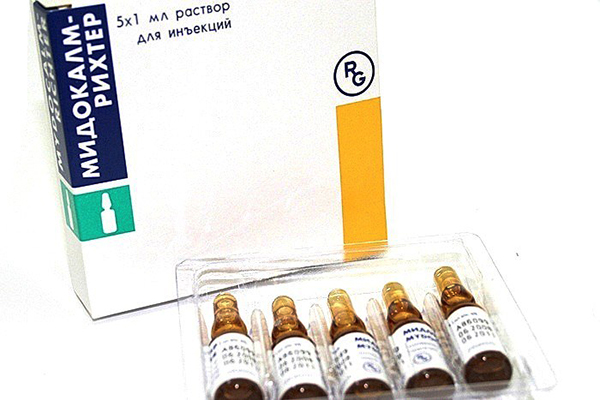
Миорелаксанты
Препараты назначаются в виде внутримышечного укола по 1 ампуле в сутки. Длительность курса устанавливается индивидуально, в среднем 1–2 недели. Снижение мышечного напряжения позволяет не только уменьшить нагрузку на нерв, но и восстановить функцию иннервируемых мышц, что является профилактикой их атрофии.
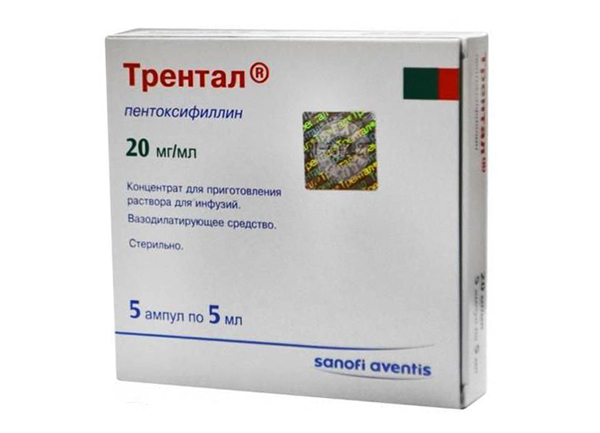
Ангиопротекторы и корректоры микроциркуляции
В период ремиссии лечение направлено не на купирование приступа, а на предотвращение обострений. С этой целью при ишиасе назначаются ангиопротекторы. Сосудистые препараты могут помочь, если причиной воспаления седалищного нерва являются сосудистые заболевания.
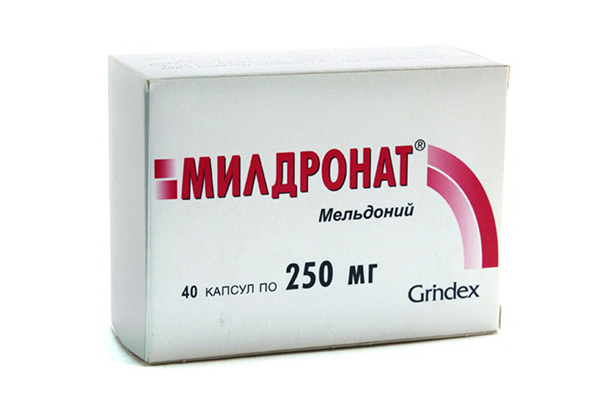
Метаболические препараты
Лечить ишиас можно при помощи метаболических препаратов. Они назначаются с целью улучшения обмена веществ в области нервного корешка. Их применение ускоряет регенерацию нервной ткани, улучшает состояние нервного волокна и предотвращает дальнейшие рецидивы.
Антиоксиданты и витамины
Медикаментозное лечение ишиаса седалищного нерва обязательно должно включать в себя применение витаминов, особенно группы В. Они непосредственно влияют на периферическую нервную систему, усиливая регенерацию и проведение нервных импульсов в седалищном нерве.

Антиоксидантным свойством обладают токоферол (витамин Е) и витамин С. Они назначаются для уменьшения проявлений воспалительной реакции. Витамин С помогает также укрепить сосудистую стенку и снять отек.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
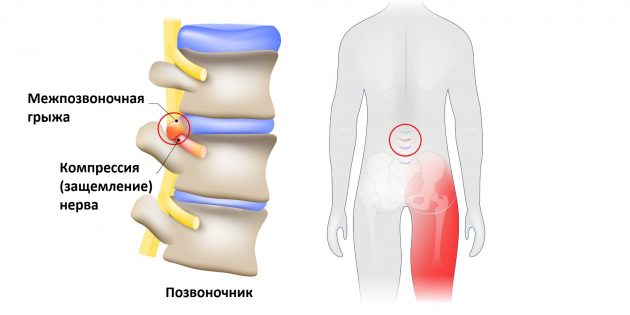
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
Читайте также:


