Может ли из за нервов припухнуть глаз

Вегето-сосудистая дистония – состояние, вызванное дисбалансом в работе различных отделов периферической нервной системы. Ее проявления могут быть различными. Среди них выделяется группа симптомов, связанных со зрением.

Как проявляется
Зрительные нарушения различного характера проявляются при вегето-сосудистой дистонии не у всех. Однако некоторые пациенты жалуются на такие симптомы, как:
Следует учесть, что ухудшение зрения у дистоников нередко проявляется постепенно, с течением времени. Если ВСД совсем не лечить, не предпринимать мер профилактики, перегружать ЦНС, это может иметь в будущем неблагоприятные последствия.

Причины, влияющие на нарушение зрения
Нейроциркулярная дистония подразумевает явления, связанные с нарушением нервной регуляции органов и тканей. Эта дисфункция может коснуться частей организма, отвечающих за зрение: сетчатки глаза, зрительных нервов, расположенных вокруг глаз кровеносных сосудов и т.д.
Так, ВСД может повлиять на работу гладких мышц радужной оболочки глаза. Кроме того, в структуре органов зрения имеются мышцы, регулирующие степень кривизны хрусталика, который преломляет свет. При нервных нарушениях тонус этих мышц изменяется. Различают гипотонус и гипертонус мышц, оба этих состояния способствуют искаженному зрительному восприятию.

При ВСД параллельно с дисфункцией периферических нервов происходят нарушения в работе сосудов. Это приводит к недостаточному питанию тех или иных органов. Глаза и расположенные рядом ткани не являются исключением.
Именно недостаточное снабжение питательными веществами, кислородом ведет к появлению темных кругов вокруг глаз, покраснению век. Во время острого течения вегето-сосудистой дистонии, при кризе спазмы мелких сосудов способны вызвать боль в глазах, зрительные нарушения.
Провоцирующие факторы
Почему у одних людей с синдромом ВСД расстройства зрения никак не проявляются, а другие страдают от них постоянно? Мы уже упоминали об уникальности каждого организма как единой большой системы. Чувствительность тех или иных органов, клеток у каждого человека совершенно разная. Это относится и к органам зрения.
Тем не менее, существует ряд факторов, способных вызвать, а потом усугубить зрительную симптоматику ВСД. О них мы вкратце и поговорим.
У некоторых людей склонность к тревогам – черта характера. Она приносит человеку только вред. Однако все не так просто. Специфика психической деятельности мозга у каждого своя. Накладывание мозговой деятельности на индивидуальную текущую ситуацию может стать причиной фобий, приступов страха – панических атак. Во время панической атаки зрение ухудшается в силу особого состояния центральной нервной системы. Зрительная информация просто не воспринимается мозгом либо воспринимается искаженно.

Каким порой ни кажется банальным совет о правильном питании, от него не уйти. Рацион человека имеет прямое отношение к состоянию зрения. Недостаток витамина А, витаминов других групп и микроэлементов обедняют питание клеток, отвечающих за зрительные сигналы. Клетки не могут полноценно выполнять свою работу. В поступлении необходимых элементов нуждаются клетки головного мозга, зрительных нервов и многие другие.

При ВСД нередко изменяется артериальное давление, при этом скачки могут быть частыми. Под воздействием патологических изменений стенки капилляров постепенно истончаются. Поток крови, несущей клеткам питательные вещества и кислород, становится меньше.
Причины покраснения глаз
Красные глаза – частое проявление нервно-сосудистой дисфункции. Возможно, само изменение цвета поначалу не очень влияет на самочувствие – разве что, если посмотреться в зеркало. Меняется внешний вид и, соответственно, настроение. При ВСД картина обычно дополняется другими проявлениями: скачками давления, головными болями и т.д. В таком состоянии бывает не до красоты.
Покраснение век и особенно склеры глаза связано с состоянием кровеносных сосудов. При вегето-сосудистой дистонии они часто подвергаются спазмам. Если спазм длительный, кровообращение белковой оболочки, прилегающих тканей нарушается, в них застаивается кровь.
Во время приступа ВСД может случиться потеря сознания. При падении в обморок может остаться ярко-красное пятно на глазном яблоке. Это свидетельствует о повреждении капилляров в результате удара.

Причины появления синяков
При ВСД могут появиться синяки под глазами, а также отеки в области глаз. Они придают человеку нездоровый вид. Даже если никаких других симптомов нет, систематическое появление отеков и темных кругов в области глаз должно насторожить.
Причиной синяков является продолжительное перенапряжение глазных мышц из-за дисбаланса работы нервной системы.

Клинические проявления
Нужно быть готовым к тому, что потемнеть в глазах может при резком движении головы или вскакивании (особенно с постели утром). Вообще, при ВСД любые резкие движения, внезапные изменения положения тела – противопоказаны! Это должно стать правилом.

Нередкое проявление ВСД – рябь в глазах. Это может произойти при чтении, письме, шитье. Неожиданно для себя человек перестает различать буквы, видеть нитки и т.п. Иными словами, мелкие предметы сливаются, он перестает их воспринимать. Либо вместо букв видятся одинаковые пятна, черточки, либо изображение исчезает как таковое.
Часто нарушения зрения возникают на фоне нервных потрясений. Однако при дистонии проблемы со зрением редко бывают в чистом виде. Они сопровождаются также другими характерными для этого синдрома проявлениями. Симптоматика разнообразна, каждый случай ВСД индивидуален.
При ВСД бывает ноющая или покалывающая боль в глазах. Её причиной является спазм глазных сосудов и кислородное голодание тканей. От того, насколько большой участок тканей затронут, зависит, потемнеет ли в глазах полностью, появятся ли затемнения отдельных участков, будет ли проявляться болевой синдром.
Симптомы зависят также от локализации клеток, страдающих от гипоксии. Если нарушается кровоснабжение желтого пятна зрачка, на котором сосредоточены клетки-колбочки, отвечающие за четкую видимость, то предметы будут восприниматься размытыми. При недостатке питания гладкой глазной мускулатуры снижается острота зрения.
Что предпринимать в случаях нарушения зрения
В первую очередь необходимо лечь. Это обеспечит прилив крови к головному мозгу. Если двоение предметов, вспышки света, мушки и т.п. вызывают у вас страх, глаза лучше закрыть. Зрение полностью восстанавливается в течение 5-20 минут при условии абсолютного покоя.

Очень важно ваше моральное состояние. Чем меньше паники, негативных мыслей, тем скорее улучшится состояние физическое. Ведь разные отделы нервной системы и их функции тесно связаны между собой.
Следует осознать тот факт, что нарушения зрительного восприятия при ВСД не представляют опасности для жизни. Если сделать УЗИ или МРТ, скорее всего никаких отклонений в мозге не обнаружится. Анализ крови не покажет воспалительных процессов. Кардиограмма также будет хорошей. Обследование нужно только для того, чтобы убедиться в наличии именно ВСД, а не более серьезных заболеваний. А диагностировать дистонию можно только методом исключения.
Даже зная, что ваш диагноз связан только с дистонией, стоит прислушаться к своему организму. Если нарушения зрительной симптоматики проявляются часто, интенсивно, это порождает у человека мнительность, становится причиной панических атак, нужно посетить врача. Такие проявления ВСД способны вызвать осложнения. В том числе и дальнейшее ухудшение зрения, глазные болезни.
Лечение и профилактика
Лечение расстройств зрения, связанных с вегето-сосудистой дистонией, проводится в комплексе с устранением других симптомов ВСД, а также ее причин.
- Соблюдение режима дня,
- активный образ жизни,
- переход на сбалансированное рациональное питание,
- укрепление иммунитета,
- устранение причин для волнений, переживаний (по возможности),
- изменение своего отношения к жизни,
- уменьшение времени просмотра телепередач, работы за компьютером, снижение других нагрузок на глаза,
- регулярная гимнастика для глаз,
- прекращение употребления алкоголя, курения,
- пребывание длительного времени на свежем воздухе,
- сведение на нет любых перегрузок центральной нервной системы.
Организм начинает насыщаться кислородом, питательными веществами, отдыхать и постепенно восстанавливаться. В силу этого клетки, ответственные за нормальное состояние зрения, начинают работать более слаженно. Это же относится и к клеткам сосудов, нервным клеткам и т.д. Если же симптомы глазных расстройств остаются, нужно посетить врачей – терапевта, офтальмолога, сдать лабораторные анализы. Возможно, будет проведено обследование глазного дна, сосудов, питающих ткани глаз.
По совокупности жалоб и результатов осмотра врачи дадут рекомендации, назначат необходимое лечение. Закапать в глаза первые попавшиеся капли только потому, что они помогли соседу, – самое плохое решение, какое можно принять в данном случае. Помните: заниматься самолечением категорически запрещено!
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
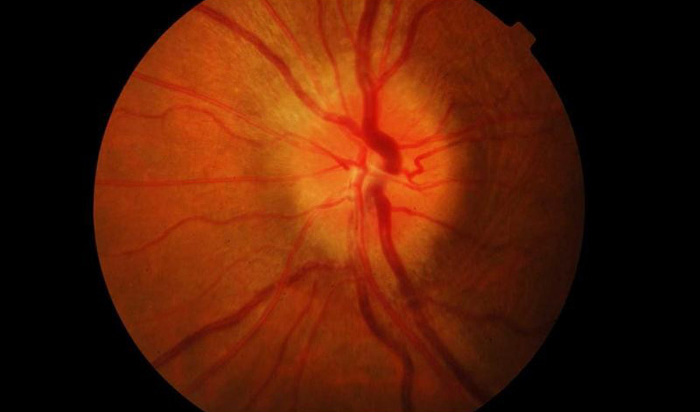
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
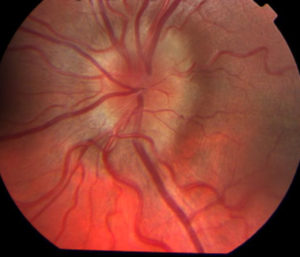
Отек зрительного нерва (ЗН) — это результат повышения давления внутри черепа, которое происходит за счет различных патологических процессов, протекающих в организме. Спектр варьируется от врожденных пороков развития, опухолей, лекарств, травм, воспалений до других заболеваний глаз, таких как глаукома, которые могут привести к вторичному повреждению ЗН и его отечности.
Анатомия зрительного нерва
ЗН — это вторая пара черепно-мозговых нервов, которым свойственные зрительные раздражения. Состоит из 4 отделов — внутричерепного, внутриканальцевого, внутриглазного и внутриорбитального.
ДЗН — это диск ЗН, он представляет собой место соединения оптических волокон. Его длина — 1 мм, диаметр — 1,75–2 мм. Находится ДЗН в носовой части глазного дна.
Вторая пара черепных нервов окружена тремя мозговыми оболочками. Его толщина — 3–3,5 мм, длина — 3,5–5,5 см. Волокна ЗН различны по направлению и калибру, есть тонкие и толстые. Последние передают световое раздражение в зрительную часть коры, первые — это рефлекторные, они необходимы для передачи светового импульса в парасимпатическую нервную систему.
Причины отека зрительного нерва
Причина и происхождение в значительной степени неизвестны, но врачи рассматривают рассеянный склероз. Пострадавшие пациенты страдают от ослабления зрения, насыщения цвета (особенно красного) и болезненного движения глазами.
Симптомы переходные, то есть они, как правило, формируются самостоятельно . Если поражена задняя часть ЗН (ретробульбарный неврит), то воспаление и отек диска зрительного нерва могут быть не диагностированы при осмотре глазного дна. Необходимы другие методы визуализации.
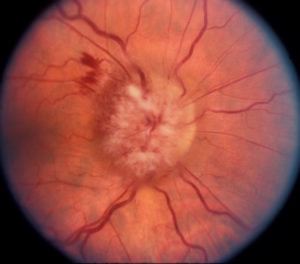
В случае острого закрытия кровеносных сосудов глаза ЗН необратимо повреждается, без подачи кислорода и питательных веществ через кровь нейроны ЗН отмирают. Поскольку эти клетки не могут вновь образоваться, постепенно снижается зрение до слепоты. Офтальмолог при осмотре видит бледный отекший зрительный нерв-сосочек и его головку, небольшие кровотечения. Пациент замечает сильное ухудшение зрения и ограничение поля зрения.
Атеросклероз или эмболия из-за болезни сердца (фибрилляция предсердий/эндокардит) являются наиболее распространенными причинами. Артериит височной артерии, аутоиммунный цистит, вызывают оптическую нейропатию.
К развитию патологии приводят некоторые болезни внутренних органов. Например, инсульт, гипертония и почечная недостаточность.
Для каждого состояния характерны определенные признаки, их легко различить при проведении соответствующей диагностики.
Это аутоиммунное заболевание, приводящее к сосудистому воспалению (васкулит). Примерно в 30% случаев поражены глазные артерии, это приводит к ослаблению зрения вплоть до слепоты.
Пациент часто страдает от сильной головной боли, испытывает трудности с пережевыванием пищи. При физическом обследовании височная артерия болезненна. Если поражены глаза, то специалист видит признаки отекшего зрительного диска.
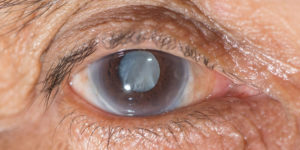
Глаукома является следствием патологически повышенного давления в глазах. Она повреждает зрительный нерв, точнее сосок. Пациент замечает ухудшение зрения и выпадение поля зрения.
Атрофия зрительного нерва обозначает необратимое повреждение ткани ЗН . Первичная форма, обусловленная врожденной неисправностью, отличается от вторичной. В последнем случае, причиной являются другие заболевания или механические факторы. Возможные факторы:
- сильное давление на ЗН;
- нарушение кровообращения;
- воспаление;
- интоксикация.
Данные состояния характеризуются отеком зрительной головки, дефектами поля зрительного восприятия и ухудшением остроты.
Отек ЗН развивается из-за повышения давления внутри черепа, связанного с гнойными абсцессами в пространстве черепа, внутренними кровотечениями, ЧМТ. Причиной отека ДЗН выступает краниосиностоз и менингит, энцефалит.
Группа риска
Предрасположенность к данному состоянию имеется у всех пациентов с глазными заболеваниями, травмами головного мозга. Больше всего отеку подвержены личности со слабой иммунной системой и опухолями.
Классификация
Отек зрительного нерва бывает двусторонним или односторонним. В первом случае поражается оба органа оптической системы, во втором — лишь один.
При одностороннем отеке ЗН симптоматика слабо выражена, даже опытные офтальмологи не всегда замечают отечность.
Заболевание имеет острый и хронический характер. При остром течении развитие клинической картины спонтанное, симптоматика появляется в течение 2–3 часов.
При повторяющихся рецидивах на развитие первых признаков уходит до 3 дней.
Симптомы
Клиническая картина характеризуется постепенным снижением остроты зрительного восприятия. Особенно сильно ухудшается в центральной части поля зрения.
Периодически затуманивается зрение, нарушается цветовосприятие, умеренно напрягаются вены и отсутствуют очаги.
Поражение нервных волокон приводит к двоению в глазах, головным болям, мерцаниям перед глазами, тошноте и рвоте.
Дальнейшее прогрессирование патологического состояния приводит к образованию скотом в поле зрения. Возможно развитие вторичной атрофии ЗН.
Диагностика
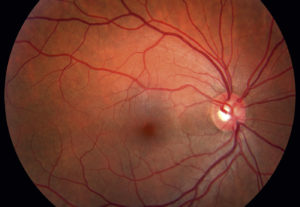
Первичное обследование проводится с помощью офтальмоскопа. Это визуальная оценка состояния головки ЗН, артерий и вен сетчатки. Обязательно проводят реакцию зрачка на свет с помощью небольшой лампы . Как правило, оба зрачка одинаково сильно сужаются, независимо от того, на какой орган зрения врач направит световой конус.
Однако при ретробульбарном неврите часто наблюдается так называемый относительный афферентный дефект зрачка.
Это означает, что ЗН пораженного глаза не так хорошо направляет входящие световые сигналы в мозг, как другой ЗН. В результате зрачки сужаются меньше, когда врач наводит свет на больной глаз . Для более детального осмотра нервных волокон используют специальные капли, расширяющие зрачки.
При необходимости проводят дополнительные исследования. С их помощью выясняют, какая причина привела к отеку ЗН. Для диагностики рассеянного склероза проводят МРТ головы и позвоночника.
Проводится поясничная пункция для забора спинномозговой жидкости. Она проверяется на наличие признаков воспалительного процесса.
Лечение
Если имеется ретробульбарный неврит, используются препараты, подавляющие иммунную систему (иммунодепрессанты). Вводятся глюкокортикоиды (стероиды), такие как Кортизон или Метилпреднизолон. Первые пять дней препараты используют в высоких дозах, затем медленно снижают дозировку в течение следующих 2 недель.

Перед тем, как проводить терапию с помощью Кортизона, необходимо исключить такие заболевания, как туберкулез, язва желудка, сахарный диабет или гипертония. Они могут ухудшаться при глюкокортикоидном лечении. Если бактериальная инфекция является причиной отека зрительного нерва, для лечения могут быть использованы антибиотики.
Стероиды тоже могут оказаться полезными для остановки данной иммунной реакции.
Терапия дополняется мочегонными средствами. Они нормализуют баланс спинномозговой жидкости. В тяжелых случаях показано оперативное вмешательство.
Осложнения
Основным осложнением отека зрительного нерва является постепенное ухудшение зрения и полная слепота, наступающая при отсутствии лечения.
Прогноз
Что касается течения и прогноза отека зрительного нерва, то необходимо опираться на причину заболевания и тяжесть ее течения. Как правило, в первые три недели еженедельно следует посещать офтальмолога.
Прогноз всегда благоприятный, если терапия начата своевременно.
Профилактика
Предотвратить развитие болезни можно. Профилактика предполагает своевременное обращение в больницу при получении травм, появлении признаков глазных заболеваний.
В данный перечень входит соблюдение правил личной гигиены. Во избежание развития инфекций, которые в дальнейшем способны вызвать отек ЗН, нельзя тереть глаза грязными руками и пользоваться чужими косметическими средствами/полотенцами.
Полезное видео
Читайте также:


