Нервная система молочной железы

От здоровья молочных желез зависит способность женщины к грудному вскармливанию, ее самочувствие, сексуальная привлекательность, а иногда – жизнь. К сожалению, большое количество случаев рака диагностируется на поздной стадии, когда прогноз для пациентки неутешительный. При этом излечимость злокачественных опухолей на ранней стадии составляет до 90%, что позволяет сохранить на только жизнь, но и грудь женщины.
Количество мастопатий и рака молочной железы за последние несколько десятилетий значительно выросло. Чтобы сохранить здоровье и красоту на долгие годы, современной женщине важно быть грамотной в отношении своего организма: знать основы анатомии груди, симптомы ее болезней и способы их профилактики.
Анатомия женской груди
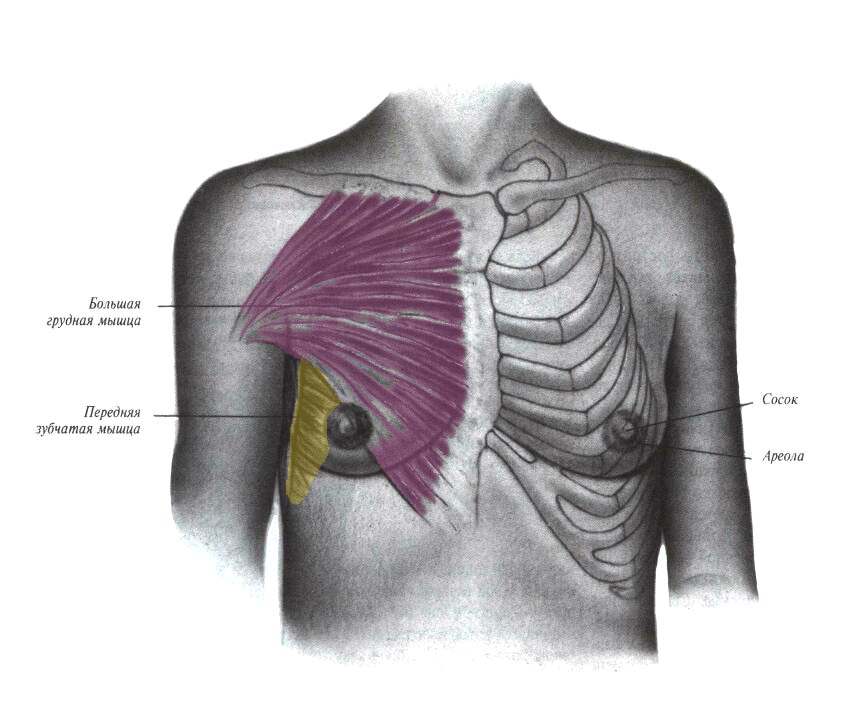
Грудь – парный орган, который расположен на уровне 3–6 ребра. Крепится бюст на передней грудной мышце, а в самой железе мышцы отсутствуют. Грудь состоит из железистой, жировой и фиброзной тканей. Ее строение – трубчато-альвеолярное.
Справка! Альвеола – от латинского слова alveolus «ячейка, углубление, пузырёк. В случае железистой ткани альвеолой называют ячейковидное окончание железы.
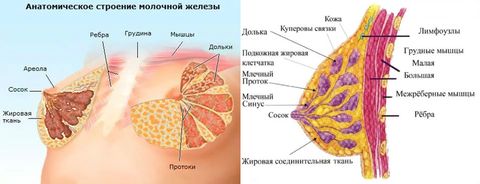
Железистое тело формируется из отдельных частей – долей. Их может быть от 15 до 25, в зависимости от индивидуальных особенностей женщины. Доля имеет форму конуса, обращенного вершиной к соску. Все конусовидные части расположены вокруг соска по всему его радиусу.
Сосок окружен ареолой – пигментированным околососковым кружком. Самая выпуклая его часть имеет поры, через которые поступает молоко.
Тело железы заключено в капсулу из жировой и соединительной (фиброзной) ткани. Тот же тип тканей изолирует доли друг от друга.
Слой подкожной жировой клетчатки, который следует сразу за кожным покровом и окружает всю железу, называется премаммарным. Премаммарный жир отсутствует в зоне ареолы. Жировые клетки, которые разделяют доли, называют интрамаммарными.
Его цвет и размер индивидуальны, но обычно у нерожавших девушек он розовый или темно-красный. После родов сосок нередко темнеет, приобретая коричневатый цвет.
Сосок и ареола имеют множество нервных окончаний. Это позволяет молочной железе чутко реагировать на прикосновение ротика младенца во время вскармливания, отвечая на него усилением выработки молока. Такая повышенная чувствительность соска делает его эрогенной зоной.
Размер и форма
Как правило, размер груди у худых миниатюрных женщин небольшой, а солидный бюст имеют более крупные или полные дамы. Однако бывают исключения – иногда интенсивно развивается именно железистая ткань. В этом случае у худенькой женщины может быть большой и даже очень большой размер груди – это называется макромастия. Соответственно, недоразвитие желез – это микромастия. Она выражается практическим отсутствием бюста, независимо от комплекции ее обладательницы.
Ассиметрия груди встречается достаточно часто — это вариант нормы. Разница между правой и левой грудью может составлять до двух размеров.
Склонность к птозу (обвисанию) зависит от упругости соединительной ткани грудной капсулы, формы и размера бюста. Чем он тяжелее, тем сильнее будет растягивать даже упругую капсулу и, соответственно, обвисать. В большинстве случаев аппетитно торчащая грудь размера 5+ – результат применения имплантов. Склонность к птозу зависит не только от размера, но также от формы бюста.
Форма и размер не влияют на здоровье груди и ее способность к лактации – это вопрос сугубо эстетический.
Выполнять хирургическую пластику груди можно не раньше 18 лет. А желательно после первой лактации, так как оперативное вмешательство может сказаться на способности железы производить молоко.
Гормоны, влияющие на молочную железу
Молочная железа является органом-мишенью для 18 ныне известных гормонов. Она реагирует на все изменения в сложной системе гипоталамус-гипофиз-яичники. Наиболее существенное и прямое влияние на нее оказывают женские половые гормоны – эстроген, прогестерон и пролактин.
Половые гормоны, которые начинают вырабатываться яичниками с началом полового созревания девушки. Под его влиянием происходит формирование молочной железы – рост протоков, появление на их концах альвеол. Усиливается образование соединительной и жировой ткани. Грудь приобретает зрелую форму. Однако полностью молочная железа формируется только во время беременности.
Под действием этого гормона грудь наливается и нагрубает перед менструациями.
Гормон отвечает за развитие железистой ткани и ее рецепторов. С началом беременности количество прогестерона резко возрастает, и под его воздействием окончательно формируются альвеолы. Полной картины взаимодействия прогестерона и молочной железы современная наука пока не имеет.

Оказывает большое влияние на подготовку молочной железы к лактации во время беременности и регулирует сам процесс лактации. В третьем триместре беременности и в период грудного вскармливания количество пролактина существенно повышается. При совместном воздействии пролактина и прогестерона рост клеток молочной железы становится интенсивнее в 3–17 раз.
Пролактин не только стимулирует выработку молока, но также влияет на его питательную ценность.
При наступлении менопаузы функция яичников затухает, женские половые гормоны перестают поддерживать развитие железистой ткани. Она постепенно начинает замещаться жировой и фиброзной. Этот процесс называется инволюцией молочной железы.
Заболевания, симптомы и лечение молочной железы
Молочная железа живет под воздействием постоянно изменяющихся гормональных процессов: половое созревание, колебания месячного цикла, беременность, лактация, завершение овуляторной функции. Этот орган чутко реагирует на заболевание печени, эндокринной системы, матки и яичников, стрессы, неблагоприятные внешние факторы.
Заболевания молочной железы делятся на 3 типа:
- Воспалительные.
- Доброкачественные.
- Злокачественные.
К воспалительным заболеваниям, в первую очередь, относят мастит.
К доброкачественным – мастопатии. К злокачественным – все виды рака молочной железы. Большинство из онкозаболеваний хорошо поддается лечению, если они были диагностированы на ранней стадии.
Мастит
Это инфекционно-воспалительный процесс, который вызывается патогенной бактерией – золотистым стафилококком. Большинство всех зарегистрированных случаев болезни связаны с грудным вскармливанием. Воспаление появляется через неделю или две после начала лактации. Чаще маститом страдают женщины, родившие первого ребенка, так как они чаще допускают ошибки при кормлении младенца и в уходе за грудью.
При недостаточном оттоке молока, что часто случается при неправильном прикладывании ребенка, возникает застойное явление – лактостаз. Он часто провоцирует развитие мастита. Также заболевание может возникнуть из-за гормонального дисбаланса.
Мастит может возникнуть и вне родов и грудного вскармливания – это случается в 5–10% случаев. В этом случае причиной болезни может служить некорректная имплантация груди, пирсинг сосков, травмы молочной железы, побочное действие некоторых гипотензивных средств.
- болевые ощущения в груди (одной или обеих);
- гнойные выделения из соска;
- красная и возможно горячая кожа груди;
- повышение температуры;
- трещины на соске и ареоле;
- общие признаки интоксикации.
- увеличение близлежащих лимфатических узлов.
При появлении первых признаков мастита необходимо немедленно обратиться к гинекологу или маммологу, так как это инфекционное воспаление опасно возникновением абсцессов, а при длительном течении даже гангреной.
Лечение мастита, как правило, требует антибактериальных препаратов. Для уменьшения болевого синдрома и отеков назначают нестероидные противовоспалительные средства. При гнойном процессе может потребоваться оперативное вмешательство.
Нужно стараться предупредить появление трещин сосков, и соблюдать гигиену. Перед и после кормления мыть область соска детским мылом, а после каждого кормления смазывать натуральным питательным кремом без отдушек. При появлении трещин обратитесь к врачу – он выпишет заживляющую мазь.
На период лечения мастита грудное вскармливание ограничивается или приостанавливается.
В последнее время мастопатии получили очень широкое распространение – ею болеют 30-60% женщин детородного возраста. При достижении пременопаузы риск заболевания возрастает.
Мастопатии бывают диффузными и узловыми.
При диффузной форме происходит распределение патологической ткани по железе, то есть четких границ она не имеет.
Диффузные мастопатии делятся на 3 вида:
- Кистозная – множество мелких кист.
- Фиброзная – разрастание соединительной ткани.
- Фиброзно-кистозная – сочетание разрастания фиброзной ткани и множественных кист. Эта форма заболевания встречается чаще всего.
Узловой тип характерен наличием очагов с четкими границами. Это доброкачественные новообразования молочной железы.
Узловые формы мастопатии:
- Киста – подвижное округлое образование, заполненное жидкостью. Оно не связано с кожей, подкожной клетчаткой и подлежащей фасцией. Кисты бывают одиночными и множественными
- Внутрипротоковая папиллома – разрастание эпителия млечного протока и расширение его в виде кисты.
- Фиброаденома – доброкачественная опухоль. Округлое, эластичное, безболезненное образование. Достаточно распространено.
Узловая мастопатия опасна перерождением в раковую опухоль.
Проявления, которые говорят о наличии мастопатии:
- Боль в молочных железах, болезненное напряжение. Может отдавать в руку, подмышку, лопатку. Диффузная мастопатия характерна усилением болевого синдрома перед наступлением месячных.
- Болезненное повышение чувствительности молочной железы.
- Сероватые, прозрачные, иногда кровянистые выделения из сосков.
- Отек молочной железы.
- Эмоциональное напряжение, депрессивное состояние.
Мастопатия – гормонозависимое заболевание. Это значит, что его основной причиной является гормональный дисбаланс половой и эндокринной систем организма. Также важную роль играет нарушение апоптоза (разрушения организмом ненужных клеток).
К факторам риска относятся:
- раннее наступление менструаций (до 12 лет) и поздняя менопауза (после 55 лет);
- отсутствие беременности и родов;
- отсутствие или малая длительность грудного вскармливания;
- аборты;
- стрессы;
- ожирение;
- эндокринные расстройства;
- наследственная предрасположенность;
- возраст после 40 лет.
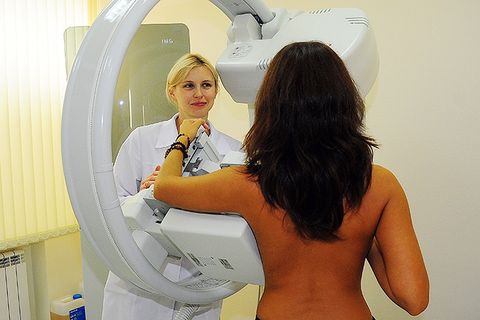
Диагностику и лечение мастопатий проводят гинеколог и маммолог. Диагностика заболевания начинается с оценки жалоб пациентки и физикального обследования (визуальный осмотр и пальпация груди). Затем при необходимости могут быть назначены исследования молочной железы:
- маммография;
- УЗИ;
- допплерография кровотока в артериях молочных желез;
- биопсия с последующим цитологическим или гистологическим исследованием.
Биопсию выполняют при узловой мастопатии для исключения рака молочной железы.
Терапия мастопатий различается в зависимости от их вида. Диффузная форма лечится консервативными методами, а узловая оперативно.
Консервативная терапия делится на гормональную и негормональную.
Негормональные методы включают в себя фитотерапию, компрессы, витаминные комплексы, БАДы.
Гормональные методики подразумевают применение антиэстрогенов, гестагенов, антипролактинов. Гормональные препараты ни в коем случае нельзя назначать себе самой, даже если они кому-то помогли. Их прописывает врач, строго по результатам анализа крови на гормоны репродуктивной сферы.
Терапия мастопатий включает в себя лечение неврозов, сопутствующих гинекологических заболеваний, болезней щитовидной железы, а также рекомендации наладить половую жизнь, заканчивать беременность родами и кормить грудью.
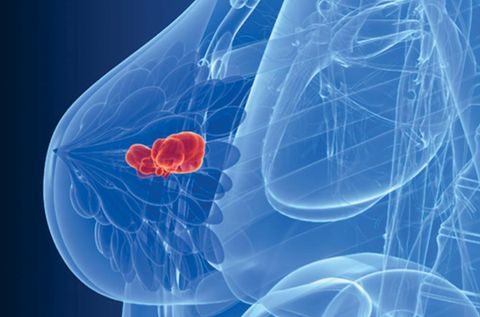
Не каждая мастопатия перерождается в рак, но узел может переродиться в раковую опухоль
Важно! I стадия рака молочной железы излечима на 95%, II – на 80%, а III – на 50%, IV – менее 10%.
К сожалению, ранняя стадия этой болезни протекает бессимптомно, и у каждой четвертой пациентки рак диагностируют уже на III–IV стадии, когда прогноз становится неблагоприятным. Поэтому крайне важно выполнять регулярное самообследование и профилактические врачебные осмотры.
Симптомы, позволяющие заподозрить злокачественный процесс:
- изменение формы груди, появление асимметрии;
- трещины, язвочки, ссадины в области соска (не связанные с грудным вскармливанием);
- уплотнения, узлы в молочных железах;
- выделения из соска – кровянистые, сероватые, прозрачные;
- втягивание соска;
- изменение внешнего вида кожи груди – цвет, структура;
- увеличение подмышечных или надключичных лимфоузлов.
Если вы наблюдаете хотя бы одно из таких проявлений, необходимо немедленно обращаться к врачу!
Невозможно предугадать заболеет ли женщина этим видом рака. Однако можно знать, находится ли она в зоне повышенного риска.
- наследственность;
- наличие мастопатии, особенно узловой;
- ранняя менархе и поздняя менопауза;
- бездетность;
- первые роды после 35 лет;
- отсутствие грудного вскармливания;
- лишний вес;
- гормональные расстройства;
- курение и алкоголь;
- стрессы;
- неблагоприятная экология или воздействие токсических веществ.
При наличие, а особенно при сочетании этих факторов, женщина должна быть особенно внимательна к своему здоровью.
Как и при мастопатии диагностика начинается с врачебного осмотра. При подозрении на рак назначаются такие исследования:
- Маммография, КТ или УЗИ.
- Биопсия новообразования с последующим гистологическим анализом.
Важно! Диагноз “рак молочной железы”, его вид и стадия могут быть определены только по результатам гистологического исследования.
При подтверждении диагноза в обязательном порядке выполняется удаление злокачественной опухоли. Лучевая, антигормональная, таргет- и химиотерапия применяются по показаниям.
При І–ІІ стадиях болезни возможна органосохраняющая хирургия. Удаляют только новообразование, последующая лучевая терапия обязательна. Химиотерапию и таргетную применяют избирательно в зависимости от вида опухоли.
На ІІІ стадии, как правило, требуется полное удаления молочной железы (мастэктомия). Химио- антигормональная и таргетная терапия обязательны. Лучевая применяется, если была проведена органосохраняющая операция.
IV стадия имеет неблагоприятный прогноз. Применяют химио- антигормональную, таргетную терапию. Операцию и лучевую терапию проводят лишь в случаях, требующих быстрого местного эффекта. Выживаемость при этой стадии 5-10%.
Невозможно застраховать себя от этой серьезной болезни, но можно снизить ее вероятность. Для этого нужно:
- Регулярно выполнять самообследование груди. Делается осмотр перед зеркалом и лежа. Женщина осматривает железу, а затем проводит ее круговую пальпацию.
- Регулярно проходить осмотры у гинеколога и маммолога.
- Делать маммографию и УЗИ. Женщинам до 40 лет показано регулярное проведение УЗИ, а после 40 маммографии. В зависимости от факторов риска врач назначает частоту проведения этих исследований. В среднем маммографию рекомендуется выполнять раз в два года женщинам в период от 40 до 50 лет. После 50 ежегодно.
- Контроль веса.
- Вовремя лечить гормональные нарушения.
- Больше двигаться.
- Отказаться от курения и злоупотребления алкоголем.
Выполняя эти условия, вы снизите вероятность любых заболеваний молочной железы, или сможете распознать их на ранней стадии, когда они легко излечимы.
Анатомия молочной железы у женщин должна быть известна каждой представительнице прекрасного пола. Этот орган начинает свое развитие с пубертатного периода, пик которого приходится на 13-15 лет. К сожалению, не все знают, из чего состоит женская грудь, какой внешний вид считается нормой, а когда возникает повод для беспокойства. Чтобы поддерживать здоровье, важно понимать, как выглядит грудь, какие ее основные функции и какие аномалии существуют.
Строение груди
То насколько правильное строение молочных желез, сказывается на том, насколько этот орган полноценно выполняет свои функции. У взрослой женщин грудь состоит из самого тела железы, жировой и соединительной ткани. Помимо этого, важную роль выполняют протоки, соски и ареолы, другие составляющие.
Железистая ткань или паренхима крепится к мышцам грудной клетки соединительной тканью. Она делится на несколько долей, которые располагаются радиально к соску. Их количество может отличаться в левой и правой груди, у каждой женщины оно индивидуально. Нормой считается от 8 до 20 долей молочной железы. В разрезе молочные железы напоминают виноградную лозу со множеством гроздей.
Сколько содержит грудная железа железистой ткани, а сколько жировой, зависит от многих факторов. На количество железистой особенно влияет гормональный фон женщины. В молодости обычно преобладает количество именно этой ткани, а жировая увеличивается с годами. Это объясняет тот факт, что у девушек груди более упругие, чем у женщин в возрасте.
Жировая ткань обволакивает всю железистую, ее количество меняется при похудении и наборе веса. Молочные или млечные железы часто худеют в первую очередь, когда женщина садится на диету. Чтобы этого не произошло, дополнять правильное питание необходимо занятиями в спортивном зале, уделяя особое внимание укреплению грудных мышц.
Сколько жировой ткани находится в груди, зависит от фазы менструального цикла, наличия беременности, периода лактации, других особенностей женского здоровья. После наступления менопаузы железистая ткань начинает превращаться в жировую, поэтому теряется упругость груди, она уменьшается в размере.
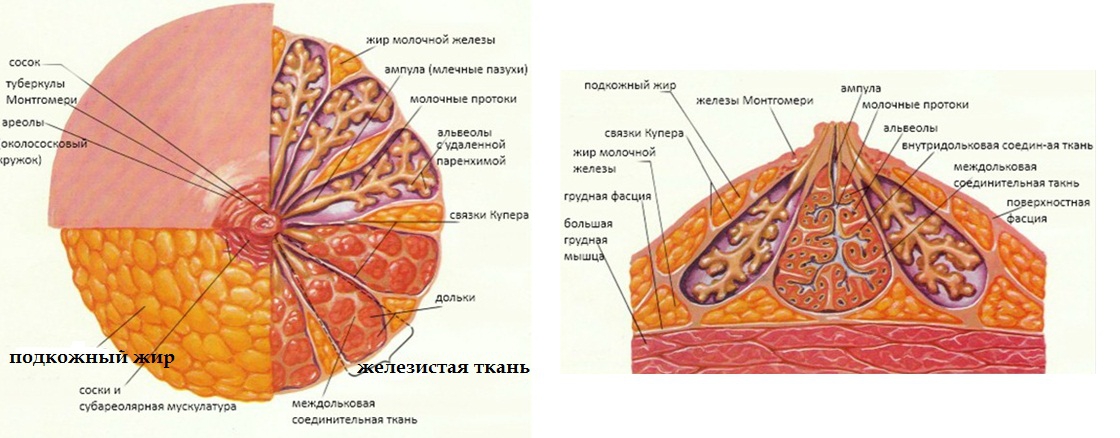
Протоки – это продолжения мелких железистых протоков в дольках. Они называются галактофорами, в одной груди их количество составляет от 8 до 15. Основная функция галактофоров заключается в образовании молочных пазух, в которых скапливается грудное молоко, необходимое для лактации.
Диаметр протока составляет около 2 мм. Галактофор проходит от верхушки каждой крупной доли, а возле соска он переходит в млечные расширения. В период грудного кормления эти расширения раскрываются, и молоко вытекает наружу. Иногда от крупной доли может выходить не один, а несколько протоков.
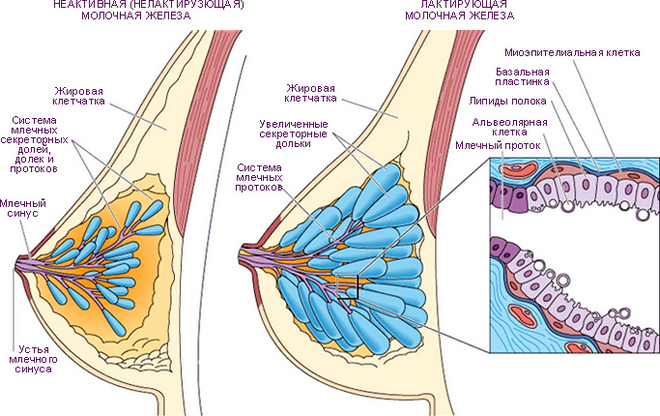
Строение соска отличается у рожавших и нерожавших женщин, как и внешний вид. На них находятся нервные окончания, выход протоков, поэтому они считаются чувствительной частью женского организма. Многих женщин интересует, как должны выглядеть соски, ведь их внешний вид отличается у разных представительниц прекрасного пола.
На самом деле, четкой нормы нет, сосочки могут быть светлыми или темными, большими или маленькими, перевернутыми, вдавленными. Вокруг соска находится ареола – цветной участок кожи. Они также могут быть разных оттенков и размеров. У нерожавших девушек цвет сосков и ареол обычно розовато-кремовый, у рожавших – темнее.
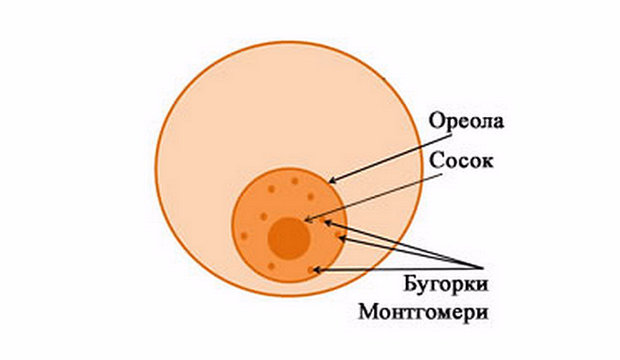
Сеть кровеносных сосудов, расположенная в молочных железах, развита хорошо. Обеспечение кровяного снабжения происходит благодаря трем крупным артериальным сосудам:
- ветви внутренней артерии
- латеральная артерия
- медиальная артерия
Ткани органа получают свежую, очищенную кровь из грудных и межреберных артерий (через ответвления в них). Подкожные вены соединяются с сосудами шеи, подложечной области, плечевой вены. Сосудистые сети левой и правой молочной железы также соединяются между собой.
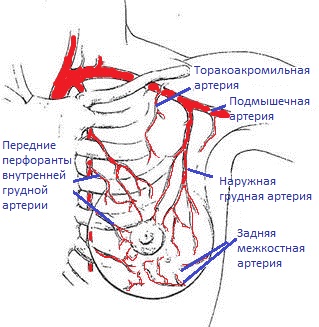
Молочная железа связывается с центральной нервной системой ответвлениями межреберных и надключичных нервов. Наибольшее их скопление приходится на соски и ареолы сосков, причем располагаются они близко к поверхности органа. Именно поэтому этот участок считается эрогенной зоной.
Лимфатическая жидкость скапливается в лимфоузлах, которые находятся в области подмышек, подключичной зоне. Лимфатическая система в женском организме является сложной. Если подмышкой увеличивается лимфоузел, это может оказаться признаком нарушения оттока лимфы в разных частях тела, в том числе в молочной железе.
Внешний вид
То, как выглядит грудь, важно для каждой женщины. Во-первых, это эстетический вопрос, ведь молочные железы привлекают внимание мужчин. Многие стремятся ухаживать за этим органом, чтобы грудь на ощупь была приятной и внешне была красивой. Во-вторых, это вопрос здоровья.
Во внутреннем составе женской груди могут происходить изменения, связанные с развитием серьезных заболеваний. Женщина, которая следит за собой, обратит внимание на любые внешние изменения молочных желез, что поможет вовремя отреагировать и обратиться к врачу. Многим это помогло избежать различных патологий, в том числе диагностировать онкологию на ранних стадиях.
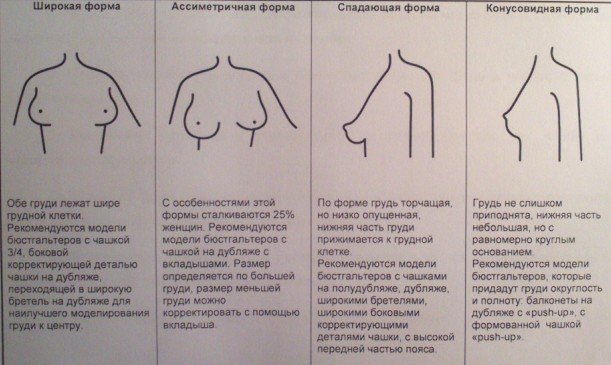
Выделяют четыре формы молочных желез:
В норме грудь должна находиться на уровне либо 3-6, либо 4-7 реберных пар. При этом форма является индивидуальной особенностью и никак не сказывается ни на функциях молочной железы, ни на предрасположенности к патологиям.
Размер груди – индивидуальный показатель, зависящий от наследственности, питания и веса, других факторов. Он может изменяться на протяжении жизни: во время и после беременности, лактации, при резком похудении, наборе веса. Расположение и размер левой и правой груди может быть ассиметричным, что не считается аномалией. На то, какой будет объем груди, влияют 15 гормонов, некоторыми из них являются:
- Эстрогены – отвечают за начало роста и развития органа, на разветвление протоков.
- Прогестерон – отвечает за подготовку к процессу лактации.
- Пролактин – важный гормон, принимающий участие в увеличении железистых клеток, продуцировании молочного белка, других процессах.
- Андрогены – при их переизбытке объем железистой ткани уменьшается.
Функции
Основная функция молочных желез заключается в выработке грудного молока и его подаче при лактации. Изменения в структуре, размере, форме этого органа чаще всего связаны именно с вынашиванием плода и его вскармливанием. Сразу после зачатия в груди начинают происходить процессы, подготавливающие орган к выполнению его основной функции, начинается ее деформация.
С первого месяца беременности происходит разрастание железистой ткани, разветвление и удлинение протоков, выработка и накопление молока. Из-за этих процессов грудь значительно увеличивается в размере. После окончания лактации она снова уменьшается. При повторной беременности все эти процессы снова повторяются.

Аномалии
Существуют приобретенные заболевания молочных желез, большинство из которых можно вылечить при своевременном обнаружении. В отличие от них, аномалии не поддаются никакой терапии. Они бывают как врожденными, так и приобретенными. Единственный выход при их наличии – хирургическое вмешательство. Наиболее распространенными аномалиями являются:
- Макромастия – увеличение размера желез, которое возникает после нарушений эндокринной системы, возникших после беременности, лактации.
- Полимастия – развитие более двух молочных желез, которые могут находиться на животе, в других местах.
- Полителия – увеличение количества сосков, дополнительные сосочки находятся по сосковым линиям, часто на животе.
- Амастия – полное отсутствие одной или двух грудей, при этой аномалии грудное кормление невозможно, также часто возникают проблемы с беременностью.
Таким образом, женская грудь требует к себе особого внимания. Внутренне строение органа сложное, количество железистой и жировой ткани может постоянно меняться. Особые изменения начинаются в период после зачатия и заканчиваются завершением лактации. Именно кормление плода является основной функцией груди. Иногда встречаются аномалии, которые требуют хирургического вмешательства, все другие заболевания требуют внимания и срочного лечения.
МАСТОПАТИЯ - это именно тот случай, когда оправдывается поговорка: "Все болезни от нервов", поэтому и лечение во многом направлено на то, чтобы женщина меньше беспокоилась и поддавалась стрессам.
"ОРГАНИЗМ очень чутко реагирует на стрессы и переживания. - говорит директор Маммологического центра МЗ РФ, президент Российской Ассоциации маммологов, академик РАМТН, д. м. н., профессор Надежда РОЖКОВА. - Из-за этого сбивается работа эндокринных желез, нарушаются обмен веществ и гормональный баланс. В итоге, если раньше грудь болела только перед менструацией (это нормально), то теперь болезненные ощущения не прекращаются и после нее. Интенсивность болей может быть разная, некоторые страдают даже от прикосновения одежды к груди.
Мастопатия - это сборное название целой группы заболеваний молочной железы, которые называют дисгормональными перестройками. Лечение зависит от причины и формы болезни. Во время обследования маммолог в первую очередь исключает рак, и лучший для этого метод - рентгеновская маммография, потому что она выявляет образования размером 50-400 микрон, которые не "заметит" самый хороший ультразвуковой аппарат. УЗИ достаточно только для профилактического осмотра у женщины без жалоб. Когда ее что-то беспокоит, обязательно нужна маммография, даже если пациентке 18 лет. Иначе велик риск пропустить зарождение рака и запустить злокачественный процесс.
Каждый четвертый случай мастопатии проявляется выделениями из сосков. Наиболее неблагоприятные - янтарные, бурые и кровянистые. Врач сделает мазок, рентгенографию и дуктографию, во время которой в млечные протоки через сосок вводят контрастный препарат и получают снимки молочной железы. Эта безболезненная процедура выявляет причину выделений, а у 60% женщин после дуктографии они прекращаются".
Перестать беспокоиться.
ЛЕЧЕНИЕ мастопатии заключается в воздействии не столько на молочные железы, сколько на вызвавшую ее причину и общее состояние организма. Чтобы нормализовать гормональный баланс и обмен веществ, назначают седативные средства, поливитамины с минералами, фитопрепараты, травяные сборы. Прием гормональных лекарств обязательно контролирует врач.
Если мастопатия только началась, лечение состоит в профилактике (успокаивающее, витамины и травки). А вот при узловой форме мастопатии нередко приходится решать вопрос об операции. Чтобы уточнить природу узлового образования, делают пункцию. Если она показывает, что клетки бурно растут (пролиферативная форма), это в 7-14 раз увеличивает риск развития рака, поэтому необходима операция. Кисты, которые раньше оперировали в обязательном порядке, теперь лечат в течение дня методом склерозирования. Через иголочку содержимое кисты "отсасывают" (аспирируют), вводят в нее воздух или лекарство, и она спадает, оставляя только маленький рубец. Чтобы мастопатия больше не беспокоила, нужно научиться жить с удовольствием и не реже 1 раза в 2 года показываться маммологу, делать маммографию.
. и начать жить
ДВЕ главные заботы российских женщин - семейный воз на плечах и тихий ужас при взгляде на себя в зеркало. Маммологам часто приходится исполнять роль психотерапевта и учить замученных жизнью дам, как почувствовать себя хрупкими, беззащитными и счастливыми созданиями. Оказывается, это совсем несложно. Нужно всего лишь отказаться от надежды перевоспитать супруга, регулярно давать ему понять, кто в семье главный (конечно, он!), и приложить максимум изобретательности, чтобы в доме было сытно, весело и интересно. Не "пилить" за маленькую зарплату, а хвалить, что посреди всеобщей разрухи и массовой безработицы он так востребован на работе. В результате муж всем доволен, жена в благодушном настроении.
Диеты и голодание - вечная женская проблема, постоянные мучения и переживания, которые для молочной железы очень вредны. Вкусная еда - одно из главных удовольствий в жизни, и лишать его себя ни в коем случае нельзя! При поглощении вкусностей в организме вырабатываются гормоны удовольствия. Обожаешь сладкое - начни день с пирожного, но только маленького. Секрет хорошей фигуры и отличного настроения заключается в том, чтобы часто, но по чуть-чуть есть все, что любишь. В итоге: стрессы забыты, а значит, меньше причин для мастопатии.
Риск заболеть раком молочной железы повышают:
-
хронические стрессовые ситуации;
отягощенная онкологическая наследственность (родственники, особенно по женской линии, страдали онкологическими заболеваниями);
позднее начало менструации (после 15 лет);
поздние первые роды (после 30 лет);
перенесенное хирургическое вмешательство на молочной железе;
Читайте также:


