Нервная система после перенесенного инфаркта

Ишемическая болезнь сердца - понятие весьма собирательное и означает различные случаи нарушений коронарногокровообращения. Слово "ишемия" переводится как недостаточность кровоснабжения. Нередким и тяжелым осложнением ишемической болезни сердца становится инфаркт миокарда. Этот диагноз становится в случаях закупорки кровеносного сосуда сердца, вследствие чего возникает поражение участка сердечной мышцы.
Стенокардия - таков диагноз врача, когда он сталкивается с приступами длительного сужения венечных (коронарных) артерий сердца. Причиной сужения просвета сосудов сердца являются, как правило, их атеросклеротические изменения. Приступы стенокардии сопровождаются мучительными болями в сердце, которые служат серьезным сигналом о неполадках в органе, вынуждают врачей принимать экстренные меры для устранения болевых ощущений и нормализации кровообращения сердечной мышцы.
Нередко боли, развивающиеся при приступах стенокардии и при инфаркте миокарда, ощущаются не только в области сердца, но, как говорят, отражаются в другие места, например, в левую руку, в область левой лопатки.
Все дело в обширных нервно-рефлекторных связях сердца. Этот орган получает волокна из многочисленных нервных узлов, одновременно снабжающих нервными окончаниями легкие, пищевод, желудок и многие железы внутренней секреции. Чувствительные нервные волокна одного узла могут образовывать рецепторы в самых различных органах грудной клетки, проникать в ткани черепа. Этим обстоятельством во многом и объясняются множественные, иногда необычно расположенные боли.

При инфаркте миокарда боли в сердце бывают особенно сильными, давящими, иногда жгучими и не проходят после приема известного всем средства - нитроглицерина. Это чувствительные нервные окончания в пораженной зоне мышцы сердца подают отчаянные сигналы бедствия о нехватке кислорода и других необходимых веществ.
Такие проявления ишемической болезни сердца как стенокардия и инфаркт миокарда тесно связаны не только с нарушениями кровообращения в сердечной мышце, но и с изменениями ее нервного аппарата. Экспериментаторам удалось электрическими раздражениями головного мозга в области гипоталамуса вызывать в сердце характерные проявления ишемии, которые были зарегистрированы на электрокардиограмме. Затем у животных возникали нарушения ритма сердцебиения и наступал инфаркт миокарда. Значит, патологический очаг в важном вегетативном нервном центре - гипоталамусе - приводит к тканевым и сосудистым нарушениям в сердце.
В медсанчасть текстильной фабрики обратился 45-летний слесарь Н., всегда считавший свое здоровье несокрушимым, недоверчиво относящийся ко всем медицинским рекомендациям и советам. -У меня начинает болеть левая рука, - хмуро прогово рил он, опустив глаза и всем своим видом выражая недовольство собственным посещением доктора. -Давно это началось? -Примерно с неделю. -Больше вас ничего не беспокоит? -Остальное - как всегда: в полном порядке. Врач был опытный. Он хорошо знал коварство сердечно-сосудистых заболеваний. -Необходимо сделать электрокардиограмму - сказал он. -Зачем? Я не за этим сюда пришел, - удивился Н. - Дайте что-нибудь: мазь, натирание, чтобы не болела рука.
Но вот сделана электрокардиограмма, на ней четко определился свежий инфаркт задней стенки левого желудочка сердца. -Не вставайте, - сказал врач больному, пытавшемуся подняться и уйти из кабинета. Срочно вызвали санитарную автомашину для перевозки Н. в стационар. Когда "скорая помощь" прибыла, Н. спросил у врача: -Доктор, а что со мной? -Инфаркт недельной давности, ответил тот. Оказалось, что у Н. развился, как его называли медики, безболевой инфаркт миокарда, характерный отсутствием болевых ощущений в сердце, хотя само поражение сердечной мышцы может быть обширным.
Причины безболевого инфаркта пока не вполне ясны. Можно предполагать, что в некоторых случаях болевое ощущение недостаточно воспринимается нервными центрами мозга.
В развитии безболевых инфарктов миокарда большую роль играют изменения и самого внутрисердечного нервного аппарата. В тех участках миокарда, где нарушена чувствительность, рецепторы - сигнализаторы о нарушении функции органов и тканей - не выполняют при инфаркте свою роль, в результате чего боль не ощущается.
Однако гораздо чаще при инфаркте миокарда больной чувствует быстро нарастающую сильную боль за грудиной, которая приобретает сжимающий, давящий, распирающий или жгучий характер. Боль продолжается полчаса и больше. Возникают рефлекторные вегетативные реакции - больной ощущает резкую слабость, тошноту, возникает потливость, чувство нехватки воздуха, страх смерти.
Кардиологи рассматривают инфаркт миокарда как затяжной нервный стресс. Нередко заболевание сопровождается так называемым кардиогенным шоком. Академик Е. И. Чазов описывает несколько форм этого осложнения инфаркта миокарда и на первое место ставит рефлексогенный шок. Он говорит о важности снятия при этом нервного напряжения: "Следует подчеркнуть необходимость обезболивания при шоке не только как профилактического, но и лечебного мероприятия, поскольку боль является источником патологических рефлексов".
Впоследствии, уже пройдя курс лечения, выписанный больной нуждается в особых реабилитационных воздействиях. Вынужденная обездвиженность во время заболевания, перенесенное чувство страха за жизнь может сочетаться с неуверенностью в осуществлении дальнейших жизненных планов и с боязнью за физические возможности организма. Перемена в облике и поведении больного заметна для родных и знакомых, а также для его коллег по работе и здесь с их стороны требуется максимум чуткости и вместе с тем ненавязчивости в поведении.
Невропатологи утверждают, что у каждого третьего больного инфаркт миокарда сопровождается подобием мозгового удара, который развивается вследствие создания очага сильного раздражения нервных сплетений в сердце. При этом изменяется работа желез внутренней секреции и других органов, ибо в организме все взаимосвязано, соединено гибкими, вездесущими "проводами" нервной системы.
В переводе с английского шок означает "удар". Для центральной нервной системы инфаркт миокарда является своеобразным ударом, вызывающим множество неполадок в организме: падает артериальное давление, наступает значительное замедление сердцебиений, одновременно возникает снижение сосудистого тонуса, нарушение ритма сердца, повышается свертываемость крови и т. д. Одним словом, целая буря проносится в различных отделах нервной и кровеносной систем, вызывая глубокие нарушения регуляции жизненно важных органов и самого мозга.
Следовательно, борьба с этим грозным недугом подразумевает не только устранение нарушений кровообращения, но и предотвращение множества нервнорефлекторных сбоев в организме.
Разбирая причины поражения сердечной мышцы, укажем на такой важный показатель, как содержание в ее тканях адреналина и норадреналина, доставляемых адренергическими нервными сплетениями. Доказано, что при ишемической болезни сердца задолго до инфаркта возникают поражения адренергических нервных сплетений миокарда, обнаруживаются огромные провалы, дефекты в обычно густой сети этих нервных сплетений. В симпатических узлах также поражаются многие нервные клетки. Создается конфликтная ситуация: количество адреналина и норадреналина в крови достаточное, а до многих мышечных волокон они не доходят.
Более того, значительное повышение уровня адреналина в крови, как мы уже говорили, может оказать повреждающее действие на мышечные клетки.
Ответственность за избыток адреналина несут надпочечники, основной поставщик этого вещества. Обычно при инфаркте миокарда функции надпочечников, как и других желез внутренней секреции, оказываются нарушенными. В свою очередь и в сердечной мышце словно цепная реакция наступают нарушения обмена веществ.
Исход инфаркта миокарда, как известно, может быть самым тяжелым, вплоть до разрыва сердца. В романах и драмах нередко встречаются описания этой катастрофы, и читатель воспринимает ее как финал наивысшего нервного напряжения. И надо сказать, что романисты были не так уж далеки от истины.
Статистические данные последних лет показали, что хотя инфаркт миокарда встречается у женщин реже, чем у мужчин, разрывы сердца у них происходят чаще. При этом нарушается целостность стенки левого желудочка сердца (обычно в передней ее части). Как правило, разрыв сердца может развиться при чрезмерной физической перегрузке, травмирующем психику эмоциональном стрессе, осложненных инфарктом миокарда. В стенке желудочка происходят сложные процессы некроза, отягощенные нервнотрофическими нарушениями.
Проблем в лечении инфаркта миокарда очень много. Наряду с традиционными способами лечения в последние годы нашли применение так называемые иммобилизованные ферменты, которые доставляются с током крови на место катастрофы и здесь оказывают рассасывающее влияние на возникший тромб. Можно полагать, что в перспективе могут быть использованы аксоплазматические токи в нервных проводниках сердца, дрставляющих к мышечным волокнам высокоактивные биологические вещества. В лечении кардиогенного шока и острой сердечной недостаточности применяются новые препараты, многие из которых являются нейротропными, то есть направлены на сбалансирование нейротканевых отношений в сердце и сосудах.
Теперь известно, что на мышечных мембранах имеются особые участки - мишени для действия адреналина и норадреналина. Эти участки получили название адренорецепторы. При инфаркте миокарда врачи регулируют состояние этих участков при помощи специальных медикаментов. Так как мышца сердца повреждена, применяют специальные блокирующие эти участки лекарственные средства и это помогает миокарду сокращаться экономнее, снижает его потребности в кислороде, предохраняет сердечную мышцу от излишних повреждений. Таким образом в кардиологии используются способы уменьшения нейрогуморальных влияний на сердце и сосуды, чтобы не подвергать их перегрузкам.
Однако подобная тактика может быть полезной лишь в определенные сроки течения болезни. При некоторых формах ишемической болезни и также в определенные ее сроки, напротив, применяются медикаменты, стимулирующие деятельность адренорецепторов, на которые усиливается действие медиаторов симпатической нервной системы. Эти примеры показывают, что при достижении стабильности, устойчивости работы сердца в медицине используются специально подобранные медикаментозные воздействия. Почему важна эта стабильность и какие факторы наряду с инфарктом миокарда нарушают это важное свойство деятельности сердца, мы вкратце узнаем из следующей главы.

О взаимной связи тревожности и сердечно-сосудистых недугов знают все. Может ли разовый или постоянный стресс вызвать инфаркт, а также другие патологии? Сначала разберемся в определениях. Стресс – это любой внешний фактор, который вызывает нервное напряжение. При длительном нервном напряжении человек испытывает:
- апатию и астению. У него нет желания делать привычные дела. Даже подъем по лестнице или поход в магазин — это сложное испытание;
- из-за высокого скопления адреналина начинаются головные боли и мигрени. Чтобы снять симптомы и нормально работать, люди выбирают не отдых и расслабление (йогу, медитацию, рисование), а глотание лекарств и литров кофе;

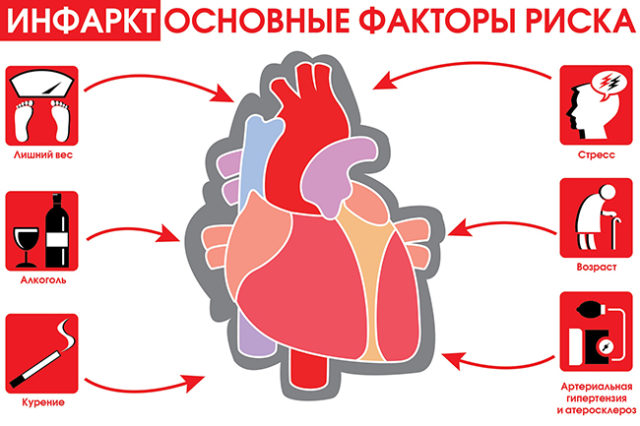
Одной из причин сердечно-сосудистых рисков, в том числе развития одного из тяжелых состояний — инфаркта миокарда, по традиции называют стрессы
- проблемы со сном. При напряжении нервной системы человеку сложно ночью уснуть, а утром проснуться на работу. Даже 10-часовой ночной марафон не расслабляет;
- частота простудных недугов. От разовых или хронических стрессов страдает не только сердечно-сосудистая система, но и общие защитные силы любого органа, а также кожного покрова.
Как влияет стресс
Что же бывает в организме из-за реакции на негативные события? Мы привыкли думать именно так. Но сильное волнение наступает и от приятных событий, к примеру:
- радостная весть;
- повышение на работе;
- хорошие изменения в личной жизни.
Если можно постараться на какое-то время оградить себя от негативных событий, то на всю жизнь этого добиться нельзя.
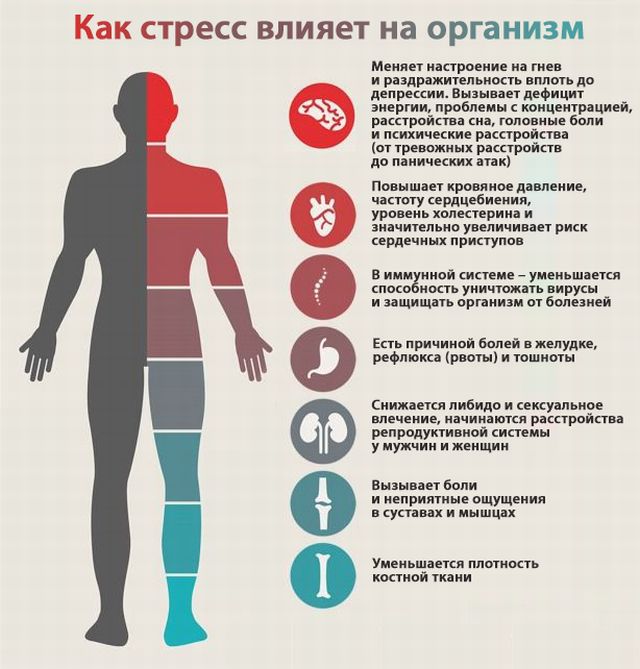
Как стресс влияет на организм
При стрессе надпочечники активно выводят адреналин. Гормон вызывает:
- спазмы сосудов, а также резкое сокращение просвета. В этот момент чаще всего сосудистая бляшка отрывается от поверхности вены и перекрывает кровоток;
- увеличивается частота сердечных сокращений и дыхательных движений. Из-за этого возрастает артериальное давление даже у гипотоников;
- ткани организма меньше наполняются кислородом.
Такой механизм реакций выработала сама эволюция. И от этого никуда не деться. Он нужен для секундного рывка, сбора сил и защиты от угрозы. За считанные минуты биохимия крови и состояние гормонального фона резко меняются. В разовом волнении нет ничего страшного. Так как это бывает каждый день. Но если напряжение длится дни или недели, то возрастают шансы получить инфаркт или инсульт.
В чем суть предынфарктного состояния?
Предвестником инфаркта миокарда есть вполне обычное состояние организма. В чем же отличие? Разница в диаметре магистрального сосуда, который поражен. Перед инфарктом атеросклеротические отложения нарушают кровообращение, но трофика сохраняется за счет компенсаторных возможностей.

Глубокие переживания могут быть спровоцированы и положительными, и отрицательными эмоциями
При остром сердечном недуге кровоснабжение сердца нарушено. От стресса безобидные пятна активно воспаляются. Доктора объясняют это резким падением местного иммунитета. Все это из-за распределения сил организма на устранение последствия стресса. В этом-то и есть коварность стресса. Проходит 1-2 дня, и такое состояние переходит в опасный кризис. Может быть летальный исход.
Самому определить состояние перед инфарктом нереально. Яркие знаки недуга появляются только тогда, когда просвет перекрыт более чем на 50%. Долгий период рост атеросклеротических бляшек проходит без симптомов. Но при сильном разовом стрессе или длительном нервном напряжении процесс создания жировых отложений ускоряется. И в любой момент бляшка, отрываясь от стенки, полностью закрывает вену или артерию. Таким образом, предынфарктное состояние превращается в острый сердечно-сосудистый недуг с появлением язв.
Профилактика стресса
В современном мире нет таких людей, которые могут прожить без стрессов. Их нельзя избежать. Но можно ли сократить негативное влияние таких факторов на нервную систему и организм в целом?
Как известно, лучшая оборона это нападение, вот почему первое и главное — воспринимать жизнь с юмором
Психологи советуют:
- правильно питаться. Какая связь между рационом, стрессом и работой сердечно-сосудистой системы? Если каждый день в меню добавлять пряную зелень, аскорбиновую кислоту, то витамин С в несколько раз повышает сопротивляемость организма к воздействию различных провоцирующих факторов. Полюбите также травяные отвары. Сократите количество крепкого кофе. Вместо этого ароматного напитка утром приготовьте отвар мяты и липы, добавьте любимые специи. Гарантированно проснетесь, а сосуды сохраните в отличном состоянии.
Психические изменения при инфаркте миокарда представляют собой серьезную проблему как сами по себе, так и в связи с тем, что они оказывают выраженное влияние на течение основного патологического процесса, лечение, результаты реабилитационных мероприятии.
Из всех психических изменений при инфаркте миокарда наиболее опасным осложнением являются психозы острого периода болезни. Грубые нарушения поведения, резкие вегетативные сдвиги сопровождаются значительным ухудшением соматического состояния, при психозах чаще наступает летальный исход. В подавляющем большинстве случаев психозы развиваются на 1-й неделе инфаркта миокарда. Длительность их обычно не превышает 2--5 дней. Частота психозов у больных инфарктом миокарда составляет 6--7%.
Психозы при инфаркте миокарда обусловлены прежде всего соматогенными (биологическими) факторами. Главные среди них -- интоксикация продуктами распада из некротического очага в миокарде, ухудшение церебральной гемодинамики и гипоксемия, вызванные нарушением сердечной деятельности. Не случайно психозы наблюдаются чаще всего у больных с обширными поражениями миокарда и острой недостаточностью кровообращения (кардиогенный шок, отек легких).
К возникновению психозов при инфаркте миокарда предрасполагают поражения головного мозга различной природы (последствия черепномозговых травм, хронический алкоголизм, церебральный атеросклероз, гипертоническая болезнь в церебральной форме и др.) и пожилой возраст.
Чаще всего психоз возникает в вечерние и ночные часы. Как правило, он протекает в форме делирия. Нарушается сознание с потерей ориентировки в окружающей обстановке и во времени, возникают иллюзии и галлюцинации (чаще зрительные), больной испытывает тревогу и страх, нарастает двигательное беспокойство, приводя к двигательному возбуждению (беспрестанные попытки встать с кровати, выбежать в коридор, вылезти в окно и т. д.). Нередко делирию предшествует состояние эйфории -- повышенного настроения с отрицанием болезни и грубой переоценки своих сил и возможностей.
У больных старческого возраста иногда наблюдаются так называемые просоночные состояния: больной, пробуждаясь ночью в палате, встает, несмотря на строгий постельный режим, и начинает бродить по больничному коридору в поисках туалета, не сознавая, что он серьезно болен и находится в больнице.
В целях профилактики развития психозов у больных инфарктом миокарда следует, прежде всего, взять под особое наблюдение лиц, которым это может угрожать.
Итак, психологический аспект у больных, перенесших инфаркт миокарда, имеет большое значение как наиболее тесно связанный со всеми аспектами (социальным, профессиональным, физическим, медицинским) и взаимообусловленный ими. Психические изменения после инфаркта миокарда определяются, по опубликованным данным, у 33--80% всех больных. Существуют различные типы личностных реакций на болезнь. Различают адекватные (нормальные) и патологические (невротические) психологические реакции [Зайцев В.П., 1978]. Выделены три подтипа адекватных реакций (пониженный с элементами анозогнозии, средний и повышенный) и пять подтипов патологических реакций (кардиофобический, депрессивный, или тревожно-депрессивный, ипохондрический, или депрессивно-ипохондрический, истерический и анозогнозический).
Пониженная адекватная реакция (с элементами анозогнозии) характеризуется правильной оценкой больным своего состояния, пониманием им сути болезни, но с одновременным частичным ее отрицанием, как правило, в виде переоценки своих физических возможностей и преуменьшения опасности заболевания.
При средней реакции больной правильно оценивает свое состояние и перспективу, выполняет все рекомендации врача. Повышенная реакция личности на болезнь характеризуется пессимистической оценкой больным своей перспективы, повышенным вниманием к своему состоянию, однако без нарушения поведения и без психопатологических симптомов.
Кардиофобическая реакция характеризуется чрезмерным страхом больного за свое сердце, что накладывает отпечаток и на его поведение (боязнь физической активации, отдаления от дома и т. п.). В клинической картине при приступах сильного страха наблюдаются бледность кожных покровов, потливость, сердцебиение, ощущение нехватки воздуха, дрожание тела и пр.
Для депрессивной (тревожно-депрессивной) реакции характерно изменение поведения больного в виде подавленности настроения, апатии, безнадежности и пессимистической оценки болезни и перспективы, постоянной тревоги и волнения; нарушается сон. Все это накладывает отпечаток на внешний вид больного (выражение печали или тревоги на лице, тихая, замедленная речь, слезливость).
Ипохондрическая (депрессивно-ипохондрическая) реакция отличается полиморфизмом жалоб и их несоответствием данным объективного обследования. Чрезмерная фиксация внимания больного на состоянии своего здоровья сопровождается постоянным контролем с его стороны функций организма (пульс, АД, ЭКГ и др.).
Анозогнозическая реакция выражается в отрицании болезни и выполнении рекомендаций врача, касающихся как лекарственных назначений, так и режима. Необходимо помнить, что при психопатологических реакциях всегда имеются проявления психической астении в виде повышенной слабости, утомляемости при небольших физических нагрузках и нервно-эмоциональном напряжении. Нередко отмечаются тахикардия, ощущение нехватки воздуха -- симптомы, характерные и для начальной стадии сердечной недостаточности.
Таким образом, является необходимой настоятельная рациональная психотерапия с больным, неадекватно относящимся к своему здоровью. Такая тактика позволяет полноценно компенсировать состояние кровообращения даже у больных с тяжелым поражением сердечно-сосудистой системы, способствуя тем самым их возврату к общественно полезному труду. У ряда лиц рациональная психотерапия требуется на протяжении всей поддерживающей фазы реабилитации.
У большинства больных инфарктом миокарда (68,1%), по данным В.П. Зайцева (1978), наблюдается адекватная реакция, причем у 2 /3 из них -- средний подтип, у меньшей части (31,9%) -- невротические изменения. В связи с тем что в срок через 6 мес после заболевания, т. е. в поддерживающей фазе, личностные реакции на болезнь нивелируются, автор для оценки психического состояния этих больных предлагает использовать вторую классификацию, которая предусматривает нормальную психологическую реадаптацию (успешную и удовлетворительную) и психическую дезадаптацию, когда формируются неврозы либо патологическое развитие личности (ипохондрия, кардиофобия, депрессия и др.). При успешной и удовлетворительной психической реадаптации больные ведут активный образ жизни, выполняют все назначения врача. При успешной реадаптации больной правильно оценивает свое состояние, изменений в психическом статусе нет, но они возникают при удовлетворительной реадаптации в случае ухудшения соматического состояния и проявляются в виде тревоги, угнетенного настроения.
Наблюдения за больными, перенесшими инфаркт миокарда, показывают, что различные отклонения в их психологическом статусе порождаются и поддерживаются сохранением боли в области сердца и другими симптомами неблагополучия, низким уровнем физической активности, нерешенными вопросами социально-бытового характера, в частности взаимоотношениями в семье и обществе, длительностью пребывания на больничном листе и неуверенностью в завтрашнем дне, преимущественно профессионального порядка, и пр. Актуальность психологического аспекта на поликлиническом этапе диктуется сохранением, усилением или появлением различных психологических нарушений у больных прежде всего в конце фазы выздоровления (подготовительный период), когда нарастает уровень тревоги, и в меньшем проценте случаев -- в поддерживающей фазе. Так, по некоторым данным (1977), у 1/3 больных, приступивших к работе после перенесенного инфаркта миокарда, в качестве единственной причины долечивания по больничному листу (в подготовительном периоде) явились те или иные отклонения психологического характера.
Можно выделить четыре основные группы лиц, оказывающих влияние на психологический статус больного: близкие родственники, медицинский персонал, сослуживцы и другие больные, перенесшие инфаркт миокарда. Работа с больным, с нашей точки зрения, должна проводиться, на трех уровнях: дома -- ближайшими родственниками, в амбулаторно-поликлинических условиях -- медицинским персоналом, на работе -- сослуживцами. Психологическую реабилитацию следует начинать сразу же по окончании предшествующего этапа: по приезде больного домой, приходе его в поликлинику и первом его появлении на работе.
Отношение больных к поведению ближайших родственников, в частности к их чрезмерной опеке, определяется, как правило, преморбидными особенностями личности и реакцией ее на болезнь. При адекватной реакции, личности на болезнь (средний подтип) больной проявляет заботу о ближайшем родственнике в плане сохранения его душевного равновесия. Будучи откровенны с врачом, такие больные подчас стараются скрыть свое истинное состояние от ближайшего родственника (чаще жены). При адекватной личностной реакции, повышенном подтипе, чрезмерная опека родственников вызывает у больного протест. Такие больные обращаются к врачу с просьбой дать родственникам соответствующую информацию о его состоянии и физических возможностях. При адекватной (пониженной) и патологических личностных реакциях на болезнь неправильное поведение родственников усугубляет психологические изменения личности больного.
В плане обучения родственников правильному отношению к больному, перенесшему инфаркт миокарда, необходимо проведение так называемой семейной малой психотерапии, которую должен осуществлять персонал того учреждения, где больной проходит реабилитацию.
Для выполнения основных задач малой психотерапии врачу важно знать, понимает ли больной суть своего заболевания. Необходимо обращать внимание на то, как он характеризует свои ощущения и какую тактику применяет при появлении той или иной патологической симптоматики. Так, некоторые больные продолжают выполнять физическую нагрузку (например, дозированную ходьбу) на фоне появившейся боли в сердце или нарушений ритма сердца, не представляя последствий такого поведения; не всегда оказывают себе адекватную первую помощь при возникновении приступа стенокардии; не знают признаков обострения основного заболевания, сохраняя, в частности, свою обычную повседневную физическую активность на фоне нестабильной стенокардии; не обращаются за помощью к врачу при появлении впервые той или иной патологической симптоматики. Например, больной с двумя инфарктами миокарда в анамнезе при возникновении у него впервые в жизни ощущения удушья и свистящих хрипов не обращался за помощью к врачу в течение суток и не принимал при этом никаких медикаментозных препаратов. После обращения в поликлинику при осмотре врачом констатирован начинающийся отек легкого, в связи с чем срочно госпитализирован.
Врачу необходимо выявлять индивидуальные особенности течения ИБС у каждого больного с последующим его обучением этим особенностям, а также методам оказания самому себе первой помощи при появлении боли в сердце. Большую роль играют здесь беседы врача о нормализации образа жизни пациента. Так, многолетние наблюдения за больными, перенесшими инфаркт миокарда, показывают, что преимущественное большинство из них, пережив инфаркт миокарда, отказываются от вредных привычек (курение, прием алкоголя и пр.), строго соблюдают режим физической активности, который по своему уровню подчас превышает доинфарктный и, как правило, находят время для занятий ЛФК. Врачу следует выявлять реакции больного на окружающую среду как в доинфарктном, так и в постинфарктном периодах, после чего при необходимости рекомендовать пациенту изменить по возможности характер этих реакций не только в стрессовых ситуациях, но и в повседневной жизни. Практически речь идет о выработке новых взаимоотношений пациента с окружающим миром.
Ряд больных сразу высказывают свое мнение о неготовности к возобновлению работы, причем такая личностная реакция не всегда параллельна уровню функциональных возможностей сердечно-сосудистой системы, но может быть обусловлена явлениями кардиофобии, в устранении которой большая роль принадлежит не только психотерапевту, но и участковому врачу-терапевту и кардиологу. В некоторых случаях такая реакция обусловлена укоренившимся ранее во мнении больных понятием об обязательном использовании четырехмесячного срока временной нетрудоспособности после перенесенного инфаркта миокарда.
Изредка пациент сразу отвечает отрицательно на вопрос о своей трудоспособности. В таких случаях речь идет обычно об освидетельствовании инвалидности (у лиц работоспособного возраста) либо оформлении пенсии по возрасту. Некоторые лица, чаще всего относящиеся к категории ответственных работников, сразу же заявляют о своей рабочей готовности, в том числе и в случаях с низким уровнем функционального класса.
Задачей терапевтов отделений восстановительного лечения и кардиологии амбулаторно-поликлинических учреждений является выработка совместно с больным оптимального решения всех стоящих проблем с учетом функционального состояния сердечно-сосудистой системы больного и его психологического настроя.
Эффективными средствами положительного психологического воздействия на больного являются следующие:
1) расширение объемов бытовой, трудовой и физической активности;
2) информация врачами о положительных сдвигах в деятельности сердца по данным инструментальных исследований;
3) знакомство пациентов с положительными результатами реабилитации других больных, особенно в плане высокой частоты восстановления трудоспособности после инфаркта миокарда и длительности жизни после заболевания.
На практике подчас приходится встречаться с боязнью физической активизации пациентов в условиях города, как правило, в первую неделю по возвращении домой. Для преодоления этой боязни можно рекомендовать пациенту дозированную ходьбу по совместно намеченному маршруту с постепенным увеличением дистанции, освоением вначале подземных, а затем и наземных уличных переходов. При переводе пациента на более нагрузочный режим физической активности, например при возобновлении лыжных прогулок либо плавания в бассейне, неоценимую помощь в укреплении уверенности больного в его собственных силах оказывают курсовые занятия ЛФК, проводимые под руководством методистов в залах отделений ЛФК.
У больных, не занятых в сфере общественного труда до заболевания, а особенно после него стоит проблема занятости дома, о чем не следует забывать врачу при проведении психологической реабилитации в целях профилактики патологического развития личности. Необходимо выяснить, имеет ли такой больной любимое занятие, и попытаться направить его деятельность в соответствии с уровнем функциональных возможностей организма.
В ряде случаев медицинский персонал может оказывать на пациента отрицательное психологическое воздействие. Чаще всего это обусловлено ограничениями физической активности в связи с колебаниями ЭКГ, регистрируемыми при хронической коронарной недостаточности. Одновременно сохраняется стабильно хорошее самочувствие пациента и отсутствуют другие какие-либо клинические признаки, указывающие на обострение заболевания. В таких случаях ряд больных не выполняют рекомендаций врачей и продолжают вести свой привычный образ жизни без каких бы то ни было отрицательных последствий нарушения режима. Однако у них возникает боязнь и негативное отношение к съемке ЭКГ, от которой часть больных категорически отказывается. И здесь необходимы определенные усилия врача, чтобы убедить пациента в целесообразности инструментального контроля за деятельностью сердца.
Другие больные в аналогичных случаях строго выполняют рекомендации врачей, ограничивая физическую активность до домашнего либо строгого постельного режима. Отрицательные последствия такой необоснованной тактики врачей -- это утеря больным достигнутого уровня физической активности и появление у него постоянного страха за результаты ЭКГ. Такой больной концентрирует свое внимание только на ЭКГ, следит за изменениями тех или иных ее зубцов, подчас не доверяя врачу, пока сам не удостоверится в динамике показателей ЭКГ, несмотря на отсутствие у него минимальных профессиональных медицинских знаний. Отсюда следует, что рекомендации об изменении режима больного только на основании данных ЭКГ должны быть квалифицированно мотивированы.
Безусловно недопустимы со стороны медицинского персонала различного рода запугивания больного с целью добиться выполнения им тех или иных рекомендаций.
Психологическое воздействие на больного инфарктом миокарда начинается в поликлинике практически от ее дверей. Поэтому при организации работы администрация учреждения не должна выпускать из поля зрения вопросы деонтологии как в группе технического и другого персонала (гардеробщики, медицинские регистраторы, информаторы в справочном бюро, санитарки), так и врачебно-сестринского медицинского персонала, не занимающегося непосредственно лечением больных, но принимающих активное участие в его обследовании (лаборатория, отделения функциональной диагностики, физиотерапии и т. п.). Особенно это касается среднего медицинского персонала в отделении функциональной диагностики, снимающих ЭКГ либо проводящих другие исследования. От неосторожного ответа медицинской сестры на вопрос пациента о результатах ЭКГ зависит его психологический настрой. На практике подчас приходится встречаться с больными, которые, придя на прием к врачу после съемки ЭКГ, на вопрос об их самочувствии отвечают со страхом, что у них на ЭКГ изменился зубец Т в том или ином отведении. И требуется время, чтобы переключить внимание пациента на разговор о его самочувствии.
На психологический статус пациента оказывают влияние и другие больные, в прошлом перенесшие инфаркт миокарда. Это воздействие может быть двояким -- как положительным, так и отрицательным в зависимости от личности другого больного, характера перенесенного им инфаркта миокарда и эффективности его реабилитации. Больные делятся друг с другом своим опытом, подчас дают неадекватные рекомендации и о режиме физической активности, и о медикаментозном лечении. Например, один больной после беседы с другим прекратил прием дигоксина из-за боязни повышенной его концентрации в крови. Другой пациент, 2 мес. назад перенесший инфаркт миокарда, по совету другого больного с 10-летней давностью заболевания включил в комплекс лечебной гимнастики упражнения с гантелями массой 5 кг. Поэтому при проведении психологической реабилитации не следует забывать информировать больного об индивидуальных особенностях течения ИБС и советовать ему обращаться к врачу всякий раз, когда встает вопрос об изменении данных ему рекомендаций.
Следует сказать, что с многими пациентами приходится проводить подчас долгие разъяснительные беседы о пользе аутогенной тренировки. При мотивировке отказа от занятий ряд пациентов ссылается на отсутствие у них такой необходимости; другие относят себя к категории лиц, не поддающихся внушению, хотя ни разу в жизни не испытывали такового; третьи считают, что владеют и управляют собой полностью и не желают вмешательств в свою внутреннюю среду кого бы то ни было.
В заключение необходимо подчеркнуть важность санитарно-просветительной работы среди широкой популяции в обеспечении нормального психологического климата в коллективе.
Читайте также:


