Нервного корешка при опухоли
Раковая опухоль спинного мозга можно охарактеризовать как злокачественное новообразование, появляющееся на позвоночнике. Такая опухоль приводит к тому, что возникает компрессия, как для спинного мозга, так и для его отростков.
Такие новообразования могут быть, как доброкачественные, так и злокачественные и, к сожалению, выявить своевременно их очень сложно, так как признаки заболевания очень схожи с другими болезнями. В зависимости от месторасположения нароста, болезнь имеет различные симптомы, характеристику, темп развития и гистологическое строение.
Самым информативным методом диагностики заболевания считается МРТ, которое применяет контрастное усиление, а основной метод лечения – это хирургическое вмешательство в комплексе с лучевой и химиотерапией. Рассмотрим более детально, что представляет собой опухоль спинного мозга и как с ней бороться.
Согласно статистике 10% всех заболеваний ЦНС – это опухоль спинного мозга, но оно появляется намного реже, чем раковое заболевание головного мозга. В основную группу риска могут попасть люди от 20 до 60 лет в не зависимости от пола человека.
Особенности заболевания
Опухолевое новообразование находится в области позвоночниковых костей, либо рядом со спинным мозгом, который входит в состав центральной нервной системы.
Расположенный в спинномозговом канале, спинной мозг скрывается под твердой и мягкой оболочками. Между ними находится ликвор. В табличке перечислены тракты спинного мозга.
Таблица 1. Основные спинномозговые тракты.
| Восходящие | Нисходящие |
| Переднебокого канатика | Пирамидный |
| Задних канатиков | Экстрапирамидные |
| Спинномозжечковые | — |
Рак развивается как у мужчин, так и у женщин. У стариков и детей эта патология почти не диагностируется.
На долю этого заболевания приходится не более 5% из 1000 онкологических диагнозов. К сожалению, новообразование отличается агрессивностью и быстро дает метастазы.
Симптомы опухоли спинного мозга
Опухоль спинного мозга – это дополнительная ткань, возникающая в том месте, где уже что-то есть: нервный корешок, оболочка, сосуд, нервные клетки. Поэтому, когда возникает опухоль спинного мозга, начинают страдать функции тех образований, которые подвергаются сдавлению. Именно это и проявляется различными симптомами.
Любая опухоль спинного мозга характеризуется прогрессирующим течением. Темпы прогрессирования зависят от нескольких факторов, в том числе от локализации опухоли, направления роста, степени злокачественности. Нельзя сказать, чтобы отдельно взятый симптом свидетельствовал о наличии именно опухоли спинного мозга. Все проявления необходимо оценивать комплексно, только в этом случае удастся избежать неправильного диагноза.
Все признаки опухоли спинного мозга принято делить на несколько групп:
- корешково-оболочечные симптомы (возникают из-за сдавления нервных корешков и оболочек спинного мозга);
- сегментарные нарушения (результат сдавления отдельных сегментов спинного мозга);
- проводниковые нарушения (следствие сдавления нервных проводников, формирующих белое вещество спинного мозга в виде продольных канатиков).
Эти симптомы появляются первыми у экстрамедуллярных опухолей и последними у интрамедуллярных.
Нервные корешки бывают передними и задними. Передние корешки считаются двигательными, задние – чувствительными. В зависимости от того, какой корешок вовлекается в процесс, такая и возникает симптоматика. Причем есть две фазы поражения корешка:
- фаза раздражения (когда корешок еще не сильно сдавлен и не нарушено его кровоснабжение);
- фаза выпадения (когда сдавление достигает значительной степени, и он не может выполнять свои функции).
Также фаза раздражения чувствительного корешка сопровождается повышенной чувствительностью в зоне его иннервации (например, простое прикосновение ощущается, как боль) и возникновением парестезий. Парестезии – это неприятные непроизвольные ощущения покалывания, онемения, ползания мурашек, жжения и тому подобные феномены.
Фаза выпадения для чувствительного корешка характеризуется снижением чувствительности, а затем и ее полным отсутствием. Например, человек перестает ощущать прикосновение к коже, улавливать разницу между холодным и горячим предметом при прикладывании к коже.
Фаза раздражения двигательного корешка может характеризоваться повышением рефлексов, замыкающихся на уровне локализации опухоли. Это может проверить и оценить только врач. Фаза выпадения, в свою очередь, проявляется снижением, а затем и утратой соответствующих рефлексов.
Каждый сегмент спинного мозга отвечает за отдельный участок кожи, часть внутренних органов (или органа) и какие-то мышцы. Врачу точно известна связь отдельных сегментов с иннервируемыми структурами.
Если опухоль спинного мозга поражает (сдавливает) некоторые сегменты, то возникают нарушения в деятельности внутренних органов, мышц, изменяется чувствительность в определенных участках кожи. Регистрируя изменения во всех этих структурах и сопоставляя их, врач может определить место расположения опухоли в спинном мозге.
В каждом сегменте спинного мозга есть передние и задние рога, а в некоторых – и боковые. При поражении задних рогов возникают чувствительные нарушения различного характера (например, утрата болевой чувствительности, ощущения прикосновения, холода и тепла в отдельном участке тела). При поражении переднего рога утрачиваются (снижаются) рефлексы, могут возникать непроизвольные мышечные подергивания (только в тех группах мышц, которые иннервируются пораженным сегментом), а с течением времени возникает похудение таких мышц и снижение силы (парез) и тонуса в них. Это следует правильно понимать: если у человека снижаются все рефлексы и возникают мышечные подергивания во всем теле, то это явно не симптомы опухоли спинного мозга. А вот если эти изменения возникают локально, и совпадает их сегментарная иннервация, в этом случае стоит задуматься о возможном опухолевом процессе в спинном мозге.
При сдавлении боковых рогов возникают вегетативные нарушения. В этом случае нарушается питание (трофика) тканей, что проявляется изменением температуры кожи, ее цвета, потливостью или наоборот сухостью кожи, шелушением. Опять-таки эти изменения возникают только в соответствующем участке кожи, за который ответственен пораженный сегмент. Кроме того, в некоторых боковых рогах располагаются специфические вегетативные центры, ответственные за работу отдельных органов (например, сердца, мочевого пузыря). Их сдавление проявляется специфическими симптомами. Например, возникновение опухоли в области 8-го шейного сегмента и 1-го грудного сопровождается развитием опущения верхнего века, сужением зрачка и западением внутрь глазного яблока (синдром Клода-Бернара-Горнера), а образование в области мозгового конуса становится причиной расстройств мочеиспускания и дефекации (возникает недержание мочи и стула).
При развитии опухолей спинного мозга, в связи с его строением, наблюдается следующая особенность развития проводниковых чувствительных расстройств. Для экстрамедуллярной опухоли характерен так называемый восходящий тип нарушений чувствительности, то есть по мере роста опухоли граница чувствительных нарушений распространяется вверх. Вначале нарушения захватывают ноги, а затем переходят на таз, грудную клетку, руки и так далее. При интрамедуллярных опухолях наблюдается нисходящий тип нарушений чувствительности: граница распространяется сверху вниз. Первые нарушения в этом случае соответствуют сегменту, в котором располагается опухоль, а затем захватывают ниже лежащие отделы туловища и конечностей.
При сдавлении опухолью двигательных проводниковых путей, несущих информацию для мышц, возникают парезы с одновременным повышением мышечного тонуса и рефлексов, а также появляются патологические стопные (кистевые на руках) признаки (симптом Бабинского и другие).
В целом, опухоль спинного мозга проявляет себя комбинацией выше перечисленных симптомов. Ведь на том уровне, где возникла опухоль, одновременно сдавлению подвергаются как сегментарный, так и проводниковый аппарат. Поэтому признаки всегда сочетают в себе нарушения разных систем. Диагностика требует от врача максимального и точного учета всех имеющихся симптомов.
По мере роста опухоли она начинает сдавливать половину спинного мозга (в поперечнике), а затем появляется картина полного поперечного сдавления. Компрессия половины спинного мозга носит название синдрома Броун-Секара. При этом синдроме на стороне расположения опухоли возникает снижение мышечной силы в конечности (конечностях), утрачивается суставно-мышечное чувство и вибрационная чувствительность, а на противоположной – теряется болевая и температурная чувствительность. Вот такой вот своеобразный перекрест симптомов, несмотря на одностороннюю локализацию опухоли. Полное поперечное сдавление характеризуется двусторонними парезами (параличами) нижних или всех четырех конечностей с одновременной утратой всех видов чувствительности в них, нарушением функции тазовых органов.
Основные причины болезни
Специалистами предложен ряд факторов, способствующих развитию онкопатологии. Они могут быть внешними и внутренними.
Основные экзогенные факторы перечислены в табличке.
Спинальные опухоли представлены в виде новообразований, локализация которых приходится на кости или оболочки позвоночника, а также спинной мозг. Деление таких опухолей на злокачественные и доброкачественные в случае со спинным мозгом почти не имеет смысла.
Воздействие на организм одинаково патологическое из-за поражения нервов, которое часто приводит к параличу и неврологическим заболеваниям. Любая опухоль спинного мозга может привести пациента к инвалидности, но в поиске современных вариантов лечения ученые добились прогресса, поскольку сейчас существуют методики, ранее недоступные.
Классификация
Классификация опухолей спинного мозга зависит от нескольких факторов, в зависимости от которых определяется диагностика и дальнейшая тактика лечения. Первостепенно стоит рассмотреть первичные и вторичные опухоли.
- Первичные возникают на основе клеток мозговых оболочек или нервных клеток;
- Вторичные являются результатом метастатического процесса.
Учитывая локализацию можно распределить новообразования следующим образом.
- Интрамедуллярные опухоли локализуются внутри мозга, в его толще, и состоят из его клеток. На долю таких патологий приходится 20% всех спинальных опухолей;
- Экстрамедуллярные опухоли локализуются вне мозга, но рядом с ним, и образуются из расположенных рядом тканей, корешков и оболочек нервов. Часто наблюдается врастание образования непосредственно в мозг. На такие случаи приходится 80% всех спинальных опухолей.
Учитывая гистологию, классификация может быть следующей:
- Липомы, формирующиеся на основе жировой ткани;
- Саркомы являются результатом деформации соединительных тканей;
- Невриномы, шванномы и нейрофибромы формируются на основе спинномозговых корешков;
- Ангиомы и гемангиомы являются результатом патологической деформации сосудистых клеток;
- Менингиомы – продукт мозговых оболочек;
- Глиобластомы, а также олигодендроглиомы, эпендимомы и медуллобластомы формируются на основе нервной ткани.
Локализация может быть в крестцовом, поясничном, грудном или шейном отделе.
Симптоматика
Опухоли спинного мозга представлены в виде дополнительной ткани, которая формируется на месте нервных клеток, сосудов, оболочек или нервных корешков. Симптоматика напрямую зависит от нарушения функций поврежденных образований, которые сдавливаются.
Рассмотрение отдельно взятых симптомов было бы ошибкой, поэтому анализ патологических признаков должен быть комплексным. Все симптомы опухоли спинного мозга можно распределить по отдельным группам.

Корешковые и оболочечные признаки
При интрамедуллярных патологиях эта группа симптомов будет последней из появившихся, а при экстрамедуллярных – первой. Принято разделять нервные корешки на задние передние, следовательно, на чувствительные и двигательные. Такое распределение влияет на проявившиеся признаки. Поражение корешка происходит в два этапа.
- Раздражение предполагает отсутствие чрезмерного давления и блокировки поступления крови к корешку. Характерным симптомом будет боль, которая может быть как в месте очага, так и отдаленной. Продолжительность болевого синдрома может быть неравномерной и составлять от пары минут до нескольких часов. Усиление боли наблюдается при наклоне вперед, в лежачем положении, а также при физическом воздействии на остистый позвоночный отросток. Зона иннервации корешка будет отличаться возникновением парестезий и чрезмерной чувствительностью. Под парестезиями стоит понимать внезапные ощущения жжения, онемения или покалывания. На этапе раздражения нередко повышаются рефлексы, замыкание которых приходится на зону расположения новообразования. Проверка и оценка данного явления доступна только врачу;
- На этапе выпадения корешок теряет свою функциональность из-за чрезмерного сдавливания. Упомянутые выше рефлексы, напротив, снижаются и со временем исчезают. Аналогично обстоят дела с чувствительностью в пораженной зоне – изначально она снижается и постепенно вовсе угасает. На примере данное явление можно сравнить с потерей способности ощущать разницу между горячим и холодным, ощущать прикосновения.
Отдельно также стоит упомянуть об оболочечных симптомах опухоли спинного мозга. Корешковая боль может возникать после надавливания на яремные вены в шейной зоне, что именуется симптомом ликворного толчка.
Данное явление обусловлено ухудшением оттока крови от головного мозга при надавливании, следовательно, давление внутри черепа увеличивается.
Далее происходит устремление спинномозговой жидкости к спинному мозгу и опухоль как будто получает толчок, а боль усиливается за счет натяжения нервного корешка.

Сегментарные изменения
Спинной мозг принято делить на сегменты, каждый из которых берет участие в деятельности конкретных мышц, органов и участков кожи. Связь между пораженными структурами и сегментами известна только врачу и он сможет определить, с чем связаны нарушения в работу определенных мышц или органов.
Анализируя такие изменения можно без труда определить локализацию новообразования. Каждый сегмент спинного мозга оснащен рогами – задними, передними и иногда боковыми.
- Сенсорные нарушения возникают в результате патологии задних рогов. Проблемы могут быть связаны с определением разницы между теплом и холодом, ощущением тактильных действий, утратой болевой реакции;
- Поражение переднего рога приводит с внезапным и неконтролируемым подергиваниям мышц, снижению и полной утрате рефлексов, истощением мышц и потерей тонуса. Если речь идет об опухоли, все эти патологические изменения будут затрагивать только те мышцы и органы, за которые отвечает пораженный сегмент. Если мышечные подергивания локализуются по всему телу, речь идет явно не о новообразовании. Если же деформации имеют локальный характер, вероятность поражения спинного мозга опухолью достаточно высока;
- Вегетативные деформации характерны для сдавливания боковых рогов. Питание тканей ухудшается, изменяется цвет и температура кожного покрова, возникает шелушение и сухость или наоборот чрезмерная потливость. В данном случае тоже стоит относить к опухоли только локальные нарушения. Определенные рока отвечают за особые вегетативные центры, например, новообразование в зоне 8 шейного или первого грудного сегмента приводит к западанию глазного яблока, сужению зрачка и опущению нижнего века. Проблемы с дефекацией и мочеиспусканием возникают при поражении зоны мозгового конуса. Чаще всего речь идет о недержании.

Проводниковые симптомы
Вдоль спинного мозга расположены нервные проводники, несущие нисходящую и восходящую информацию. Расположение каждого из них конкретное, что и влияет на характер симптоматики.
- Нарушение чувствительности при экстрамедуллярной опухоли восходящее, то есть нарушения стремятся вверх, начиная от нижних конечностей и заканчивая грудиной и руками;
- Противоположный маршрут нарушения сенсорных функций характерен для интрамедуллярных новообразований. Первые нарушения локализуются в зоне опухоли и далее стремятся к нижерасположенным сегментам.
Общая проводниковая симптоматика по мере прогрессирования новообразования может быть следующей.
- Патологические кистевые или стопные признаки;
- Параллельное повышение рефлексов и тонуса мышц с парезами;
- Позывы к немедленному мочеиспусканию, которые со временем переходят в полное недержание кала и мочи.
Патологии в разных системах практически всегда сочетаются между собой, поскольку опухоль одновременно воздействует и на проводниковый, и на сегментарный аппарат.
Мышечная сила в конечностях на стороне новообразования снижается, теряется чувствительность к вибрациям, ощущение мышц и суставов, чувствительность к температурам и боли.

Диагностика
Своевременная диагностика спинальных опухолей не всегда представляется возможной, поскольку рассматриваемая патология достаточно редкая и симптоматика во многом схожа с другими известными болезнями. На фоне данной особенности очень важно, чтобы неврологическое и физикальное обследование было полноценным. Подтверждение диагноза требует проведения следующих исследований в комбинации или отдельно.
- Спинальная МРТ основана на использовании мощных радио- и магнитных волн, благодаря которым можно получить подробную визуализацию позвоночника в поперечном сечении. Изображение содержит и нервы, и сам спинной мозг и считается более информативным, если сравнивать с КТ. Для более четкой визуализации отдельных новообразований может использоваться контрастное вещество. Методика позволяет заметить даже маленькие опухоли благодаря высокоинтенсивным сканерам;
- КТ основано на узких рентгеновских лучах, предоставляющих подробную визуализацию позвоночника в поперечном сечении. Если сравнивать с традиционным рентгеном, КТ подвергает пациента радиации в большей мере;
- Биопсия проводится, чтобы определить, с доброкачественной опухолью спинного мозга врач имеет дело или злокачественной. Для этого маленький образец ткани исследуется с помощью микроскопа. Получение образца происходит или во время операции, или с помощью тонкой иглы во время отдельной процедуры;
- Миелография представлена введением контраста в позвоночный канал, чтобы оно прошло через спинальные нервы и мозг для подсвечивания патологических областей. Чаще всего данная процедура не является первостепенным выбором, а используется только при необходимости обнаружить сдавленные нервы.

Лечение
Хирургическое вмешательство зачастую является единственным способом избавиться от опухоли с учетом приемлемых рисков поражения нервов. Недоступные ранее операции теперь можно проводить с помощью инновационных инструментов и методик.
Чтобы отличить здоровую ткань от пораженной используются мощнее микроскопы. Вероятность неврологического поражения сводится к минимуму благодаря возможности использовать во время операции электроды для исследования нервов.
В отдельных случаях целесообразно использовать ультразвуковой аспиратор, под воздействием которого разрушается опухоль или фрагменты, оставшиеся от нее.
Восстановительный период после операции часто бывает долгим. Среди наиболее распространенных осложнений можно выделить поражение нервной ткани, кровотечение или временную потерю чувствительности.
Лучевая терапия
К категории неоперабельных часто относятся метастазирующие опухоли, которые не представляется возможным удалить полностью. В данном случае лечение предполагает использование лучевой терапии, которая актуальна также в период восстановления для устранения остаточных новообразований.
Химиотерапия
Многие виды рака принято лечить посредством химиотерапии, однако конкретно в данном случае ее применение нецелесообразно, поскольку преимущества перед облучением в данном случае отсутствуют. В исключительных случаях врач может назначить химиотерапию в сочетании с облучением.
В отдельных случаях, если опухоль доброкачественная и она не развивается, наблюдения за пациентом без хирургического вмешательства бывает достаточно. Особенно данный вариант актуален при лечении пожилых пациентов или в случаях, когда облучение слишком рискованно из-за состояния здоровья пациента. Для контроля над развитием опухоли необходимо будет регулярно делать снимки.
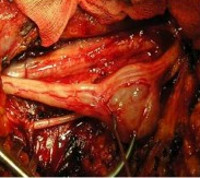
Опухоли периферических нервов — опухолевые новообразования, поражающие ствол или оболочки нервов периферической нервной системы. Клинически проявляются парестезиями, болью, нарушением функции нерва (онемением и мышечной слабостью в зоне его иннервации). Диагностика включает клинический и неврологический осмотр, УЗИ, МРТ, электрофизиологические исследования. По показаниям проводится вылущивание опухоли или ее удаление вместе с участком нерва. При выявлении злокачественного характера новообразования оно удаляется вместе с нервным стволом в пределах интактных тканей.
- Причины опухолей периферических нервов
- Симптомы опухолей периферических нервов
- Основные виды опухолей периферических нервов
- Диагностика опухолей периферических нервов
- Лечение опухолей периферических нервов
- Цены на лечение
Общие сведения
Опухоли периферических нервов — достаточно редкая патология нервной системы. Встречаются у лиц любого возраста, чаще у взрослых. Наиболее распространены опухоли серединного, локтевого, бедренного и малоберцового нервов. В неврологии и онконейрохирургии основополагающим является разделение новообразований периферических нервных стволов на доброкачественные и злокачественные. Доброкачественными являются нейрофиброма, невринома (шваннома), перинейрома, злокачественными — нейрогенная саркома (злокачественная шваннома). Нейрофибромы зачастую носят множественный характер. В 50% случаев они ассоциированы с нейрофиброматозом Реклингхаузена. В отдельных случаях доброкачественные опухоли периферических нервов могут брать начало в жировых клетках (липомы) и в сосудах (ангиомы) эпиневрия. От опухолевых образований нервных стволов следует отличать интраневральный ганглий (ганглион, псевдоопухолевую кисту) нерва, представляющий собой внутриневральное скопление муцинозной жидкости, заключенное в плотную оболочку.
Периферические нервные стволы состоят из нервных волокон, каждое из которых покрыто слоем шванновских клеток. Нервные волокна внутри периферического нерва сгруппированы в отдельные пучки, окруженные соединительнотканной оболочкой - периневрием. Между пучками находится эпиневрий, представляющий собой рыхлую соединительнотканную структуру с расположенными в ней сосудами и скоплениями жировых клеток. Снаружи нервный ствол покрывает эпиневральная оболочка. Анатомически нервные волокна представляют собой отростки нейронов, расположенных в спинном мозге или нервных ганглиях. Сами нейроны в процессе своего развития утрачивают способность к восстановлению, но их отростки способны регенерировать. Таким образом, если тело нейрона сохранно и нервное волокно не имеет препятствий для роста, оно способно восстановиться.
В состав одного периферического нерва входят как безмиелиновые, так и миелиновые (мякотные) волокна. Последние имеют т. н. миелиновую оболочку, образованную слоями миелина, многослойно обворачивающими нервное волокно подобно рулону. Основная функция волокон — это проведение нервных импульсов, аналогично тому, как электрический ток движется по проводам. По миелиновым волокнам импульс проходит в 2-4 раза быстрее, чем по безмиелиновым. Если импульсы идут от центра к периферии, то такое волокно носит название эфферентное (двигательное), если импульсы проходят в обратную сторону, то волокно называется афферентное (чувствительное). Нервные стволы могут состоять только из афферентных или только из эфферентных волокон, но чаще они бывают смешанными.

Причины опухолей периферических нервов
Новообразования периферических нервных стволов возникают как результат бесконтрольного деления клеток различных тканей, входящих в структуру нерва. Так, невринома берет свое начало в шванновских клетках оболочки нервных волокон, нейрофиброма — в клетках соединительной ткани эпи- и периневрия, липома — в жировых клетках эпиневрия. Причины опухолевой трансформации нормально функционирующих клеток нервных стволов точно не известны. Предполагают онкогенное влияние радиации и хронического воздействия некоторых химических соединений, а также загрязненности окружающей среды. Ряд исследователей указывает на роль биологического фактора — онкогенного воздействия на организм отдельных вирусов. Кроме того, имеет значение пониженный фон противоопухолевой защиты организма. Провоцирующим триггером может выступать повреждение нерва вследствие травмы. Нельзя исключить и наследственно детерминированную предрасположенность к возникновению опухолей. Установлено, что у пациентов с нейрофибромами и болезнью Реклингхаузена имеются генные мутации в хромосоме 22, обуславливающие недостаточность фактора, ингибирующего опухолевую трансформацию шванновских клеток.
Симптомы опухолей периферических нервов
На ранних стадиях своего развития опухоли периферических нервов обычно имеют субклиническое течение. Типично медленное развитие опухолевого процесса. При поражении мелких ответвлений нервных стволов клинические проявления могут вообще отсутствовать.
Злокачественные опухоли периферических нервов характеризуются интенсивным болевым синдромом, усиливающимся при перкуссии и пальпации по ходу нерва. В зоне иннервации пораженного злокачественной опухолью нервного ствола отмечается неврологический дефицит — снижение силы иннервируемых мышц (парез), гипестезия (чувство онемения и сниженная болевая чувствительность кожи), трофические изменения (бледность, истончение, похолодание, повышенная ранимость кожи). При злокачественном характере новообразования нерва оно плотно спаяно с прилежащими тканями и не смещается относительно них.
Нейрофиброма — доброкачественное новообразование, развивающееся из фиброцитов соединительнотканных структур нервного ствола. Опухоль может быть единичной или множественной (чаще при нейрофиброматозе). Плексиформные нейрофибромы широко инфильтрируют ствол нерва и прилежащие ткани. Такие опухоли наиболее часто встречаются при болезни Реклингхаузена 1-го типа. В 5% случаев плексиформная нейрофиброма претерпевает злокачественную трансформацию.
Невринома (шваннома) — новообразование, берущее начало из шванновских клеток нерва. Чаще наблюдается в возрастном периоде от 30 до 60 лет. Представляет собой округлое утолщение нервного ствола. Обычно имеет единичный характер и медленный рост. Крайне редко отмечается малигнизация с возникновением нейрогенной саркомы.
Перинейрома (периневрома) — редкая доброкачественная опухоль из клеток периневрия. Имеет вид единичного или мультифокального утолщения нерва, протяженностью до 10 см.
Липома — не нейрогенная доброкачественная опухоль, развивающаяся из жировой ткани эпиневрия. Чаще встречается среди лиц, страдающих ожирением. Имеет желтую окраску и плотно срастается с нервным стволом. Не малигнизируется.
Нейрогенная саркома (нейрофибросаркома, злокачественная шваннома) — злокачественная опухоль из оболочек нерва, составляет 6,7% от общего числа сарком мягких тканей. По микроскопическому строению схожа с фибросаркомой. Более подвержены заболеванию лица мужского пола и среднего возраста. Нейрогенная саркома локализуется преимущественно на периферических нервах конечностей, реже — на шее. Редко метастазирует (примерно в 12-15% случаев). Наиболее типичны метастазы в легкие и лимфатические узлы. По микроскопическим особенностям выделяют железистый, меланоцитарный, эпителиоидный вариант опухоли.
Диагностика опухолей периферических нервов
В случае локализации опухоли в доступном для пальпирования месте предположительный диагноз может быть определен неврологом после проведенного осмотра. Для его уточнения, а также в случае глубокого расположения новообразования необходимо УЗИ, МРТ мягких тканей. В случае опухоли на УЗИ обнаруживается округлое или веретенообразное образование, локализующееся внутри нервного ствола или тесно связанное с ним.
Невриномы характеризуются ровным контуром, пониженной эхогенностью, неоднородностью структуры; при длительном существовании могут содержать кисты и кальцификаты. Нейрофибромы отличаются более однородной структурой, могут иметь волнистый контур. МРТ позволяет более точно и детально визуализировать опухоль, определить ее границы.
С целью оценки степени нарушения проведения нервных импульсов по пораженному участку нерва осуществляется электронейрография. Пункционная биопсия опухоли периферических нервов не проводится, поскольку провоцирует ускоренный рост и малигнизацию новообразования. Гистологическое исследование возможно при взятии образца ткани опухоли во время операции по ее удалению.
Лечение опухолей периферических нервов
Основным способом лечения новообразований периферических нервных стволов является радикальное хирургическое удаление опухоли. Однако, учитывая частое рецидивирование таких образований и травматичность оперативного вмешательства, нейрохирург рекомендует операцию только при наличии показаний. К последним относятся интенсивный болевой синдром, выраженное нарушение проводимости по пораженному нерву, сдавление опухолью сосудистого пучка, приводящее к ишемии конечности. Решение об операции в случае нейрофиброматоза Реклингхаузена чаще отрицательное, поскольку удаление нейрофибромы зачастую приводит к ее рецидиву и провоцирует рост других имеющихся опухолей.
Оперативные вмешательства в отношении доброкачественных новообразований подразделяются на 3 метода: вылущивание опухоли, ее резекция вместе с участком нервного ствола, краевая резекция нерва с опухолью. Последние два метода проводятся с наложением шва нерва. В ряде случаев образование большого дефекта при иссечении участка нервного ствола делает невозможным выполнение эпиневрального шва и требует проведения пластики нерва. При признаках злокачественности образования (отсутствие границ между опухолью и пучками нервных волокон, невозможность определить оболочки нерва), подтвержденных результатами интраоперационной экспресс-биопсии, проводится иссечение нерва с опухолью до границы здоровых тканей. В запущенных случаях может потребоваться ампутация конечности.
Читайте также:


