Нервные заболевания у детей до года с температурой
Повышенное внутричерепное давление, судорожный синдром и другие проблемы новорожденных: лечение и реабилитация
Бывает, что в роддоме или чуть позже, на приеме у педиатра новорожденному ребенку ставят сложные диагнозы, касающиеся состояния центральной нервной системы (ЦНС). Что скрывается за словами "гипертензионно-гидроцефальный синдром" или "синдром вегетативно-висцеральных дисфункций" и как эти состояния могут повлиять на здоровье и развитие ребенка? Возможно ли лечение поражений ЦНС? Рассказывает специалист по детской реабилитации Наталья Пыхтина, глава одноименной клиники.

Первую информацию о состоянии ЦНС новорожденного врач получает в первые минуты и часы после появления малыша на свет, ещё в родильном зале. Все слышали о шкале Апгар, по которой жизнеспособность ребенка оценивается по пяти основным видимым признакам — сердцебиению, окраске кожи, дыханию, рефлекторной возбудимости и мышечному тонусу.
Почему важно правильно оценить двигательную активность младенца? Потому что она дает информацию о состоянии спинного и головного мозга, их функциональности, что помогает вовремя распознать как незначительные отклонения, так и серьёзные патологии.
Так, наибольшее внимание уделяется степени симметричности движений конечностей: их темп и объем должны быть одинаковыми с обеих сторон, то есть у левой руки и левой ноги и правой руки и ноги соответственно. Также врач, проводящий первичный осмотр новорожденного, учитывает четкость и выраженность безусловных рефлексов. Так педиатр получает информацию о деятельности ЦНС малыша и выясняет, функционирует ли она в рамках нормы.
Поражения ЦНС: на каких сроках беременности?
Повреждения центральной нервной системы у ребенка возникают двумя путями — внутриутробно или во время родов. Если отклонения в развитии возникли у плода во время эмбриональной стадии внутриутробного развития, то они зачастую превращаются в пороки, несовместимые с жизнью, либо крайне тяжёлые и не поддающиеся лечению и коррекции.
Если повреждающее влияние оказывалось на плод после восьмой недели беременности, это не скажется на ребенке в виде грубого уродства, но вполне может стать причиной небольших отклонений, которые придется лечить после рождения. Негативное воздействие на плод на поздних сроках — после двадцать восьмой недели беременности — в виде пороков не проявится вовсе, но может стать катализатором при возникновении заболеваний у нормально сформированного ребенка.
Очень сложно предсказать, какой конкретно негативный фактор и на каком сроке беременности нанесет плоду непоправимый ущерб. Поэтому будущей матери нужно быть крайне осторожной и следить за своим здоровьем еще до момента зачатия. Подготовка к беременности — важный этап планирования семьи, потому что на состоянии здоровья ребенка могут сказаться как вредные привычки матери, так и её хронические заболевания, тяжелая работа и нездоровое психологическое состояние.
Немаловажно для дальнейшей жизни ребёнка и то, как именно он появится на свет. Именно в момент родов есть опасность повреждений вторым путём — интранатально. Любое неправильное вмешательство или, наоборот, отсутствие своевременной помощи с высокой вероятностью негативно скажутся на малыше. В зоне риска — преждевременные роды, а также роды в намеченный срок, но стремительные или, наоборот, затяжные.
Основные причины поражения ЦНС у новорожденных — кислородное голодание, которое приводит к гипоксии, и родовые травмы. Реже встречаются менее очевидные и диагностируемые причины: внутриутробные инфекции, гемолитическая болезнь новорожденных, пороки развития головного и спинного мозга, наследственно обусловленные нарушения обмена веществ или хромосомная патология.
Врачи выделяют несколько синдромов патологии ЦНС у новорожденных.

Повышенное внутричерепное давление: симптомы
Гипертензионно-гидроцефальный синдром — это чрезмерное скопление спинномозговой жидкости в желудочках и под оболочками мозга. Чтобы выявить данный синдром у младенца, проводится УЗИ головного мозга и регистрируются данные о повышении внутричерепного давления (по данным эхоэнцефалографии — ЭЭГ).
В ярко выраженных тяжелых случаях при данном синдроме непропорционально увеличиваются размеры мозговой части черепа. Как известно, дети рождаются с подвижными костями черепа, которые срастаются в процессе развития, поэтому при одностороннем патологическом процессе данного синдрома будет наблюдаться расхождение черепных швов, истончение кожи в височной доле и усиление венозного рисунка на волосистой части головы.
Если у ребенка повышенное внутричерепное давление, он будет беспокоен, раздражителен, легко возбудим и плаксив. Также малыш будет плохо спать, таращить глазки и запрокидывать голову назад. Возможно проявление симптома Грефе (белая полоска между зрачком и верхним веком). В более тяжёлых случаях может также иметь место симптом так называемого "заходящего солнца", при котором радужная оболочка глаза, как солнце на закате, наполовину погружена под нижнее веко. Также иногда появляется сходящееся косоглазие.
При пониженном внутричерепном давлении, наоборот, ребенок будет малоактивным, вялым и сонливым. Мышечный тонус в данном случае непрогнозируем — он может быть как повышенным, так и пониженным. Малыш может при опоре вставать на цыпочки, при попытке ходьбы перекрещивать ножки, при этом рефлексы опоры, ползания и ходьбы у младенца будут снижены. Также нередко могут случаться судороги.
Нарушения мышечного тонуса
Синдром двигательных нарушений — патология двигательной активности — диагностируется почти у всех детей с внутриутробными отклонениями в развитии центральной нервной системы. Разнится только выраженность и уровень поражения.
При постановке диагноза педиатр должен понять, какова зона и локализация поражения, есть ли проблема в работе головного или спинного мозга. Это принципиально важный вопрос, поскольку методики лечения кардинально различаются в зависимости от установленной патологии. Также большое значение для постановки диагноза имеет корректная оценка тонуса различных групп мышц.
Нарушение тонуса в различных группах мышц приводит к запаздыванию появления двигательных навыков у младенца: например, ребенок позже начинает брать предметы всей кистью, движения пальцами формируются медленно и требуют дополнительных занятий, ребенок позже встает на ножки, а перекрест нижних конечностей препятствует формированию правильной ходьбы.
К счастью, этот синдром излечим — у большинства детей благодаря правильному лечению наблюдается снижения мышечного тонуса в ножках, и ребенок начинает хорошо ходить. В память о заболевании может остаться только высокий свод стопы. Нормальной жизни это не мешает, и единственной сложностью остаётся выбор удобной и удачно сидящей обуви.

Откуда берутся срыгивания и склонность к запорам
Синдром вегетативно-висцеральных дисфункций характеризуется нарушением терморегуляции у ребенка (температура тела повышается или понижается без видимых причин), исключительной белизной кожи, связанной с нарушением работы сосудов, и желудочно-кишечными расстройствами (срыгиванием, рвотой, склонностью к запорам, недостаточной прибавкой в весе сравнительно с показателями, принятыми за норму).
Все эти симптомы чаще всего сочетаются с гипертензионно-гидроцефальным синдромом и напрямую имеют отношение к нарушениям в кровоснабжении задних отделов мозга, где расположены все основные центры вегетативной нервной системы, руководящей жизнеобеспечивающими системами организма — пищеварительной, терморегуляционной и сердечно-сосудистой.
Судорожный синдром
Склонность к судорогам в первые месяцы жизни ребенка обусловлена незрелостью мозга. Судороги возникают только в тех случаях, когда происходит распространение или развитие болезненного процесса в коре головного мозга, и имеют множество самых разных причин.
В каждом конкретном случае причину возникновения судорожного синдрома должен выявить врач. Для эффективной оценки часто требуется проведение целого ряда исследований и манипуляций: инструментального исследования работы мозга (ЭЭГ), кровообращения мозга (допплерография) и анатомических структур (УЗИ мозга, компьютерная томография, ЯМР, НСГ), а также биохимических исследований крови.
С точки зрения локализации судороги не одинаковы — бывают генерализованными, то есть охватывающими весь организм, и локализованными, которые связаны с отдельными группами мышц.
Судороги различны и по своему характеру: тонические, когда ребенок словно вытягивается и застывает на короткое время в определенной фиксированной позе, и клонические, при которых происходит подергивание конечностей, а иногда и всего туловища.
Родителям стоит внимательно наблюдать за ребенком в первые месяцы жизни, т.к. судороги у детей могут стать началом эпилепсии, если сразу не обратиться к специалисту и не провести грамотное лечение. Тщательное наблюдение и детальное описание возникающих судорог со стороны родителей существенно облегчит врачу постановку диагноза и ускорит подбор лечения.
Лечение ребенка с поражением ЦНС
Точная диагностика и своевременное корректное лечение патологии ЦНС чрезвычайно важно. Детский организм очень восприимчив к внешнему воздействию на начальном этапе развития, и вовремя полученные процедуры могут в корне изменить дальнейшую жизнь ребенка и его родителей, позволив на самых ранних этапах со сравнительной лёгкостью избавиться от проблем, которые в более позднем возрасте могут стать весьма существенными.
Как правило, детям с патологиями раннего возраста назначается медикаментозная терапия в комплексе с физической реабилитацией. Лечебная физкультура (ЛФК) — один из самых эффективных немедикаментозных способов реабилитации детей с поражениями ЦНС. Правильно подобранный курс ЛФК помогает восстановить двигательные функции ребёнка, используя адаптационные и компенсаторные возможности детского организма.
- мама смеется (16)
- мамины заботы (4)
У многих детей случаются на первый взгляд беспричинные повышения температуры до 37,5-38 ℃: явных признаков простуды и жалоб нет, и единственное, что тревожит родителей – показания градусника. Чтобы вылечить лихорадку, придется выяснить и устранить ее причину, тогда температура снизится и без применения жаропонижающих средств.
Беспричинная лихорадка.
Примерно у одного из пяти детей первых трех лет жизни субфебрилитет без прочих симптомов какого-либо заболевания сохраняется порой достаточно долгое время, колеблясь в течение суток или сохраняясь на постоянно повышенном уровне от пары недель до нескольких месяцев. Именно длительность и внешняя бессимптомность отличает такую лихорадку от лихорадки при различного рода острых заболеваниях.
Само по себе повышение температуры – это защитная реакция организма на выделение в кровь особых веществ – пирогенов. Центр терморегуляции перестраивается на поддержание новой температуры тела, более высокой по отношению к нормальной. В результате ускоряется обмен веществ, распад жиров и выработка лишнего тепла, что может приводить к похудению, особенно в условиях неважного аппетита. Такая лихорадка может возникать из-за нарушения работы нервных центров терморегуляции, когда центр лихорадки раздражается действием аллергенов, токсинов, инфекционных агентов или каких-либо химических веществ. В результате усиливается обмен веществ, за счет чего возрастает частота дыхания и кровообращение, сильнее бьется сердце, пропорционально повышению температуры. Эти симптомы сопровождаются обще-лихорадочными проявлениями – вялостью и слабостью, сниженным аппетитом и капризностью малыша.
Самые распространенные причины лихорадки.
Можно выделить несколько групп причин, которые с большой вероятностью могут вызвать длительную лихорадку. Прежде всего, это инфекции – скрытые простуды, туберкулезная или герпесная инфекция, бруцеллез, цитомегаловирусная инфекция и микоплазмозы, хламидиозы.
Вероятны очаги инфекций внутри органов, например, вялотекущие отиты, кариозные поражения зубов с пульпитом и периодонтитом, при поражении сердца эндокардитом – воспаление внутренней оболочки сердца, аденоидит, тонзиллит, синусит с гнойным очагом. Очень часто подобные приступы лихорадки вызываются поражением почек и воспалением половой сферы.
Нередки интоксикации различными веществами, паразитозы (глисты), нарушения иммунитета, аллергия на различные вещества, в том числе и лекарственные, нарушения в обменных процессах при диабете, проблемы со щитовидной железой и гипоталамусом.
Кроме того, лихорадка может возникать при анемии, ревматических поражениях органов, гиповитаминозах, синдроме вегетативной дисфункции. Лихорадки неясного происхождения часто бывают первыми симптомами опухолевых процессов, травм головного мозга, гематомы мозга.
А еще многих детей лихорадит по вине родителей – из-за постоянных перегреваний и слишком теплой одежды.
Как выяснить причину?
Правильное обследование ребенка – главный этап в процессе лечения подобной лихорадки. Стоит устранить причину – и температура вернется к норме. Но выяснить, что именно повлекло за собой лихорадку, непросто. Для начала придется обратиться к педиатру, который назначит обследования и консультации специалистов.
Объем и направленность исследований различается в зависимости от изначальных проблем. Родители и ребенок прежде всего посетят лора, невролога, эндокринолога, иммунолога и гастроэнтеролога. В случае необходимости привлекут и других врачей.
Врачи учтут данные анамнеза: не болел ли недавно ребенок или его окружение, были ли контакты с возможными носителями туберкулеза, выезды за город, контакты с животными. Более углубленное обследование необходимо при подозрении на аденоиды, болезни зубов и аллергию.
Если ребенок недавно болел, доктора выяснят, не перешла ли инфекция в хроническую форму, не развились ли осложнения. Недавно перенесенная ангина способна повлечь за собой ревматизм, поражение сосудов, почек и сердца.
Тяжелые простуды или болезни могут в качестве остаточной реакции дать длительную лихорадку из-за повреждения центра терморегуляции токсинами или продуктами метаболизма.
Если не удалось установить связь с недавно перенесенными болезнями, а температура держится с завидным постоянством, необходимо обследование на скрытые инфекции – сдать кровь на антитела к вирусам герпеса, цитомегалии, вирус Эпштейна-Барр, микоплазмы, хламидии. При аллергенном фоне необходимо исследование крови на аллергены и иммунный статус. При подозрении на туберкулез потребуется проба манту, консультация фтизиатра и рентген.
Колебания температуры выше одного градуса говорят в пользу инфекции, а колебания около одного градуса – об аллергическом и аутоиммунном фоне. В последнем случае необходимо исследовать иммунитет на предмет нарушений.
Отдельно о неврологической природе температуры.
Иногда бывает так, что обследование не выявляет никаких проблем со стороны внутренних органов и систем, но лихорадка все равно возникает. Тогда врачи думают о расстройстве механизмов терморегуляции в результате так называемого термоневроза. Это состояние в сочетании с другими проявлениями именуется гипоталамическим синдромом – функциональным нарушением в гипоталамусе. Подозрения на него возникают, если:
- имелись болезни нервной системы или травмы головы, есть вегетативные нарушения гипоталамуса – потливость, покраснение кожи, скачки давления и прочее.
- выявляется зависимость между лихорадкой и едой, нагрузками – физическими или психическими.
- под разными подмышками температура разнится более чем на 0.3-0.5℃ .
- температура снижается после приема транквилизаторов (сибазоновая проба).
- малыш не теряет вес.
- нет отклонений в работе щитовидной железы, сердца, отсутствуют признаки воспаления.
- при повышении температуры частота дыхания и пульса не изменяется.
- температуру не снижают никакие антибиотики и другие препараты, жаропонижающие тоже действуют слабо.
Подобный диагноз встречается нечасто и выставляется при исключении всех других причин болезни. Родители могут косвенно заподозрить термоневроз при отсутствии инфекционных проблем и указании на гипоксию в родах, травму нервной системы или, например, сотрясение головного мозга. При этом ребенок очень эмоциональный, у него потеют ладони и стопы, он плохо спит, жалуется на частые головокружения и боли в голове, бывают запоры, а в раннем детстве были сильные срыгивания, скачет давление, плохо действуют парацетамол и его аналоги, температура нормализуется во сне.
Лечение подобных лихорадок.
Нужно ли лечение или прием жаропонижающих? Вернее всего не пытаться воздействовать на саму лихорадку, особенно учитывая то, что температура плохо сбивается и не поднимается выше критической цифры в 38.5℃ , требующей действий по ее снижению. Но как же тогда бороться с таким состоянием? Самым правильным будет выявление и устранение изначального фактора.
Если выяснена природа инфекции или подозревается скрытый инфекционный процесс, назначаются антибиотики – широкого спектра действия или узконаправленные, как например, при микоплазме. При выявлении вирусной природы лихорадки, необходимо назначение противовирусных препаратов и иммуностимуляторов по типу циклоферона или виферона (курсом).
Кроме того, нужно устранить очаги хронической инфекции носа, горла или внутренних органов, а также признаки аллергии, эндокринных расстройств и анемии, вывести из организма паразитов. Деткам назначают витамины и адаптогены, иммуностимуляторы курсами по 2-3 раза в год, дома им необходимо создать психологически комфортную ситуацию, чтобы лихорадка не была поводом симулировать болезни. Таким детям отлично помогает настроить систему терморегуляции закаливание водой и воздухом, физиотерапия и травы.
Пара советов родителям.

Суть проблемы
Выделяют два вида термоневрозов: психогенный, возникающий на фоне стресса, и нейрогенный, когда на мозг воздействуют гематомы, кисты и прочие образования, которые давят на центры терморегуляции.

В случае если мы говорим про опухоль, тут придется регулярно обследоваться и наблюдаться. Если опухоль не растет, люди с этим прекрасно живут долгие годы. При этом обычно рекомендуется раз в год проходить через процедуру МРТ, чтобы детально отслеживать состояние образования.
Температура психогенного характера может быть повышена длительное время: от нескольких дней до нескольких лет. Все зависит от того, кто и как помогает человеку справляться с нарушением. Если все пущено на самотек, ситуация может быть длительной.
О термоневрозе мы говорим, когда температура неизменна в течение дня и на протяжении нескольких дней как минимум. Например, если она все время стоит на отметке 37,2 или 37,3. Для исключения факторов, влияющих на температуру, и определения более точного диагноза рекомендуется составлять график температуры. Показатели надо замерять трижды за сутки. Первый раз — через 20-30 минут после сна. Сразу же, не вставая с постели, не надо, т. к. после пробуждения у всех температура слегка повышена. Затем замеры проводят днем без привязки к приемам пищи. И третье измерение — перед сном.
Кто подвержен
Психогенный вариант — это больше тема для подростков и людей более старшего возраста. Ведь нагрузки растут. Например, для детей это повышенная ответственность в школе. Большое количество занятий, дополнительные кружки и секции. Происходит обычное переутомление, организм не выдерживает и выдает такую реакцию.
Подобное состояние характерно для людей с истероидным типом личности, тех, кто подвержен ипохондрии, мнительности, тех, кто склонен к разным типам психосоматики. Потому что они первыми реагируют на стресс, а повышение температуры тела — самая простая реакция.
Последствия проблемы
Термоневроз, который длится долгое время, сказывается на здоровье человека. Причем неважно, детский организм или взрослый. Дети, как правило, становятся раздражительными на его фоне. А взрослые быстрее истощаются. Естественно, все это сказывается на работоспособности, т. к. сил постоянно не хватает. При постоянно повышенной температуре организму требуется больше сил, чтобы концентрировать внимание и память.
Бывают ситуации и потяжелее, когда проявляются такие симптомы, как обмороки, аритмии, головные боли, иногда бессонница. Но все же по большей части термоневроз проходит бессимптомно, сопровождаясь только повышением температуры и раздражительностью. На этом фоне ощутимо снижается качество жизни.

Как справляться
Поэтому, даже если мы подозреваем термоневроз, необходимо обязательно пройти хотя бы минимум обследований: взять кровь на анализ (как общий, так и биохимический), сдать мочу, сделать УЗИ мозга по возможности, электроэнцефалограмму, показаться неврологу, исключить наличие образований в мозге. Это позволит исключить воспаление сосудов, признаков сдавления. Стоит пройти и анализ на паразитов, потому что обычные глисты тоже нередко вызывают подъем температуры.

Если говорить про успокоительные, про которые думает любой человек, если речь идет о переутомлении и стрессе, то тут тоже надо быть поаккуратнее. Ведь сначала следует определиться с тем, из-за чего возникло это состояние. Есть рекомендация использовать расслабляющий массаж, пока идет обследование, это позволит компенсировать ситуацию и добиться психологического комфорта.
Детские неврологические проблемы являются проблемой современного общества. Отрицательные факторы – неблагоприятная экологическая обстановка, стрессы во время беременности, нерациональное питание, сказываются на состоянии нервной системы младенцев. Неврология у новорожденных, по данным исследований ВОЗ, наблюдается примерно у четырех из пяти младенцев.
Неврология у новорожденных
Особенности детской нервной системы
Нервная система ребенка начинает развиваться еще во внутриутробном периоде. Доктор Комаровский указывает на такие ее основные особенности:
- К концу внутриутробного периода нервная система уже полностью сформирована.
- Ребенок рождается с незрелой нервной системой.
- Развитие ткани головного мозга происходит после рождения.
- Мозг новорожденного имеет почти все извилины.
- Наиболее зрелым к моменту рождения является спинной мозг.
Обратите внимание! При рождении масса мозга составляет ¼ веса мозга взрослого человека. К концу второго года она достигает 80% от массы взрослого мозга.
Основные рефлексы новорожденных
У новорожденных проверяют такие основные группы рефлексов:
- Корневой. Если прикоснуться к уголкам губ, то малыш поворачивает головку и открывает рот.
- Сосательный. При прикосновении к губам наблюдаются ритмичные движения.
- Хватательный. При поглаживании детской ладони пальцы сжимаются в кулачок.

- Ладонно-ротовой. При надавливании на ладонь малыш открывает рот, наклоняя головку.
- Рефлекс Моро. При ударе по поверхности, где лежит грудной ребенок, он разводит руки в стороны, потом делает обхватывающее движение.
- Защитный. Если положить ребенка на живот, то он поворачивает голову в сторону.
Симптомы неврологии у грудничков
Неврологическая симптоматика у новорожденных может проявляться в:
- повышенной нервной возбудимости;
- дрожании конечностей;
- частых срыгиваниях;
- двигательных нарушениях;
- расстройствах сна;
- повышениях тонуса мышц;
- нарушении регуляции внутричерепного давления.
Наблюдаются и признаки заболеваний вегетативной нервной системы:
- судороги;
- наличие мраморного оттенка кожи;

Мраморность кожи у новорожденного
- влажные и холодные конечности;
- повышенная чувствительность к смене погодных условий.
Появление симптомов неврологии у новорожденных является поводом для немедленного обращения к врачу.
Причины развития патологи
Основными причинами развития неврологических заболеваний у малышей являются:
- родовая травма;
- кислородное голодание;
- осложненные роды;
- токсикоз женщин во время беременности;
- неблагоприятная наследственность.
Основные виды заболеваний
Вот какие неврологические заболевания бывают у новорожденных чаще всего:
- Гипоксически-ишемическое поражение центральной нервной системы. Оно развивается на фоне гипоксии плода во время беременности.
Опасно! Тяжелое кислородное голодание плода повышает риск нарушений интеллекта, детского церебрального паралича или судорожного синдрома.
- Родовые травмы. К ним относятся все неврологические расстройства у новорожденных, появившиеся после прохождения ребенка по родовым путям.
- Гидроцефалия. Это избыточное накопление спинномозговой жидкости в желудочках мозга. Заболевание приводит к деформациям черепа.
Когда можно заметить нарушения
Если подозревается неврология у грудничков симптомы ее могут проявляться уже с первых недель жизни. Уже в это время можно заметить:
- отсутствие сосательного рефлекса;
- отсутствие защитного рефлекса;
- угнетение реакции автоматической ходьбы;
- отсутствие зажимания предмета или пальца;
- асимметричность рефлекторного ответа в ногах;
- патологическое выпирание родничка.
До года можно заметить такие признаки неврологии у грудничков:
- мраморность кожи, наличие полос на ней (этот симптом является физиологичным в первые годы жизни);
- ускоренный рост головы;
- косоглазие.
Неврологические проявления у новорожденных не всегда бывают ярко выраженными. Иногда заметить развитие серьезного заболевания может только врач. Опасность игнорирования симптомов неврологических заболеваний в том, что они приводят к прогрессированию патологий.
Ряд проявлений неврологического заболевания требует немедленного врачебного вмешательства.
Невролог для грудничка
Осмотр ребенка детским неврологом необходим для оценки общего состояния малыша и сбора анамнеза. Врачу во время приема важна такая информация:
- какая по счету беременность, и не было ли у матери вредных привычек;
- наличие заболеваний во время беременности;
- была ли угроза ее прерывания;
- не было ли токсикоза.
При общем осмотре ребенка до года оцениваются:
- форма и размер черепа;
- размер большого родничка;
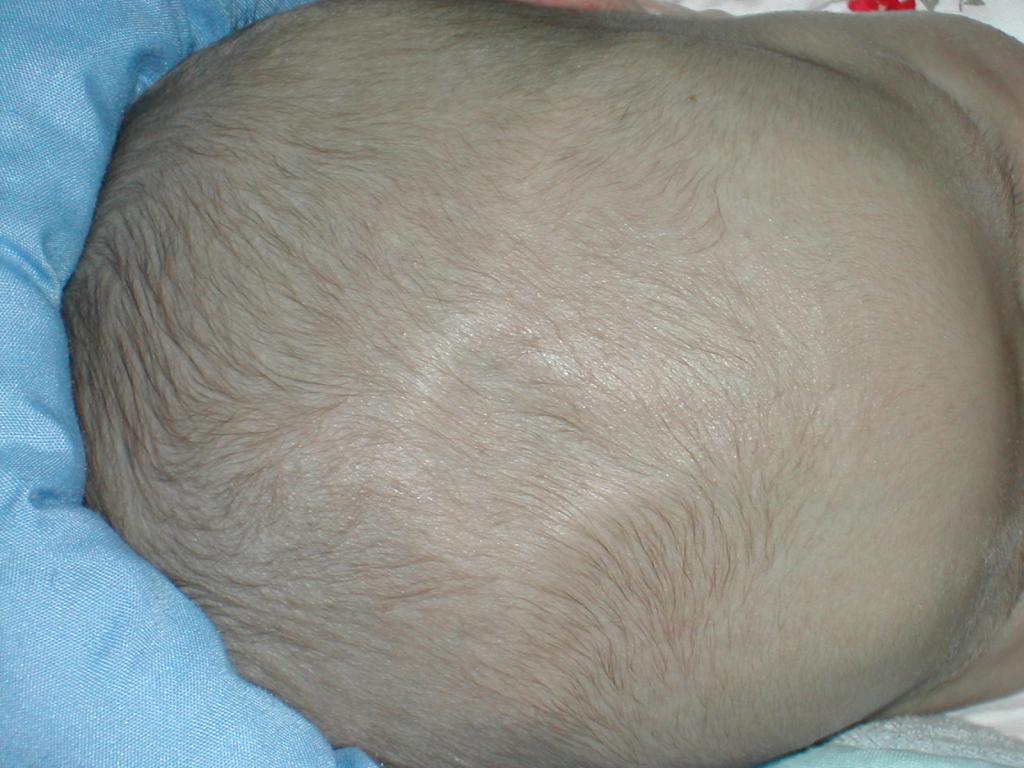
Родничок у ребенка
- аномалии развития ушных раковин, глаз.
Важно! Детский невролог должен осматривать ребенка в возрасте 1, 3, 6 мес. Если малыш развивается без отклонений, то следующий осмотр на предмет симптомов заболеваний по неврологии у детей до года должен произойти в 12 месяцев. В случае отклонений в развитии невролог для грудничка должен вызываться каждый месяц.
Также особое внимание уделяется безусловным рефлексам. После 3, максимум 4 месяцев они должны постепенно угасать. Наличие неврологических симптомов у младенцев, связанных с патологическими безусловными рефлексами, является поводом для госпитализации в детское отделение.
Невролог следит, появились ли у ребенка характерные признаки, свидетельствующие о нормальном развитии. В одномесячном возрасте карапуз должен удерживать на короткое время головку, лежа на животике, фиксировать взгляд на ярком предмете или лице матери. В этом же возрасте младенец начинает гулить.
Невролог фиксирует, как в трехмесячном возрасте ребенок может длительно удерживать голову. Он начинает самостоятельно переворачиваться на спину, хватать игрушки в руки и рассматривать их.
В это время ребенок способен откликаться на имя, различать своих и чужих, активно лепетать, становиться на четвереньки. Также он пытается садиться. Невролог должен следить за всеми изменениями.
К 9-месячному возрасту врач должен зафиксировать такие изменения:
- малыш может стоять, держась за опору;
- приседать;
- выполнять самые простые просьбы.
Диагностика заболевания у грудных малышей
Для диагностики новорожденного невропатолог применяет такие исследования:
- Допплерографию. Она позволяет визуализировать работу сосудов головы, шеи.
- УЗИ сосудов.
УЗИ сосудов ребенку
- ЭхоЭГ. С ее помощью регистрируют электрическую активность головного мозга.
- Компьютерная или магнито-резонансная томография позволяет получить полную картину работы мозга.
Детские болезни нервной системы следует диагностировать и лечить как можно раньше. Только так развитие ребенка будет полноценным. Промедление с началом лечения неврологии у младенцев вызывает серьезные осложнения.
Видео
Читайте также:


