Очаг возле диска зрительного нерва
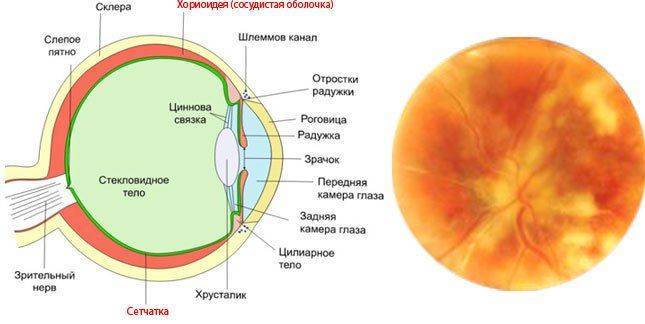
Хориоретинит – воспалительный процесс, поражающий задние отделы сосудистых оболочек глазных яблок. Также заболевание распространяется на сетчатку глаза. Это приводит к снижению скорости процессов кровообращения. Данный факт объясняется тем, что большое количество инфекционных агентов задерживаются именно в задней части глазных яблок.
Хориоретинит глаза распространяется постепенно, поражая изначально капиллярную сеть, питающую кровью сетчатку, а после этого распространяясь непосредственно на сеть крупных сосудов. Воспаление может быть как острым, так и хроническим. Представленный недуг классифицируется по ряду признаков, где каждому из видов свойственны свои признаки и причины возникновения.
Патология может проявиться в любом возрасте. Хориоретинит у ребенка появляется как следствие развития инфекционного заболевания, а у взрослых из-за неправильного использования оптических корректоров или же при постоянном контакте с химическими реагентами.
Классификация
Хориоретинит классифицируется по нескольким признакам, которые определяют форму и вид развития болезни. Среди них можно отметить:
- область распространения;
- количество очагов;
- длительность проявления;
- возбудители.
Заболевание может проявиться в различных участках глаз. По данному признаку оно разделяется на:
- Центральный серозный хориоретинит (развивается в макулярной области глаза).
- Перипапиллярный (распространяется вблизи диска зрительного нерва). В нем выделяется юкстапапиллярный хориоретинит, который может возникнуть у ребенка в виде очага экссудата овальной формы возле диска зрительного нерва. Поражает сосудистую сеть сетчатки и стекловидное тело.
- Экваториальный (воспаляется ретинохориоидит (собственно сосудистая оболочка), расположенный возле экваториальной части глаза).
- Периферический (проявляется на границе зубчатой линии).
Локализация может наблюдаться в одном или нескольких участках на глазном яблоке. Разделяется он по этому признаку на:
- Очаговый хориоретинит характеризуется концентрацией воспаления только на одном участке;
- Мультифокальный представляет собой воспаление, которое локализуется в нескольких участках глаз;
- Диффузный представлен большим количеством очагов воспаления, при этом возможно их слияние.
Патология имеет два вида проявления, которые отличаются по продолжительности:
- Острый – наблюдается проявление болезни до одного триместра.
- Хронический – проявляется дольше по времени в отличие от острой формы, и как минимум три месяца.
По причине развития хориоретинит разделяется на:
- Инфекционный;
- Неинфекционно-аллергический;
- Посттравматический;
- Инфекционно-аллергический.
Из всех категорий чаще всего проявляется инфекционный тип. Он в свою очередь подразделяется на следующие разновидности:
Токсоплазмозный хориоретинит – врожденное заболевание. Заражение происходит во внутриутробном состоянии при токсоплазмозе матери. Поражаются не только глаза, но и ЦНС с другими органами. По характеру протекания является хроническим. Очаги представлены ярко выраженными контурами с проявлением грубой пигментации.
При высокой скорости прогрессирования характеризуется:
- краевыми инфильтрациями;
- проминированием новых очагов в стекловидное тело;
- отслоением сетчатки;
- формированием неоваскулярной мембраны;
- ретинальными кровоизлияниями.
Туберкулезный хориоретинит по природе возникновения является вторичным и может развиться только при заражении туберкулезом легких. Проявляется возникновением диссеминированных туберкул. Когда проведено лечение остаются хориоретинальные рубцы.
Сифилитический – распространяется на глазном дне и характеризуется чередованием пигментационных очагов с фиброзными очагами атрофии.

Гнойный – результат иммунодефицита. Такая разновидность опасна распространением экссудата на другие сектора глаз. В ней выделяется иммунодефицитный вид, который выражается большой площадью поражения, геморрагическим и некротическим характером. Лечение такого вида проходит очень тяжело, а осложнение может обернуться для пациента полной слепотой.
Остальные же виды практически не имеют отличительных признаков. Однако можно выделить в них миопический хориоретинит. Развивается он в районе желтого пятна, которое находится на поверхности сетчатки. Происходит это из-за повторяющихся кровоизлияний в сетчатку и ретинохориоидита глаз при высокой степени миопии.
- возникновением серовато-желтоватых очагов со слабыми очертаниями,
- образованием экссудата, локализованного вдоль сосудистой сети;
- появление кровоизлияний.
При развитом расстройстве наблюдаются:
- очаги с сильно выраженными очертаниями;
- их пигментация;
- атрофия сетчатки и поверхности сосудов в области поражения;
Причины
В основном хориоретинит проявляется вследствие:
- инфекционных заболеваний (токсоплазмоз, сифилис, вирус герпеса);
- аутоиммунные патологии (сахарный диабет, артрит и т.д.);
- иммунодефицитные болезни (ВИЧ-инфекции);
- токсины (при длительном развитии гемофтальма возникает хориоретинит, потому что продукты разрушения элементов крови являются токсичными);
- вирусы (вирус гриппа);
- получение повреждений;
- развитие аллергии;
- длительное воздействие радиационного поля;
- развитие осложнений, связанных с миопией.
Симптомы
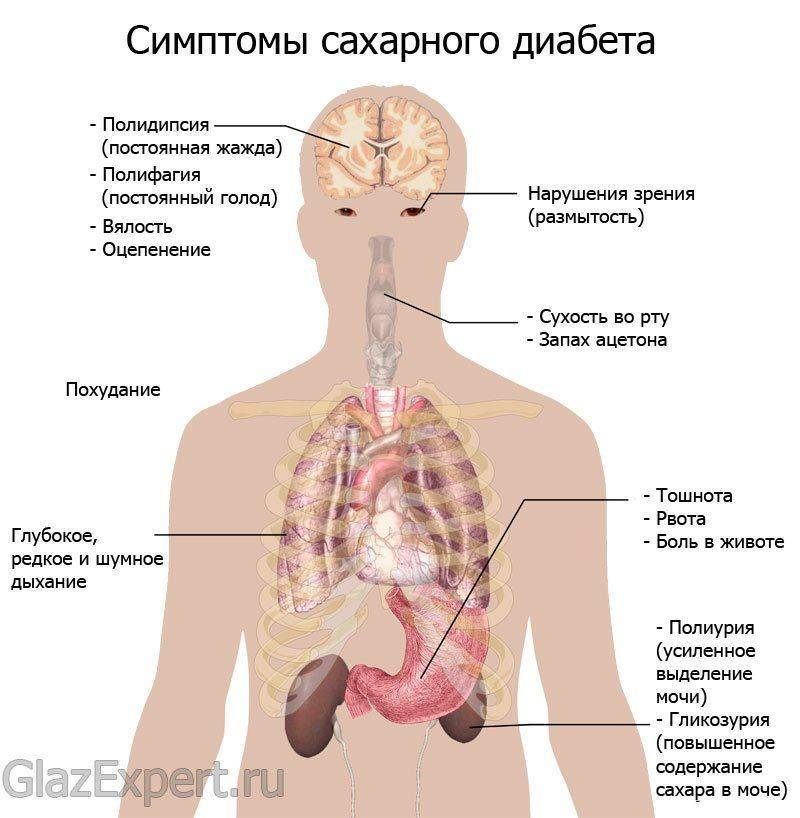
Проявляется в том месте, где локализован очаг возникновения. Его можно диагностировать по следующим признакам:
- затуманивается поле зрения;
- ухудшается острота зрительного аппарата;
- появляются темные области;
- наблюдается наличие вспышек (фотопсия);
- мелькают искры в зрительном обзоре;
- искажаются очертания и размеры рассматриваемых объектов (микропсия, макропсия, метаморфопсия);
- затруднено ориентирование в сумеречное время (куриная слепота);
- повышается чувствительность к ярким световым источникам;
- мутнеет сетчатка;
- фиксируются болевые ощущения в области глаз;
- возможно изменение цветовосприятия.
Каждый из этих признаков указывает на развитие болезни глаз, поэтому при первом же их обнаружении нужно без замедления посетить врача и провести диагностику. Также надо учитывать тот факт, что некоторые виды могут проходить без проявления симптомов, как например периферические разновидности.
Диагностика
Чтобы подтвердить постановление диагноза проводят:
- проверку остроты зрения, которая ухудшается при поражении центральным типом, при этом ее невозможно скорригировать;
- периметрию, так как могут появляться скотомы, темные пятна и наблюдается резкое снижение чувствительности сетчатки;
- рефрактометрию (не изменяется);
- биомикроскопию (помогает выявить, была ли деформация стекловидного тела или нет);
- обследование глаз в проходящем свете (обнаруживается помутнение стекловидного тела);
- офтальмоскопию (определяют тип и ступень развития недуга).
- флуоресцентную ангиографию, позволяющая выявить изменения сосудов глазного дна (возникновение микроаневризмов, шунтов);
- электроретинографию, позволяющая уточнить состояние сетчатки и насколько хорошо она функционирует;
- оптическую когерентную томографию сетчатки, определяющая морфологические особенности очага воспаления;
- УЗИ (с помощью данной процедуры врачом выявляется состояние оптических сред).
Врачи
При необходимости обращаются за консультацией к:
- терапевту;
- педиатру (если обнаружен хориоретинит у ребенка);
- инфекционисту;
- иммунологу;
- венерологу;
- аллергологу;
- фтизиатру;
- ЛОРу;
- дантисту.
Лечение
Так можно ли вылечить это заболевание? Да, но важно понимать, что лечение при хориоретините должно быть своевременны и индивидуальным. Местная терапия в данном случае крайне неэффективна. Исключением считается применение парабульбарных, а также ретинобульбарных инъекций.
При консервативном лечении применяют различные группы лекарственных средств:
Эта группа лекарств позволяет устранить провоцирующий фактор:
При возникновении бактериального вида применяются препараты, содержащие антибиотики. Они помогают выявить возбудителя болезни.
Проявления вирусного типа излечиваются:
- интерферонами;
- индукторами интерфероногенеза (Амиксин, Неовир);
- противовирусными препаратами (Осельтамивир, Занамивир).
Сифилитическая разновидность лечится антибиотиками, которые относятся к группе пенициллина. При их непереносимости назначается курс:
- доксициклина;
- макролидов (Эритромицин, Спирамицин и др.);
- цефалоспоринов (Цефазолин, Цефалексин).
Важно! Дозировку определяет только врач.
При воспалительных процессах, вызванных токсоплазмой, назначаются:
- сульфадимезин;
- пириметамин (дополнительно к нему принимается фолиевая кислота и витамин В12).
Туберкулезный хориоретинит лечится применением лекарств и сеансами у фтизиатра. При хронической форме назначается курс:
- изониазида;
- рифампицина;
- стрептомицина;
- канамицина;
- гормональных медикаметов.
Группа противовоспалительных препаратов:
- индометацин;
- диклофенак;
- гидрокортизон;
- дексаметазон.
Принимаются данные препараты орально, то есть их действие активизируется в ЖКТ. Для местного, внутривенного или внутримышечного внедрения назначается прием дипроспана. Дозировка определяется лечащим врачом.
В нее входит гемодез и 5%-й раствор глюкозы, которые принимаются внутривенно.
Прием данных препаратов напрямую зависит от того, насколько выражен воспалительный процесс. Например, при активной форме используются иммуносупрессоры (меркаптопурин, фторурацил) либо иммуностимуляторы (левамизол для ВИЧ-инфецированных пациентов).
Благодаря им возможно проведение гипосенсибилизирующей терапии. Для этого используются:
- супрастин;
- кларитин;
- эриус.

Назначаются для улучшения сопротивляемости патологии:
- аскорбиновая кислота;
- группа В;
- комплекс поливитаминов.
Для увеличения скорости ликвидации воспалительных процессов назначается прием ферментов.
Ретробульбарным способом принимается:
- гемаза;
- фибринолизин;
- гистохром;
- лидаза.
Если патология проявляется довольно продолжительный период, то для лечения применяют экстракорпоральные способы детоксикации:
- гемосорбцию;
- плазмафорез.
Физиотерапия применяются, чтобы ускорить процесс лечения. Отличным эффектом среди физиотерапевтических процедур обладает электрофорез при совместном приеме лидазы, фибринолизина.
Хирургическое вмешательство актуально при:
- распространении воспалительных процессов;
- возникновении осложнений.
Чтобы замедлить процесс воспаления проводят лазеркоагуляцию сетчатки. Делается это с целью ограничить хориоретинальные очаги от непораженных тканей.
Если образовалась хориоретинальная мембрана или произошла отслойка сетчатки, то проводится витрэктомия.
Осложнения
Рассматриваемое заболевание при неадекватном характере лечения, а также при ее запущении может обернуться серьёзными осложнениями для пациента:
- отслойка сетчатки;
- формирование неоваскулярной мембраны;
- возникновение рецидивирующих ретинальных кровоизлияний;
- тромбоз венозной сети сетчатки и другими, приводящие к стопроцентной слепоте.
Профилактика
Чтобы не было условий для возникновения хориоретинита необходимо следовать определенным профилактическим советам:
- при первых симптомах любого заболевания обращаться к специалисту;
- периодически посещать офтальмолога с целью проверки состояния здоровья глаз (ребенку посещать офтальмолога можно уже в первые три месяца со дня рождения);
- не попадать в ситуации, которые могут закончится серьезной травмой;
- соблюдать глазную гигиену;
- производить санацию очагов инфекции во рту и носовых пазухах.
Центральный хориоретинит, туберкулезный или любой другой – довольно сложно излечимая болезнь. Она имеет большое количество разновидностей и от проявления той или иной формы будет зависеть лечение. Поражает данный недуг в любом возрасте: взрослые заболевают по разным причинам, а детям свойственно заболевание при развитии инфекции.
При прогрессировании патологии без должного лечения могут развиться различного рода осложнения, а пациенту в последующем присваивают инвалидность.
Описание заболевания
Дистрофия сетчатки – это группа патологических состояний, которые имеют общее проявление – изменения в тканях сетчатки, что приводят к ее отмиранию.
Нервные клетки сетчатки воспринимают преломление световых лучей и передают информацию в мозг посредством зрительного нерва. Этот слой достаточно тонкий, что делает его очень чувствительным к воздействию физических факторов, а также изменениям внутренних сред организма.
Механизм развития дистрофии сетчатки глаза окончательно не изучен, но выделяют факторы, которые в разы увеличивают вероятность развития такого состояния. Выделяют такие причины появления патологии:
- Сахарный диабет.
- Заболевания сердечно-сосудистой системы, которые сопровождаются функциональным или морфологическим сужением просвета сосудов. Это такие болезни, как атеросклероз, системные васкулиты и гипертоническая болезнь.
- Интенсивное воздействие ультрафиолета на незащищенный глаз.
- Вредные привычки и избыточный вес.
- Наследственность.
- Стрессовые ситуации.
- Авитаминозы и недостаток полезных веществ в рационе.
Невриты
Невриты – это воспалительные заболевания зрительного нерва, причинами которых могут быть:
- воспалительные болезни головного мозга, а также его оболочек (энцефалит на фоне гриппа, туберкулёза, сыпного тифа, сифилиса, бруцеллёза, абсцесс мозга, арахноидит, менингит);
- рассеянный склероз;
- болезни крови;
- нарушенный обмен веществ (подагра, сахарный диабет);
- локальные очаги воспаления (болезни околоносовых пазух носа, зубов);
- воспалительные явления глаза (увеиты) и глазницы (тенониты, флегмоны);
- травмы глаза и глазницы.
В зависимости от того, какие отделы захватывает патологический процесс, различают:
- неврит диска зрительного нерва (папиллит) – патологический процесс, первоначально затрагивающий головку зрительного нерва или развивающийся как исход воспаления прилежащей сетчатки. Характеризуется гиперемией и отёком диска зрительного нерва различной степени;
- ретробульбарный неврит, при котором головка нерва не вовлекается, и диск зрительного нерва не выходит за пределы нормы;
- нейроретинит – папиллит в сочетании с воспалением слоя ретинальных нервных волокон;
- интракраниальный неврит – воспаление зрительного нерва, сосредоточившееся в его внутричерепном отделе (оптохиазмальный арахноидит).
Застойный диск
Застойный диск – это отечность зрительного нерва невоспалительного характера. Вызывается чаще всего повышенным внутричерепным давлением. Застойный диск возникает вследствие образования объемных процессов в головном мозге, гидроцефалии, абсцессов, туберкулом, а также при заболевании крови, опухолях и травме глазницы, травме черепа.
Застойный диск, как правило, – следствие нарушения оттока тканевой жидкости, оттекающей в норме по зрительному нерву в полость черепа. В терминальной стадии застойного диска происходит атрофия зрительного нерва и абсолютная слепота.
Классификация
Принято разделять дистрофию на врожденную и приобретенную. Кроме того, по локализации выделяют центральную и периферическую. Если сочетается дистрофия сетчатки в центральной (макулярная область) и периферической ее части, то такая форма называется генерализованной. Лечить врожденные формы тяжелее, нежели приобретенные.
К наследственным генерализованным формам дистрофии относятся:
- Тапеторетинальная (она еще называется пигментная).
- Врожденные нарушения ночного зрения.
- Синдром колбочковой дисфункции. Возможны два проявления – нарушение цветовосприятия либо же слепота.
- Амавроз Лебера.
Периферическая дистрофия сетчатки глаза при врожденных формах делится на:
- Патология Гольдмана-Фавре.
- Ретиношизис.
При центральной дистрофии сетчатки диагностируют:
- Макулодистрофию.
- Болезнь Штаргардта и Беста.
Приобретенные дистрофии сетчатки не имеют такой сложной классификации.
Отдельное место занимает дистрофия сетчатки глаза при беременности. Чаще всего она развивается на фоне преэклампсии или эклампсии.
Лечение патологий зрительного нерва
Исходом заболеваний зрительного нерва нередко становится слепота. Поэтому очень важно проводить диагностику на ранней стадии развития болезни, когда лечение ещё может быть наиболее эффективным.
Для диагностики невритов наши специалисты проводят:
- офтальмоскопию;
- компьютерную периметрию;
- оптическую когерентную томографию;
- МРТ головного мозга — при необходимости.
Острые заболевания зрительного нерва требуют незамедлительной терапии. Наши специалисты назначают пациентам внутривенную или внутримышечную стероидную терапию и гипогидратационную. При необходимости мы проводим нестероидную противовоспалительную и антибактериальную терапию.
Интракраниальные невриты подлежат не только консервативному, но и хирургическому лечению. Операции могут быть направлены на рассечение спаек вокруг зрительного нерва и зрительного перекрёста.
При лечении застойных дисков мы применяем противовоспалительную, гипогидратационную, антибактериальную терапию.
При необходимости могут понадобиться нейрохирургические операции.
Дистрофия сетчатки глаза требует проведения таких обследований, как:
-
Визометрия. Данное исследование позволяет определить остроту зрения, что является критерием оценки состояния сетчатки. Кроме того, необходимо регулярно проходить это обследование, чтобы оценить скорость прогрессирования заболевания.

Диагностику дистрофии сетчатки проводит окулист методом визометрии

Диагностика дистрофии сетчатки глаза включает проведение теста Амслера
Симптомы
В зависимости от формы дистрофии сетчатки будет отличаться и ее клиническая картина. Пигментная дистрофия поражает клетки, которые отвечают за выработку пигмента и восприятие света. Она проявляется в раннем возрасте и имеет такие симптомы, как атрофия диска зрительного нерва, наличие пигментных очагов, а также сужение артериол. Если осуществляется своевременное лечение, то пигментная форма имеет благоприятный исход.
Врожденный амавроз Лебера является одним из видов патологии, который приводит к самой быстрой потере зрения. Дети, страдающие от данного недуга, слепнут в возрасте до 10 лет, а симптомы проявляются гораздо раньше. Для амавроза Лебера характерно поражение всей площади сетчатки, то есть отмечаются множественные очаги дистрофии, которые затрагивают и диск зрительного нерва.
Х-хромосомный ретиношизис – это хориоретинальная дистрофия. Ее особенностью является то, что происходит постепенное расслоение сетчатки и формирование кистозных образований на ее периферии. С течением времени хориоретинальная дистрофия может приводить к кровоизлияниям в эти кисты, а также в стекловидное тело, что называется гемофтальмом. Хориоретинальная форма имеет тяжелое течение, так как сопровождается кровоизлияниями.
Болезнь Вагнера имеет сложное сочетание симптомов. Так, одновременно появляется клиническая картина миопии и пигментная дистрофия. Кроме того, появляются преретинальные мембраны на фоне неповрежденного стекловидного тела.
Болезнь Гольдмана-Фавре считается наследственной. Для нее характерна интенсивная прогрессия, которая затрагивает не только сетчатку, но и приводит к значительным деструктивным изменениям стекловидного тела. Симптомы могут проявляться в возрасте до 5 лет.
При желточной дистрофии наблюдается поражение пациентов в возрасте от 10 до 15 лет. Поражается макулярная область, где возникает патологический очаг, напоминающий по своей форме яичный желток. У пациентов наблюдаются такие симптомы: ухудшение зрения, затуманенность взгляда, а также размытость и искажение предметов. Для этого заболевания характерно двустороннее поражение.
Выделяют две формы возрастной дистрофии: экссудативную и неэкссудативную. Для экссудативной свойственно отслойка нервных клеток, которая носит геморрагический характер. Эта форма заболевания быстро приводит к полной потере зрения.
Неэкссудативная имеет более длительное течение. Сначала возникают отдельные очаги, которые с течением времени сливаются воедино и способны вовлекать в процесс стекловидное тело. При своевременной диагностике и начале лечения прогноз благоприятный.
Для пациентов с любыми формами дистрофии свойственны такие симптомы, как снижение остроты зрения его полей, плохое восприятие цветов, а также никталопия.
Профилактика
Профилактики врожденных форм дистрофии не существует. Большинство форм этого заболевания формируется в результате аномалий или нарушений внутриутробного развития. Но можно снизить вероятность появления этих проблем. Для этого нужно исключить воздействие негативных факторов на беременную женщину, а также обеспечить ей полноценный рацион, который будет содержать все необходимые вещества для ее нормальной жизнедеятельности и развития плода.
А вот избежать возрастной формы дистрофии сетчатки можно. Для этого нужно соблюдать все меры для предотвращения воздействия вредных излучений на глаза, исключить травматизм и своевременно лечить заболевания другой локализации. Особое место занимает лечение тех заболеваний, которые нарушают проходимость сосудов.
Дистрофия сетчатки глаза — это грозное заболевание, которое с высокой вероятностью приводит к полной потере зрения. Она может появляться у маленьких детей и у стариков. Причины развития этого недуга разнообразны, что и обуславливает широкий возрастной диапазон, который подвержен этой болезни. Основой успеха и благоприятного исхода является своевременная диагностика и раннее начало лечения. Лечение должно включать те препараты, которые необходимы для устранения первопричины. Это могут быть капли и парентеральные формы.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ретинит - воспалительное заболевание сетчатки.
Инфекционные и воспалительные заболевания сетчатки редко бывают изолированными: они, как правило, служат проявлением системного заболевания. В воспалительный процесс вовлекаются хориоидея и пигментный эпителий сетчатки, в результате чего формируется характерная офтальмоскопическая картина хориоретинита, при этом часто трудно определить, где первично возникает воспалительный процесс - в сетчатке или хориоидее. Заболевания вызываются микробами, простейшими, паразитами или вирусами. Процесс может быть распространенным, диссеминированным (например, сифилитический ретинит), локализоваться в центральных отделах сетчатки (центральный серозный хориоретинит) или возле диска зрительного нерва (юкстапапиллярный хориоретинит Йенсена). Локализация воспалительного процесса вокруг сосудов характерна для перифлебита вен сетчатки и болезни Илза.
Различные этиологические факторы, вызывающие воспалительные изменения в заднем полюсе глазного дна, обусловливают мультифокальное вовлечение сетчатки и хориоидеи в патологический процесс. Часто основную роль в диагностике играет офтальмоскопическая картина глазного дна, так как не существует специфических диагностических лабораторных тестов для выявления причины заболевания.
Выделяют острые и хронические воспалительные процессы в сетчатке. Для установления диагноза очень важны анамнестические данные. Гистологически разделение воспалительного процесса на острое и хроническое основывается на типе воспалительных клеток, обнаруженных в тканях или экссудате. Острое воспаление характеризуется наличием полиморфно-ядерных лимфоцитов. Лимфоциты и плазматические клетки выявляют при хроническом негранулематозном воспалении, а их присутствие свидетельствует о вовлечении в патологический процесс иммунной системы. Активация макрофагов или эпителиоидных гистиоцитов и гигантских воспалительных клеток является признаком хронического гранулематозного воспаления, поэтому иммунологические исследования часто являются основными не только при установлении диагноза, но и при выборе тактики лечения.

[1], [2], [3], [4], [5], [6], [7]
Что беспокоит?
Септический ретинит
Септический ретинит часто бывает у больных эндокардитом, менингитом, у женщин после родов, В основе изменений сетчатки при сепсисе лежат воспалительные поражения сосудов сетчатки - периваскулиты.
Септический ретинит свидетельствует о тяжести процесса и часто бывает перед летальным исходом. Он обусловлен заносом бактерий и токсинов в сосуды сетчатки.
Септический ретинит Рота - процесс локализуется в сетчатке, Зрение обычно не страдает. В макулярной области вокруг диска, по ходу соска - очажки экссудата желто-белого цвета, не сливающиеся, часто бывают кровоизлияния в форме венка с белым очажком в середине. Возможны периартериит, перифлебит. В исходе заболевания очажки могут рассосаться. Септический ретинит может быть началом метастатической офтальмии. Клиника - отмечаются симптомы раздражения, больше у взрослых больных, изменяется цвет роговицы. На глазном дне - множественные белые очажки, расположенные близко к сосудам. Очаги в макулярной области нередко формируются в форме звезды. Симптомы нарастают, развивается отек диска зрительного нерва, отмечается непрозрачность сосудов сетчатки, тускнеет стекловидное тело, его гнойное расплавление ведет к эндофтальмиту, а затем - к панофтальмиту.
Вирусный ретинит
Прогноз для зрения неблагоприятный. Иногда после гриппа может развиться картина пигментной дистрофии сетчатки.
Туберкулезный ретинит
Туберкулезные ретиниты - при заносе специфической инфекции страдает сосудистая оболочка. Изолированный ретинит бывает редко.
Формы туберкулезного ретинита:
- миллиарный туберкулезный ретинит;
- солитарный туберкулез сетчатки;
- экссудативный ретинит без специфической картины;
- туберкулезный перифлебит сетчатки;
- туберкулезный периартрит сетчатки.
- ) милиарный туберкулезный ретинит (в настоящее время не встречается). При этой патологии появляется множество очажков беловато-желтоватого цвета в основном по периферии сетчатки;
- солитарный туберкулез сетчатки обычно наблюдается у молодых людей, у детей. Поражается один глаз. Это слияние нескольких гранулем, которые локализуются в центре диска зрительного нерва, на периферии (там, где страдает кровоснабжение). Специфическая гранулема имеет округлую форму, находится вблизи диска зрительного нерва, нередко сопровождается кровоизлияниями, В исходе может быть казеозный некроз туберкула с переходом в атрофию. Туберкулез может сопровождаться отеком сетчатки в макулярной области в виде звезды, при этом страдает центральное зрение;
- экссудативный ретинит без специфической картины - часто аллергического происхождения. Это небольшой очаг в макулярной области или несколько очажков вблизи диска зрительного нерпа. В исходе очаг рассасывается, рубцов не бывает;
- туберкулезный перифлебит сетчатки встречается наиболее часто, может иметь центральную и периферическую локализацию. При центральной локализации - эндо- и перифлебит. Страдают две ветви второго-четвертого порядка, изменяется калибр вен, по ходу их появляется рыхлый сероватый экссудат, который образует муфты вдоль сосудов незначительной протяженности. По мере разрешения процесса - картина пролиферативного ретинита.
При периферической локализации в ранних стадиях на крайней периферии сетчатки появляются штопорообразпая извитость сосудов, новообразованные сосуды (напоминающие веер листьев пальм), вдоль венозной стенки скапливается фибрин в виде муфты. По ходу вен видны гранулемы, которые закрывают просвет и могут привести к разрушению сосудов. Гранулемы имеют вид белых очажков по ходу сосудов, с нечеткими границами, удлиненной формы. Кончается все гемофтальмитом. Кровь в стекловидном теле может организоваться и привести к тракционной отслойке сетчатки и вторичному увеиту.
Таким образом, можно выделить такие стадии, как:
- расширение и извитость вен;
- перифлебиты и ретиповаскулиты;
- рецидивирующий гемофтальмит;
- тракционная отслойка сетчатки.
Продолжительность активного процесса - до трех лет. Заболевание описано Г. Илзом под названием "юношеское рецидивирующее кровоизлияние в стекловидное тело". В начале XX веке, считали, что этиология его строго туберкулезная. В настоящее время считают, что это полиэтиологический синдром, связанный со специфической и неспецифической сенсибилизацией организма при различных заболеваниях, таких как эндокринные заболевания, болезни крови, геморрагический диатез, фокальная инфекция, токсоплазмоз, вирусные заболевания и т. д.
Прогноз относительно зрения плохой. Туберкулезный артериит встречается намного реже. Характерно поражение крупных артериальных стволиков с образованием муфты, возможны ишемические очаги наряду с экссудативными. В исходе - наклонность к пролиферативным процессам.
Сифилитический ретинит
Сифилитический ретинит может быть при врожденном и приобретенном сифилисе, но чаще при врожденном сифилисе бывает не ретинит, а хориоретинит. При врожденном сифилисе:
Различают следующие формы изменений при приобретенном сифилисе:
- ретинит без специфической картины - может быть центральная и периферическая локализация. Для центральной локализации характерно поражение стекловидного тела. На фоне помутнения стекловидного тела в желтом пятне - очаг молочного цвета, который распространяется от макулы до диска. На его фоне могут быть мелкие желтоватые очажки и мелкие кровоизлияния. При дессиминированном ретините - множественные очажки и помутнения в стекловидном теле в виде пылевидной взвеси;
- ретинит с преимущественным поражением стекловидного тела - в центральных отделах стекловидного тела - помутнения, локализующиеся над макулой и диском зрительного нерва. Помутнение стекловидного тела очень интенсивное, гак что глазное дно не просматривается, по периферии стекловидное тело прозрачно. Страдает центральное зрение;
- гумма сетчатки - изолированно в сетчатке встречается редко. Обычно она переходит с диска зрительного нерва и сосудистой оболочки. Гумма имеет вид желтоватого и желто-красного очага, редко про минирует в стекловидное тело. Могут быть мелкие помутнения. Зрение редко понижается. Дифференциальный диагноз проводится с опухолью;
- сифилитический периартериит сетчатки бывает в виде пери- и панартериита. Артерии выглядят как белые полосы, часто изменениям подвергается не сетчатка, а область диска зрительного нерва. Иногда преобладает геморрагический компонент. Исход - пролиферативный ретинит.
Ревматический ретинит
На глазном дне определяются:
- короткие серовато-белые муфты по ходу сосудов по типу круговой манжеты, имеющие зазубрины;
- периоаскулярный полосчатый отек сетчатки;
- отмечаются петехии или кровоизлияния;
- наклонность к анутрисосудистым тромбообразованинм - картина непроходимости артерий и вен сетчатки.
При отсутствии лечения образуется вторичный периваскулярный фиброз. При лечении прогноз благоприятный.
Токсоплазмозный ретинит
При токсоплазмозе - экссудативный характер васкулитов, затронуты артерии и вены, поражение начинается с периферии, а затем распространяется к центру. Отмечается обильное скопление экссудата, который окутывает сосуды и распространяется на сетчатку. Нередко происходит экссудативная отслойка сетчатки. При приобретенном токсоплазмозе - центральный экссудативный ретинит.
Бруцеллезный ретинит
Бруцеллез - изменения чаще всего по типу первичных ангиитов. Поражается сетчатка (чаще при латентном течении бруцеллеза). Характерен тотальный ретиноваскулит от центральных до периферических отделов, может быть по экссудативному и геморрагическому типу. Муфты могут распространяться в виде мелких напластований и на значительном протяжении. Мелкие муфты напоминают капли стеарина, расположенные по ходу сосудов. Может быть экссудативная отслойка сетчатки с образованием шварт.

[8], [9], [10], [11]
Псевдоальбуминурический ретинит
Псевдоальбуминурический ретинит - это сосудистые расстройства и увеличение проницаемости сосудов при общих инфекционных заболеваниях (кори, менингите, роже, сифилисе, кариесе, гельминтозах).
Имеют значение также интоксикации препаратами папоротника, алкоголем, анемии, чрезмерные физические нагрузки.
Другие виды ретинитов
Воспалительные мультифокальные изменения в сетчатке и хориоидее появляются при многих инфекционных заболеваниях.
Этиологический фактор не установлен. У некоторых пациентов пятна возникают после вирусной инфекции, введения вакцины гепатита В.
Синдром характеризуется типичными клинической картиной, функциональными изменениями и формой течения. Основное отличие от синдромов мультифокального хориоидита и гистоплазмоза состоит в том, что воспалительные очаги быстро появляются, исчезают в течение нескольких недель и не переходят в атрофическую стадию.
Обычно болеют женщины молодого и среднего возраста. Заболевание начинается на одном глазу с внезапной потери зрения, появления фотопсии, изменения темпоральных границ поля зрения и слепого пятна. ЭРГ и ЭОГ патологические.
Офтальмоскопическая картина: множество нежных, малозаметных беловато-желтоватых пятен разного размера обнаруживают в заднем полюсе в глубоких слоях сетчатки, преимущественно назально от зрительного нерва, диск зрительного нерва отечен, сосуды окружены муфтами. В ранней фазе ангиограммы отмечаются слабая гиперфлюоресценция белых пятен, просачивание красителя и позднее окрашивание пигментного эпителия сетчатки. В стекловидном теле находят воспалительные клетки. С развитием процесса в макулярной области отмечается слабая гранулярная пигментация.
Лечение заболевания, как правило, не проводят.
Характерные признаки заболевания - внезапная потеря зрения, наличие множественных рассеянных скотом в поле зрения и больших очагов поражения кремового цвета на уровне пигментного эпителия в заднем полюсе глаза. Острая мультифокальная плакоидная пигментная эпителиопатия возникает после таких продромальных состояний, как повышение температуры тела, недомогание, боли в мышцах, наблюдающихся при гриппе, респираторной вирусной или аденовирусной инфекции. Отмечено сочетание мультифокальной плакоидной пигментной эпителиопатии с патологией центральной нервной системы (менингоэнцефалиты, церебральные васкулиты и инфаркты), тиреоидитом, васкулитом почек, узловатой эритемой.
Клиническая картина заболевания представлена множественными беловато-желтыми пятнами на уровне пигментного эпителия сетчатки. Они исчезают при купировании общего воспалительного процесса.

[12], [13], [14], [15], [16]
Заболевание возникает в любом возрасте. Характерные симптомы - боль и снижение зрения. В клинической картине отмечаются белые некротические очаги в сетчатке и васкулит, к которым затем присоединяется оптический неврит. Острое поражение сетчатки возникает, как правило, при системной вирусной инфекции, например при энцефалите, опоясывающем герпесе, ветряной оспе. Некроз начинается на периферии сетчатки, быстро прогрессирует и распространяется к заднему полюсу глаза, сопровождаясь окклюзией и некрозом сосудов сетчатки. В большинстве случаев возникает отслойка сетчатки с многочисленными разрывами. Важную роль в развитии заболевания играют иммунопатологические механизмы.
Лечение данный ретинит системно и местно - противовирусное, противовоспалительное, антитромботическое, хирургическое лечение.

[17], [18], [19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29], [30]
Читайте также:


