Острое нарушение кровообращения в системе зрительного нерва
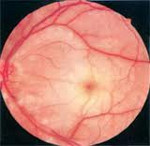
Ишемическая нейропатия зрительного нерва – поражение зрительного нерва, обусловленное функционально значимым расстройством кровообращения в его интрабульбарном или интраорбитальном отделе. Ишемическая нейропатия зрительного нерва характеризуется внезапным снижением остроты зрения, сужением и выпадением полей зрения, монокулярной слепотой. Диагностика ишемической нейропатии требует проведения визометрии, офтальмоскопии, периметрии, электрофизиологических исследований, УЗДГ глазных, сонных и позвоночных артерий, флюоресцентной ангиографии. При выявлении ишемической нейропатии зрительного нерва назначается противоотечная, тромболитическая, спазмолитическая терапия, антикоагулянты, витамины, магнитотерапия, электро- и лазерстимуляция зрительного нерва.
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Ишемическая нейропатия зрительного нерва обычно развивается в возрасте 40-60 лет, преимущественно у лиц мужского пола. Это серьезное состояние, которое может вызывать значительное снижение зрения и даже слепоту. Ишемическая нейропатия зрительного нерва не является самостоятельным заболеванием органа зрения, а служит глазным проявлением различных системных процессов. Поэтому проблемы, связанные с ишемической нейропатией, изучаются не только офтальмологией, но и кардиологией, ревматологией, неврологией, эндокринологией, гематологией.

Классификация
Поражение зрительного нерва может развиваться в двух формах – передней и задней ишемической нейропатии. Обе формы могут протекать по типу ограниченной (частичной) или тотальной (полной) ишемии.
При передней ишемической нейропатии зрительного нерва патологические изменения обусловлены острым расстройством кровообращения в интрабульбарном отделе. Задняя нейропатия развивается реже и связана с ишемическими нарушениями, возникающими по ходу зрительного нерва в ретробульбарном (интраорбитальном) отделе.
Причины
Передняя ишемическая нейропатия патогенетически обусловлена нарушением кровотока в задних коротких ресничных артериях и развивающейся вследствие этого ишемией ретинального, хориоидального (преламинарного) и склерального (ламинарного) слоев ДЗН. В механизме развития задней ишемической нейропатии ведущая роль принадлежит расстройству кровообращения в задних отделах зрительного нерва, а также стенозам сонных и позвоночных артерий. Локальные факторы острого нарушения кровообращения зрительного нерва могут быть представлены как функциональными расстройствами (спазмами) артерий, так и их органическими изменениями (склеротическими поражениями, тромбоэмболиями).
Этиология ишемической нейропатии зрительного нерва мультифакторная; заболевание обусловлено различными системными поражениями и связанными с ними общими гемодинамическими нарушениями, локальными изменениями в сосудистом русле, расстройствами микроциркуляции. Ишемическая нейропатия зрительного нерва наиболее часто развивается на фоне общих сосудистых заболеваний – атеросклероза, гипертонической болезни, височного гигантоклеточного артериита (болезни Хортона), узелкового периартериита, облитерирующего артериита, сахарного диабета, дископатий шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоза магистральных сосудов. В отдельных случаях ишемическая нейропатия зрительного нерва возникает вследствие острой кровопотери при желудочно-кишечных кровотечениях, травмах, хирургических вмешательствах, анемии, артериальной гипотонии, болезнях крови, после наркоза или гемодиализа.
Симптомы
При ишемической нейропатии зрительного нерва чаще поражается один глаз, однако у трети больных могут наблюдаться двусторонние нарушения. Нередко второй глаз вовлекается в ишемический процесс спустя некоторое время (несколько дней или лет), обычно в течение ближайших 2-5 лет. Передняя и задняя ишемическая нейропатия зрительного нерва часто сочетаются между собой и с окклюзией центральной артерии сетчатки.
Оптическая ишемическая нейропатия, как правило, развивается внезапно: часто после сна, физического усилия, горячей ванны. При этом резко снижается острота зрения (вплоть до десятых долей, светоощущения или слепоты при тотальном поражении зрительного нерва). Резкое падение зрения происходит в период от нескольких минут до часов, так что пациент четко может указать время ухудшения зрительной функции. Иногда развитию ишемической нейропатии зрительного нерва предшествуют симптомы-предвестники в виде периодического затуманивания зрения, боли за глазом, сильной головной боли.
При данной патологии в том или ином варианте всегда нарушается периферическое зрение. Могут отмечаться отдельные дефекты (скотомы), выпадения в нижней половине поля зрения, выпадения височной и носовой половины поля зрения, концентрическое сужение полей зрения.
Период острой ишемии продолжается в течение 4-5 недель. Затем постепенно спадает отек ДЗН, рассасываются кровоизлияния, наступает атрофия зрительного нерва различной степени выраженности. При этом дефекты полей зрения сохраняются, но могут значительно уменьшаться.
Диагностика
Для выяснения характера и причин патологии пациенты с ишемической нейропатией зрительного нерва должны быть обследованы офтальмологом, кардиологом, эндокринологом, неврологом, ревматологом, гематологом.
Комплекс офтальмологического обследования включает проведение функциональных тестов, осмотра структур глаза, ультразвуковых, рентгенологических, электрофизиологических исследований.
Проверка остроты зрения выявляет его снижение от незначительных величин до уровня светоощущения. При обследовании полей зрения определяются дефекты, соответствующие повреждению тех или иных участков зрительного нерва.
Ангиография сосудов сетчатки при ишемической нейропатии зрительного нерва выявляет ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзию цилиоретинальных артерий. При задней ишемической нейропатии зрительного нерва офтальмоскопия в остром периоде не выявляет никаких изменений в ДЗН. При УЗДГ глазных, надблоковых, сонных, позвоночных артерий нередко определяются изменения кровотока в данных сосудах.
Электрофизиологические исследования (определение критической частоты слияния мельканий, электроретинограмма и др.) демонстрируют снижение функциональных порогов зрительного нерва. При исследовании коагулограммы обнаруживаются изменения по типу гиперкоагуляции; при определении холестерина и липопротеидов выявляется гиперлипопротеинемия. Ишемическую нейропатию зрительного нерва следует отличать от ретробульбарного неврита, объемных образований орбиты и ЦНС.
Лечение
Терапия ишемической нейропатии зрительного нерва должна быть начата в первые часы после развития патологии, поскольку длительное нарушение кровообращение вызывает необратимую гибель нервных клеток. Неотложная помощь при резко развившейся ишемии включает немедленное внутривенное введение раствора эуфиллина, прием нитроглицерина под язык, вдыхание паров нашатырного спирта. Дальнейшее лечение ишемической нейропатии зрительного нерва проводится стационарно.
Последующее лечение направлено на снятие отека и нормализацию трофики зрительного нерва, создание обходных путей кровоснабжения. Важное значение имеет терапия основного заболевания (сосудистой, системной патологии), нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
При ишемической нейропатии зрительного нерва назначается прием и введение мочегонных препаратов (диакарба, фуросемида), сосудорасширяющих и ноотропных средств (винпоцетина, пентоксифилина, ксантинола никотината), тромболитических препаратов и антикоагулянтов (фениндиона, гепарина), кортикостероидов (дексаметазона), витаминов групп В, С и Е. В дальнейшем проводится магнитотерапия, электростимуляция, лазерстимуляция волокон зрительного нерва.
Прогноз и профилактика
Прогноз ишемической нейропатии зрительного нерва неблагоприятен: несмотря на лечение, часто сохраняется значительное снижение остроты зрения и стойкие дефекты периферического зрения (абсолютные скотомы), обусловленные атрофией зрительного нерва. Повышения остроты зрения на 0,1-0,2 удается добиться лишь у 50% пациентов. При поражении обоих глаз возможно развитие слабовидения или тотальной слепоты.
Для профилактики ишемической нейропатии зрительного нерва важное значение имеет терапия общих сосудистых и системных заболеваний, своевременность обращения за медицинской помощью. Пациентам, перенесшим ишемическую нейропатию зрительного нерва одного глаза, необходимо диспансерное наблюдение офтальмолога и проведение соответствующей профилактической терапии.
Медицинский эксперт статьи

- Код по МКБ-10
- Причины
- Симптомы
- Что беспокоит?
- Что нужно обследовать?
- Как обследовать?
- Лечение

В основе ишемической нейропатии зрительного нерва лежит острое нарушение артериального кровообращения в системе сосудов, питающих зрительный нерв.

[1], [2], [3], [4], [5], [6], [7], [8]
Код по МКБ-10
Причины ишемической нейропатии зрительного нерва
В развитии данной патологии основную роль играют следующие три фактора: нарушение общей гемодинамики, локальные изменения в стенке сосудов, коагуляционные и липопротеидные сдвиги в крови.
Нарушения общей гемодинамики чаще всего обусловлены гипертонической болезнью, гипотонией, атеросклерозом, диабетом, возникновением стрессовых ситуаций и обильных кровотечений, атероматозом сонных артерий, окклюзирующими заболеваниями брахиоцефальных артерий, болезнями крови, развитием гигантоклеточного артериита.
Локальные факторы. В настоящее время придают большое значение местным локальным факторам, обусловливающим формирование тромбов. Среди них - изменение эндотелия стенки сосудов, наличие атероматозных бляшек и участков стеноза с образованием завихрения кровотока. Представленные факторы определяют патогенетически ориентированную терапию этого тяжелого заболевания.

[9], [10], [11], [12], [13], [14]
Симптомы ишемической нейропатии зрительного нерва
Выделяют две формы ишемической нейропатии - переднюю и заднюю. Они могут проявляться в виде частичного (ограниченного) или полного (тотального) поражения.

[15], [16], [17], [18], [19]
Острое нарушение кровообращения в интрабульбарном отделе зрительного нерва. Изменения, происходящие в головке зрительного нерва, выявляют при офтальмоскопии.
При тотальном поражении зрительного нерва зрение снижается до сотых и даже до слепоты, при частичном - сохраняется высоким, но отмечаются характерные клиновидные скотомы, причем вершина клина всегда обращена к точке фиксации взора. Клиновидные выпадения объясняются секторальным характером кровоснабжения зрительного нерва. Клиновидные дефекты, сливаясь, обусловливают квадрантное или половинчатое выпадение в поле зрения. Дефекты поля зрения чаще локализуются в его нижней половине. Зрение снижается в течение нескольких минут или часов. Обычно больные точно указывают день и час, когда резко снизилось зрение. Иногда могут отмечаться предвестники в виде головной боли или преходящей слепоты, но чаще заболевание развивается без предвестников. При офтальмоскопии виден бледный отечный диск зрительного нерва. Вторично изменяются сосуды сетчатки, прежде всего вены. Они широкие, темные, извитые. На диске и в парапапиллярной зоне могут быть кровоизлияния.
Продолжительность острого периода заболевания 4-5 нед. Затем отек постепенно уменьшается, кровоизлияния рассасываются и проявляется атрофия зрительного нерва разной степени выраженности. Дефекты поля зрения сохраняются, хотя могут значительно уменьшиться.

[20], [21], [22], [23], [24]
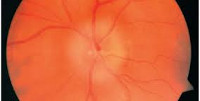
Острые ишемические нарушения развиваются по ходу зрительного нерва за глазным яблоком - в интраорбитальном отделе. Это задние проявления ишемической нейропатии. Патогенез и клиническое течение заболевания идентичны таковым передней ишемической нейропатии, но в остром периоде отсутствуют изменения на глазном дне. Диск зрительного нерва естественного цвета с четкими границами. Лишь через 4-5 нед появляется деколорация диска, начинает развиваться частичная или полная атрофия. При тотальном поражении зрительного нерва центральное зрение может снижаться до сотых или до слепоты, как и при передней ишемической нейропатии, при частичном острота зрения может сохраняться высокой, но в поле зрения выявляют характерные клиновидные выпадения, чаще в нижних или нижне-носовых отделах. Диагностика в ранней стадии сложнее, чем при ишемии головки зрительного нерва. Дифференциальную диагностику проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
У 1/3 больных с ишемической нейропатией поражается второй глаз, в среднем через 1-3 года, но этот интервал может колебаться от нескольких дней до 10-15 лет.

[25], [26], [27], [28]
Патология сосудистой системы глаза является одной из ведущих причин слабовидения, слепоты и инвалидности по зрению у людей различных возрастных групп. В последние годы отмечается рост ишемических заболеваний глаз, что связано с распространением атеросклероза, гипертонической болезни, ишемической болезни сердца, сахарного диабета.
Классификации ишемии глаза в настоящее время не существует. Имеется тесная взаимосвязь между поражением различных звеньев системы кровообращения и механизмами развития ишемии. В связи с этим ишемические заболевания глаза отличает полиэтиологичность, разнообразие клинической картины и отсутствие единого патогенеза.
В значительной степени клиническая картина ишемического поражения заднего отрезка глаза обусловлена особенностями кровоснабжения зрительного нерва и сетчатки.
Ишемические процессы в глазу разделяют на острые и хронические. Острая ишемия заднего отрезка глаза проявляется нарушениями кровообращения в центральной артерии (ЦАС) или центральной вене (ЦВС) сетчатки, передней или задней ишемической нейропатией, а также острой токсической нейропатией. Острая ишемия может быть следствием уже имеющейся хронической ишемии глаза (диабетическая или гипертоническая ангиоретино-патии, дегенеративные изменения сетчатки, стенозы сонной и глазничной артерии, височный артериит). В основе ишемии лежат общие ангиоспастические заболевания, травмы глаза или головы. Описаны случаи развития ишемических нейропатий и нарушения кровообращения в ЦАС, ЦВС и их ветвях на фоне гипотонии приема некоторых лекарственных препаратов и после хирургических вмешательств, когда предрасполагающими факторами риска являлись анемия, микроэмболизация, нарушения свертывающей и противосвертывающей системы крови.
Острые нарушения кровообращения в сетчатке и зрительном нерве практически всегда приводят или к частичной потере зрения, или к слепоте. Прогноз всегда серьезный, но не безнадежный. Иногда под влиянием лечения может наступить улучшение или стабилизация процесса. Часто требуются повторные курсы лечения. Нередко ишемический оптиковаскулярный синдром является предвестником ишемических коронарных или церебральных приступов и поэтому требует тщательного продолжительного лечения не только заболевания глаза, но и сопутствующих заболеваний.
Острые нарушения кровообращения в сосудах сетчатки
Окклюзия центральной артерии сетчатки
Окклюзия ЦАС (ОЦАС) и ее ветвей может быть обусловлена спазмом, эмболией или тромбозом сосуда. Спазм ЦАС и ее ветвей проявляется вегетососудистыми расстройствами, а у лиц пожилого возраста — органическими изменениями сосудистой стенки в связи с гипертонической болезнью, атеросклерозом и др. Системные заболевания у пациентов с ОЦАС рапределяются следующим образом: гипертоническая болезнь - 25%, височный артериит - 3%, ревматические пороки сердца — 7%, атеросклеротические изменения сердечно-сосудистой системы — 35%. Примерно в 25% случаев причину ОЦАС установить не удается.
ОЦАС — преимущественно одностороннее заболевание, возраст больных колеблется от 20 до 85 лет (в среднем 55—60 лет). Чаще болеют мужчины.
Клинические признаки и симптомы
Жалобы больных характеризуются внезапным и стойким снижением зрения или секторальным выпадением полей зрения. Кратковременная слепота до развития полной картины ОЦАС отмечается примерно в 10—15% случаев.

Острота зрения снижается значительно: слепота наблюдается примерно в 10% случаев, счет пальцев у лица — в 50%, острота зрения 0,1—0,2 — в 20%. При поражении одной из ветвей ЦАС острота зрения может сохраняться, но в поле зрения выявляются дефекты.
Эмболия ЦАС и ее ветвей чаще наблюдается у молодых людей с эндокринными и септическими заболеваниями, острыми инфекциями, ревматизмом, травмами.
Прогноз при эмболии ЦАС пессимистический. При спазме у молодых людей зрение может вернуться почти полностью, у пожилых людей прогноз значительно хуже.
При закупорке одной из ветвей ЦАС зрение снижается только частично, наблюдается выпадение соответствующего участка поля зрения.
Клинические рекомендации
Лечение острой непроходимости ЦАС и ее ветвей заключается в немедленном применении общих и местных сосудорасширяющих средств: под язык таблетку нитроглицерина; вдыхание амил-нитрита (2-3 капли на ватке); ретробульбарно 0,5 мл 0,1% раствора атропина, 0,3—0,5 мл 15% раствора ксантинола никотината; внутривенно 10 мл 2,4% раствора эуфиллина; внутривенно или внутримышечно 1—2 мл раствора папаверина или 15% раствор ксантинола никотината.
При тромбозе ЦАС показана антикоагулянтная терапия под контролем свертываемости крови и протромбинового времени: ретробульбарно фибринолизин с гепарином (5—10 тыс. ЕД), подкожно гепарин по 5—10 тыс. ЕД 4—6 раз в день, затем антикоагулянты непрямого действия — финилин по 0,03 мг 3—4 р/сут в первые дни, затем 1 р/сут.
Дополнительно показана антисклеротическая и витаминотерапия (метионин, мисклерон, витамины А, В6, В12 и С).
Медицинский справочник болезней
Заболевания зрительного нерва. Воспаление, атрофия зрительного нерва и др.
Заболевания зрительного нерва могут быть врожденными и приобретенными, носить воспалительный, дегенеративный, аллергический характер. Встречаются также опухоли зрительного нерва и аномалии его развития.
Неврит.
Острое воспаление зрительного нерва называется невритом.
Причины.
Он может развиваться вследствие внедрения микробов или вирусов, способных вызвать воспалительный процесс (при переходе воспаления с оболочек мозга, глазного яблока, околоносовых пазух, зубов, после гриппа и т. д.), или воздействия нейротропных ядов.
Клиника.
Основным признаком острого неврита зрительного нерва является ухудшение зрения вплоть до слепоты. В некоторых случаях появляются боли за глазом. Эти боли бывают непостоянными. Они возникают при движении глаза.
Диагноз неврита зрительного нерва ставит окулист по характерному воспалительному изменению нерва, видимому при осмотре глазного дна.
Неотложная доврачебная помощь при подозрении на неврит заключается в направлении больного в стационар.
Лечение неврита осуществляют совместно окулисты и невропатологи.
- Применяется Этиотропная терапия (в зависимости от этиологии неврита) в сочетании с противовоспалительной и десенсибилизирующей:
- антибиотики,
- 40% раствор гексаметилентетрамина (уротропина) внутривенно,
- кортикостероиды местно и внутрь,
- дипразин (пипольфен),
- димедрол,
- витамины С, В.
- Дезинтоксикационной:
- 40% раствор глюкозы внутривенно,
- спинномозговые пункции,
- гемотрансфузия.
- Дегидратационной:
- сульфат магния внутримышечно,
- фуросемид (лазикс),
- хлорид кальция внутривенно,
- диакарб (фонурит),
- глицерин внутрь.
- Рефлекторная терапия:
- адреналин-кокаиновая тампонада среднего носового хода,
- электрофорез адреналина,
- пиявки, горчичники на затылочную область.
При тяжелом течении неврит заканчивается атрофией зрительного нерва, что сопровождается стойким снижением остроты зрения и сужением поля зрения.
Застойный сосок (диск) зрительного нерва.
Причины.
Развивается вследствие повышения внутричерепного давления, что может быть вызвано опухолями, абсцессом головного мозга, воспалением мозговых оболочек, травмами черепа и аневризмами сосудов головного мозга, болезнями печени и крови.
Клиника.
Больные с застойным соском зрительного нерва редко предъявляют жалобы на состояние зрительных функций. Иногда они отмечают кратковременное затуманивание зрения или даже временную полную его потерю. Чаще больные обращают внимание лишь на головную боль.
Диагноз застойного соска ставит окулист по типичным изменениям на глазном дне (диск увеличен, выступает в стекловидное тело, границы его размыты, возможны кровоизлияния), очень похожим на неврит, но при сохранных зрительных функциях.
Лечение направлено на понижение внутричерепного давления и лечение основного заболевания, вызвавшего застой.
Атрофия зрительного нерва.
Причины.
Возникает как следствие воспаления или застоя в зрительном нерве и всегда сопровождается снижением остроты зрения вплоть до слепоты и сужением границ поля зрения.
Атрофии могут быть врожденными и приобретенными в результате поражения ЦНС, при опухолях, сифилисе, абсцессах головного мозга, энцефалитах, рассеянном склерозе, травмах черепа, интоксикациях, алкогольных отравлениях метиловым спиртом и др.
Атрофии зрительного нерва могут предшествовать гипертоническая болезнь и атеросклеротические изменения сосудов. Нередко атрофия зрительного нерва наблюдается при отравлении хинином, авитаминозах, голодании. Она может развиваться и при таких заболеваниях, как непроходимость центральной артерии сетчатки и артерий, питающих зрительный нерв, при увеитах, пигментной дегенерации сетчатки и др.
Клиника.
Клиническая картина атрофии всегда характеризуется расширением зрачков и почти полным отсутствием их реакции на свет, отсутствием слежения и фиксации. Взгляд у таких больных блуждающий. При осмотре глазного дна атрофия зрительного нерва проявляется прежде всего побледнением диска и сужением артериальных сосудов. По состоянию границ диска атрофии зрительного нерва делятся на первичные, или простые (границы диска четкие), и вторичные (границы диска смазаны).
Лечение.
Лечение атрофии зрительного нерва проводят окулисты и невропатологи.
Применяют сосудорасширяющие средства, витамины и др.
- В группу сосудорасширяющих препаратов входят:
- амилнитрит,
- никотиновая кислота (подкожные инъекции 1 мл 1% раствора), сантинола никотинат (компламин),
- циннаризин (стугерон),
- но-шпа,
- дибазол;
- Применяют внутривенные вливания 10% раствора хлорида натрия, 40% раствора глюкозы.
- Назначают аденозинтрифосфорную кислоту (АТФ), кокарбоксилазу, а также витамины — аскорутин, В„ В6 и В12.
- Полезны 0,1% раствор стрихнина нитрата и 1—2% раствор натрия нитрита под кожу виска.
- Показано применение тканевых препаратов по Филатову (в виде подкожных инъекций препаратов алоэ, ФИБС, торфота).
- Назначают пирогенал, женьшень, элеутерококк.
- Возможен эффект от применения ультразвука, рефлексотерапии (иглоукалывание).

Ишемической нейропатией зрительного нерва называют поражение, обусловленное функциональным расстройством кровоснабжения зрительного нерва в его интрабульбарном либо интраорбитальном отделах. Патология характеризуется внезапно возникающим снижением остроты зрения, выпадением или сужением его полей, монокулярной слепотой.
Как правило, ишемическая нейропатия поражает зрительный нерв у людей 40-60 лет, преимущественно мужчин. Это серьезное состояние, способное вызывать значительное снижение зрительных функций и даже слепоту. Патология, самостоятельным заболеванием не является, а возникает, как глазное проявление некоторых системных процессов. Поэтому лечение проблемы, занимается не только офтальмологи, но и кардиологи, ревматологи, неврологи, эндокринологи или гематологи.
Классификация поражений
Поражение зрительного нерва развивается в виде ишемической нейропатии двух форм – передней и задней. Каждая из форм протекает по типу частичной (ограниченной) или полной (тотальной) ишемии.
Передняя ишемическая нейропатия возникает вследствие острого расстройства кровообращения интрабульбарного отдела зрительного нерва. Задняя нейропатия встречается реже и обусловлена ишемическими нарушениями кровообращения ретробульбарного (интраорбитального) отдела.
Причины возникновения
Передняя ишемическая нейропатия возникает при нарушении кровотока в задних ресничных коротких артериях, вызывающего ишемию ретинального, хориоидального (преламинарного) либо склерального (ламинарного) слоев диска зрительного нерва.
Задняя ишемическая нейропатия развивается вследствие расстройства кровообращения задних отделов зрительного нерва или при стенозе позвоночных и сонных артерий.
При остром нарушении кровообращения зрительного нерва, локальными факторами выступают спазмы артерий, а также их органические изменения - склеротические поражения или тромбоэмболии.
Факторами предрасполагающими для возникновения ишемической нейропатии в отделах зрительного нерва могут служить различные системные поражения, а также обусловленные ими общие гемодинамические нарушения. Кроме того, к возникновению ишемии могут приводить локальные изменения сосудистого русла или расстройства микроциркуляции.
Особенно часто подобное поражение зрительного нерва развивается на фоне сахарного диабета, гипертонической болезни, атеросклероза, артериитов, дископатий в шейном отделе позвоночника, тромбоза магистральных сосудов.
Иногда ишемическая нейропатия развивается при острой кровопотере, вследствие желудочно-кишечных кровотечений, травм, хирургических вмешательст, анемии, артериальной гипотонии, болезней крови, а также после гемодиализа или наркоза.
Наши врачи, которые решат Ваши проблемы со зрением:

Главный врач клиники, офтальмолог высшей категории, офтальмохирург. Хирургическое лечение катаракты, глаукомы и других заболеваний глаз.

Рефракционный хирург, специалист по лазерной коррекции зрения (ЛАСИК, Фемто-ЛАСИК) при близорукости, дальнозоркости и астигматизме.

Врач ретинолог, пециалист по сетчатке глаза, проводит диагностику и лазерное лечение заболеваний сетчатки (дистрофий, разрывов, кровоизлияний).
Симптомы
Как правило, ишемическая нейропатия поражает один глаз, но практически у трети больных встречаются и двусторонние поражения. Второй глаз в процесс вовлекается спустя какое-то время, нередко в ближайшие 2-3 года. Передняя и задняя формы нейропатии зрительного нерва нередко сочетаются, как между собой, так и с закупоркой центральной артерии сетчатой оболочки.
Развитие оптической ишемической нейропатии, происходит внезапно: после сна, физической активности или горячей ванны. Острота зрения при этом резко падает (до десятых долей, светоощущения и даже слепоты, при полном поражении зрительного нерва). Снижение зрительных функций развивается за несколько минут или часов и пациент способен четко указать, когда это случилось. Иногда развитию состояния предшествуют определенные симптомы - периодическое затуманивание зрения, сильная головная боль, боли за глазом.
Любая из форм данной патологии сопровождается нарушением периферического зрения. Это могут быть, как отдельные дефекты (скотомы), так и выпадения частей полей зрения или их концентрическое сужение.
Острая ишемия продолжается не менее 4-5 недель. Далее отек ДЗН медленно спадает, происходит рассасывание кровоизлияний, наступает частичная или полная атрофия зрительного нерва. При этом дефекты полей зрения значительно уменьшаются, но полностью не исчезают.
Диагностика
С целью выяснения характера патологии и ее причин, пациенты должны пройти обследование у офтальмолога, эндокринолога, невролога, кардиолога, ревматолога и гематолога.
Офтальмологическое обследование при этом включает осмотр глазных структур, выполнение функциональных тестов, а также проведение других исследований - рентгенологических, ультразвуковых, электрофизиологических.
При проверке остроты зрения, выявляется его снижение от незначительного до уровня светоощущения. Обследование полей зрения обнаруживает их дефекты, что соответствует повреждению различных участков зрительного нерва.

При ангиографии сосудов сетчатки, ишемическая нейропатия зрительного нерва проявляется ретинальным ангиосклерозом, возрастным фиброзом, неодинаковым размером артерий и вен, окклюзией цилиоретинальных артерий. Ультразвуковые исследования сонных, надблоковых и позвоночных артерий зачастую определяют нарушения кровотока.
Электрофизиологические исследования показывают снижение функций порогов зрительного нерва. Коагулограмма обнаруживает гиперкоагуляцию. Определение холестерина и липопротеидов показывает гиперлипопротеинемию.
Диференциальную диагностику ишемической нейропатии зрительного нерва проводят с ретробульбарным невритом, объемными образованиями орбиты и центральной нервной системы.
Лечение
Ишемическая нейропатия зрительного нерва – состояние неотложное, поскольку длительное нарушение кровообращение ведет к необратимой гибели нервных клеток. Помощь при резком развитии ишемии включает незамедлительное введение раствора эуфиллина в/в, нитроглицерин под язык, нашатырный спирт на ватке для вдыхания.
Для лечения ишемической нейропатии пациента обязательно госпитализируют.
Терапия в стационаре направлена на снятие отека, улучшение трофики зрительного нерва, организации дополнительных путей кровоснабжения. Очень важна терапия основного заболевания, приведение к норме показателей свертывания крови, липидного обмена, стабилизация показателей АД.
Для этого назначается прием или введение мочегонных средств, сосудорасширяющих, тромболитических, ноотропных препаратов, препаратов- антикоагулянтов. Проводится терапия, кортикостероидами, назначаются витамины В, С, Е групп. Дальнейшее лечение включает применение физиотерапевтических методов - магнитотерапии, электростимуляции, лазерстимуляции не погибших волокон зрительного нерва глаза.
Прогноз и профилактика
При развитии ишемической нейропатии зрительного нерва прогноз неблагоприятен. Даже при своевременно начатом лечении, значительное снижение зрения часто сохраняется, остаются дефекты периферического зрения, что обусловлено атрофией зрительного нерва. Только у 50% пациентов, удается повысить зрение на 0,1 или 0,2. Поражение обоих глаз нередко оканчивается дальнейшим слабовидением или полной слепотой.
Профилактика ишемической нейропатии зрительного нерва должна включать своевременную терапию сосудистых и системных патологий. Перенесшим ишемическую нейропатию одного глаза, показано диспансерное наблюдение специалиста-офтальмолога, регулярная профилактическая терапия.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в "Московскую Глазную Клинику" Вы можете по телефону в Москве 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись ФОРМОЙ ОНЛАЙН ЗАПИСИ.
Читайте также:


