Плевра не содержит нервных окончаний
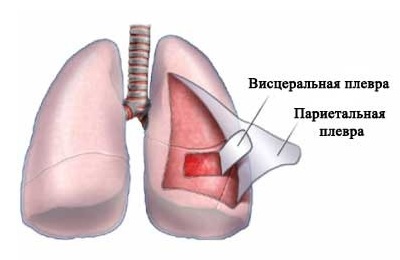
В грудной полости имеются три совершенно обособленных серозных мешка — по одному для каждого легкого и один, средний, для сердца. Серозная оболочка легкого называется плеврой, pleura. Она состоит из двух листков: плевры висцеральной, pleura visceralis, и плевры париетальной, пристеночной, pleura parietalis.
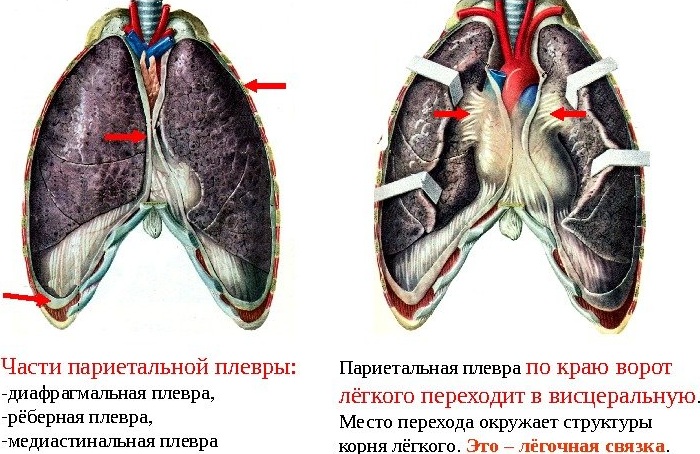
Плевра висцеральная, или легочная, pleura pulmonalis, покрывает само легкое и настолько плотно срастается с веществом легкого, что не может быть снята без нарушения целости ткани; она заходит в борозды легкого и таким образом отделяет доли легкого друг от друга. На острых краях легких встречаются ворсинкообразные выпячивания плевры. Охватывая легкое со всех сторон, легочная плевра на корне легкого непосредственно продолжается в париетальную плевру. По нижнему краю корня легкого серозные листки передней и задней поверхностей корня соединяются в одну складку, lig. pulmonale, которая опускается вертикально вниз по внутренней поверхности легкого и прикрепляется к диафрагме.
Пристеночная плевра, pleura parietalis, представляет наружный листок серозного мешка легких. Своей наружной поверхностью пристеночная плевра срастается со стенками грудной полости, а внутренней обращена непосредственно к висцеральной плевре. Внутренняя поверхность плевры покрыта мезотелием и, будучи смочена небольшим количеством серозной жидкости, представляется блестящей, благодаря чему уменьшается трение между двумя плевральными листками, висцеральным и париетальным, во время дыхательных движений.
Плевра играет важнейшую роль в процессах транссудации (выведения) и резорбции (всасывания), нормальные соотношения между которыми резко нарушаются при болезненных процессах органов грудной полости.
При макроскопической однородности и аналогичной гистологической структуре париетальная и висцеральная плевры выполняют различную функцию, что связано, очевидно, с их различным эмбриологическим происхождением. Висцеральная плевра, в которой резко преобладают кровеносные сосуды над лимфатическими, выполняет главным образом функцию выведения. Париетальная плевра, имеющая в своем реберном отделе специфические аппараты всасывания из серозных полостей и преобладание лимфатических сосудов над кровеносными, осуществляет функцию резорбции. Щелевидное пространство между прилегающими друг к другу париетальным и висцеральным листками носит название плевральной полости, cavitas pleuralis. У здорового человека плевральная полость макроскопически невидима.
В состоянии покоя она содержит 1—2 мл жидкости, которая капиллярным слоем разделяет соприкасающиеся поверхности плевральных листков. Благодаря этой жидкости происходит сцепление двух поверхностей, находящихся под действием противоположных сил: инспираторного растяжения грудной клетки и эластической тяги легочной ткани. Наличие этих двух противоположных сил: с одной стороны эластического натяжения легочной ткани, с другой — растяжения стенки грудной клетки, создает отрицательное давление в полости плевры, которое является, таким образом, не давлением какого-то газа, а возникает благодаря действию упомянутых сил. При вскрытии грудной клетки полость плевры искусственно увеличивается, так как легкие спадаются благодаря уравновешиванию атмосферного давления как на наружную поверхность, так и изнутри, со стороны бронхов.
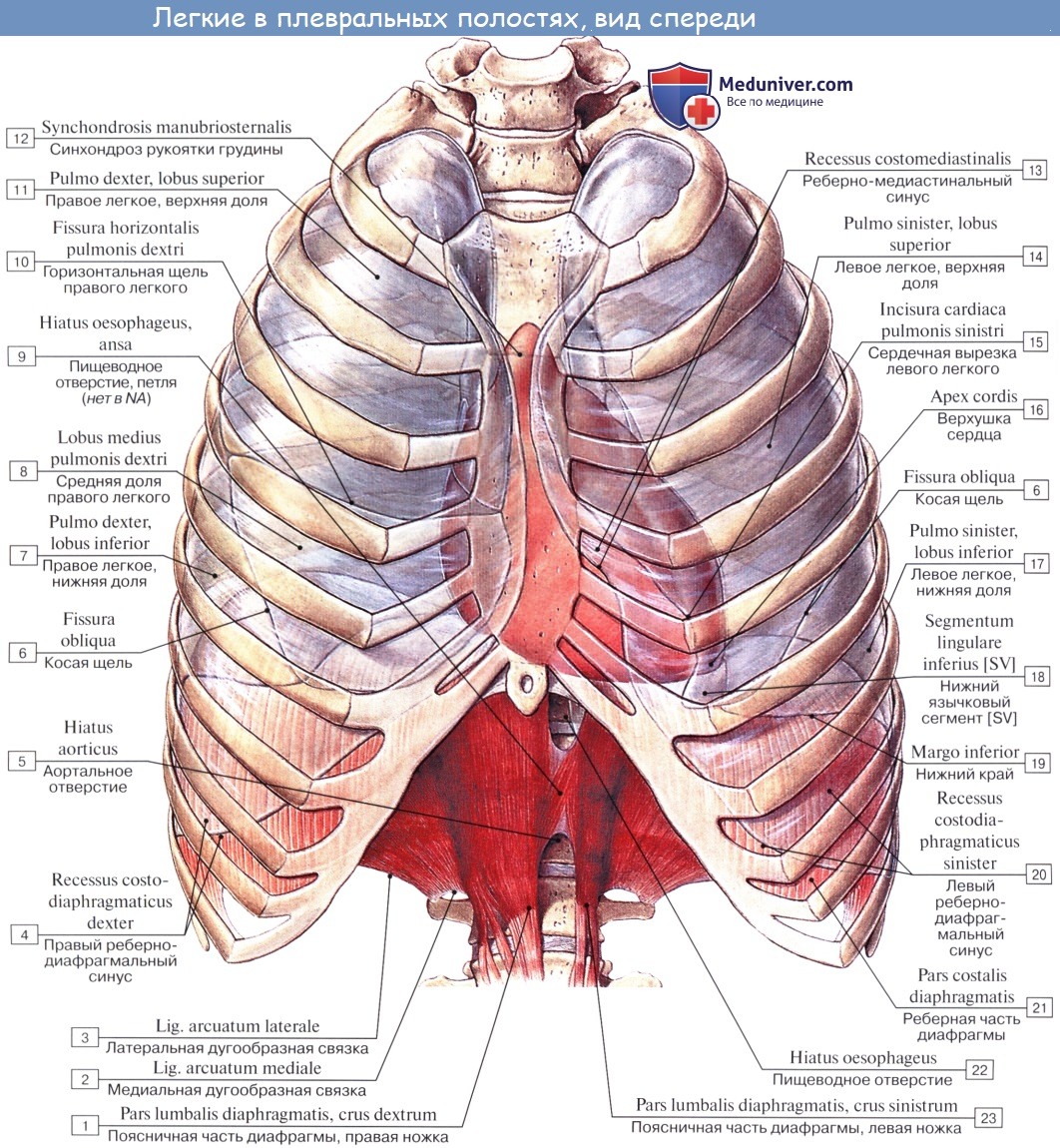
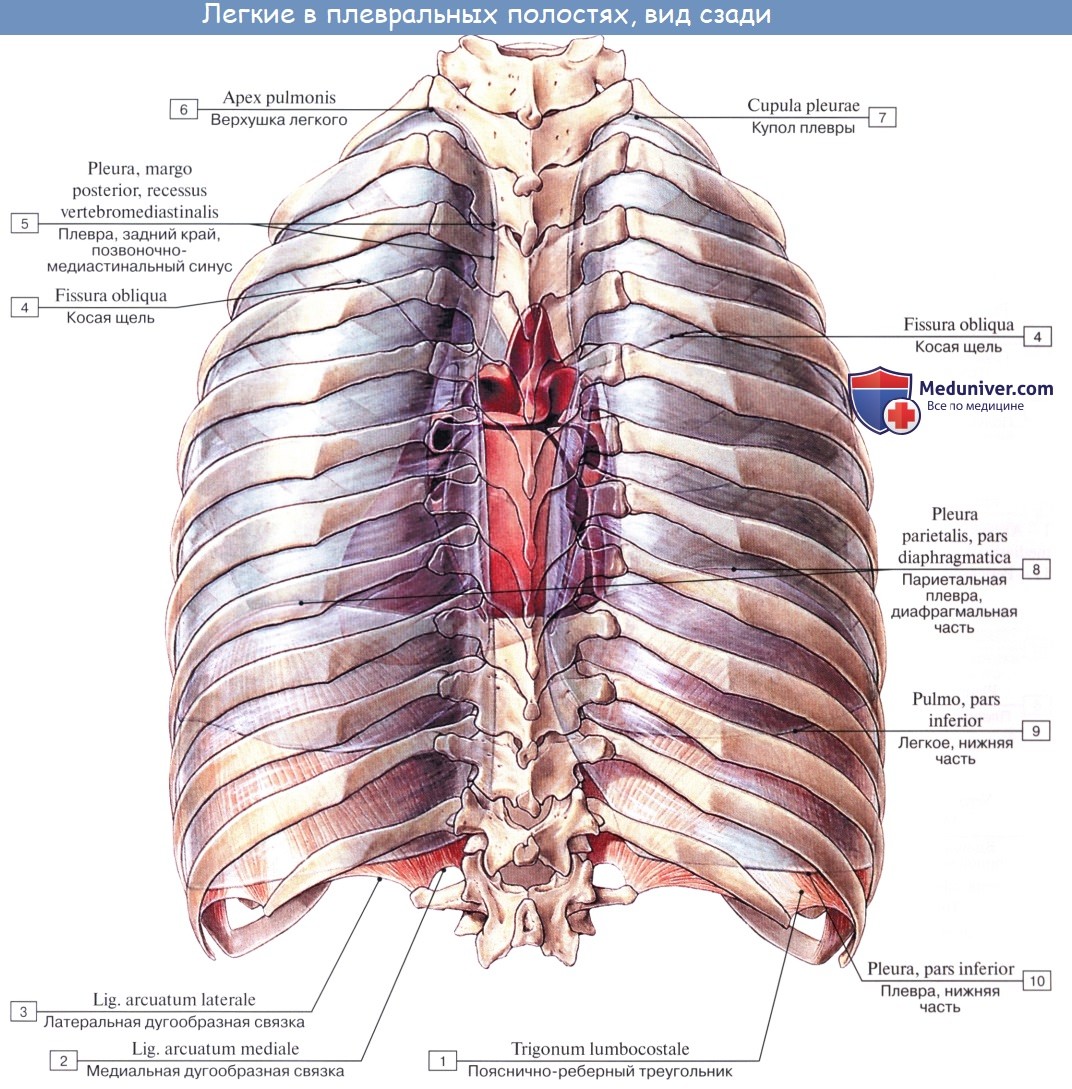
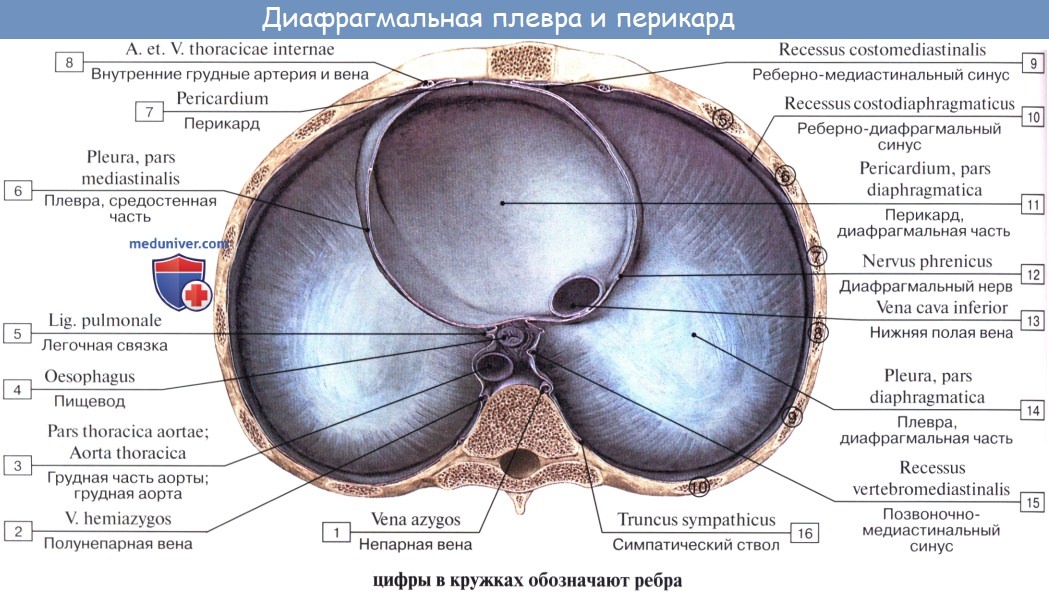
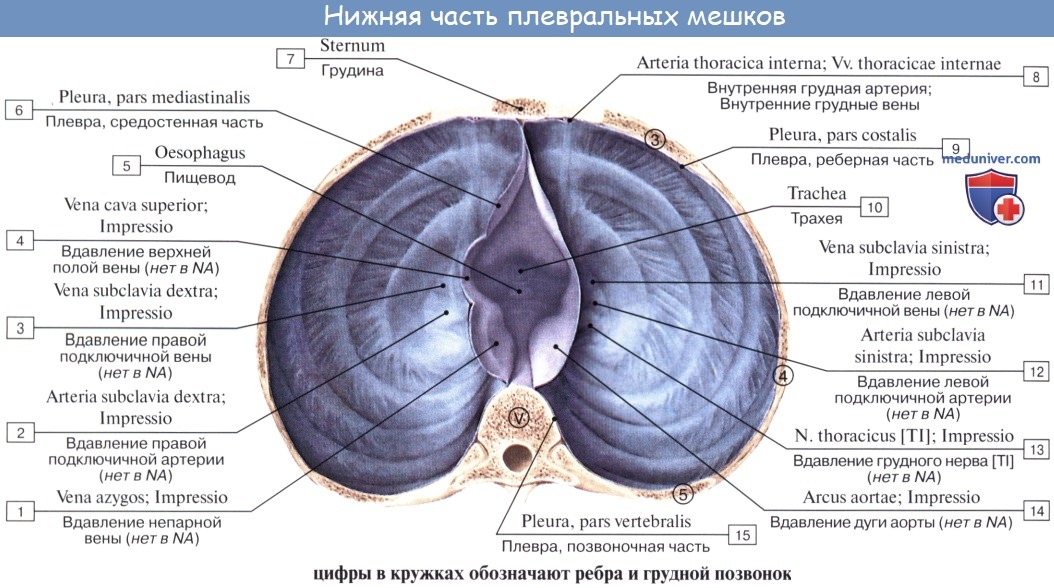
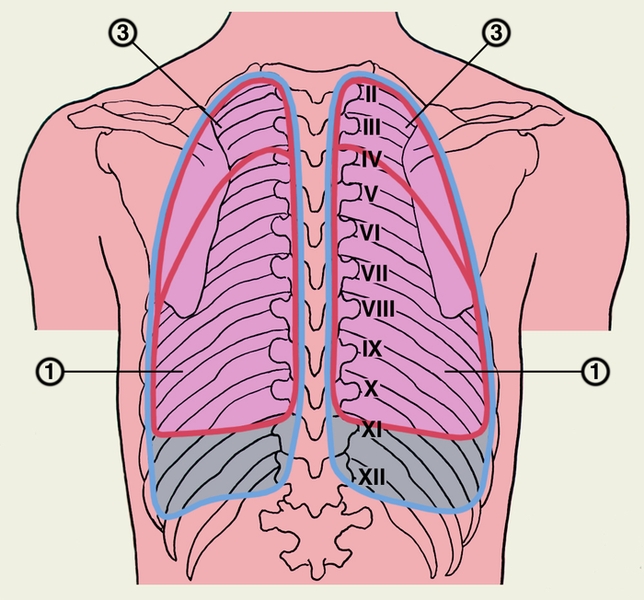
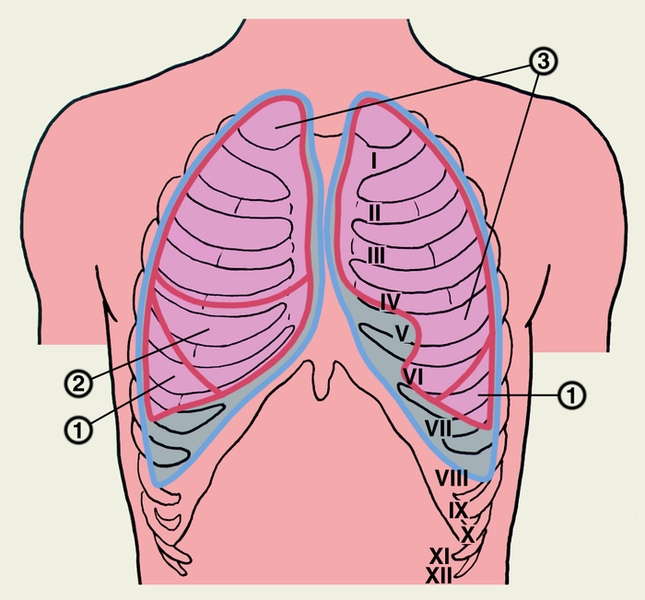
Пристеночная плевра представляет собой один сплошной мешок, окружающий легкое, но в целях описания она подразделяется на отделы: pleura costalis, diaphragmatica и mediastinalis. Кроме того, верхнюю часть каждого плеврального мешка выделяют под названием купола плевры, cupula pleurae. Купол плевры одевает верхушку соответствующего легкого и выстоит из грудной клетки в области шеи на 3 — 4 см выше переднего конца I ребра. С латеральной стороны купол плевры ограничивают mm. sca-leni anterior et medius, медиально и спереди лежат а. и v. subclaviae, медиально и сзади — трахея и пищевод. Pleura costalis — самый обширный отдел пристеночной плевры, покрывает изнутри ребра и межреберные промежутки. Под реберной плеврой, между ней и грудной стенкой, имеется тонкая фиброзная оболочка, fascia endothoracica, которая особенно сильно выражена в области плеврального купола.
Pleura diaphragmatica покрывает верхнюю поверхность диафрагмы, за исключением срединной части, где к диафрагме прилежит непосредственно перикард. Pleura mediastinalis расположена в переднезаднем направлении, идет от задней поверхности грудины и боковой поверхности позвоночного столба к корню легкого и ограничивает латерально органы средостения. Сзади на позвоночнике и впереди на грудине медиастинальная плевра переходит непосредственно в реберную плевру, внизу у основания перикарда — в диафрагмальную плевру, а на корне легкого — в висцеральный листок.
Плевральная полость – это щелевидное пространство, ограниченное с одной стороны легочной, а с другой стороны пристеночной плеврой, которое окружает каждое легкое. Запасное пространство, которое находится между пристеночными листами плевры, называют синусом (карманом).
Плевральное пространство участвует в процессе дыхания. Жидкость, которую вырабатывает плевра, не позволяет воздуху проникать в грудную полость, как следствие уменьшается трение между легкими и грудиной.
Подробнее о строении, функциях, заболеваниях плевры и их лечении пойдет речь далее.
Строение плевральных щелей
Плевра – это серозная мембрана легкого. Существует 2 вида плевры:
- Висцеральная – оболочка, которая покрывает легкое.
- Париетальная – мембрана, которая покрывает грудную полость.
Щель, которая размещается между висцеральной и париетальной оболочкой, наполненная жидкостью – это плевральная область.
Висцеральная оболочка обволакивает легкое, проникает в каждую щель между легочными сегментами. У корня легкого висцеральная мембрана переходит в пристеночную. А под корнем, там, где листы плевры соединяются, формируется легочная связка.
Пристеночная оболочка покрывает внутреннюю поверхность грудной клетки, а в нижней части соединяется с легочной плеврой.
Существует3 вида пристеночной плевры:
![]()
Костальная плевра – оболочка, которая выстилает ребра и межреберные промежутки.- Средостенная (медиастинальная) – плевра, которая покрывает органы средостения.
- Диафрагмальная – пленка, которая выстилает диафрагму сверху, кроме ее центральных участков.
Купол плевры – это верхний участок, находящийся, там, где костальная плевра переходит в средостенную. Купол размещается над первым ребром и ключицей.
Плевральная полость – это узкая щель между пристеночной и легочной плеврой, которая имеет отрицательное давление. Щелевидное пространство наполнено 2 мл сывороточной жидкости, которая смазывает легочную и пристеночную оболочку и минимизирует трение между ними. С помощью этой жидкости сцепляются 2 поверхности.
В момент сокращения дыхательных мышц грудная клетка увеличивается. Пристеночная оболочка удаляется от легочной и тянет ее за собой, как следствие, растягивается легкое.
При сквозной травме груди внутриплевральное и атмосферное давление выравнивается. Плевральная полость наполняется воздухом, который проникает через отверстие, как следствие легочная ткань спадается, и орган перестает функционировать.
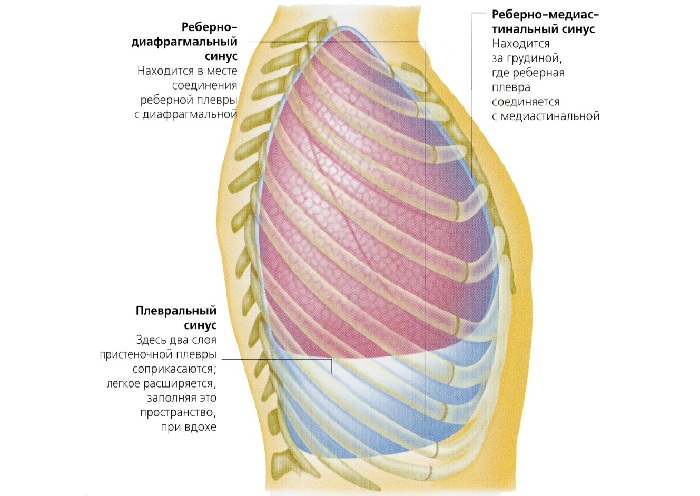
Плевральные синусы – это углубления в плевральном пространстве, которые размещены в точке перехода частей пристеночной оболочки друг в друга.
Различают 3 синуса:
- Реберно-диафрагмальный образованный в участке, где костальная оболочка переходит в диафрагмальную.
- Диафрагмально-средостенный – это наименее выраженный синус, который размещается там, где средостенная плевра переходит в диафрагмальную.
- Реберно-средостенный – размещен на участке, где костальная оболочка переходит в средостенную с левой стороны.
Таким образом, плевральные синусы – это участки, которые размещаются между двумя пристеночными листами плевры. При воспалении оболочки в плевральных карманах может образоваться гной.
Передняя граница плевральной оболочки (с правой стороны) начинается с верхней его части, проходит грудинно-ключичный сустав, середину полусустава рукоятки грудины. Затем она пересекает заднюю часть тела грудины, хрящ 6-го ребра и опускается к нижнему пределу плевры. Эта граница оболочки соответствует пределам легкого.
Нижняя граница плевральной мембраны размещается ниже предела легкого. Эта линия совпадает с участком, где костальная оболочка переходит в диафрагмальную. Так как нижний предел левого легкого размещается ниже на 2 см, чем у правого, то и предел плевры с левой стороны немного ниже, чем с правой.
Задний предел плевры с правой стороны размещается напротив головки 12 ребра, задняя граница оболочки и легких совпадает.
Давление в плевральном пространстве
Давление в плевральной полости называют отрицательным, так как оно ниже атмосферного на 4–8 мм рт. ст.
Если дыхание спокойное, то давление в плевральной щели в момент вдоха составляет 6–8 мм рт. ст., а на фазе выдоха – от 4 до 5 мм рт. ст.
Если вдох глубокий, то давление в плевральной полости снижается до 3 мм рт. ст.
На создание и поддержание внутриплеврального давления влияют 2 фактора:
- поверхностное натяжение,
- эластическая тяга легких.
На фазе вдоха легкие наполняются воздухом из атмосферы. После сокращения дыхательных мышц увеличивается вместительность грудной полости, как следствие снижается давление в плевральной щели и альвеолах и кислород поступает в трахею, бронхи и респираторные отделы легкого.
При выдохе (экспирация) часть воздуха, которая участвовала в газообмене, выводиться из легкого. Сначала выводиться воздух из мертвого пространства (объем воздуха, который не участвует в газообмене), потом воздух из легочных альвеол.
При измерении давления новорожденному станет заметно, что на фазе выдоха оно соответствует атмосферному, а при вдохе оно вновь становится отрицательным. Отрицательное давление возникает из-за того, что грудная клетка у грудничка растет быстрее, чем легкие, так как они постоянно (даже на фазе вдоха) подвергаются растяжению.
Отрицательное давление возникает еще по той причине, что плевральная оболочка обладает интенсивной всасывающей способностью. А поэтому газ, который попадает в плевральную щель, быстро всасывается, и давление вновь становится отрицательным. Исходя из этого, существует механизм, который поддерживает отрицательное давление в плевральной щели.
Отрицательное давление влияет на венозное кровообращение. Крупные вены, которые располагаются в грудной клетке, легко растягиваются, а поэтому внутриплевральное давление (отрицательное) передается и на них. Благодаря отрицательному давлению в основных венозных стволах (полые вены), облегчается возврат крови к правому отделу сердца.
Как следствие, на фазе вдоха увеличивается давление в плевральной области, и ускоряется приток крови к сердцу. А при увеличении внутригрудного давления (сильное напряжение, кашель) венозный возврат уменьшается.
Патологии плевры и их диагностика
Из-за различных патологий плевральная полость наполняется жидкостью. Это очень опасное состояние, которое может спровоцировать дыхательную недостаточность и смерть, а поэтому важно вовремя выявить недуг, и провести лечение.
Плевральное пространство может наполнять разная жидкость:
![]()
кровь – после повреждения сосудов плевральной оболочки,- транссудат – это отечная жидкость (снижается онкотическое давление крови при обильном кровоизлиянии или ожогах),
- экссудат – жидкость воспалительного характера (при воспалении легких, плевры, раковых заболеваниях.),
- гной – в результате воспаления плевры.
Полость плевры наполняется жидкостью на фоне различных заболеваний, таких как:
- Сквозная травма груди.
- Воспаление органов брюшной полости.
- Раковые заболевания.
- Функциональная недостаточность сердца.
- Воспаление легких.
- Туберкулез.
- Микседема.
- Эмболия легочной артерии.
- Уремия.
- Диффузные патологии соединительной ткани.
Независимо от причины наполнения жидкостью плеврального пространства проявляется дыхательная недостаточность. Если человек почувствовал боль в грудной полости, возник сухой кашель, отдышка, посинели конечности – нужно обращаться в больницу.
При травме груди возникает кровотечение в плевральную полость, изо рта пострадавшего выделяется пенистая красная мокрота, нарушается сознание. В таком случае человека необходимо срочно госпитализировать.
Оценить состояние правой и левой плевральной полости поможет рентгенологическое исследование грудной полости.
Чтобы определить характер жидкости необходимо провести пункцию. Компьютерная томография позволит визуализировать грудную полость, выявить жидкость и причину заболевания.
Важно начать лечение на ранней стадии заболевания. Симптоматическая терапия проводиться с помощью анельгетитических, муколитических, противовоспалительных и антибактериальных препаратов. При необходимости используются гормональные лекарственные средства.
Необходимо соблюдать диету, принимать витаминно-минеральные комплексы, которые назначит врач. При появлении симптомов скопления жидкости в плевральном пространстве следует незамедлительно обратиться к врачу, который назначит лечение после проведения всех необходимых исследований.
Плеврит относится к наиболее распространенным патологическим состояниям дыхательной системы. Его часто называют болезнью, но это не совсем так. Плеврит легких — не самостоятельное заболевание, а, скорее, симптом. У женщин в 70% случаев плеврит связан со злокачественными новообразованиями в молочной железе или репродуктивной системе. Очень часто процесс развивается у онкологических пациентов на фоне метастазов в легких или плевре.
Своевременные диагностика и лечение плеврита позволяют не допустить опасных осложнений. Диагностика плеврита для профессионального врача не составит труда. Задача пациента — своевременно обратиться за медицинской помощью. Рассмотрим подробнее, какие признаки указывают на развивающийся плеврит и какие существуют формы лечения этого патологического состояния.
Характеристика заболевания и виды плеврита
Плевритом называют воспаление плевры — серозной оболочки, обволакивающей легкие. Плевра имеет вид полупрозрачных листков соединительной ткани. Один из них прилегает к легким, другой выстилает грудную полость изнутри. В пространстве между ними циркулирует жидкость, которая обеспечивает скольжение двух слоев плевры при вдохе и выдохе. Ее количество в норме не превышает 10 мл. При плеврите легких жидкость накапливается в избытке. Это явление носит название плевральный выпот. Такую форму плеврита называют выпотной, или экссудативной. Она встречается наиболее часто. Плеврит может быть и сухим — в этом случае на поверхности плевры откладывается белок фибрин, мембрана утолщается. Однако, как правило, сухой (фибринозный) плеврит — это только первая стадия заболевания, которая предшествует дальнейшему образованию экссудата. Кроме того, при инфицировании плевральной полости экссудат может быть и гнойным.
Как уже говорилось, медицина не относит плеврит к самостоятельным заболеваниям, называя его осложнением других патологических процессов. Плеврит может указывать на заболевания легких или иные болезни, которые не вызывают поражение легочной ткани. По характеру развития этого патологического состояния и цитологическому анализу плевральной жидкости, на ряду с прочими исследованиями, врач способен определить наличие основного заболевания и принять адекватные меры, но и сам по себе плеврит требует лечения. Более того, в активной фазе он способен выходить на первый план в клинической картине. Именно поэтому на практике плеврит часто называют отдельной болезнью органов дыхания.
Итак, в зависимости от состояния плевральной жидкости выделяют:
- гнойный плеврит;
- серозный плеврит;
- серозно-гнойный плеврит.
Гнойная форма является наиболее опасной, поскольку сопровождается интоксикацией всего организма и при отсутствии должного лечения угрожает жизни больного.
Плеврит также может быть:
- острым или хроническим;
- серьезным или умеренным;
- затрагивать обе части грудной клетки или проявляться только с одной стороны;
- развитие нередко провоцирует инфекция, в этом случае его называют инфекционным.
Широк список и неинфекционных причин возникновения плеврита легких:
- заболевания соединительной ткани;
- васкулиты;
- тромбоэмболия легочной артерии;
- травмы грудной клетки;
- аллергия;
- онкология.
В последнем случае речь может идти не только о непосредственно раке легкого, но и об опухолях желудка, молочной железы, яичников, поджелудочной железы, меланоме и др. При проникновении метастазов в лимфоузлы грудной клетки отток лимфы происходит медленнее, а листки плевры становятся более проницаемыми. Жидкость просачивается в плевральную полость. Возможно закрытие просвета крупного бронха, что понижает давление в плевральной полости, а значит — провоцирует накопление экссудата.
При немелкоклеточном раке легкого (НМРЛ) плеврит диагностируют более чем в половине случаев. При аденокарциноме частота метастатических плевритов достигает 47%. При плоскоклеточном раке легкого — 10%. Бронхиоло-альвеолярный рак приводит к плевральному выпоту уже на ранней стадии, и в таком случае плеврит может стать единственным сигналом наличия злокачественной опухоли.
В зависимости от формы различаются клинические проявления плеврита. Однако, как правило, определить плеврит легких не сложно. Гораздо труднее найти истинную причину, которая вызвала воспаление плевры и появление плеврального выпота.
Основные симптомы плеврита легких — это боль в грудной клетке, особенно при вдохе, кашель, который не приносит облегчения, одышка, чувство сдавленности в грудной клетке. В зависимости от характера воспаления плевры и локализации, эти признаки могут быть явными или почти отсутствовать. При сухом плеврите больной ощущает боль в боку, которая при кашле усиливается, дыхание затрудняется, не исключены слабость, потливость, озноб. Температура остается нормальной или повышается незначительно — не более 37° C.
При экссудативном плеврите слабость и плохое самочувствие более выражены. Жидкость скапливается в плевральной полости, сдавливает легкие, мешает им расправляться. Больной не может полноценно вдохнуть. Раздражение нервных рецепторов во внутренних слоях плевры (в самих легких их практически нет) вызывает симптоматический кашель. В дальнейшем одышка и тяжесть в груди только усиливаются. Кожа становится бледной. Большое скопление жидкости препятствует оттоку крови из шейных вен, они начинают выпирать, что в конце концов становится заметно. Пораженная плевритом часть грудной клетки ограничена в движении.
При гнойном плеврите ко всем вышеизложенным признакам добавляются заметные колебания температуры: до 39–40° вечером и 36,6–37° с утра. Это указывает на необходимость срочного обращения к врачу, поскольку гнойная форма чревата тяжелыми последствиями.
Диагностика плеврита проходит в несколько этапов:
- Осмотр и опрос больного . Врач выясняет клинические проявления, давность возникновения и уровень самочувствия пациента.
- Клиническое обследование . Применяются разные методы: аускультация (выслушивание с помощью стетоскопа), перкуссия (выстукивание специальными инструментами на предмет наличия жидкости), пальпация (ощупывание для определения болезненных участков).
- Рентгенологическое исследование и КТ . Рентген позволяет визуализировать плеврит, оценить объем жидкости, а в ряде случаев — выявить метастазы в плевре и лимфатических узлах. Компьютерная томография помогает установить степень распространенности более точно.
- Анализ крови . При воспалительном процессе в организме увеличивается СОЭ, количество лейкоцитов или лимфоцитов. Это исследование необходимо для диагностики инфекционного плеврита.
- Плевральная пункция . Это забор жидкости из плевральной полости для лабораторного исследования. Процедуру проводят в случае, когда нет угрозы для жизни пациента. Если жидкости скопилось чересчур много, незамедлительно проводят плевроцентез (торакоцентез) — удаление экссудата через прокол с помощью длинной иглы и электрического отсоса, либо устанавливают порт-систему, что является преимущественным решением. Состояние больного улучшается, а часть жидкости отправляют на анализ.
Если по прошествии всех этапов точная картина остается неясной, врач может назначить проведение видеоторакоскопии. В грудную клетку вводят тораскоп — это инструмент с видеокамерой, который позволяет осмотреть пораженные области изнутри. Если речь идет об онкологии — необходимо произвести забор фрагмента опухоли для дальнейшего исследования. После этих манипуляций удается поставить точный диагноз и приступить к лечению.
Лечение плеврита в легкой форме возможно в домашних условиях, в сложной — исключительно в стационаре. Оно может включать в себя разные методы и приемы.
По статистике курсы химиотерапии в сочетании с другими методами лечения помогают устранить плеврит примерно у 60% пациентов, чувствительных к химиопрепаратам.
Во время курса лечения пациент должен постоянно находится под наблюдением врача и получать поддерживающую терапию. После окончания курса необходимо провести обследование, а через несколько недель назначить его повторно.
Запущенные формы плеврита легких могут иметь тяжелые осложнения: возникновение спаек плевры, бронхоплевральных свищей, нарушение кровообращения из-за сдавливания сосудов.
В процессе развития плеврита под давлением жидкости артерии, вены и даже сердце способны сместиться в противоположную сторону, что приводит к росту внутригрудного давления и нарушению притока крови к сердцу. В связи с этим недопущение легочно-сердечной недостаточности — центральная задача всех терапевтических мероприятий при плеврите. При обнаружении смещения больному показан экстренный плевроцентез.
Отдельное внимание плевриту уделяют при диагностике его у онкологических больных. Выпот в плевральной полости усугубляет течение рака легкого, увеличивает слабость, дает дополнительную одышку, провоцирует боль. При сдавливании сосудов нарушается вентиляция ткани. С учетом иммунных нарушений это создает благоприятную среду для распространения бактерий и вирусов.
Последствия заболевания и шансы на выздоровления зависят от основного диагноза. У онкологических больных жидкость в плевральной полости обычно скапливается на поздних стадиях рака. Это затрудняет лечение, а прогноз зачастую неблагоприятный. В остальных случаях, если жидкость из плевральной полости вовремя удалили и назначили адекватное лечение, угроза для жизни больного отсутствует. Однако пациенты нуждаются в регулярном наблюдении, чтобы вовремя диагностировать рецидив при его появлении.

1. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг. 2. Первая медицинская помощь. — М.: Большая Российская Энциклопедия. 1994 г. 3. Энциклопедический словарь медицинских терминов. — М.: Советская энциклопедия. — 1982—1984 гг .
- Плеври́т сухо́й доброка́чественный
- Плевралги́я
ПЛЕВРА — (ново лат., от греч. pleura бок). Грудная, подреберная перепонка. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910. ПЛЕВРА грудная подреберная оболочка, покрывает внутреннюю поверхность грудной клетки и наружную… … Словарь иностранных слов русского языка
ПЛЕВРА — (pleura), серозная оболочка, выстилающая внутренние поверхности обеих половин грудной полости и покрывающая легкие, к рые представляются как! бы вросшими в замкнутые плевральные мешки. Так же, как в брюшине, в П. различают два листка: пристенный … Большая медицинская энциклопедия
ПЛЕВРА — (от греческого pleura бок, стенка), у млекопитающих и человека тонкая оболочка, плотно покрывающая легкие и выстилающая изнутри грудную полость. Воспаление плевры плеврит … Современная энциклопедия
ПЛЕВРА — (от греч. pleura бок стенка), у млекопитающих животных и человека тонкая серозная оболочка, плотно покрывающая легкие и выстилающая изнутри грудную полость. Воспаление плевры плеврит … Большой Энциклопедический словарь
ПЛЕВРА — ПЛЕВРА, двойная оболочка, выстилающая часть полости тела, находящуюся между ЛЕГКИМИ и стенками ГРУДНОЙ КЛЕТКИ. Жидкость в полости плевры уменьшает трение между двумя ее поверхностями во время дыхания … Научно-технический энциклопедический словарь
ПЛЕВРА — ПЛЕВРА, плевры, жен. (греч. pleura бок) (анат.). Оболочка, плотно облегающая легкие и стенку грудной полости, легочная плева. Толковый словарь Ушакова. Д.Н. Ушаков. 1935 1940 … Толковый словарь Ушакова
ПЛЕВРА — ПЛЕВРА, ы, жен. Оболочка, покрывающая лёгкие и выстилающая изнутри стенки грудной полости. | прил. плевральный, ая, ое. Плевральная полость. Толковый словарь Ожегова. С.И. Ожегов, Н.Ю. Шведова. 1949 1992 … Толковый словарь Ожегова
ПЛЕВРА — (от греч. pleura ребро, бок, сторона), серозная оболочка, выстилающая часть общей полости тела наземных позвоночных, в крой заключены лёгкие (париетальный листок П.), и переходящая на лёгкие (висцеральный листок П.). Б. или м. полно изолированная … Биологический энциклопедический словарь
плевра — сущ., кол во синонимов: 1 • оболочка (71) Словарь синонимов ASIS. В.Н. Тришин. 2013 … Словарь синонимов
Плевра — (болезни ее). 1) Воспаление П. (pleuritis) можетсопровождаться образованием на поверхности П. слоя свернувшегося фибринаили же излиянием в полость П. значительных количеств жидкоговоспалительного экссудата, серозного или гнойного. Случаи первого… … Энциклопедия Брокгауза и Ефрона
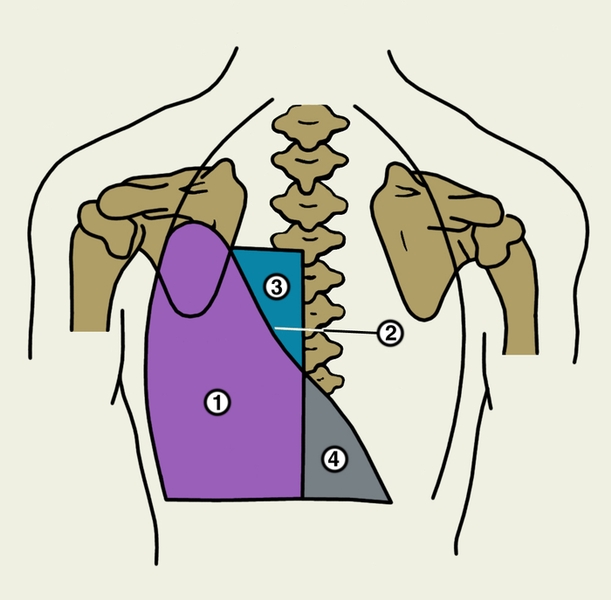
Покрывает почти целиком глубокую поверхность грудной полости и располагается на перегородке через эндоторакальную фасцию, которую она дублирует изнутри.
В ней различают несколько сегментов:
- реберный сегмент, или реберная плевра;
- медиастинальный сегмент, или медиастинальная плевра;
- диафрагмальный сегмент, или диафрагмальная плевра.

Рис. 50. Передние границы плевр и легких
Эти три элемента следуют друг за другом, образуя плевральные мешки.
Покрывает глубокую поверхность ребер и межреберных промежутков, которые она отделяет от эндоторакальной фасции.
Спереди она идет до краев грудины и загибается сзади, превращаясь в медиастинальную плевру.
Сзади она идет до латеро-вертебральных желобков, где также сгибается в направлении медиастинальной плевры.
Внизу она сгибается и становится плеврой диафрагмы.
Более тонкая, чем реберная плевра, она плотно прилегает к эндоторакальной фасции и через нее — к верхней поверхности куполов диафрагмы (очень плотно и не полностью). Слева она не прикрывает свободную часть диафрагмы, предназначенную для прикрепления перикарда. Справа она покрывает всю часть купола снаружи от передне-задней линии, проходящей по наружному краю отверстия нижней полой вены.
Она покрывает органы средостения, соответственно в передне-заднем направлении, от грудины спереди и вплоть до реберно-позвоночных желобков сзади; это следующие органы:
- в переднем средостении: перикард, диафрагмальный нерв, верхние диафрагмальные сосуды, тимус, правый брахиоцефалический ствол, а также верхняя и нижняя полые вены.
- в заднем средостении: трахея, пищевод, большая непарная и парная вены, правый грудной лимфатический проток, нисходящий отдел брюшной аорты и торакальный канал слева.
На уровне ножки легкого медиастинальная плевра формирует почти круговую муфту вокруг элементов ножки, у которых она покрывает переднюю, заднюю и верхнюю поверхности. Снаружи на уровне ворот она сгибается и превращается в висцеральную плевру.
Загиб плевры на уровне ворот продолжается до диафрагмы треугольной связкой легкого.
Связка левого легкого почти вертикальна, связка правого легкого косая, внизу и сзади отклоненная из-за нижней полой вены.
Каждая из связок легкого соответствует изнутри определенному латеральному краю пищевода через околопищеводную фасцию и довольно плотно соединена с ней.
Плевральный купол покрывает верхушку легкого. Он плотно примыкает к эндоторакальной фасции, которая значительно расширяется, чтобы образовать цервикото-ракальную диафрагму, в глубине которой отчетливо видны связки, поддерживающие плевру (см. главу про эндоторакаль-ную фасцию):
- реберно-плевральная связка;
- поперечно-плевральная связка;
- вертебро-плевральная связка. Париетальная плевра иннервирована межреберными нервами, грудо-брюшными нервами и диафрагмальным нервом.

Рис. 51. Подвешивающий аппарат плевры
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Читайте также: