Побочное действие лекарств на нервную систему
Нежелательные эффекты лекарств и причины, их вызывающие. Побочное действие, аллергические реакции на препарат, передозировка. Как избежать побочных эффектов лекарственного средства?
Все, кто хотя бы раз принимал лекарство, знают, что оно может не только лечить болезнь, но и оказывать побочное действие. И если даже врач не предупредит о наличии у препарата побочных эффектов, то в листке-вкладыше к препарату отдельной строкой перечисляются все те нежелательные эффекты, которые могут возникнуть в ходе лечения данным препаратом. Что же это такое, побочное действие? И можно ли без него обойтись?
В главе 2.5 сказано, что в основе эффекта большинства лекарств лежит физико-химическое или химическое взаимодействие их с рецепторами клеточных мембран. В результате этого во всех клетках, которые имеют рецепторы, “узнающие” данное лекарство, происходят определенные изменения. Их суммирование приводит к изменению функций ткани, органа или системы органов, что и является целью применения лекарства, то есть его лечебным эффектом. Например, снижается артериальное давление, стихает боль, уменьшается отек и так далее. Но только лечебным эффектом дело не ограничивается. Лекарство, обладающее исключительной избирательностью, – это идеал, “волшебная пуля”, точно нацеленная на больное место и не задевающая здоровые ткани. В реальной жизни действие большинства лекарств напоминает разноцветную мозаику. Это связано с несколькими причинами. Во-первых, вводимое лекарство попадает не только в нужное место. В организме оно разносится кровью во все ткани и встречается с компонентами клеточных мембран (рецепторами), способными взаимодействовать с ним. И у здоровых клеток есть рецепторы, которые могут связываться с лекарством. Это приводит к изменению их функций, а, значит, к какому-либо фармакологическому эффекту. Например, мы снизили давление, но появился понос или увеличилась частота сердечных сокращений. Эти эффекты уже не будут лечебными, потому что данный препарат пациент принимал с другой целью. Во-вторых, часть лекарства, как мы уже знаем из предыдущих глав, под действием защитных систем организма подвергается превращению (биотрансформации) и теряет свою изначальную фармакологическую активность, зато образующиеся вещества (метаболиты) могут обладать какими-то новыми биологическими свойствами и вызывать различные эффекты.
У лекарств есть главное – лечебное – действие, на которое рассчитывают, используя препарат в каждом конкретном случае (например, анальгетики применяют для снятия боли, гипотензивные препараты – для понижения артериального давления и так далее). Иногда таких лечебных эффектов бывает несколько, а два-три наиболее ярко выраженных определяют как основное фармакологическое действие лекарственного препарата, так и показания к его применению.
Например, для препаратов, содержащих лоратадин в качестве действующего вещества, в графе “фармакологическое действие” указано: противоаллергическое, противозудное, антиэкссудативное. У натрия гидрокарбоната, в быту более известного как пищевая сода, фармакологическое действие антацидное, отхаркивающее, восстанавливающее щелочное состояние крови – все зависит от пути введения, лекарственной формы и дозы.
Эффекты, направленные не против болезни, выходящие за рамки цели, ради которой принимается лекарство, называют побочным действием. Согласно определению, побочное действие лекарства – это нежелательные эффекты, которые входят в спектр фармакологической активности препарата и возникают при использовании лекарства в терапевтических дозах (не в случаях передозировки).
Не обладая достаточной избирательностью, лекарственные средства влияют на функции многих тканей и органов (в том числе непораженных болезнью). Какие-то негативные влияния лекарственного препарата, не выходящие по интенсивности или продолжительности воздействия за пределы зоны устойчивости, организм может “нейтрализовать собственными силами”. В других случаях, когда состояние организма как системы вышло за пределы зоны устойчивости, проявляется побочное действие лекарства.
Побочное действие может быть первичным и вторичным. Первичное действие возникает как прямое следствие влияния данного препарата на субстрат, например, при раздражающем действии вещества на слизистую оболочку желудка возникают тошнота, рвота, болевые ощущения. Вторичное побочное действие развивается косвенно вследствие приема препарата, например, гиповитаминоз и дисбактериоз при подавлении кишечной микрофлоры антибиотиками. Подробнее об этом будет сказано чуть позже.
Для ацетилсалициловой кислоты, которая, кстати, относится к средствам безрецептурного отпуска, графа “Побочное действие” в инструкции или в справочнике занимает не одну строчку. “Шум в ушах, головокружение, понижение слуха, боль в эпигастральной области, изжога, тошнота и рвота, тяжелые кровотечения из желудочно-кишечного тракта, тромбоцитопения, анемия, лейкопения, синдром Рейе, реакции гиперчувствительности (бронхоспазм, отек гортани и крапивница), ”аспириновая" бронхиальная астма, интерстициальный нефрит, острая почечная недостаточность. " Не будем перечислять всех побочных действий. Однако судите сами, насколько взвешенным должно быть решение о приеме любого препарата.
Конечно, большинство побочных эффектов слабо выражены, относительно легко переносятся пациентом (умеренная тошнота, головная боль и так далее) и исчезают после прекращения приема или снижения дозировки препарата. Однако есть и такие, которые могут быть тяжелыми и даже угрожающими жизни пациента (поражения печени, почек, значительные нарушения кроветворения – апластическая анемия и другие). Считается, что 0,5-5% больных нуждаются в больничном лечении от неблагоприятных реакций на препарат.
При введении лекарства через рот (перорально) первым испытывает его воздействие желудочно-кишечный тракт. В таких случаях побочными явлениями могут быть разрушение эмали зубов, стоматит, желудочно-кишечные расстройства – раздражение слизистой оболочки, тошнота, ощущение вздутия живота, потеря аппетита, запор или понос, нарушение пищеварения и так далее. Подобные реакции, как правило, быстро проходят после прекращения приема препарата. Ряд лекарств может стимулировать выделение соляной кислоты, замедлять выработку защитной слизи или процессы естественного обновления слизистой оболочки, что создает предпосылки для образования изъязвлений. Такой эффект называют ульцерогенным (от английского ulcer – язва), им обладают гормоны коры надпочечников из группы кортикостероидов (глюкокортикоиды), анальгетики, средства, обладающие выраженной противовоспалительной активностью и оказывающие, кроме того, обезболивающее и жаропонижающее действие (нестероидные противовоспалительные средства), резерпин, тетрациклин, кофеин и другие.
Относительно часто при приеме лекарств страдают печень и почки. Почему? Печень является барьером между сосудами кишечника и общей системой кровообращения. При приеме внутрь все лекарства проходят через печень, прежде чем попадают в общий кровоток. Именно она принимает на себя первый удар и именно в ней накапливается и подвергается биотрансформации большинство лекарств. При этом чем дольше лекарство удерживается в печени, тем выше вероятность нарушения ее функций и структуры. Осложнения на печень нередко возникают при использовании галогеносодержащих препаратов (аминазин, хлоралгидрат, фторотан и другие), препаратов мышьяка, ртути, некоторых антибиотиков (тетрациклин, стрептомицин) и так далее.
Почки являются органом выведения. Через них из организма выводятся многие лекарственные вещества – в неизмененном виде или после ряда превращений. Накопление этих веществ в почках является предпосылкой для проявления токсического действия на этот орган (нефротоксичности). Таким эффектом обладают антибиотики стрептомицин, гентамицин, неомицин и другие представители аминогликозидов, бутадион, сульфаниламидные препараты, сосудосуживающие средства и другие.
Побочное действие лекарств может проявляться в нарушении некоторых функций нервной системы. Нервные клетки особенно чувствительны к химическим веществам, поэтому лекарства, проникающие через барьер, отделяющий центральную нервную систему от крови (его называют гематоэнцефалическим), могут вызывать головную боль, головокружение, заторможенность, нарушать работоспособность. Длительное применение некоторых препаратов опасно более серьезными осложнениями. Так, препараты, оказывающие тормозящее влияние на центральную нервную систему (нейролептики) могут стать причиной развития депрессии и паркинсонизма, а снижающие чувство страха и напряжения (транквилизаторы, или анксиолитики) – нарушить походку, возбуждающие средства – вызвать длительную бессонницу и так далее. Упоминавшиеся выше антибиотики аминогликозидного ряда (стрептомицин, гентамицин, неомицин и другие) иногда поражают слух и вестибулярный аппарат.
Появление антибиотиков широкого спектра действия также породило ряд связанных с их применением осложнений. Во-первых, антибиотики вызывают гибель и распад вызвавших заболевание микробов, что увеличивает поступление в кровь токсинов – ядов, вырабатываемых этими микробами. Это резко обостряет все симптомы заболевания и требует проведения дополнительной терапии для нейтрализации токсинов. Во-вторых, антибиотики не всегда разбирают, кто враг, а кто друг, и вместе с возбудителями заболевания поражают “дружественные” человеку микроорганизмы, составляющие его естественную микрофлору. В результате изменяется соотношение и состав микроорганизмов, сосуществующих в желудочно-кишечном тракте (дисбактериоз). Защита организма резко ослабевает, и в этих условиях могут начать размножаться ранее “дремавшие” микробы, деятельность которых подавляла естественная микрофлора. Наиболее часто встречается кандидоз (его вызывает гриб рода кандида). Он поражает слизистые оболочки и кожу, лишившиеся природной защиты. Чтобы предотвратить это осложнение, антибиотики комбинируют с противогрибковыми средствами. На фоне дисбактериоза могут возникнуть и более серьезные дополнительные инфекции, которые чаще всего поражают дыхательные пути и особенно органы пищеварения.
Одним из наиболее опасных осложнений от применения лекарств является угнетение кроветворения – анемия (при большинстве форм которой происходит снижение числа эритроцитов – красных кровяных тел) или лейкопения (снижение числа лейкоцитов – белых кровяных тел). Так могут действовать некоторые антибиотики (например хлорамфеникол), нестероидные противовоспалительные средства (индометацин, фенилбутазон и другие), противотуберкулезные препараты и другие. Разрушение клеток крови иногда обусловлено аллергическими реакциями, причиной которых может стать применение, например, метилдофы, Анальгина, хинидина и других.
Часто встречающимся осложнением лекарственной терапии являются реакции повышенной чувствительности организма на препарат (аллергические реакции). Лекарство – чужеродное для организма вещество (антиген), поэтому при первом контакте с ним или его комплексом с белком могут образовываться белки крови (антитела), которые защищают организм от “чужака”. При последующем введении такое лекарство-антиген взаимодействует с антителами, и развивается аллергическая реакция, которая может проявляться кожной сыпью, зудом, отеком и другими, иногда более опасными, симптомами. Наиболее сильными веществами, вызывающими аллергию (аллергенами), среди лекарств являются пенициллиновые антибиотики, сульфаниламидные средства, местные обезболивающие средства (местные анестетики), профилактические или лечебные средства, получаемые из убитых или ослабленных культур микроорганизмов, их токсинов или антигенов (вакцины), анальгетики.
Некоторые лекарственные средства способны вызвать фотосенсибилизацию у пациента – повышение чувствительности организма к действию солнечного (ультрафиолетового) излучения, обычно выражающееся воспалением подвергшихся воздействию света участков кожи и слизистых оболочек. Это проявляется ощущением зуда, жжения, отеком и покраснением пораженного участка кожи. Фотосенсибилизирующие препараты могут вызывать преждевременное старение кожи, а также ожоги глаз, снижение иммунитета, аллергические реакции и в редких случаях у предрасположенных пациентов – рак кожи (меланома). Пациентам, вынужденным принимать лекарственные средства, вызывающие фотосенсибилизацию (такая информация указана на упаковке или в инструкции к препарату), во время их приема следует избегать посещения соляриев, физиотерапевтического лечения (ультрафиолетовые лампы), воздействия прямых солнечных лучей и пользоваться солнцезащитными средствами (очки, лосьоны и кремы для открытых участков кожи и так далее).
Все вышесказанное относится к лекарствам, принимаемым в дозах, дающих оптимальный эффект (терапевтических дозах). Дозы, превышающие терапевтические, вызывают токсические эффекты. Передозировка – серьезная проблема, особенно в случае таких лекарств, у которых максимально переносимая доза ненамного выше терапевтической. Риск передозировки часто является причиной, по которой врачи отдают предпочтение одному препарату перед другим, если эффективность обоих близка. Например, в качестве успокаивающих или снотворных средств назначают обычно бензодиазепины (медазепам, диазепам), а не барбитураты. Объясняется это просто – бензодиазепины безопаснее при случайной или намеренной передозировке. Более высокая безопасность присуща новым антидепрессантам типа флуоксетина или пароксетина, которые постепенно вытесняют имипрамин или амитриптилин.
“Из двух зол выбирают меньшее.” Эта известная фраза применима и к фармакологии. Сравним степень опасности при возникшей передозировке амитриптиллина и флуоксетина. В графе “Передозировка” у амитриптиллина указаны “галлюцинации, судороги, делирий, кома, нарушение сердечной проводимости, экстрасистолия, желудочковые аритмии, гипотермия и другие”. При передозировке флуоксетина возникают “тошнота, рвота, возбуждение центральной нервной системы, судороги”.
Передозировка может быть связана с особенностями воздействия организма на лекарство (фармакокинетики) у конкретного пациента. Например, накопление лекарственного вещества в токсических концентрациях (хотя доза принималась терапевтическая) возможно в результате нарушения его биотрансформации или замедленного выведения. Это случается при заболеваниях печени и почек, особенно в пожилом возрасте. Поэтому таким пациентам врачи уменьшают дозу или частоту приема лекарства.
Врач может уменьшить дозу, изменить частоту приема лекарства или заменить его другим. Все это сведет к минимуму нежелательные эффекты. Разумеется, подбор необходимого препарата в безопасной дозировке осуществляет врач, но окончательное решение – принимать препарат или нет – остается за пациентом (глава 2.1).
Лекарственные средства оказывают не только терапевтическое действие. Побочные эффекты также являются неотъемлемой частью их воздействия на организм. В основе лечебного эффекта большей части препаратов лежат химико-физические взаимодействия с рецепторами организма. Вот один из примеров. Понижается давление, уменьшается отечность, уходит боль, но при этом появляется диарея. Объяснить это можно следующим образом. Лекарственный препарат вступает в реакцию не только с рецепторами, которые его узнают, но и разносится по всему организму вместе с кровью и тем самым участвует в различных химических реакциях. В итоге это ведет к изменению его функций и развитию другого фармакологического эффекта, который не предусмотрен при использовании данного препарата, что и служит причиной образования побочных явлений. Следовательно, у любого медикамента есть главный эффект – это лечебный, который ждут от его приема и побочный, т. е. нежелательная реакция.
Общая информация
Итак, что же такое побочное действие препарата? Это любая нежелательная или вредная для организма индивида реакция, которая образуется при использовании лекарств для лечения, диагностики, а также профилактики патологических состояний.
По-другому, можно сказать, что это множество неспецифических изменений, появляющихся в организме вместе с фармакологическим действием, которое ожидаемо при применении лекарственного средства в допустимых дозах. Побочные действия, по отзывам и мнению специалистов, чаще встречаются у лиц, занимающихся самолечением и допускающих превышение разрешенных доз, а также принимающих препараты, которые при одновременном использовании усиливают действие друг друга, тем самым способствуя избыточному фармакологическому результату.
Кто в группе риска?
- Беременные женщины.
- Люди пожилого и старческого возраста.
- Лица, имеющие патологии печени и почек. Последние принимают активное участие в процессе вывода препаратов, а также их метаболитов из организма. При поражении почек выведение затруднено, и лекарственные средства накапливаются, при этом их токсический эффект усугубляется. При сбоях в работе печени дезактивация препаратов, поступающих в организм индивида, нарушается.
- Больные, которые принимают несколько медикаментов одновременно. В этом случае препараты способны усиливать побочные реакции друг друга, и предугадать эти эффекты довольно сложно.
Классификация
Все побочные действия подразделяют на:
- Прогнозируемые, т. е. с определенной клиникой. Например, побочной реакцией гормональных средств является повышение артериального давления. А такие симптомы, как слабость, головная боль, изменения частоты сердечных сокращений свойственны многим группам медикаментов.
- Непрогнозируемые. Проявляются довольно редко и зачастую не связаны с действием лекарственного препарата.
Прогнозируемые побочные эффекты по патогенезу делятся на следующие категории:
- сопутствующие фармакологические нежелательные;
- аллергические;
- лекарственно-зависимые;
- лекарственно-устойчивые;
- не связанные с препаратом.

Побочные действия лекарств по расположению могут быть системными и местными, по возникновению – опосредованными и прямыми. По тяжести:
- Легкие. В этом случае не требуется полной отмены препарата или специальной терапии. Положительный эффект достигается снижением дозировки лекарства.
- Средней тяжести. Проводят лечение и больному подбирают другое лекарственное средство.
- Тяжелые. Имеется угроза для жизни больного.
- Приводящие к летальному исходу.
Причины побочных реакций
Факторы, приводящие к неблагоприятным эффектам:
- Не связанные с приемом препарата. К ним относятся: наличие у больного аллергического анамнеза, некоторые особенности наследственности, пол, возраст, вредные привычки, а также воздействия, связанные с окружающей средой.
- Зависящие от приема медикаментов. Это пути введения, взаимодействие лекарств, фармакокинетические и фармакодинамические признаки.
На какие органы оказывается отрицательное воздействие от приема препаратов?
При применении лекарства внутрь или перорально побочные действия в первую очередь ощущает пищеварительный тракт. Они проявляются:
- Стоматитом.
- Разрушением эмали зубов.
- Расстройствами ЖКТ.
- Вздутием живота.
- Тошнотой.
- Нарушением пищеварения.
- Потерей аппетита.
- Раздражением слизистых оболочек. Ульцерогенное действие отмечают при приеме гормональных препаратов, нестероидных противовоспалительных средств, некоторых групп антибиотиков и других лекарств.
Побочные действия у взрослых и детей обычно исчезают после прекращения приема медикаментов.
Следующие органы, которые подвергаются воздействию, – это почки и печень. Последняя страдает первой от воздействия лекарств, так как является препятствием между общей системой кровообращения и сосудами кишечника. В ней происходит биотрансформация медикаментов и образование метаболитов. Через почки осуществляется вывод как продуктов распада, так и самих препаратов, оставшихся в неизменном виде. В результате на них оказывается токсическое действие.
Лекарства, способные проникать через гематоэнцефалический барьер, могут нарушить работу нервной системы и вызвать следующие побочные действия:
- заторможенность;
- головокружение;
- нарушение работоспособности;
- головную боль.

Длительный прием препаратов, оказывающих тормозящее влияние на центральную нервную систему, может быть предрасполагающим фактором к развитию паркинсонизма и депрессии. Лекарственные средства, которые снимают чувство напряжения и страха способны нарушить походку индивида. Некоторые группы антибиотиков поражают вестибулярный аппарат, а также органы слуха. Опасным осложнением является анемия и лейкопения. Развитие этих патологий провоцируют противотуберкулезные средства, нестероидные противовоспалительные и некоторые антибактериальные препараты.
Аллергия как побочное действие лекарств
В этом случае не имеет значения длительность приема или дозировка. У некоторых пациентов даже самое малое количество препарата способно привести к тяжелым формам аллергических проявлений, а у других прием этого же средства в максимально разрешенной суточной дозе не вызовет никаких реакций или они будут незначительными. На выраженность аллергических эффектов оказывают влияние многие факторы, вот некоторые из них:
- индивидуальная непереносимость компонентов, входящих в состав медикамента;
- чувствительность к определенной группе или конкретному препарату;
- путь введения;
- прием больших доз лекарств;
- употребление медикаментов в течение длительного времени;
- одновременное использование нескольких лекарственных средств.
Типы аллергических реакций
Один и тот же препарат может вызвать разные аллергические ответы, а также один и тот же симптом может быть вызван различными лекарствами. Отмечают следующие типы аллергореакций:
- Реагиновый. Побочное действие проявляется в виде моментальной реакции: крапивница, анафилактический шок, приступ бронхиальной астмы. Образуется при повторном введении некоторых групп антибиотиков, медицинских иммунобиологических препаратов (вакцин или сывороток), витаминов группы B.
- Цитотоксический. В результате взаимодействия препарата или его метаболита с компонентами крови развивается тромбоцитопения, анемия, агранулоцитоз.
- Иммунокомплексный. Образуются различные токсические комплексы, приводящие к кожным патологиям, нефриту, анафилактическому шоку и сывороточной болезни.
- Гиперчувствительность замедленного типа. После очередного введения препарата через 24–48 часов развивается аллергическое действие по типу туберкулиновой пробы. По быстроте реакций на вводимое лекарство различают: острые, подострые и замедленные. Первые возникают довольно быстро или в течение 60 минут после введения препарата и проявляются в виде крапивницы, анафилактического шока, приступа бронхоспазма. Вторые и третьи развиваются через несколько часов или дней после использования лекарственного средства и выражаются поражением кожных покровов, слизистых оболочек, крови, нарушением функций печени, почек, сердечно-сосудистой и дыхательной системы.
Самые распространенные аллергические реакции
Какие побочные действия к ним относятся? В первую очередь, это отек Квинке или ангионевротический отек и крапивница. Первая проявляется отеком слизистых, дермы и подкожной клетчатки. При последней на некоторых кожных участках тела возникает зуд, а далее на их месте образуются волдыри, впоследствии они сливаются и образуют обширную воспаленную площадь.
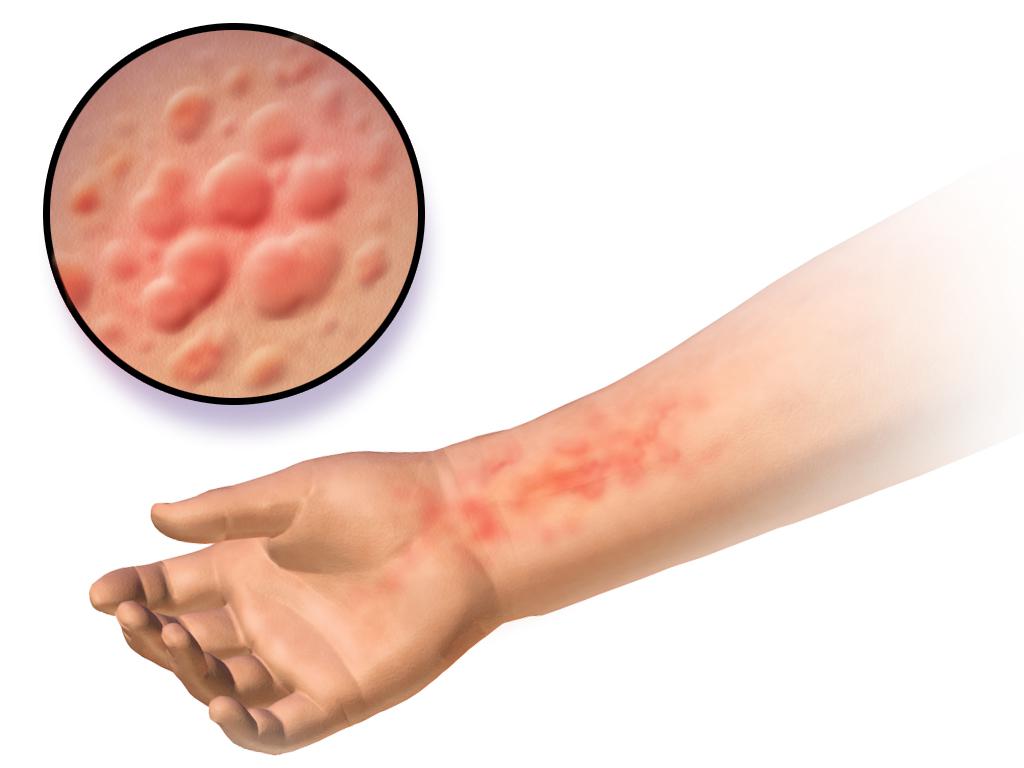
Одними из самых частых побочных явлений приема лекарств являются аллергические реакции на дерме. Сыпь может быть единичная, а в редких случаях возможно развитие синдрома Лайелла или токсического эпидермального некролиза, опасного для жизни индивида заболевания. Проявления сыпи бывают локальные или распространенные по всему телу.
Токсические эффекты лекарственных средств
На их появление оказывают влияние несколько факторов:
Побочные действия антибиотиков
Неблагоприятные реакции проявляются при нарушениях правил приема, неадекватной дозировке, употреблении антибактериальных средств без медицинских показаний, а также в случаях длительного лечения.
Самые распространенные побочные эффекты – это:
- Дисбактериоз. Его проявлению способствует частый и продолжительный прием антибиотиков. С целью профилактики одновременно с этими препаратами назначают пребиотики в виде лекарств или продуктов. Они защищают микрофлору организма и способствуют усиленной выработке полезных бактерий.
- Аллергия. Для защиты от аллергических реакций назначают противогистаминные средства, которые принимают не ранее, чем за тридцать минут до приема антибиотика.
- Токсические поражения внутренних органов. Такое действие минимально у препаратов группы пенициллина, а также цефалоспоринов второго и третьего поколения. При приеме других антибиотиков, особенно у больных, страдающих заболеванием печени, для уменьшения на нее вредного воздействия назначают гепатопротекторы. Прием аминогликозидов может негативно отразиться на органах слуха и зрения, привести к нарушению мочеиспускания. При терапии фторхинолонами, тетрациклинами и сульфаниламидами запрещено загорать.

После терапии антибиотиками для восстановления микрофлоры кишечника рекомендуется пройти курс лечения пробиотиками, а рацион обогатить кисломолочными продуктами, содержащими бифидобактерии.
Неблагоприятные реакции после приема антибиотиков у детей
Побочные действия при применении антибиотиков у малышей проявляются в следующем:
- Раздраженный кишечник. Проявляется такое состояние метеоризмом, что вызывает у малютки боль в области живота, поносом в виде жидкого зеленого цвета со слизью кала или, наоборот, запором.
- Нарушение микрофлоры или дисбактериоз. Процесс переваривания пищи нарушается. Клинические проявления аналогичны предыдущим.
- Аллергия. Выражается крапивницей, повышением температуры, а в тяжелых случаях возможен отек Квинке или синдром Лайелла.
- Снижение иммунитета. В этом случае аллергические реакции протекают вместе с нарушением функций ЖКТ.

Если кормящая мама принимает антибактериальные препараты, то побочные действия после их приема скажутся и на ребенке. Использование антибиотиков для терапии возможно только по назначению доктора, который оценит все риски и пользу от их применения.
Профилактика нежелательных реакций
С целью профилактики рекомендуется соблюдать некоторые правила:
- Подбирать в зависимости от возраста пациента оптимальные дозы. Объяснять больному возможность развития синдрома отмены при приеме некоторых лекарственных средств.
- При назначении учитывать как основное его свойство, так и побочные действия лекарственных препаратов.
- Учитывать возможное взаимодействие лекарств при назначении комбинированной терапии. Четко выдерживать интервал между приемами препарата.
- Помнить, что полипрагмазия существенно увеличивает риск развития нежелательных реакций.
- По возможности исключить инъекционный путь введения лекарства, так как после уколов побочные действия более выражены.
- Соблюдать индивидуальный подход при назначении терапии с учетом имеющихся у больного сопутствующих патологий, которые оказывают влияние на биотрансформацию лекарственных препаратов.
- Предупреждать пациентов об отказе от курения, употребления спиртосодержащих и кофейных напитков в период лечения.
- При необходимости назначать препараты прикрытия с целью профилактики осложнений.
В заключение
Побочные действия есть у всех лекарственных средств, однако они проявляются не у каждого индивида. Нежелательные реакции образуются при наличии индивидуальной чувствительности (большей или меньшей) к препаратам. На их появление влияет пол, возраст, гормональный баланс, генетика, образ жизни, вредные привычки, имеющиеся заболевания и другие факторы. Доказано, что частота развития нежелательных эффектов у лиц пожилого возраста в два-три раза выше, чем у молодого поколения.

На их профилактику оказывает влияние информация, полученная от доктора или фармацевта, медицинская культура больного, ответственное отношение к здоровью, соблюдение указаний инструкции по применению. Побочные действия являются составной частью фармакотерапии. А их предупреждение – это важный момент лекарственной терапии. При профессиональном подходе и осторожности при использовании препаратов можно в 70–80% случаев избежать нежелательных реакций или свести их к минимуму.

Ни для кого не секрет, что лекарственные препараты нельзя принимать без консультации врача!
Самолечение не приветствуется врачами по причине того что пациент может себе навредить, принимая неправильное лечение или даже токсические для него вещества.
Врачи и специализированный медицинский персонал знают, в каких ситуациях можно и когда нельзя давать определенный препарат пациенту. В зависимости от диагноза больного, они назначат конкретную дозировку.
Знания по поводу фармакологии необходимы медперсоналу для оказания необходимой помощи, часто в короткий промежуток времени.
Лекарственная непереносимость в наши дни стала очень частой, даже при приёме антибиотиков.
Если бы врач игнорировал такие понятия как побочные эффекты и противопоказания лекарств, тогда у пациентов участились бы аллергические реакции и другие нарушения.
Использованные медициной лекарственные препараты, как правило, тщательно изучены, а возможные опасные ситуации — знакомы.
Неправильный приём лекарств может стать причиной агранулоцитоза (из-за Аминофеназона), анемии и даже анафилактического шока.
При приёме некоторых лекарственных препаратов (чаще всего антибиотиков) возникает биологический дисбаланс, меняя микрофлору. Разрушая патогенные микроорганизмы, повышается вероятность увеличения численности других микроорганизмов, действие которых тоже может сказаться отрицательно на здоровье.
Таким образом, возникают микозы (кандидозы) и инфекции резистентным к антибиотикам стафилококком.
Побочные эффекты в нормальных ситуациях, при соблюдении правильной дозировки и длительности курса лечения, возникают у определенных пациентов при приёме лекарственных препаратов в профилактических, диагностических и лечебных целях.
Следует изолировать нежелательные побочные эффекты (например, сухость во рту при приёме атропина) от серьёзных побочных эффектов, такие как острая интоксикация (например, барбитуровая кома), которые возникают при превышении нормальной дозировки.
Чаще всего побочные эффекты лекарств наблюдаются у пожилых людей, у детей и у женщин.
У женщин побочные эффекты могут наблюдаться при приёме противозачаточных средств после таких препаратов:
- противомикробные средства:
- Нитрофурантоин;
- Изониазид;
- Ко-тримоксазол;
- Ампициллин.
- депрессанты центральной нервной системы:
- Диазепам;
- Пентазоцин;
- Хлорпромазин (Аминазин).
- Лекарственные препараты содержащие метилдопу, индометацин, фенилбутазон.
Типичными побочными реакциями характеризуются такие категории лекарств:
- антикоагулянты;
- антибиотики;
- кортикостероиды;
- противовоспалительные нестероидные препараты;
- антипсихотические препараты;
- диуретики (мочегонные средства);
- лекарства сердечно-сосудистой системы.
Основные признаки побочных реакций наблюдаются на уровне крови, Центральной Нервной Системы, пищеварительного тракта, кожи.
Особо важным является наблюдение пациента при приёме таких категорий лекарственных препаратов:
- противодиабетическая терапия;
- оральные антикоагулянты;
- большие дозировки анальгетиков;
- мочегонные препараты;
- антибиотики;
- противотуберкулёзные препараты;
- противосудорожные средства;
- оральные противозачаточные средства.

Побочные эффекты лекарств в зависимости от механизма
Риск повышается с дозировкой.
Как правило, такие явления наблюдаются в таких случаях:
- болезни миокарда;
- почечная или печеночная недостаточность.
Оптимальная дозировка дигиталиса — очень близка к токсическому порогу.
При внутривенном введении таких лекарств, риск интоксикации повышается.
Взаимодействия между лекарствами также могут стать причиной интоксикации. Например, транквилизаторы или нейролептики могут повысить опасным образом действие некоторых депрессантов центральной нервной системы (морфин, гипнотические средства, общие анальгетики).
Такие побочные эффекты возникают в результате непереносимости. Эти явления не зависят от дозировки.
Как правило, идиосинкразические эффекты могут наблюдаться при обычных дозировках гидралазина или изониазида.
Иногда такой феномен наблюдается при непереносимости алкоголя (характеризуясь нарушениями кровообращения и покраснением лица).
В других случаях, у больных могут наблюдаться гемолиз эритроцитов при приёме нормальных доз таких лекарств:
- Фенацетин;
- Налидиксовая кислота;
- Нитрофурантоин;
- Сульфоны;
- Сульфаниламиды (сульфамиды);
- Хинин;
- Примахин.
Злокачественная гипертермия может быть результатом приёма общих анестетиков.
Аллергические реакции возникают через иммунный механизм. Аллергия предполагает предварительную сенсибилизацию.
Некоторые такие реакции могут стать причиной анафилактического шока.
Пенициллины могут вызвать:
- крапивницу;
- внезапную сердечно-сосудистую недостаточность;
- гипотонию;
- отек в гортани;
- бронхоспазм с удушьем;
- острую одышку.
Диссеминированная красная волчанка может возникнуть в результате приёма таких лекарственных препаратов:
- бета-блокаторы;
- изониазид;
- фенилбутазон;
- сульфаниламиды;
- хинин;
- хинидин;
- противовоспалительные нестероидные средства;
- морфин и другие опиоиды;
- аспирин.
Такие побочные эффекты как сывороточная болезнь, которая сопровождается крапивницей, аденопатией, артралгией и повышением температуры, а также крапивница и отёк Квинке могут замечаться после приёма таких лекарственных препаратов:
- нитрофурантоин;
- сульфаниламиды;
- пенициллины.
Для того чтобы выявить возможность таких реакций делаются кожные пробы и тщательно изучается анамнез.
- назначение глюкокортикостероидов (глюкокортикоидов), адреналина или антигистаминных препаратов;
- незамедлительная остановка курса лечения проблемным препаратом;
- специфическая десенсибилизация.
Патологические состояния, вызванные лекарствами
Сердечная недостаточность может возникнуть в результате приёма:
- фенилбутазона;
- альдостерона;
- глюкокортикоидов;
- эметина;
- верапамила;
- бета-блокаторов;
- прокаинамида;
- хинина.
Аритмии могут появляться после приёма:
- нейролептиков;
- антидепрессантов;
- амиодарона;
- хинидина;
- дигиталиса.
Брадикардия и атриовентрикулярная блокада могут быть последствием приёма таких лекарств:
- дигиталис;
- верапамил;
- адреноблокаторы.
Обострение ишемической болезни сердца может возникнуть после приёма:
- тироксина;
- адреналина;
- толазолина;
- гуанетидина;
- ганглиоплегических средств;
- эрготамина.
Тяжелая гипотония до коллапса может наблюдаться после приёма таких средств:
- хлорпромазин;
- прокаинамид;
- хинидин;
- празозин;
- гуанетидин.
Гипертония может быть побочным эффектом при потреблении таких препаратов:
- глюкокортикостероиды;
- альдостерон;
- противозачаточные средства;
- эстрогены;
- анорексигенные средства;
- эрготамин.
Периферическая вазоконстрикция может наблюдаться после приёма:
- бета-адреноблокаторов;
- дофамина;
- эрготамина.
Тромбоцитопения может быть результатом приёма таких лекарственных средств:
- глюкокортикостероиды;
- антигистаминные препараты;
- мепробамат;
- барбитураты;
- хинидин;
- хинин;
- лекарства, содержащие золото;
- фенилбутазон;
- аспирин;
- фенитоин;
- сульфаниламиды;
- противотуберкулёзные препараты;
- пенициллин;
- хлорамфеникол (левомицетин);
- цитотоксические антиметаболиты;
- алкилирующие агенты.
Гемолитическая анемия является побочным эффектом при приёме таких препаратов:
- хинидин;
- хинин;
- фенацетин;
- индометацин;
- сульфаниламиды;
- изониазид;
- рифампицин;
- пенициллины.
Гипохромная анемия может возникнуть у больных принимающих:
- аспирин;
- антикоагулянты;
- алкоголь;
- левомицетин;
- изониазид.
Мегалобластная анемия является побочным эффектом при приёме:
- оральных противозачаточных средств;
- хлорохина;
- этилового спирта;
- барбитуратов;
- фенитоина;
- изониазида;
- триметоприма;
- метотрексата.
Агранулоцитоз может наблюдаться у пациентов принимающих:
- антиметаболиты;
- алкилирующие агенты;
- хлоропромазин;
- барбитураты;
- толбутамид;
- этакриновая кислота;
- золото;
- фенилбутазон;
- аспирин;
- сульфаниламиды;
- стрептомицин;
- пенициллины;
- левомицетин.
Медуллярная аплазия может возникнуть в результате приёма:
- толбутамида;
- фенилбутазона;
- фенацетина;
- аспирина;
- фенитоина;
- сульфаниламидов;
- стрептомицина;
- пенициллина;
- левомицетина.
Трубчатая нефропатия может возникнуть по причине приёма:
- парацетамола;
- рифампицина;
- цефалоспоринов;
- аминогликозидов.
Острая интерстициальная нефропатия может быть побочным эффектом в результате приёма:
- рифампицина;
- некоторых видов пенициллина;
- сульфаниламидов;
- нестероидных противовоспалительных средств.
Хроническая клубочковая нефропатия считается побочным явлением потребления таких препаратов:
- золото;
- пробенецид;
- пеницилламин.
Острая почечная недостаточность может быть побочным эффектом приёма:
- опиоидов в больших дозировках;
- эналаприла;
- каптоприла;
- мочегонных средств;
- гипотензивных препаратов.
Нефрокальциноз может выть результатом лечения больного такими препаратами:
- витамин Д;
- препараты с содержанием кальция.
Задержка жидкости в организме может быть результатом приёма:
- клонидина;
- индометацина;
- фенилбутазона;
- кортикостероидов.
Почечный литиаз может быть побочным эффектом у принимающих:
- оральные противозачаточные средства;
- эстрогены.
Тошнота и рвота может замечаться у некоторых больных при приёме:
- суппозитории с содержанием дигиталиса;
- аминофиллина;
- опиоидов;
- противораковых препаратов;
- цитотоксических препаратов;
- эритромицина;
- тетрациклина.
Запоры могут быть побочным эффектом приёма:
- винбластина;
- винкристина;
- антацидов (например, гидроксида алюминия);
- карбоната кальция;
- атропина;
- кодеина;
- опиоидов.
Диарея, колит и энтерит могут сопровождать пациентов принимающих:
- дигиталис;
- гуанетидин;
- метилдопу;
- резерпин;
- левомицетин;
- тетрациклин;
- пенициллины;
- раздражающие слабительные средства.
Язвенная болезнь желудка и двенадцатиперстной кишки (и гиперацидный гастрит) может возникнуть в результате приёма:
- асприна;
- фенилбутазона;
- кортикостероидов.
Острый и подострый гепатит может быть результатом приёма:
- меркаптопурина;
- эритромицина;
- рифампицина;
- изониазида;
- сульфаниламидов;
- метилопы;
- фенилбутазона;
- фенацетина;
- парацетамола.
Активный хронический гепатит может наблюдаться у пациентов принимающих:
- метротексат;
- азатиоприн;
- метилдопу;
- хлорпромазин.
Стеатоз печени является побочным эффектом при приёме тетрациклина.
Цирроз печени может возникнуть у больных принимающих:
- повышенные дозы витамина А;
- метротексат.
Цитостатическая желтуха может быть результатом приёма:
- хлорпромазина;
- оральных противозачаточных средств;
- анаболических стероидов.
Опухоли печени могут наблюдаться у людей принимающих:
- анаболики;
- андрогенные стероиды;
- некоторые оральные противозачаточные средства;
- эстрогены.

Бронхиальная астма может быть результатом приёма таких препаратов:
- пропанол;
- йодиды;
- сульфаниламиды;
- тетрациклин;
- стрептомицин;
- цефалоспорины;
- эритромицин;
- пенициллины;
- ацетилсалициловая кислота (аспирин).
Такая побочная реакция может наблюдаться при приёме:
- золота;
- фенилбутазона;
- фенитоина;
- хинидина;
- прокаинимида;
- гидралазина;
- тетрациклина;
- стрептомицина;
- пенициллина;
- изониазида.
Синдром Иценко-Кушинга может возникнуть у больных принимающих глюкокортикостероиды.
Гипогликемия может замечаться у пациентов принимающих:
- оральные противодиабетические препараты;
- инсулин.
Гипертиреоз может быть побочным эффектом приёма гормонов щитовидной железы.
К увеличению зоба могут иметь дело иногда:
- фенилбутазон;
- йодиды;
- йод.
У пожилых людей страдающих атеросклерозом может наблюдаться заторможенность из-за барбитуратов.
Депрессия может быть побочным явлением таких лекарств:
- галоперидол;
- резерпин;
- фенотиазиновые нейролептики.
Состояние эйфории и маниакальное настроение могут наблюдаться после приёма глюкокортикостероидов.
У больных печеночной недостаточностью энцефалопатия может возникнуть после приёма:
- сильных мочегонных средств;
- морфина;
- лидокаина.
Головная боль может быть побочным эффектом приёма индометацина.
Конвульсии могут возникнуть после приёма таких препаратов:
- большие дозы пенициллина;
- локальные анестетики;
- лидокаин.
Экстрапирамидные расстройства могут возникнуть при курсе лечения нейролептиками.
Мышечные спазмы и миалгии могут возникнуть в результате приёма глюкокортикостероидов.
Боль в мышцах могут быть результатом продолжительного лечения мочегонными средствами.
Остеопороз может быть побочным эффектом:
- длительного курса лечения глюкокортикостероидами;
- приема гепарина.
Остеомаляция и рахит являются побочными эффектами противоэпилептического лечения (фенитоин, фенобарбитал).
Диссеминированная красная волчанка может возникнуть после приёма:
- фенитоина;
- изониазида;
- гидралазина;
- прокаинамида.
Различные раздражения кожи (сыпь, крапивница, покраснения, высыпания, алопеция, прыщи) могут наблюдаться при приёме таких лекарств:
- налидиксовая кислота;
- противодиабетические средства;
- тиазидные диуретики;
- тетрациклин;
- аспирин;
- барбитураты;
- противомалярийные препараты;
- фенилбутазон;
- сульфаниламиды;
- пенициллин;
- гепарин;
- золото;
- циклофосфамид;
- изониазид;
- пропантелин;
- фенобарбитал;
- йодиды;
- гормоны;
- противозачаточные средства;
анаболики; - андрогенные стероиды;
- глюкокортикостероиды.
Несовместимость и взаимодействия
Несовместимость и взаимодействия между несколькими препаратами может привести к различным побочным эффектам (перед тем как комбинировать различные лекарственные препараты следует проконсультироваться с врачом и читать внимательно проспекты лекарств).
Читайте также:


