Полиомиелит как отличить от орви
Детские инфекции: симптомы, лечение, прививки
Коклюш и полиомиелит — детские инфекции, которые встречаются сегодня довольно редко. Их симптомы поначалу напоминают простуду или грипп — у ребенка поднимается температура, появляется кашель или насморк. Однако в дальнейшем коклюшная инфекция и вирус полиомиелита действуют на нервную систему и требуют тщательного наблюдения и лечения. Что надо знать родителям об этих заболеваниях?

Коклюш
Вспышки заболеваний коклюшем происходят каждые 2–3 года, но даже в спокойные периоды болезнь оживляется в холода. Многие родители считают, что коклюшем болеют только малыши. На самом деле он встречается в любом возрасте, но труднее всего переносится детьми до года.
Как только вашему малышу исполнится 3 месяца, ему сделают первую прививку от коклюша. Затем с интервалом в полтора месяца ребенку введут еще 2 инъекции препарата, состоящего из "убитых" коклюшных микробов (АКДС, Тетракок, Инфанрикс). В 1,5–2 года нужно будет сделать ревакцинацию. Благодаря этой программе две трети привитых детей остаются здоровы, даже если случайно пообщаются с больным коклюшем. А остальным вакцинация поможет справиться с болезнью быстрее и без осложнений.
Коклюш — коварная инфекция: в первые дни его легко спутать с обычной простудой. У ребенка поднимается температура, появляется насморк, сухой кашель. Скоро малышу становится лучше, но кашель не только не проходит, а усиливается. Приступы начинаются серией коротких толчков и чередуются со свистящим вдохом, похожим на петушиный крик. По этому характерному звуку обычно и опознают болезнь; из‑за него она получила свое название ("кок" по‑французски — "петух").
Часто приступ заканчивается рвотой с густой вязкой слизью, у малыша может пойти кровь из носа. Обычно кашель усиливается ночью, а у совсем маленьких детей может даже привести к остановке дыхания. Вот почему малышей до трех месяцев врачи стараются поскорее отправить в больницу. Так же поступают и с детьми постарше, особенно если приступы кашля случаются чаще 20 раз в сутки или коклюш приводит к каким‑то серьезным осложнениям.
Когда больной коклюшем говорит, чихает и особенно кашляет, вместе с капельками слизи в воздух попадают сотни тысяч бактерий-возбудителей. К счастью, действуют они только на близком расстоянии (1–3 метра). Поэтому чаще всего коклюшем заражаются те, кто находится рядом с больным.
Если врачи подозревают у ребенка коклюш, они берут мазок из зева и исследуют на наличие коклюшной палочки. Лучше, если медики успеют сделать анализы в первые две недели болезни, тогда есть шанс остановить инфекцию в самом начале. Обычно с момента заражения до появления кашля проходит от недели до трех, а всего болезнь длится 1,5–2 месяца.

Если малыш заболел
Главное правило — тишина и покой. На время лечения коклюша малышу лучше отказаться от шумных игр, ведь любые раздражители, в том числе и громкие звуки, могут вызвать приступы кашля. Если ребенок спит, его лучше не будить, чтобы не спровоцировать новые приступы. Даже если малыш проспит обед или ужин, ничего страшного. Заболевшего малыша не стоит перекармливать; пусть он ест чаще, но небольшими порциями.
Самое неприятное проявление коклюша — нехватка кислорода, от которой страдают все органы, и прежде всего головной мозг. Чтобы восполнить этот дефицит, врачи советуют гулять с малышом не меньше 2 часов в день. Не стоит отменять прогулку из‑за холодов: температуру до —10 °С хорошо переносят даже груднички.
Не забывайте почаще проветривать детскую и каждый день мыть полы. Чтобы ребенку легче дышалось, воздух в комнате должен быть сухим, а его температура — не выше 20–22 °С.
Если дефицит кислорода слишком сильный, врачи применяют особый метод — оксигенотерапию. Во время этой процедуры кислород подается в нос через катетер или малыша помещают в специальную палатку.
Полиомиелит у детей
Полиомиелит справедливо считается грозным заболеванием. Возбудители вируса полиомиелита попадают в организм человека через рот, размножаются в желудочно-кишечном тракте, откуда с потоком крови проникают в центральную нервную систему. Излюбленное место их обитания — двигательные клетки спинного мозга, поэтому болезнь сопровождается параличом разной степени тяжести.
Существует три типа вирусов полиомиелита. Они довольно живучи, но при дезинфекции и кипячении гибнут быстро. Восприимчивость к полиомиелиту у большинства людей, особенно взрослых, невелика. В группе повышенного риска находятся дети в возрасте от одного года до семи лет.
Чаще всего источником инфекции становится больной полиомиелитом, особенно опасный в первые 2–3 дня после заражения, когда первые симптомы только начинают появляться. Хотя подхватить вирус можно и от носителя.
Большинство малышей, столкнувшихся с опасным вирусом, становятся его носителями или переносят инфекцию в легкой форме, которая напоминает грипп и проявляется общим недомоганием, подъемом температуры, болью в горле, кишечными расстройствами. Выявить полиомиелит у ребенка в этом случае можно только после специального серологического исследования крови на антитела.
С момента заражения до появления первых признаков полиомиелита может пройти от 5 до 35 дней, но чаще вирус активируется в течение 7–14 дней. Сначала он дает о себе знать симптомами гриппа, потом на несколько дней лихорадка пропадает, но вскоре температура поднимается снова. У детей постарше может болеть голова и повышаться чувствительность кожи. Одновременно вирус способен поразить центральную нервную систему, и после этих симптомов начинается паралич мышц.
Обычно страдают руки или ноги. В таком случае восстановительный период продолжается не менее двух лет. За это время медленно и постепенно отлаживаются нарушенные двигательные функции. Но полное выздоровление случается редко. Обычно паралич вызывает атрофию мышц, изменения в структуре костей и суставов, что приводит к деформации (искривлению или укорачиванию) пораженной конечности. К счастью, поражение центральной нервной системы встречаются лишь у 1% заразившихся полиомиелитом детей.
До 2−3 месяцев дети хорошо защищены от этой инфекции благодаря особым антителам, которые они получили от мамы при рождении. Когда этот срок истекает, малышам нужна дополнительная защита — вакцинация. Ее проводят в три этапа. Первую серию прививок с интервалом в полтора месяца делают обычно в 3, 4,5 и 6 месяцев. Второй этап вакцинации приходится на 18 и 20 месяцев, третий — на 14 лет.
Статья предоставлена издательством "Клевер"
Полиомиелит является смертельной инфекцией. При наличии осложнений любые виды терапии оказываются неэффективными. Отличительной особенностью заболевания считается сложная симптоматика, которая может напоминать другие патологии или развиваться в скрытой форме. Благоприятные прогнозы возможны только при ранней диагностике заражения ребенка.
- Что это такое?
- Причины появления
- Каковы признаки?
- Диагностика
- Как лечить?
- Лекарственные препараты
- Народные средства
- Диеты
- Другие способы
- Что советует доктор Комаровский?
- Что делать не рекомендуется?
- Профилактические меры
- Прививка от болезни
- Можно ли заразиться от привитого ребенка?
Что это такое?
Полиомиелит представляет собой заболевание инфекционного характера, в результате развития которого происходит поражение нейронов, отвечающих за двигательную активность организма. Вирус воздействует на серое вещество спинного мозга, центральную нервную систему и становится причиной развития парезов и параличей. В особой группе риска заболевания находятся дети до четырех лет. Осложнениями патологии могут стать инвалидность и летальный исход ребенка.
Классификация полиомиелита в зависимости от степени поражения нервной системы:
- понтинная форма (частичная или полная утрата мимики лица);
- спинальный тип (паралич отдельных частей тела ребенка);
- энцефалитический вид (сопровождается общемозговыми или очаговыми признаками);
- бульбарная форма (нарушение органов дыхания, сердечно-сосудистой системы, а также речи);
- смешанная форма (сочетает в себе симптомы нескольких видов полиомиелита).
Причины появления
Возбудителями полиомиелита являются полиовирусы трех типов. По своей этиологии они относятся к роду энтеровирусов. Самым опасным возбудителем инфекции считается вирус первого типа, который становится причиной заражения детей в большинстве случаев, зафиксированных в медицинской практике. Инкубационный период заболевания может достигать 35 дней. Заражение происходит контактным и воздушно-капельным путем.
Причинами полиомиелита могут стать следующие факторы:
![]()
контакт с носителем вируса;- врожденный или приобретенный иммунодефицит;
- наличие ВИЧ-инфекции у ребенка;
- употребление загрязненной воды или продуктов питания;
- антисанитарные условия пребывания ребенка;
- наследственная предрасположенность;
- отсутствие полноценной гигиены ребенка.
Каковы признаки?
В большинстве случаев полиомиелит развивается в сопровождении симптоматики, напоминающей другие заболевания или бессимптомно (здоровое вирусоносительство при инаппарантной форме атипичного полиомиелита). Такая особенность патологии становится причиной ее поздней диагностики. Первые признаки болезни в большинстве случаев напоминают простудное заболевание. В редких случаях симптоматика является ярко выраженной. Отчетливо полиомиелит проявляется только в стадии осложнений. Паралич отдельных групп мышц может развиваться без дополнительных симптомов болезни.
Симптомами полиомиелита могут стать следующие состояния:
- насморк и кашель;
- снижение аппетита;
- ощущение заложенности в носоглотке;
- чрезмерная утомляемость организма;
- повышение температуры тела;
- болевые ощущения в животе;
- повышение чувствительности кожных покровов;
- острая дыхательная недостаточность;
- паралич мимических мышц;
- паралич гладких мышц кишечника;
- мигрень и миалгия;
- признаки интоксикации организма;
- лихорадочные состояния;
- двигательные нарушения разных частей тела;
- головные боли разной интенсивности;
- паралич отдельных групп мышц;
- повышенная мышечная утомляемость.
Развиваться полиомиелит может в легкой, сложной форме и стадией паралича. Симптоматика в первом случае будет напоминать ОРВИ, во втором – менингит. Стадия паралича может сопровождаться признаками разной интенсивности, но осложнениями всегда являются болевые ощущения в суставах и мышцах, а также развитием атрофии мышечной ткани.
Диагностика

Диагностика полиомиелита в большинстве случаев сопровождается многочисленными затруднениями.
Причиной позднего выявления заболевания становится неоднозначность симптоматики и преобладание индивидуальных особенностей детского организма.
На фоне ОРВИ, гриппа, менингита или кишечных инфекций выявить факт заражения ребенка практически невозможно. При выявлении полиомиелита обязательно проводится дифференциальная диагностика с данными заболеваниями.
Методами диагностики заболевания являются следующие процедуры:
- методы ИФА;
- выделение вируса в фекалиях и слизи носоглотки лабораторными методами;
- люмбальная пункция спинномозговой жидкости;
- электромиография;
- методы РСК;
- серологические методы;
- ПЦР;
- исследование цереброспинальной жидкости.
Как лечить?
Специальной методики лечения полиомиелита не разработано. Терапия проводится симптоматически и может включать в себя использование медикаментов различных категорий, некоторых народных средств, а также дополнительных процедур, осуществляемых в медицинских учреждениях.
Медикаменты при полиомиелите ребенку назначаются в соответствии с индивидуальной клинической картиной состояния его здоровья. Специальных препаратов, способных избавить от инфекции, не существует. Использование определенных лекарственных средств необходимо для облегчения общего состояния ребенка и восстановления работоспособности поврежденных функций его организма. Составлять медикаментозной терапии должен только врач.
![]()
средства для нормализации состояния нейронов (Диакарб);- нейрометаболиты (Актовегин);
- глюкокортикоиды (Преднизолон);
- препараты, восстанавливающие нервно-мышечную передачу (Дибазол, Галантамин);
- интерфероны (Реальдирон, Виферон);
- обезболивающие средства (Парацетамол – в таблетках, сиропе, суспензии);
- препараты для сосудов (Трентал);
- дегидратационные препараты (Фуросемид);
- противовоспалительные средства (Ибупрофен – в сиропе или суспензии).
Рецепты народной медицины можно использовать только в качестве дополнения к основной терапии. Некоторые из них помогают улучшить общее состояние ребенка, но полностью восстановить нарушенные функции организма такими способами невозможно. Если после применения методов альтернативной медицины симптомы полиомиелита начали усиливаться, то необходимо прекратить их использование и обязательно обратиться к врачу для обследования ребенка.
Примеры народных средств:
- сок алоэ (ежедневно ребенок должен принимать по столовой или чайной ложке сока алоэ, длительность курса составляет десять дней, можно повторять терапию после небольших промежутков времени);
- свежий вишневый сок (в небольших количествах сок вишни должен присутствовать в ежедневном рационе ребенка, противопоказанием является наличие аллергической реакции);
- настой чистотела (чайную ложку сухой травы залить стаканом кипятка, принимать настой ребенок должен три раза в день по одной чайной ложке);
- оливковое масло (спину и позвоночник ребенка надо несколько раз в день смазывать данным продуктом).
Диета при полиомиелите зависит от формы заболевания и сопутствующей симптоматики. Инфекция может провоцировать запор, диарею, отклонения в работе системы пищеварения или иные нарушения организма ребенка. Рацион малыша должен включать в себя максимальное количество полезных продуктов. Для составления специального графика питания рекомендуется проконсультироваться со специалистом.
Особенности диет при разных формах полиомиелита:
![]()
при паралитической форме заболевания (сопровождается запором) в рационе ребенка должны преобладать свежие овощи и фрукты, рыба и мясо нежирных сортов, кисломолочные продукты, а также масла любых разновидностей;- при абортивной форме патологии (сопровождается диареей) в меню должны присутствовать паровые котлеты, мясные пюре, творог, рисовый отвар, отварная рыба, небольшое количество овощей и достаточное количество жидкости для восполнения ее потери при диарее;
- при любой форме инфекции рацион питания ребенка должен быть полноценным, сбалансированным и включать в себя только полезные продукты.
Лечение осложнений полиомиелита может включать в себя многочисленные процедуры. Главной их целью является восстановление функционирования пораженных участков центральной нервной системы. Специалисты могут назначить не только общие оздоровительные процедуры, но и хирургическое вмешательство. Ребенок с установленным диагнозом полиомиелита должен находиться под контролем врачей.
Дополнительно могут использоваться следующие методики:
- экстренная вакцинация;
- ЛФК;
- ортопедический массаж;
- наложение гипсовых повязок на пораженные конечности;
- хирургическое вмешательство;
- тепловые процедуры;
- парафиновые процедуры;
- УВЧ;
- резекция костей;
- сухожильно-мышечная пластика.
Что советует доктор Комаровский?

Доктор Комаровский является сторонником обязательного проведения вакцинации детей против полиомиелита.
Педиатр обращает внимание родителей на низкую эффективность терапии данного заболевания.
Препараты могут иметь временный эффект и только снизить симптоматику. Через некоторое время возникнет риск проявления инфекции в обостренной форме. Избежать негативных последствий в данном случае будет крайне сложно.
На основании мнения доктора Комаровского можно сделать следующие выводы:
- вакцинация ребенка должна проводиться обязательно (прививка ОПВ обладает минимальным риском развития побочных эффектов);
- вирус, вызывающий полиомиелит, устойчив не только к перепадам температур, но и действию антибиотиков;
- пребывание ребенка в антисанитарных условиях, отсутствие личной гигиены, употребление загрязненных продуктов питания повышают риск заражения вирусом.
Что делать не рекомендуется?
Главным запретом при полиомиелите у детей является использование самолечения. С момента диагностирования заболевания ребенок должен находиться под контролем специалистов. Неправильная терапия, преждевременное прекращение курса лечения или использование сомнительных методик могут стать причиной необратимых последствий. К их числу относится не только инвалидность ребенка, но и большой риск угрозы для его жизни.
Профилактические меры
Основной мерой профилактики полиомиелита у детей является своевременная вакцинация. Дополнительно родителям необходимо уделять особое внимание рациону питания ребенка, его образу жизни, состоянию здоровья и уровню защитных функций его организма. Полностью исключить заражение полиомиелитом невозможно, но при наличии определенных условий вирус может не причинить вреда детскому организму.
Меры профилактики включают в себя следующие рекомендации:
- полноценная обработка продуктов питания, присутствующих в меню ребенка;
- укрепление иммунитета ребенка регулярными прогулками на свежем воздухе, активным образом жизни, корректировкой рациона и приемом витаминных комплексов;
- употреблять ребенок должен только кипяченую воду;
- соблюдение правил гигиены и создание условий для ребенка, отвечающим санитарным нормам;
- своевременная вакцинация (в соответствии с обязательным графиком);
- полноценное и своевременное лечения любых заболеваний.
Прививка от болезни
Прививка является единственным способом защиты от полиомиелита, но вакцинация от такого заболевания имеет некоторые особенности и может сопровождаться осложнениями. Побочные эффекты могут быть опасными для жизни ребенка и по своей интенсивности не отличаться от последствий полиомиелита.
Данный нюанс является одной из главных причин отказов родителей от проведения вакцинации детей. Первая прививка делается ребенку в три месяца, вторая – в 4,5 месяцев и третья – в шесть месяцев. Затем процедуры повторяются в 18, 20 месяцев и в 14 лет. Действие вакцинации сохраняется в течение десяти лет.
Осложнениями у детей после прививки от полиомиелита могут стать следующие состояния:
- рвота, тошнота и общая слабость организма;
- заболевания желудочно-кишечного тракта;
- головные боли, нарушение сна и раздражительность ребенка;
- интоксикация организма и повышение температуры тела;
- болевые ощущения в области мышц и суставов;
- внутренние кровотечения;
- пневмония;
- анафилактический шок и отек Квинке;
- судорожные состояния и лихорадка;
- увеличение лимфатических узлов;
- симптомы крапивницы.
Существует два вида вакцинации от полиомиелита – оральная и инактивированная форма. В первом случае процедура проводится с использованием капель. Жидкость попадает в организм ребенка через рот. Во втором случае вакцинация осуществляется внутримышечно или подкожно. Для проведения процедур используются разные препараты, каждый из которых имеет свои особенности и определенный процент риска развития осложнений.
Вероятность заражения полиомиелитом от привитого ребенка теоретически возможна. Однако ключевую роль играет состояние здоровья взрослого человека. Существует определенная группа лиц, которые наиболее подвержены заражению инфекцией. Риск инфицирования, не привитого взрослого, снижается, если у него нет дефицита иммунитета.
Повышают риск заражения взрослого от привитого ребенка, следующие факторы:
- ВИЧ-инфекции;
- врожденный иммунодефицит;
- период химиотерапии при онкологических заболеваниях;
- критичное снижение защитных функций организма;
- курс приема иммунодепрессантов.
Создать максимально эффективную защиту детского организма от полиомиелита практически невозможно. Специалисты отмечают, что бессимптомная форма патологии развивается в большинстве случаев у детей с хорошим иммунитетом. Риск осложнений при таком факторе снижается до минимального уровня. Данный нюанс является подтверждением необходимости внимательно относиться к состоянию защитных функций организма ребенка и регулярного их укрепления.
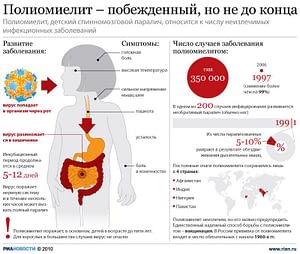
Полиомиелит (болезнь Гейне-Медина) – это опасное вирусное заболевание вследствие инфицирования человека полиовирусом. Группа высокого риска заболеваемости – дети до 7 лет. Характеризуется высокой контагиозностью (передачей возбудителя через непосредственный контакт или предметы обихода) особенно в межсезонный период. Заражение вирусом вызывает глубокое поражение двигательных клеток серого вещества спинного мозга, что обуславливается необратимыми процессами атрофирования в области спины, верхних и нижних конечностей (спинномозговой паралич). Болезнь классифицируется по МКБ-10 под кодами А80-А80.9 как неизлечимая патология центральной нервной системы.
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус P oliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки). 
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем — немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.

Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: у стойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей — полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
![]()
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.


Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G , по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
Лечение полиомиелита

На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.

При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит — вакцинация
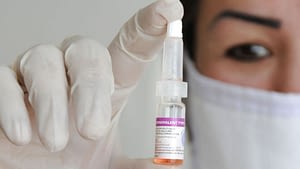
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
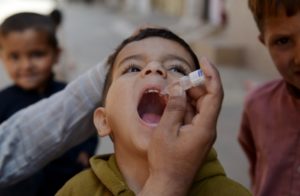
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.

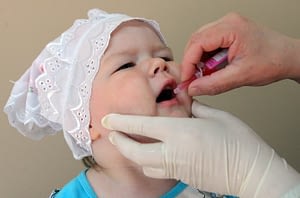
Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).

Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
Читайте также: