Поражение малоберцового седалищного нерва

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Седалищный нерв (n. ischiadicus) является длинной ветвью крестцового сплетения, содержит нервные волокна нейронов, расположенных в сегментах спинного мозга LIV - SIII. Формируется седалищный нерв в полости малого таза около большого седалищного отверстия и покидает ее через подгрушевидное отверстие. В этом отверстии нерв располагается более латерально; выше и кнутри от него идут нижняя ягодичная артерия с сопровождающими ее венами и нижний ягодичный нерв. Медиально проходит задний кожный нерв бедра, а также сосудисто-нервный пучок, состоящий из внутренней поповой артерии, вен и полового нерва. Седалищный нерв может выходить через надгрушевидное отверстие или непосредственно через толщу грушевидной мышцы (у 10 % лиц), а при наличии двух стволов - через оба отверстия. Вследствие такого анатомического расположения между грушевидной мышцей и плотной крестцово-остистой связкой седалищный нерв нередко может подвергаться сдавлению на этом уровне.
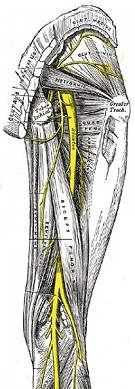
По выходе через щель под грушевидной мышцей (подгрушевидное отверстие) седалищный нерв располагается наружнее всех нервов и сосудов, проходящих через это отверстие. Нерв здесь находится почти на середине линии, проведенной между седалищным бугром и большим вертелом бедра. Выходя из-под нижнего края большой ягодичной мышцы, седалищный нерв лежит в области ягодичной складки вблизи широкой фасции бедра. Ниже нерв прикрыт длинной головкой двуглавой мышцы и располагается между ней и большой приводящей мышцей. На середине бедра длинная головка двуглавой мышцы бедра располагается поперек седалищного нерва, также он находится между двуглавой мышцей бедра и полуперепончатой мышцей. Деление седалищного нерва на большеберцовый и общий малоберцовый нервы чаще происходит на уровне верхнего угла подколенной ямки. Однако нередко нерв делится более высоко - в верхней трети бедра. Иногда нерв разделяется даже вблизи крестцового сплетения. В этом случае обе порции седалищного нерва проходят отдельными стволами, из них большеберцовый - через нижний отдел большого седалищного отверстия (подгрушевидное отверстие), а общий малоберцовый нерв - через надгрушевидное отверстие, или он прободает грушевидную мышцу. Иногда не от крестцового сплетения, а от седалищного нерва отходят ветви к квадратной мышце бедра, близнецовым и внутренней запирательной мышцам. Эти ветви отходят либо в месте прохождения седалищного нерва через подгрушевидное отверстие, либо выше. В области бедра от малоберцовой части седалищного нерва отходят ветви к короткой головке двуглавой мышцы бедра, от большеберцовой части - к большой приводящей, полусухожильной и полуперепончатой мышцам, а также к длинной головке двуглавой мышцы бедра. Ветви к трем последним мышцам отделяются от основного ствола нерва высоко в ягодичной области. Поэтому даже при довольно высоких повреждениях седалищного нерва не нарушается сгибаине конечности в коленном суставе.
Полуперепончатая и полусухожильная мышцы сгибают нижнюю конечность в коленном суставе, несколько ротируя ее внутрь.
Тест для определения силы полуперепончатой и полусухожильной мышц: обследуемому, находящемуся в положении лежа на животе, предлагают согнуть нижнюю конечность под углом 15° - 160° в коленном суставе, ротируя голень внутрь; обследующий оказывает сопротивление этому движению и пальпирует напряженное сухожилие мышц.
Двуглавая мышца бедра сгибает нижнюю конечность в коленном суставе, ротируя голень наружу.
Тесты для определения силы двуглавой мышцы бедра:
- обследуемому, находящемуся в положении лежа на спине с согнутой в коленном и тазобедренном суставах нижней конечностью, предлагают согнуть конечность в коленном суставе под более острым углом; обследующий оказывает сопротивление этому движению;
- обследуемому, находящемуся в положении лежа на животе, предлагают согнуть нижнюю конечность в коленном суставе, несколько ротируя ее кнаружи; обследующий оказывает сопротивление этому движению и пальпирует сокращенную мышцу и напряженное сухожилие.
Кроме того, седалищный нерв обеспечивает иннервацию всех мышц голени и стопы ветвями, которые отходят от стволов большеберцового и малоберцового нервов. От седалищного нерва и его ветвей отходят ветви к сумкам всех суставов нижних конечностей, включая тазобедренный. От большеберцового и малоберцового нервов отходят ветви, обеспечивающие чувствительность кожи стопы и большей части голени, кроме внутренней ее поверхности. Иногда задний кожный нерв бедра спускается до нижней трети голени, и тогда он перекрывает зону иннервации большеберцового нерва на задней поверхности этой голени.
Общий ствол седалищного нерва может поражаться при ранениях, травме с переломом костей таза, воспалительных процессах в области тазового дна и ягодицы. Однако наиболее часто этот нерв страдает по механизму туннельного синдрома при вовлечении в патологический процесс грушевидной мышцы.
Механизмы возникновения синдрома грушевидной мышцы сложные. Измененная грушевидная мышца может сдавливать не только седалищный нерв, но также другие ветви SII-IV. Следует также учитывать, что между грушевидной мышцей и стволом седалищного нерва располагается сосудистое сплетение, относящееся к системе нижних ягодичных сосудов. При его сдавливании возникают венозный застой и пассивная гиперемия влагалищ ствола седалищного нерва.
Синдром грушевидной мышцы бывает первичным, вызванным патологическими изменениями в самой мышце, и вторичным, обусловленным ее спазмом или внешним сдавленней. Нередко этот синдром возникает после травмы крестцово-подвздошной или ягодичной области с последующим образованием спаек между грушевидной мышцей и седалищным нервом, а также при оссифицирующем миозите. Вторичный синдром грушевидной мышцы может возникать при заболеваниях крестцово-подвздошного сочленения. Эта мышца рефлекторно спазмируется при спондилогенном поражении корешков спинномозговых нервов. Именно рефлекторные влияния на мышечный тонус могут возникать при отдаленном от мышцы очаге раздражения нервных волокон.
Наличие спазма грушевидной мышцы при дискогенных радикулитах подтверждается эффектом при новокаиновых блокадах этой мышцы. После инъекции 0,5 % раствора новокаина (20-30 мл) боли прекращаются или значительно ослабевают на несколько часов. Это связано с временным уменьшением спастичности грушевидной мышцы и ее давления на седалищный нерв. Грушевидная мышца участвует в наружной ротации бедра при разогнутой в тазобедренном суставе нижней конечности, а при ее сгибании - в отведении бедра.
При ходьбе эта мышца напрягается при каждом шаге. Седалищный нерв, подвижность которого ограничена, во время ходьбы получает частые толчки при сокращении грушевидной мышцы. При каждом таком толчке раздражаются нервные волокна, повышается их возбудимость. Такие больные нередко находятся в вынужденном положении с согнутыми в тазобедренном суставе нижними конечностями. При этом возникает компенсаторный поясничный лордоз и нерв натягивается над седалищной вырезкой. Чтобы компенсировать недостаточную стабилизацию поясничного отдела позвоночника, подвздошно-поясничные и грушевидные мышцы переходят в состояние повышенного тонического напряжения. Это также может быть основой для возникновения синдрома грушевидной мышцы. Седалищный нерв в месте выхода из малого таза через относительно узкое подгрушевидное отверстие подвергается довольно сильным механическим воздействиям.
Клиническая картина синдрома грушевидной мышцы состоит из симптомов поражения самой грушевидной мышцы и седалищного нерва. К первой группе симптомов можно отнести:
- болезненность при пальпации верхневнутренней части большого вертела бедра (места прикрепления мышцы);
- палыпаторную болезненность в нижней части крестцово-подвздошного сочленения (проекция места прикрепления грушевидной мышцы к капсуле этого сочленения);
- пассивное приведение бедра с ротацией его внутрь, вызывающее боли в ягодичной области, реже - в зоне иннервации седалищного нерва на ноге (симптом Бонне);
- болезненность при пальпации ягодиц в точке выхода седалищного нерва из-под грушевидной мышцы. Последний симптом в большей степени обусловлен пальпацией измененной грушевидной мышцы, чем седалищного нерва.
Ко второй группе относятся симптомы сдавления седалищного нерва и сосудов. Болезненные ощущения при компрессии седалищного нерва грушевидной мышцей имеют свои особенности. Больные жалуются на чувство тяжести в нижней конечности или тупую, мозжащую боль. В то же время для компрессии спинномозговых корешков характерен колющий, стреляющий характер болей с распространением их в зоне определенного дерматома. Боли усиливаются при кашле, чихании.
Различить поражения пояснично-крестцовых спинномозговых корешков седалищного нерва помогает выявление характера выпадения чувствительности. При седалищной нейропатии происходит снижение чувствительности на коже голени и стопы. При грыже межпозвоночного диска с вовлечением корешков LV – SI-II имеется лампасовидная гипестезия. Истинные дерматомы LV - SI распространяются на всю нижнюю конечность и ягодичную область. При седалищной нейропатии зона сниженной чувствительности не поднимается выше коленного сустава. Расстройства движения также могут быть информативными. Компрессионная радикулопатия нередко вызывает атрофию ягодичной мускулатуры, чего обычно не бывает при поражении седалищного нерва.
При сочетании дискогенного пояснично-крестцового радикулита и синдрома грушевидной мышцы наблюдаются и вегетативные нарушения. В большинстве случаев на стороне поражения выявляется снижение кожной температуры и осцилографического индекса, которые повышаются после инъекции новокаина (0,5 % раствора 20 мл) в область грушевидной мышцы. Однако эти ангиоспастические явления трудно объяснить одной лишь седалищной нейропатией. Констрикторные влияния на сосуды конечностей могут исходить не только из сдавленного и ишемизированного ствола седалищного нерва, но также из подвергающихся подобному же раздражению нервных корешков. При введении новокаина в область нерва его блокада прерывает идущую из более высоких отделов нервной системы вазоконстрикторную импульсацию.
При поражении седалищного нерва на уровне бедра (ниже выхода из малого таза и до уровня деления на мало- и большеберцовый нервы) нарушается сгибание нижней конечности в коленном суставе из-за пареза полусухожильной, полуперепончатой и двуглавой мышц бедра. Нижняя конечность разогнута в коленном суставе вследствие антагонистического действия четырехглавой мышцы бедра. Приобретает особую характерность походка таких больных - выпрямленная нижняя конечность выносится вперед наподобие ходули. Активные движения в стопе и пальцах отсутствуют. Стопа и пальцы умеренно отвисают. При грубом анатомическом поражении нерва через 2-3 недели присоединяется атрофия парализованных мышц.
Постоянным признаком поражения седалищного нерва являются нарушения чувствительности по задненаружной поверхности голени, тылу стопы, пальцам и подошве. Утрачивается мышечно-суставное чувство в голеностопном суставе и межфаланговых суставах пальцев. Вибрационное чувство отсутствует на наружной лодыжке. Характерна болезненность пальпации по ходу седалищного нерва (в точках Балле) - на ягодице посередине между седалищным бугром и большим вертелом, в подколенной ямке и др. Важное диагностическое значение имеет симптом Ласега - болезненность в первой фазе его обследования. Исчезают ахиллов и подошвенный рефлексы.
При неполном повреждении седалищного нерва боли носят каузалгический характер, имеются резкие вазомоторные и трофические расстройства. Боли обладают жгучим характером и усиливаются при опускании нижней конечности. Легкое тактильное раздражение (прикосновение одеяла к голени и стопе) может вызвать приступ усиления мучительной боли. Стопа становится цианотичной, холодной на ощупь (в начале заболевания возможно повышение температуры кожи на голени и стопе, однако в последующем кожная температура по сравнению с температурой на здоровой стороне резко снижается). Это хорошо выявляется при исследовании нижних конечностей. Часто на подошвенной поверхности наблюдается гиперкератоз, ангидроз (или гипергидроз), гипотрихоз, изменение формы, цвета и роста ногтей. Иногда могут возникать трофические язвы на пятке, наружном крае стопы, тыльной поверхности пальцев. На рентгенограммах выявляется остеопороз и декалькацинация костей стопы. Мышцы стопы атрофируются.
Такие больные испытывают затруднение при попытке встать на носки и пятки, отбить стопой в такт музыке, поднять пятку, опираясь стопой на носок, и т. п.
Значительно чаще в клинической практике наблюдается поражение не самого ствола седалищного нерва, а его дистальных ветвей - малоберцового и большеберцового нервов.
Седалищный нерв делится несколько выше подколенной ямки на большеберцовый и малоберцовый нервы.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12]
Седалищный нерв (или нерв крестцового сплетения) – является самым толстым нервом в человеческом теле. Нерв выходит через щель грушевидной мышцы и спускается вниз к стопе, попутно разветвляясь на несколько частей – большеберцовый нерв, малоберцовый нерв, и еще четыре ветви, которые проходят через внутреннюю запирательную, верхнюю близнецовую, нижнюю близнецовую и квадратную мышцы бедра
Седалищный нерв обеспечивает связь между нервной системой, мышцами и кожей ног, бедер и спины.
Причины поражения седалищного нерва
Существует множество причин поражения седалищного нерва. К наиболее распространенным следует отнести грыжу спинного диска, которая встречается у 90% пациентов с диагностированным ишиасом. Оказывая давление на поясничный нерв, грыжа спинного диска становится причиной воспаления прилегающих тканей – мышц и связок, которые, в свою очередь, сдавливают седалищный нерв.
Спинальный стеноз – еще одно состояние, при котором наблюдается поражение седалищного нерва. В результате сужения поясничного отдела спинного мозга отмечается сдавливание нервных корешков поясничного сплетения, что проявляется симптомами ишиаса.
Пириформис-синдром обусловлен сдавливанием грушевидной мышцей седалищного и ягодичного нервов в большом седалищном отверстии таза. Пириформис-синдром встречается приблизительно в 10% пациентов, жалующихся на боли в ягодице и ноге.
Беременность – одна из наиболее распространенных причин поражения седалищного нерва. Вес растущего плода сдавливает седалищный нерв во время сидения и стояния матери. Вызванные этим осложнения не угрожают здоровью женщины и ее ребенка, но доставляют серьезные неудобства будущей маме, которой приходится мириться с онемениями и болями в ягодицах и ногах. Как правило, все симптомы пропадают сразу после родов.
Специфическое поражение позвоночного столба вследствие инфекций или образования злокачественных опухолей тоже может привести к защемлению седалищного нерва.
Еще одна причина ишиаса – воспалительные процессы в органах малого таза: тонкой кишке, мочевом пузыре или матке.
К наиболее распространенным причинам поражения седалищного нерва можно отнести травмы спины и ног, а также повреждение во время инъекции. В последнем случае поражение седалищного нерва обуславливается неправильным выполнением инъекции в ягодичную область. Такое осложнение чаще встречается у детей, а также у взрослых с дистрофией. В некоторых случаях оно моет быть вызвано использованием неправильно подобранной иглы.
Симптомы поражения седалищного нерва
Важно понимать, что симптомы могут варьироваться от человека к человеку и зависеть от того, что именно стало причиной поражения седалищного нерва. Тем не менее, к наиболее распространенным симптомам поражения седалищного нерва, которые встречаются практически у всех пациентов, можно отнести:
- стреляющую боль, которая зарождается в спине, движется к ягодице и вниз по задней части ноги.
- слабость мышц;
- онемение нижних конечностей;
- усиливающуюся во время стояния и сидения боль в ягодицах и ногах;
- трудности с контролем над ногами или стопами.
Диагностика поражения седалищного нерва
Чтобы подтвердить свою догадку, врач может отправить пациента на дополнительное обследование – рентгенографию, МРТ (магниторезонансную томографию) или КТ (компьютерную томографию).
Лечение поражения седалищного нерва
Лечение поражения седалищного нерва зависит от вызвавшей его причины. К примеру, врачи не практикуют лечение ишиаса у беременных, так как прием медикаментозных препаратов может навредить маме и ребенку больше, чем боль в конечностях.
В случае, когда лечение поражений седалищного нерва является приоритетным, врачи стремятся снять болевой синдром, а затем устранить его первопричину. Для этого могут использоваться нестероидные противовоспалительные препараты (к примеру, доступный без рецепта ибупрофен).
Широкое применение нашли мышечные релаксанты, снимающие спазм мышц и устраняющие болевой синдром, если он был вызван компрессией седалищного нерва мышцами.
Не менее эффективной считается и физиотерапия – правильно подобранные физические упражнения, дополненные сеансами массажа, облегчают боль, а в некоторых случаях позволяют полностью избавиться от проблем с седалищным нервом. Однако делать упражнения следует только в том случае, если это разрешено лечащим врачом.
Если вышеперечисленные методы себя не оправдали, врач может прибегнуть к эпидуральным инъекциям гормонов. Лекарство вводится как можно ближе к источнику боли и позволяет снять воспаление, а с ним и болевой синдром.
Если причиной ишиаса является грыжа, врач может прибегнуть к хемонуклеолизу пульпозного ядра межпозвоночного диска. Обязательным условием для этого типа лечения является целостность структуры мембраны диска. В ходе операции хирург вводит в область пораженного диска фермент хемопапаин, разжижающий структуры диска. Образовавшаяся в этом месте субстанция отсасывается, что приводит к уменьшению межпозвонкового диска и устранению грыжи.
Хирургическое лечение ишиаса считается нежелательным и применяться только в том случае, если все стандартные методы не дали никакого результата.
Разработан тест, который может определить рак на 4 года раньше
Болезни нервной системы
Общее описание
Поражение седалищного нерва (невропатия седалищного нерва) (G57.0) — это невоспалительное поражение седалищного нерва, возникающее в результате компрессии нерва на разных уровнях, проявляющееся болевым синдромом, парестезиями по задней поверхности голени и слабостью в ноге.
Этиология невропатии седалищного нерва: травма, компрессионные повреждения при длительной иммобилизации, ущемление нерва фиброзными тяжами, опухолями, гематомами, инъекционные повреждения (редко).
Средний возраст, в котором встречается патология — 40–50 лет. Характер поражения — односторонний.
Симптомы поражения седалищного нерва
Заболевание проявляется жгучей болью и парестезиями по задней поверхности голени и стопы, слабостью в ноге в течение нескольких месяцев, лет. Постепенно появляется онемение на задней поверхности голени, стопы; нарастает слабость в пальцах стопы.
При объективном осмотре пациента выявляют парестезии по задней поверхности голени, в стопе (60%), болезненность при пальпации по ходу нерва в точках Валле (70%), болезненность при пальпации в области подгрушевидного отверстия с иррадиацией боли по ходу седалищного нерва (65%), симптомы Ласега (60%). Гипестезия в нижней части голени и по наружному краю стопы встречается в 35% случаев. Слабость мышц голени, стопы — в 40–50%. Снижение или выпадение ахиллова рефлекса — в 75%. Трофические изменения голени и стопы — в 30%. При приведении и внутренней ротации согнутой в коленном и тазобедренном суставах ноги возникает боль в ягодичной области.
 |  | 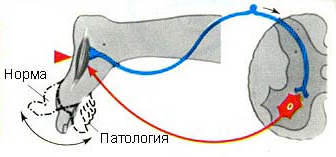 |
| Точки Валле (2) | Симптом Ласега (1 фаза — при поднятии вверх выпрямленной ноги происходит натяжение седалищного нерва — возникает боль; 2 фаза — при сгибании ноги в коленном суставе натяжение нерва уменьшается — исчезает или уменьшается болевой синдром) | Снижение или выпадение ахиллова рефлекса |
Диагностика
- Рентгенография поясничного отдела позвоночника (остеохондроз поясничных позвоночных сегментов).
- Магнитно-резонансная томография поясничного отдела позвоночника.
- Радикулопатия L5-S1.
- Опухоль или гематома в области малого таза.
- Аневризма подвздошной артерии.
Лечение поражения седалищного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Применяются антиоксиданты, вазоактивные препараты, метаболиты, нестероидные противовоспалительные препараты, витамины, миорелаксанты. Показаны физиолечение, массаж, постизометрическое расслабление, новокаиновые и гидрокортизоновые блокады.
Имеются противопоказания. Необходима консультация специалиста.





- Ксефокам (нестероидное противовоспалительное средство). Режим дозирования: для купирования острого болевого синдрома рекомендуемая доза внутрь составляет 8-16 мг/сут. за 2-3 приема. Максимальная суточная доза — 16 мг. Таблетки принимают перед едой, запивая стаканом воды.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Тизанидин (миорелаксант центрального действия). Режим дозирования: внутрь начальная доза не должна превышать 6 мг в сутки в 3 приема с постепенным увеличением на 2-4 мг с интервалом от 3-х до 7 дней. Оптимальный терапевтический эффект достигается при дозе от 12 до 24 мг/сут. на 3-4 приема через равные промежутки времени.
- Мидокалм (миорелаксант центрального действия). Режим дозирования: внутрь, после еды, не разжевывая, запивая небольшим количеством воды, начиная с 50 мг 2-3 раза в день, постепенно повышая дозу до 150 мг 2-3 раза в день.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Рекомендации
Рекомендуется консультация невролога/нейрохирурга.
Общие сведения
Поражение седалищного нерва (n. Ischiadicus) воспалительного генеза — достаточно часто встречаемая мононевропатия нижних конечностей, особенно среди лиц старшей возрастной группы (50-70 лет). Показатели заболеваемости варьируют на уровне (20-25 случаев/100 тыс. населения), чаще встречается у лиц мужского пола, особенно в группах, чья работа связана со значительными физическими нагрузками. Как правило, невропатия седалищного нерва является односторонней. Зачастую это заболевание обозначают термином ишиалгия, невралгия или нейропатия седалищного нерва, ишиас.
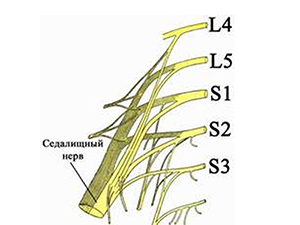
Чаще всего ишиалгия имеет дискогенное происхождение (вертеброгенная ишиалгия), т.е. образуется в ответ на дистрофически-дегенеративные изменения в пояснично-крестцовом отделе позвоночника, а именно, сдавливание выпячивающимся межпозвонковым диском волокон нерва при выходе их из позвоночного столба в составе спинномозговых корешков (поясничный остеохондроз, спондилез пояснично-крестцового отдела, опухоли и травмы позвоночника). При этом, компрессии может подвергнуться любой из 5 нервных корешков или сдавливаться одномоментно несколько спинномозговых корешков. Однако компрессия и последующее воспаление седалищного нерва могут быть обусловлены и экстравертебральными факторами. По мкб-10 ишиас классифицируется кодом M-54.3.
В целом, воспаление седалищного нерва имеет доброкачественное течение и поддается лечению, однако, у почти 28% пациентов на протяжении двух последующих лет возникает рецидив. В ряде случаев седалищная невропатия может надолго снижать трудоспособность пациента и даже быть причиной его инвалидизации.
Патогенез
Первично боль возникает из-за компрессии нервных волокон при выходе их из позвоночного столба в составе спинномозговых корешков. Компрессия седалищного нерва может происходить и на более низком уровне — между спазмированной грушевидной мышцей и крестцово-остистой связкой. В ответ на боль и раздражение спинномозговых корешков/оболочек седалищного нерва, возникает асептическое воспаление в мягких тканях и защитный мышечный спазм, что и усиливает болевой синдром при ишиалгии.
Классификация
В основу классификации ишиаса положен этиологический фактор, в соответствии с которым выделяют:
- Первичный (симптоматический) ишиас — первично поражается непосредственно седалищный нерв/его производные.
- Вторичный ишиас — первично возникают заболевания/механическое раздражение тканей, прилегающих к нерву с последующим переходом патологического процесса с них непосредственно на седалищный нерв.
По топической классификации выделяют верхний, средний и нижний ишиас.
Причины
Причины воспаления седалищного нерва можно разделить на две группы:
- Вертеброгенная патология (остеохондроз, травмы/опухоли, деформация/дегенерация межпозвоночных дисков, спондилез, искривления позвоночника и возрастные изменения в нем, межпозвоночные грыжи и стеноз пояснично-крестцового отдела позвоночника).
- Вневертебральные факторы (синдром грушевидной мышцы, переохлаждения организма, инфекционно-воспалительные заболевания урогенитальной зоны, статическая/динамическая перегрузка мышц поясницы и таза, избыточная масса тела, беременность, сидячий образ жизни). Воспаление n. ischiadicus может также развиваться на фоне различных инфекционных заболеваниях (ВИЧ-инфекции, туберкулезе, герпетической инфекции, кори, скарлатине). Возможно токсическое поражение нерва как при экзогенных интоксикациях (наркомании, отравлении мышьяком, хроническом алкоголизме) и при нарушении метаболических процессов в организме (при подагре, сахарном диабете, диспротеинемии и др.).
Симптомы воспаления седалищного нерва
Наиболее патогномоничным симптомом неврита седалищного нерва является боль в области поясницы/крестца и ниже по ходу пораженного нервного ствола. Чаще локализуется в области ягодицы, распространяясь по задней поверхности бедра сверху вниз с выраженной иррадиацией по наружно-задней поверхности голени и стопы (до кончиков пальцев). Как правило, пациенты характеризуют ишиалгию как чрезвычайно интенсивный простреливающий/пронизывающий болевой синдром, в ряде случаев не дающий возможности самостоятельно передвигаться. Также, пациенты жалуются на парестезии/онемение на заднелатеральной поверхности голени и участках стопы.
Объективно симптомы ишиалгии дополняются снижение мышечной силы (парез) двуглавой, полусухожильной/полуперепончатой мышцы, что затрудняет сгибание ноги в коленном суставе. При этом характерным является преобладание тонуса мышцы-антагониста (четырехглавой мышцы бедра), что приводит к положению нижней конечности в состояние разогнутого коленного сустава. Поэтому, для таких больных является типичной ходьба в положении с выпрямленной ногой, то есть, нога для следующего шага при ее переносе вперед не сгибается в колене. Характерен также парез стопы и пальцев ног, отсутствие/снижение ахиллова и подошвенного сухожильных рефлексов. При длительном течении заболевания симптомы ишиаса дополняются атрофией паретичных мышц.
Признаки невралгии седалищного нерва часто дополняются расстройствами болевой чувствительности, особенно в области заднелатеральной поверхность голени и стопы. Характерно ослабление мышечно-суставного чувства в суставах голеностопа и межфаланговых суставах. Типичной является боль при надавливании на точку места выхода n. ischiadicus на бедро (крестцово-ягодичную точку) и триггерные точки Гара и Валле. К характерным симптомам седалищной невропатии относятся положительные симптомы натяжения:
- Лассега (выраженная боль из положения лежа на спине при поднятии прямой ноги).
- Бонне (сильная простреливающая боль у лежащего на спине больного при пассивном отведении согнутой в тазобедренном и колене суставе ноги).
Реже невропатия n. ischiadicus сопровождается вазомоторными и трофическими изменениями (гиперкератоз, гипотрихоз, ангидроз, гипергидроз) на латеральной поверхности стопы, пятке и тыльной стороне пальцев, изменение роста ногтей. Вазомоторные нарушения проявляются цианозом и похолоданием стопы. Такие характерные симптомы позволяют определить и провести дифференциальную диагностику седалищной мононевропатии с пояснично-крестцовой радикулопатией уровня L5-S2 и плексопатией.
Анализы и диагностика
Диагноз устанавливается на основании характерной клинической картины и данных инструментального обследования (рентгенография, магнитно-резонансная и компьютерная томография позвоночника; электронейромиография).
Лечение воспаления седалищного нерва
Как лечить воспаление седалищного нерва и можно ли проводить лечение ишиалгии седалищного нерва дома? Прежде всего, ишиалгия, сопровождающаяся болью требует:
- полного покоя на протяжении нескольких дней при интенсивной боли;
- частичного ограничения двигательной активности при умеренно выраженной боли.

Принципами медикаментозной терапии являются купирование болевого синдрома, восстановление нормальной биомеханики движений. Основой патогенетического лечения ишиаса бедра является применение анальгетиков и НПВП, эффективно блокирующих механизмы продуцирования медиаторов воспаления (простагландинов) путем ингибирования фермента циклооксигеназы. С этой целью при невыраженном болевом синдроме могут назначаться анальгезирующие препараты — ненаркотические анальгетики (Седальгин, Парацетамол, Феназон, Метамизол). В случаях болей умеренной/выраженной интенсивности назначаются НПВС. К ним относят: Ибупрофен, Диклофенак, Кетопрофен, Мелоксикам, Нимесулид, Индометацин, Пироксикам и др.
При недостаточной эффективности препаратов этой группы и сильных болях может возникать необходимость в 1-2 разовом назначении наркотических анальгетиков (Трамал, Трамадол). Если невралгия седалищного нерва сопровождается стойким напряжением мышц и наличием миофасциальных болей облигатным компонентом терапии должен быть 2 недельный курс миорелаксантов (Баклофен, Толперизон, Тизанидин) или их назначение в комбинации с анальгетиками.
Предпочтительным является их парентеральное введение (уколы), однако, в качестве вспомогательного средства могут использоваться и мази/гели, содержащие противовоспалительный компонент — кетопрофен/диклофенак (мазь Индометацин, Кетопрофен гель, Фастум гель, Диклоран гель, Диклак гель, Кетопром гель, Вольтарен, крем Ибупрофен и др.). Необходимо понимать, что купировать боль за 2 дня, как многие желают, нереально. Длительность лечения составляет не менее 10 дней.
При проявившихся острых корешковых болей показана блокада триггерных точек для чего в паравертебральные точки на уровне пораженного ПДС вводится раствор лидокаина/новокаина с возможным добавлением раствора гидрокортизона и витамина В12 (цианокобаламина). В тяжелых случаях растворы вводятся в эпидуральное пространство.
Как лечить ишиас седалищного нерва при отсутствии/слабой эффективности НПВС? При недостаточной эффективности препаратов для купирования болевого синдрома могут назначаться коротким курсом (3-5 дней) кортикостероиды в инъекциях (Преднизолон, Дексаметазон, Депос). Повышения эффективности консервативного лечения можно добиться путем назначения терапевтически высоких доз витаминов группы В (Мильгамма, витамин В1, В6 и В12, Нейробион) и ускорять процессы регенерации нервных волокон.
Лечение неврита седалищного нерва при необходимости может включать назначение антигистаминных и десенсибилизирующих средств.
Какие уколы назначают для снижения сроков лечения? Медикаментозное лечение может быть расширено за счет назначения антиоксидантов (Альфа-липоевая кислота), репарантов, улучшающих трофику (Актовегин, Солкосерил), ингибиторов холинестеразы (Ипидакрин, Прозерин) и группы вазоактивных препаратов (Пентоксифиллин).
Как правило, длительный сильный болевой синдром является стрессором и способствует развитию невротических реакций, а иногда приводит и к депрессивным состояниям. Поэтому в комплексное лечение рекомендуется включать седативные препараты или транквилизаторы (Диазепам, Алпразолам), а в тяжелых случаях — антидепрессанты (Имипрамин, Амитриптилин, Мапротилин, Доксепин, Тразодон, Пароксетин и др.).
В период ремиссии для восстановления физиологически нормальной биомеханики движений используются классический, сегментарный и соединительнотканный миофасциальной массаж и специальные упражнения на растяжение/расслабление и укрепление мышц поясницы, таза, бедра и нижних конечностей. Показана гимнастика по Уильямсу, видео упражнений которой можно найти в интернете. Хорошие отзывы и высокую эффективность восстановления биомеханики движений обеспечивают йоговские упражнения, лечебное плавание, плавание брассом, тренинг на специальных тренажерах.
Лечение ишиаса в домашних условиях проводить безусловно можно согласно назначенному лечению врачом. Что касается лечения воспаление седалищного нерва народными средствами, то необходимо отметить, что народные средства (компрессы из натертого корня хрена, черной редьки, конского каштана, фитотерапевтические средства на основе скипидара, камфоры, горького перца и др.) не обладают необходимым уровнем эффективности и могут использоваться лишь в качестве вспомогательных методов.
Поэтому самостоятельное лечение ишиаса народными средствами в домашних условиях использовать в качестве основной терапии не рекомендуется, поскольку это может способствовать хронизации патологического процесса и стойкому нарушению двигательной активности.
Читайте также:


