Пороки развития нервной системы микроцефалия

- Причины возникновения болезни
- Клинические симптомы
- Диагностика
- Лечение

При микроцефалии у детей размеры головы при рождении меньше нормы
Причины возникновения болезни
Существует много факторов риска развития микроцефалии, но зачастую нельзя точно сказать, какие именно привели к возникновению болезни в каждом отдельном случае:
Вышеперечисленные причины не составляют полный список, так как ученым до сих пор не удалось выяснить, почему у здоровых родителей рождаются дети с микроцефалией.
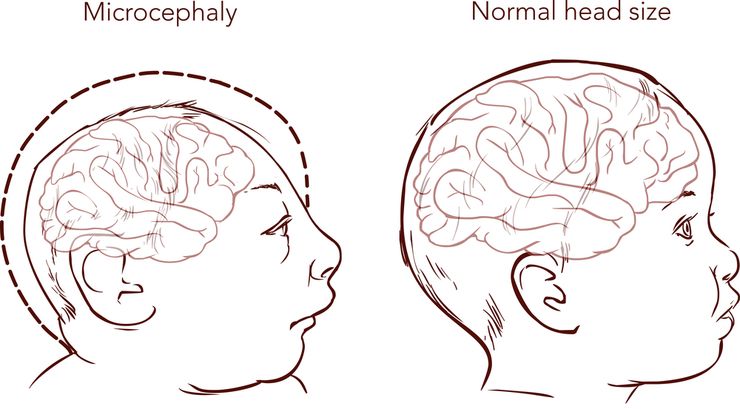
Основные симптомы микроцефалии у детей – уменьшение размеров головы и отставание в развитии
Клинические симптомы
Маленький размер головного мозга при микроцефалии чаще всего выявляется при осмотре, окружность головы больного ребенка значительно меньше, чем у здорового малыша, что проявляется визуально. Помимо маленького размера головы, можно заметить оттопыренные большие уши, выпуклые надбровные дуги на фоне узкого покатого лба.
К стандартному педиатрическому осмотру относится измерение размеров большого родничка, при данной патологии он полностью закрыт или имеет малые размеры. Мышечный тонус у таких детей снижен, из-за этого нарушается координация движений и часто возникает судорожный синдром.
Из-за задержки развития вес и рост ребенка отстают от значений, которые соответствуют возрасту. Дети гораздо позже учатся самостоятельно держать голову, еще позже – сидеть и ходить. За счет уменьшения в объеме лобной и височных долей мозга почти у всех детей развивается косоглазие и задержка развития и понимания речи, снижение остроты зрения и слуха, а также интеллектуальные нарушения. Но если признаки умственной отсталости выражены слабо, то такие дети способны обучаться, выполнять несложные поручения и самостоятельно обслуживать себя.
Последствия при тяжелом течении, неправильном уходе за больным ребенком могут быть следующими:
- детский церебральный паралич, или ДЦП, – совокупность признаков: нарушение двигательных функций и аномалии развития центральной нервной системы;
- гидроцефалия – процесс, характеризующийся скоплением жидкости в желудочках мозга с последующим сдавлением его структур;
- снижение продолжительности жизни из-за тяжелого поражения нервной системы;
- симптоматическая эпилепсия – многократные приступы с внезапным началом, потерей познания и судорогами.
В зависимости от тяжести течения болезни, развития ребенка и ухода за ним, выделяют две группы:
- к первой относятся дети, которым свойственны пассивное поведение, вялость, малоподвижность, безучастие ко всему окружающему;
- вторая группа больных микрокефалией эмоционально не стойчива, но такие дети приветливы, любят играть, учиться, более добродушные.
Благодаря правильному подходу к ребенку с таким диагнозом, некоторые дети с микрокефалией развиваются совершенно нормально, во взрослом возрасте у них наблюдаются минимальные отклонения от нормы.
Диагностика
Для уточнения диагноза следует учитывать следующие диагностические критерии:
- маленькие размеры головы, которые не увеличиваются с возрастом;
- уплощенный затылок, скошенный лоб, выступающие уши;
- неврологические симптомы: нарушение мышечного тонуса, умственная отсталость, расстройство координации движений, судороги, косоглазие;
- задержка психоречевого развития;
- перенесенные родителями инфекции, образ жизни родителей;
- течение беременности и родов.
При исследовании крови и мочи больного ребенка никаких существенных изменений не будет выявлено.
Диагноз "микроцефалия" можно поставить еще внутриутробно. Для этого беременной женщине рекомендовано акушером-гинекологом в определенные сроки проходить ультразвуковое исследование с диагностической целью. С помощью УЗИ определяют размеры, в том числе и головы, а также могут заподозрить генетическую патологию и выявить аномалии развития.
После рождения ребенка микроцефалию можно выявить с помощью измерения окружности головы в первые 24 часа после рождения.
Инструментальные методы исследования:
- рентгенография черепа дает возможность провести дифференциальную диагностику с краниосиностозом;
- с помощью КТ и МРТ изучают структуру долей головного мозга;
- эхоэнцефалография позволяет оценить внутричерепное давление, внутренние размеры черепа;
- нейросонография проводится через родничок. С помощью данного ультразвукового сканирования оценивают состояние головного мозга.
Пациентов с микроцефалией во время роста и развития должны постоянно консультировать следующие специалисты:
- психолог – для контроля над психическим развитием;
- логопед – для правильной постановки речи;
- сурдолог – для оценки слуховых возможностей;
- физиотерапевт и врач-реабилитолог необходимы для назначения лечебных физических упражнений и физиотерапевтических процедур.
Лечение

Лечение микроцефалии подразумевает симптоматическую и поддерживающую терапию, а также особый уход за ребенком.
Этиотропного лечения микроцефалии не существует, именно поэтому важно соблюдать правила ухода за больным ребенком и лечить проявления болезни.
Медикаментозное лечение направленно на улучшение питания тканей мозга, устранение судорожного синдрома и психоэмоциональной неустойчивости.
Немедикаментозные методы и вторичная профилактика в виде лечебной физкультуры, трудотерапии, массажа необходимы для адаптации и социализации детей. Не игнорируйте посещение смежных специалистов, так как особый врачебный подход логопеда, психиатра будет способствовать правильному и более быстрому развитию малыша.
Самостоятельное лечение такого серьезного порока развития нервной системы не предполагается, так как это может усугубить состояние вашего ребенка. С микроцефалией важно постоянно наблюдаться у невролога и педиатра, так как именно они могут оценивать в динамике симптомы болезни, общее состояние малыша и его развитие.
Среди врожденных заболеваний детей наиболее тяжелыми становятся те, которые мешают нормальной работе нервной системы и развитию мозга. Человек практически в ста процентах случаев становится недееспособным, а ответственность за тяжкую судьбу ложится на его родителей. Сегодня поговорим о микроцефалии у детей – патологии, которую вызывают алкоголь, наркотики и отказ от прививок.
Микроцефалия (Код по МКБ-10 Q02)
Микроцефалия – это врожденный порок развития, при котором у ребенка значительно уменьшаются размеры черепа в то время как остальное тело развивается нормально. У младенцев это чаще всего сопровождается умственной недостаточностью из-за того, что мозг просто не может нормально развиться.
Это более серьезная, экстремальная форма болезни, при которой голова ребенка намного меньше нормы. Это может указывать на то, что мозг перестал развиваться в утробе матери из-за какого-либо повреждения.
Младенец с микроцефалией неизбежно будет страдать от задержки в развитии и целого букета сопутствующих болезней:
проблемы с речью;
умственная отсталость (сниженная способность к обучению, когнитивные нарушения). Тяжесть может варьироваться от легкой имбецильности до идиотии;
проблемы с координацией, движениями и равновесием;
трудности с питанием – например, проглатыванием пищи;
проблемы со зрением (от миопии до слепоты).
В целом, детям с микроцефалией требуется более тщательный уход и наблюдение врачей, чтобы отслеживать их развитие.
Продолжительность жизни с микроцефалией
Выживаемость при микроцефалии напрямую зависит от тяжести симптомов. Если нарушения развития незначительны, это не оказывает влияния на продолжительность жизни. Закономерно тяжелые неврологические и психические нарушения сокращают её. В среднем по статистике дети с микроцефалией живут от 12 до 15 лет.
Согласно статистике российского Минздрава, заболевание встречается в 1 случае на 15 тысяч новорожденных. Всем им присваивается группа I – III группа инвалидности (в зависимости от тяжести симптомов).
Большая часть причин микроцефалии у детей остается неизвестной. У некоторых её провоцируют генетические отклонения:
Синдром Эдвардса (трисомия по 18 хромосоме);
Синдром Патау (трисомия по 13 хромосоме);
Отсутствие фрагмента в пятой хромосоме (синдром кошачьего крика);
Синдром Прадера – Вилли (отсутствие отцовской копии участка хромосомы 15q11-13).
Другими факторами риска считаются инфекционные заболевания, перенесенные матерью во время беременности:
Микроцефалию также могут спровоцировать тяжелое недоедание матери, недостаток определенных питательных веществ. Влияют на эту патологию также алкоголь (провоцирует эмбриональный алкогольный синдром), употребление наркотиков или попадание в организм химикатов. Нарушение кровоснабжения мозга ребенка во время его развития после травмы – ещё одна причина болезни.
При планировании беременности вы должны обязательно проконсультироваться у своего гинеколога, как избежать серьезных пороков развития малыша. В частности, врачи не рекомендуют беременным выезжать на отдых за границу в тропические страны, где распространен вирус Зика.
Внутриутробная диагностика микроцефалии
Как правило, скрининг при помощи УЗИ проводится трижды в течение беременности: 10–15 недель, 20–25 недель, 30–34 недели.
Более достоверную клиническую картину поможет составить магнитно-резонансная томография, однако, делать её на ранних сроках беременности бесполезно.
Также существуют инвазивные способы диагностики микроцефалии у плода. Для этого потребуется взять анализ крови из пуповины (кордоцентез), либо пункцию амниотической оболочки (амниоцентез). С их помощью врачи могут определить, есть ли у будущего ребенка генетические аномалии. Как правило, на инвазивное вмешательство решаются, если микроцефалия была диагностирована на УЗИ.
При постановке точного диагноза скорее всего медики будут рекомендовать матери прервать беременность.
Диагностика микроцефалии после родов
Послеродовое диагностирование микроцефалии проводится путем измерения окружности головы новорожденного. Затем педиатр сравнивает её с демографическими стандартами по полу и возрасту. Минздрав рекомендует медицинским работникам использовать параметры измерений, которые использует Всемирная организация здравоохранения.
При микроцефалии окружность головы обычно меньше среднего на два стандартных пункта – так называемые standard deviation scores (SDS). Измерение может быть также обозначено в процентилях – так обозначают процентную долю детей, первичные параметры которых ниже заданного первичного показателя. При микроцефалии значение меньше 3-го процентиля, то есть меньше головы младенцев того же пола и возраста в норме.
Микроцефалию можно определить сразу после рождения ребенка. Хотя на окружность головы могут повлиять другие факторы (в частности, формирование черепа), измерения предписывается делать в первый день жизни ребенка, поскольку все справочные диаграммы окружности головы основываются на измерениях в первые 24 часа. Если же по каким-то причинам врачи не провели измерений в этот срок – в любом случае их нужно сделать как можно раньше.
При подозрении на микроцефалию у ребенка педиатр может направить его на более серьезное обследование – например, провести тест на МРТ. По структуре мозга можно определить – перенес ли младенец инфекцию во время беременности матери. Могут быть обнаружены и более глубокие сопутствующие проблемы.
Лечение микроцефалии
Лечения от микроцефалии не существует, поэтому вся помощь больным детям сводится к поддерживающей терапии. Дети с легкой степенью заболевания часто не испытывают каких-либо серьезных проблем со здоровьем и доживают до преклонного возраста. Однако при этом они всю жизнь страдают от умственной отсталости (олигофрении).
При более тяжелой форме младенцам потребуется специфическая поддерживающая терапия, направленная в основном на устранение сопутствующих проблем со здоровьем. Она может включать в себя:
массажные и ортопедические процедуры, гимнастику.
сочетание педагогических тренингов и физической нагрузки.
Есть также медикаментозные методы:
ноотропные препараты (улучшают циркуляцию кровообращения);
ангиопротекторы (лечение кислородного голодания мозга);

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Симптомы
- Формы
- Диагностика
- Что нужно обследовать?
- Лечение
- К кому обратиться?
- Прогноз

Микроцефалия - крайне тяжёлая неизлечимая патология, при которой отмечается недоразвитие черепа, недостаточное функционирование головного мозга, слабоумие и другие психоневрологические аномалии. Во многих случаях микроцефалия становится причиной развития олигофрении. Часто патология сочетается с другими пороками развития центральной нервной системы, спастическим параличем, судорогами.

[1], [2], [3], [4]
Код по МКБ-10
Эпидемиология
Частота заболеваемости составляет примерно два случая на десять тысяч новорождённых.

[5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Причины микроцефалии
Заболевание относится к врождённым порокам развития нервной системы.
К причинам развития микроцефалии относят радиоактивное воздействие на организм, внутриутробные инфекционные патологии, генетическую предрасположенность, токсические факторы, хромосомные аномалии. Причиной патологии может стать употребление будущей матерью алкогольных или наркотических веществ в период вынашивания ребёнка.

[17], [18]
Симптомы микроцефалии
- полное или частичное отсутствие мозолистого тела (нервных волокон, соединяющих правое и левое полушария).
- аномально широкие извилины головного мозга.
- очень узкие или тонкие извилины всего головного мозга или отдельных его сегментов.
- атипичная локализация тканей.
- лиссэнцефалия - сглаживание извилин коры больших полушарий головного мозга.
К внешним признаками микроцефалии относят непропорциональное соотношение размеров тела и черепа, преждевременное зарастание родничка.
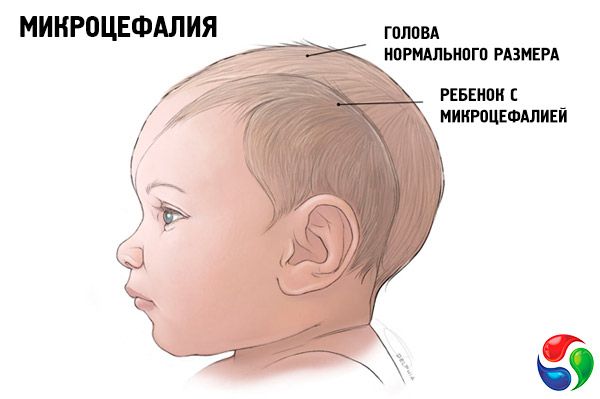
Микроцефалия у новорождённых проявляется в виде различных неврологических нарушений и приступов. Помимо отсталости в умственном развитии, отмечаются нарушения моторных функций, которые проявляются в дальнейшем. У новорождённых с микроцефалией объём черепа при рождении уменьшен и впоследствии он не увеличивается, хотя развитие лицевой части может соответствовать нормам. Вследствие этого размер головы не пропорционален размерам тела, лоб имеет пологую форму, кожные покровы головы сморщены. Со временем несоответствие размеров головы и тела становится всё более выраженным, показатели роста и веса при этом также значительно меньше нормы.
Формы
- Врождённая микроцефалия заключается в аномально маленьком развитии черепа и недостаточном развитии мозга на фоне нормальных размеров тела.
- Первичная микроцефалия развивается в результате травматических факторов на первом или втором триместре беременности.
- Вторичная возникает в результате негативных воздействий на плод на третьем триместре беременности, в процессе родов или в первые месяцы после рождения.
Вторичная микроцефалия возникает при негативном влиянии на плод вредных факторов на третьем триместре беременности, а также в процессе родов и в первые месяцы жизни. К таким факторам могут относиться инфекционные поражения плода, недостаток кислорода, травмы, употребление будущей матерью алкоголя или наркотиков. У больных, кроме недостаточного веса головного мозга, наблюдаются очаги разрушения (кисты, порэнцефалии), кровоизлияния, воспалительные процессы, участки дистрофии или некроза тканей. Желудочки мозга, как правило, расширены. На момент рождения диаметр головы может быть уменьшен не очень существенно, но в дальнейшем его развитие замедляется, череп приобретает асимметричные формы, отмечаются признаки ДЦП (детского церебрального паралича), сильно выражены признаки умственного недоразвития. Прогноз исхода заболевания неудовлетворительный.

[19], [20], [21], [22], [23]
Диагностика микроцефалии
Микроцефалия – одна из наиболее затруднительных для постановки диагноза в пренатальном периоде патология.
Уменьшение окружности головы взрослых до сорока восьми сантиметров и менее при массе головного мозга ниже девятисот-тысячи граммов позволяет говорить о диагнозе микроцефалии. Масса головного мозга у детей, страдающих микроцефалией, колеблется от двухсот пятидесяти до девятисот граммов. Окружность головы при этом составляет тридцать-сорок сантиметров. Однако зафиксированы случаи более низких показателей веса и объёма мозга.
Микроцефалия на УЗИ сложно диагностируется из-за отсутствия общих критериев этой патологии. Диагноз можно предполагать, если окружность головы плода уменьшена на 2 SD и 3 SD, изменение уровня соотношения диаметра головы и длины кости бедра меньше двух с половиной процентилей. Следует отметить, что иногда оценка результатов измерения окружности головы плода проблематична из-за отсутствия точных сведений о сроке беременности или из-за нарушения в формировании костной системы.

[24], [25], [26], [27], [28], [29], [30], [31], [32]
Часто задаваемые вопросы

Микроцефалия – это врожденный порок развития, характеризующийся уменьшением размеров головного мозга (и, вторично, черепа) в результате нарушения роста мозговой ткани во внутриутробном периоде. Микроцефалия может являться самостоятельным пороком развития или быть проявлением других генетических заболеваний (в данном случае речь идет об истинной микроцефалии), а также развиваться вследствие различных заболеваний матери, перенесенных во время беременности (ложная, вторичная микроцефалия). В любом случае данный недуг всегда сопровождается отставанием ребенка в умственном развитии (различной степени выраженности) и другими неврологическими симптомами.
Частота микроцефалии колеблется в пределах от 1:2000 до 1:10000 новорожденных. Истинная микроцефалия как самостоятельное заболевание встречается значительно реже и диагностируется у 1 из 50 тысяч детей, причем как у мальчиков, так и у девочек. Если же данный порок развития является проявлением другой наследственной болезни, его встречаемость в популяции обусловлена частотой основного заболевания.
Строение черепа и головного мозга
Первые зачатки нервной ткани появляются на 18 дне развития эмбриона и представляют собой нервную пластинку, состоящую из небольшого количества нервных клеток (нейронов). По мере развития эмбриона количество нейронов увеличивается, в результате чего из нервной пластинники формируются головной и спинной мозг, а также некоторые другие элементы нервной системы.
Нейрон представляет собой высокоспециализированную клетку, стоящую из тела и множества отростков, посредством которых он контактирует с сотнями и тысячами других клеток организма. Благодаря такой структуре обеспечивается основная функция нервной системы, заключающаяся в приеме и переработке информации, а также в регуляции деятельности всего организма. По одним нейронам (афферентным) информация (в виде нервных импульсов) поступает в головной мозг, где происходит ее обработка и формирование ответного нервного импульса, который по другим нейронам (эфферентным) направляется на периферию, ко всем органам и тканям.
Образование нейронов головного мозга начинается на раннем этапе эмбрионального развития и полностью заканчивается к моменту рождения ребенка, достигая в среднем 150 миллиардов нервных клеток. В течение жизни человека нейроны не способны делиться (размножаться), а только постепенно погибают за счет апоптоза (генетически запрограммированного процесса саморазрушения поврежденных, неправильно работающих клеток).
Условно головной мозг человека можно разделить на три отдела, каждый из которых отвечает за выполнение определенных функций.
В головном мозге выделяют:
- Большие полушария (правое и левое). Представляют собой высшие отделы головного мозга, состоящие из коры и подкорковых структур (таламуса, гипоталамуса и других). Кора больших полушарий содержит в себе нейроны, отвечающие за высшую нервную деятельность человека, то есть за формирование личности, процессы обучения и самопознания. Подкорковые структуры обеспечивают формирование инстинктивных поведенческих реакций (пищевых, половых и так далее), то есть определяют поведение человека в той или иной ситуации. Стоит отметить, что в нормальных условиях кора больших полушарий оказывает тормозящее влияние на подкорковые структуры, то есть сознание человека подавляет инстинктивные реакции.
- Ствол мозга. Входящие в него анатомические структуры (продолговатый мозг, мост, средний и промежуточный мозг) обеспечивают рефлекторную деятельность организма, а также обеспечивают связь между спинным и головным мозгом. Кроме того, в стволе мозга находятся различные нервные центры (дыхательный, сосудодвигательный и другие), обеспечивающие выполнение физиологических функций, не контролируемых сознанием (то есть человек дышит автоматически, не задумываясь об этом).
- Мозжечок. Небольшое структурное образование, располагающееся ниже затылочных долей больших полушарий и отвечающее за координацию движений и поддержание мышечного тонуса, а также за сохранение равновесия при сложных движениях (во время ходьбы, бега и так далее).
В черепе человека выделяют лицевую часть (включающую кости лица) и мозговую часть. Развитие костей мозговой части черепа происходит из особой эмбриональной ткани – мезодермы, которая окружает зачатки головного мозга с момента их образования.
В развитии костей черепа различают:
- Перепончатую стадию. На данном этапе мезенхима, окружающая будущий головной мозг превращается в мягкую перепончатую ткань, которая увеличивается одновременно с ростом ткани мозга.
- Хрящевую стадию. С 6 – 7 недели внутриутробного развития перепончатая ткань в области основания черепа начинает превращаться в более плотную хрящевую.
- Костную стадию. Начиная с 8 – 10 недели внутриутробного развития в хрящевом основании и в различных отделах крыши черепа появляются точки окостенения, представляющие собой начальные зоны разрастания костной ткани.
На черепе новорожденного определяют:
- Передний родничок (наиболее крупный). Располагается на стыке лобных и теменных костей и имеет форму ромба. Полностью закрывается (окостеневает) к 2 годам жизни ребенка.
- Задний родничок. Имеет форму треугольника и располагается в затылочной области на стыке затылочной и теменных костей. Зарастает ко 2 месяцу жизни.
- Боковые роднички. Парные, небольшие по размерам. Располагаются на боковой поверхности головы, несколько спереди (клиновидные) и сзади (сосцевидные) от ушных раковин. Зарастают ко 2 месяцу жизни ребенка.
Причины микроцефалии
Первичной считается микроцефалия, развитие которой произошло в результате наследования ребенком дефектных генов от одного или обоих родителей.
Генетический аппарат человека представлен 23 парами хромосом, находящихся в ядре каждой клетки человеческого организма (за исключением высокоспециализированных клеток, утративших способность к делению). Первые 22 пары называются соматическими хромосомами (аутосомами) и одинаковы как у мужчин, так и у женщин. 23 пара представлена половыми хромосомами, которые принято обозначать буквами латинского алфавита – X и Y. У мужчин она включает 1 хромосому Х и одну хромосому Y (XY), в то время как у женщины имеется 2 X-хромосомы (XX). Если при зачатии будущий плод получает X-хромосому от матери и такую же от отца – то родится девочка. Если же от отца наследуется Y-хромосома – родится мальчик.
Хромосома представляет собой 1 молекулу ДНК (дезоксирибонуклеиновой кислоты), содержащую в себе огромное количество генов, каждый из которых отвечает за определенные функции. Во время зачатия происходит слияние 23 отцовских и 23 материнских хромосом, в результате чего формирующийся эмбрион наследует генетические признаки от обоих родителей. Если один или оба из них имеют мутантные гены, ребенок может унаследовать их с определенной долей вероятности.
Генетически обусловленные заболевания могут наследоваться:
- По аутосомно-рецессивному типу. В данном случае дефектный ген располагается на одной из соматических хромосом и ребенок будет болен только в том случае, если унаследует дефектные гены от обоих родителей. Если же мутация имеется только у одного из родителей, то нормальный ген, полученный от второго, здорового родителя будет компенсировать дефект, в результате чего заболевание не проявится, а ребенок будет бессимптомным носителем дефектного гена.
- По аутосомно-доминантному типу. В этом случае ребенок будет болен даже в том случае, если унаследует всего лишь 1 дефектный ген от любого из родителей.
- По Х-сцепленному типу. В данном случае дефектный ген располагается на Х-хромосоме и может наследоваться как по рецессивному, так и по доминантному типу.
К самостоятельным формам микроцефалии относят:
- Синдром Пейна. Данное заболевание передается по рецессивному Х-сцепленному типу наследования, то есть проявляется только у мальчиков. Характеризуется недоразвитием больших полушарий, мозжечка и некоторых структур ствола мозга, а также клапанными пороками сердца. Проявляется судорогами (преимущественно в ногах) и выраженной умственной отсталостью.
- Синдром Джакомини. Семейная форма микроцефалии, проявляющаяся нарушением психического развития, судорогами и параличами.
- Синдрома Дауна. Характеризуется появлением лишней хромосомы в 21 паре и проявляется нарушением умственного развития, уменьшением размеров головного мозга и мозжечка и другими характерными симптомами.
- Синдрома Эдвардса. Характеризуется появлением лишней хромосомы в 18 паре. Дети с данным синдромом имеют маленький вес при рождении, головной мозг и мозжечок недоразвиты. Череп изменен (маленький или длинный и узкий), определяются аномалии развития лицевого скелета, внутренних органов и ног (преимущественно стоп).
- Синдрома Патау. Характеризуется появлением лишней хромосомы в 13 паре и проявляется низкой массой новорожденного, микроцефалией, аномалиями лицевого и черепа и внутренних органов.
- Синдрома кошачьего крика. Характеризуется дефектом хромосомы в 5 паре и проявляется низкой массой тела при рождении, микроцефалией и отставанием в умственном и физическом развитии, а также характерным плачем ребенка, похожим на кошачье мяуканье (из-за дефекта хрящей гортани).
- Синдрома Миллера-Дикера. Данное заболевание наследуется по аутосомно-доминантному типу и характеризуется дефектом в 17 хромосоме, который приводит к нарушению развития нейронов головного мозга в эмбриональном периоде. Мозг новорожденного уменьшен, лишен извилин. Отмечается задержка в умственном и физическом развитии, выраженная мышечная слабость и аномалии развития внутренних органов.
- Синдрома Прадера-Вилли. Характеризуется повреждением 15 хромосомы и проявляется задержкой в психомоторном развитии, различными аномалиями костей скелета и внутренних органов, микроцефалией.
- Фенилкетонурии. Наследственное заболевание, передающееся по аутосомно-рецессивному типу и характеризующееся нарушением метаболизма (переработки и использования) аминокислоты фенилаланина. Образующиеся при этом токсические вещества (фенилэтиламин и другие) оказывают повреждающее действие на центральную нервную систему самой беременной женщины, а также угнетают процесс роста и развития головного мозга у плода.
В отличие от истинной, ложная микроцефалия развивается в результате воздействия неблагоприятных факторов в период эмбрионального развития плода, когда происходит закладка и формирование структур головного мозга. Генетический аппарат родителей при этом не нарушен.
Вторичная микроцефалия может быть обусловлена:
- Вирусными заболеваниями (краснухой, цитомегалией, корью).Вирусы представляют собой микрочастицы ДНК. Попадая в организм беременной, они легко проникают через плацентарный барьер, поражая развивающийся плод. Чем раньше произошло поражение, тем выше вероятность наличия пороков развития у будущего ребенка.
- Токсоплазмозом. Данное заболевание вызывается токсоплазмами – паразитами, попадающими в организм беременной женщины при употреблении зараженного и плохо обработанного мяса. Если плод не погиб во внутриутробном периоде (что встречается довольно часто), он рождается с различными дефектами центральной нервной системы и других органов.
- Злоупотреблением алкоголем. Этанол, входящий в состав всех алкогольных напитков, практически беспрепятственно проникает через плацентарный барьер из крови матери в организм плода. Так как ферментные системы печени плода недостаточно развиты, этанол и его токсические продукты обмена (такие как ацетальдегид) могут длительно циркулировать в крови, вызывая повреждение клеток на молекулярном уровне. Наиболее тяжелым проявлением алкогольной интоксикации плода является фетальный алкогольный синдром, характеризующийся аномалиями развития внутренних органов и умственной отсталостью.
- Злоупотреблением наркотиками. Наркотические препараты также могут проникать через плацентарный барьер и оказывать повреждающее действие на плод. Кроме того, длительное их употребление приводит к истощению организма матери, в результате чего формирующийся плод не получает достаточного количества питательных веществ, необходимых для нормального развития.
- Приемом некоторых медикаментов. Прием медикаментов, противопоказанных при беременности (например, противоопухолевых препаратов, таких как бусульфан, колхицин), может привести к аномалиям развития (из-за нарушения процессов клеточного деления), в том числе к микроцефалии.
- Воздействием радиации. Радиация представляет собой поток ионизирующего излучения, которое при контакте с живыми клетками вызывает многочисленные мутации в их генетическом аппарате. У взрослого человека данное повреждающее действие в определенной степени компенсируется защитными системами организма, которые уничтожают мутировавшие клетки и замещают их нормальными. У плода такие механизмы развиты незначительно. Кроме того, в период эмбрионального развития происходит максимально интенсивный рост всех тканей организма, поэтому повреждающее действие радиации может привести к необратимым изменениям в головном мозге.
- Голоданием. Для нормального роста и развития плода необходимо достаточное поступление питательных веществ и микроэлементов из организма матери. Если же мать длительное время голодает либо не принимает достаточного количества белковой пищи (белок является важным структурным элементом живых клеток), органы плода не могут развиваться нормально, что чревато возникновением врожденных патологий и дистрофий.
- Внутриутробной гипоксией плода. Данное патологическое состояние возникает при различных заболеваниях (таких как фетоплацентарная недостаточность) и характеризуется недостаточной доставкой кислорода к тканям плода, что может привести к задержке его внутриутробного развития, умственной отсталости и возникновению различных аномалий.
- Механическими травмами. Травмирование эмбриона на ранних стадиях беременности может привести к нарушению развития внутренних органов и головного мозга, часто несовместимому с жизнью.
Читайте также:


