Седалищный нерв при беременности кесарево

Радость ожидания ребёнка может омрачить острая боль в области спины. В период беременности такие болезненные ощущения тяжело переносятся не только физически, но и психологически.
Ишиас (источник боли) является специфическим заболеванием и требует тщательного лечения. Оно осложняется некоторыми ограничениями, учитывая состояние женщины.
Причины защемления у беременных
Матка, увеличиваясь в размере, начинает давить на окружающие внутренние органы и случается, что задевает седалищный нерв, проходящий по области поясницы. В третьем триместре ребёнок разворачивается и происходит защемление нерва, а это вызывает острую боль.
Кроме этого, частой причиной этого заболевания у беременных является смещение дисков, которые начинают сдавливать корешки нервов спинного мозга. При этом появляются болезненные ощущения в органах, так как иннервируются этими нервами.
Но будущие мамы часто страдают от неожиданных приступов ишиаса. Если у беременной повреждён хотя бы один позвонок, он обязательно вызовет воспаление или сам будет воздействовать на нерв.
Симптомы

Иногда бывает, что ишиас у беременных можно спутать с другими заболеваниями. Поэтому нужно знать симптомы, присущие только ишиасу. Главным симптомом является боль со следующими параметрами:
- Пронзающий характер боли. Её можно назвать острой или стреляющей.
- Боль захватывает область ягодиц, бёдра, подколенную ямку и даже голень. Случается, что болезненные ощущения разливаются по поверхности всей ноги. А в пояснице возникают сразу или сначала отсутствуют.
- В зависимости от формы заболевания, боль бывает хроническая или проявляется приступами.
- Болезненность различной силы. Иногда почти не ощущается, но в другом случае, любое движение сопровождается нестерпимой болью.
- Боль всегда только на одной стороне.
Неврологические отклонения при ишиасе:
- Изменение чувствительности кожного покрова голени (кроме внутренней поверхности) и стопы.
- Появляется нарушение мышечных движений бедра.
- Из-за длительного неудобного положения меняется мышечный тонус конечностей и области поясницы. Беременные начинают искать комфортное положение с минимальной болью и стараются её сохранить как можно дольше.
- Нарушение движений ведёт к атрофии задних мышц бедёр и голеней.

Диагностические симптомы:
- Сухая кожа.
- Тонкие и ломкие ногти.
- Развитие остеопороза (разрушаются кости голени).
- Изменяет цвет кожного покрова, в связи с изменением просвета сосудов.
- Нарушение потоотделения.
- Тонкая кожа начинает напоминать папирус.
Беременные остро ощущают боль, которая часто парализует нижнюю зону спины. Движения становятся затруднительными, так как болезненные ощущения очень острые.
Лечение
Что делать для лечения ишиаса во время беременности? Этот вопрос весьма сложен, так как некоторые методы диагностики и лекарственные препараты противопоказаны.
- специальные гели и мази;
- некоторые лекарственные средства (стероиды и анальгетики);
- физиотерапию;
- лечебный массаж;
- ЛФК.

В виде местного лечения назначают спиртосодержащие раздражители для усиления кровообращения. Мази и гели являются спасением, так как они действуют локально, быстро впитываются и на плод не оказывают никакого воздействия. Они делятся на группы:
- хондопротекторы – снимают защемление (Терафлекс, Хондроксид);
- разогревающие – улучшает кровообращение (Финалгон, Капсикам).
Существуют специальные упражнения, помогающие снять боль:
- Обязательно 10 приседаний каждый день. Так, поддерживается тонус ножных мышц. Но если трудно, можно опираться о спинку стула.
- Встать у стены и коснуться её поясничным отделом. Расслабиться и потом повторить. Данное упражнение позволяет растянуть и расслабить спинные мышцы.
- Лежа на спине медленно разводить ноги с задержкой в 15 секунд.
- В том же исходном положении вытягивать поочерёдно ноги вперёд (тянуть пятку).
- Лечь набок и поднимать верхнюю ногу (не меньше 7 раз).
Профилактика

Обязательно следует внести коррективы в свою жизнь, иначе болезнь вернётся:
- смотреть за осанкой и рекомендуется использовать бандаж;
- пешие прогулки;
- обувь без высоких каблуков;
- спать на кровати с жестким покрытием.
Если соблюдать все необходимые правила, то болезнь не только отступит, но и никогда о себе не напомнит.
Причины возникновения болей в спине и эффективные упражнения в видео:
Гарантии по устранению ишиаса при беременности, к сожалению, не существует. Но если женщина не будет пренебрегать специальными упражнениями, соблюдать все рекомендации врача и следить за рационом, то ишиас будет переноситься значительно легче, так как организм будет всегда в тонусе.
В процессе беременности женский организм испытывает большие нагрузки. В первую очередь это отражается на состоянии позвоночного столба, так как значительно возрастает вес, который женщина носит на себе круглосуточно. Поэтому на поздних сроках нередки такие осложнения, как защемления нервных окончаний и связанные с этим болевые ощущения.
Седалищный нерв подвергается ущемлению довольно часто, поскольку именно на тазовую область приходится наибольшая нагрузка. Специфика лечения во время вынашивания ребенка заключается в том, что уменьшить напряжение в седалищной области не представляется возможным, а многие методы не применимы ввиду вероятного вреда для развивающегося плода.
Защемление седалищного нерва при беременности
Возрастание риска сдавливания седалищного нерва, входящего в состав крестцового сплетения, обусловлено значительным увеличением размеров и массы матки, отчего находящиеся рядом органы вынуждены сдвигаться в стороны. Все это давит на сосудистую сеть таза и расположенные там нервные окончания. Сдавливание и нарушение кровоснабжения приводит к воспалению и расстройству иннервации, которое может проявляться в том числе и болевым синдромом.
Важно: кроме того, причиной ишиаса может стать межпозвонковая грыжа. Это довольно серьезное заболевание, требующее комплексного лечения. Поэтому в случае возникновения симптомов болезни необходимо безотлагательно обратиться к специалисту.
Симптомы
В случае воспаления седалищного нерва наблюдаются следующие симптомы:
- болезненность по ходу седалищного нерва, то есть она может ощущаться от поясницы до ступни;
- боль может быть как постоянной, так и периодически возникающей;
- характер болей – резкий стреляющий или жгучий;
- нарушение иннервации конечности на пораженной стороне, проявляющееся онемением, покалыванием и слабостью;
- расстройство двигательной активности на стороне поражения.
Важно: во время подготовки к родам следует еще более внимательно отнестись к своему состоянию, поэтому при возникновении болезненных симптомов важно провести своевременную диагностику и начать подходящие лечение.
Причины воспаления и лечение у женщины
Основной упор при лечении защемления седалищного нерва у беременных делают на немедикаментозные методы: массаж, гимнастику, рефлексотерапию и другие. Однако в некоторых случаях без лекарственных средств бывает не обойтись, например, при сильно выраженном болевом синдроме. Тогда важно подбирать терапию с учетом состояния женщины, чтобы не навредить ребенку.
Если будущей матери требуется именно традиционное воздействие, следует знать, какие препараты можно применять и в каких случаях. Системно действующие нестероидные противовоспалительные лекарства (НПВС) при беременности противопоказаны, поэтому в основном применяются местные обезболивающие.
В качестве местнодействующей терапии беременным прописывают различные мази, гели и свечи. Особенностью таких лекарств является то, что они действуют направленно и не распространяются по всему организму, а следовательно, не способны навредить плоду.
Мази и гели для избавления от боли при защемлении у беременных подразделяются на местнораздражающие и хондропротекторы:
- местнораздражающие препараты действуют за счет разогревания области, на которую они наносятся, вследствие чего улучшается кровоснабжение больного места (Финалгон, Капсикам и другие);
- хондропротекторные средства улучшают состояние хрящей и связок, за счет чего могут способствовать восстановлению поврежденных структур (Терафлекс, Хондроксид и прочие).
Кроме этого, применяются и обезболивающие препараты в форме свечей, которые применяют ректально. Таким образом при беременности прописывается, например, Диклофенак.
Блокады местноанестезирующими препаратами назначаются будущим мамам в исключительных случаях, при сильно выраженной болезненности. При этом достигается противовоспалительный эффект и снятие мышечного спазма.
Блокады может проводить только врач. Он вводит в место ущемления растворы местных обезболивающих: Новокаина, Лидокаина, Дипроспана и т. д. Иногда назначается сочетательная блокада, когда вводят сразу несколько лекарственных средств, например, Новокаин (или Лидокаин) в сочетании с Диклофенаком для обеспечения противовоспалительного эффекта.
Важно: ни в коем случае нельзя осуществлять такие действия самостоятельно. Только врач может назначить его, предварительно взвесив все риски и необходимость применения таких препаратов.
Массаж при ишиасе у беременных включает воздействие не только на место поражения, но и на всю область протяжения седалищного нерва: крестец, ягодичные мышцы, бедра, голени и ступни. Курс такого массажа продолжается около 10 – 15 сеансов.
Важно: массаж может спровоцировать повышение маточного тонуса, поэтому и назначение, и сам массаж должен проводить только врач.
Важно: при усилении болей при проведении терапии или появлении новых симптомов воздействие прекращают немедленно.
Гимнастика в принципе полезна для беременных, поскольку женщина во время вынашивания, особенно на поздних сроках, менее подвижна, а гиподинамия пагубно сказывается на состоянии всего организма. Примеры рекомендуемых упражнений:
- Из позы на четвереньках поднимать таз, выгибая поясницу кверху, задерживаться в таком положении по 1 минуте, повторять 10 раз;
- Из положения стоя с широко расставленными ногами выгибать поясницу назад, отставляя таз (упражнение аналогично предыдущему, только из другого исходного положения), удерживать такое положение в течение 1 минуты, повторять 10 раз;
- Растяжка задних мышц бедра: из положения стоя поместить одну ногу перед собой на небольшое возвышение и медленно наклоняться к ней, задержаться в таком положении на 1 минуту, повторить 10 наклонов на каждую ногу.
Справка: при правильном выполнении гимнастические упражнения – еще и самый безопасный способ лечения ишиаса при вынашивании ребенка.
Йога помогает расслабить все мышцы и связки, что, безусловно, благотворно отражается на состоянии будущей матери. Кроме того, подобная практика полезна для психологического здоровья, так как способствует общему расслаблению благодаря сочетанию с дыхательными практиками. При ишиасе у беременных рекомендуется выполнять такие позы из йоги:
Важно: огромный плюс йоги для беременных с ишиасом – это отсутствие резких движений. Наибольший эффект достигается путем выполнения асан совместно со специальными дыхательными техниками.
Причины
В большинстве случаев к защемлению и воспалению седалищного нерва приводят травмы поясничной области, дегенерация хрящевой ткани со смещениями дисков (межпозвоночные грыжи), самих позвонков. Спровоцировать заболевание могут также вирусные инфекции, поражающие нервную ткань, воспаления органов малого таза, переохлаждение, интоксикация. Негативное влияние оказывают хронические заболевания, особенно подагра, ожирение, сахарный диабет.
Все перечисленные факторы могут вызвать ишиас у беременных, однако чаще всего поводом для защемления нерва является особое состояние женщины. Ущемляется седалищный нерв при беременности обычно на поздних сроках по следующим причинам:
- Набор веса, особенно если он превышает максимально допустимый для каждого месяца вынашивания. Повышенная нагрузка на спину и таз приводит к изменению анатомической формы позвоночного столба, сдавливая на выходе межпозвоночные нервы.
- Смещение центра тяжести из-за увеличенного живота, даже если общая масса тела находится в норме. Нередко усугубляет ситуацию ношение небезопасной для беременной обуви на высокой платформе или каблуке.
- Особенности гормонального фона, за счет которых организм подготавливается к родам. Например, размягчение хрящевой ткани тазовых костей, которое делает все соединения более подвижными, соответственно, уязвимыми, и может привести к смещению.
Дополнительно негативно сказывается на здоровье опорно-двигательного аппарата беременных естественное ограничение подвижности в последнем триместре. Женщине с большим животом гораздо труднее поддерживать необходимый уровень физической активности. В результате мышечный корсет позвоночника слабеет, поэтому не может поддерживать позвоночный столб, защищая его от травм.
Лечение народными средствами
Среди народных методов от ишиаса при беременности чаще всего применяют следующие:
- Разогревающие компрессы. Их делают, например, из пчелиного воска, который разогревают до мягкости, а после фиксируют на поясничной области при помощи полиэтиленовой пленки и теплой ткани. Другой рецепт компресса таков: смешать по 20 г цветков ромашки и листьев бузины, залить 1 стаканом кипятка. Спустя 30 секунд процедить, траву обернуть хлопчатобумажной тканью и приложить к пояснице, зафиксировав теплым платком на 6 часов.
- Растирания. Для этой цели можно смешать жидкий мед и редечный сок. Полученное средство втирают в пораженную область до 4 раз в сутки.
- Ванны. От болей поможет ванна с отваром дудника лесного (50 г травы залить 500 мл горячей воды, настаивать 2 часа, после в течение получаса держать на медленном огне). Ванну с таким отваром при очень выраженных болях можно принимать до 2 раз в сутки.
Важно: есть мнение, что принимать ванны беременным нельзя. Однако это не совсем так. Ванны позволительны, но только при выполнении некоторых условий: вода должна быть не горячей, а прохладной (оптимальная температура 30-36 градусов), длительность процедуры должна составлять не больше 10-15 минут, а область сердца не следует погружать в воду.
Как лечится в домашних условиях?
ЛФК позволяет устранить защемление седалищного нерва. Разрабатывать комплекс упражнений должен специалист с учетом периода беременности и индивидуальных показателей. Перечень упражнений для купирования боли в пояснице:
- Выгнуть таз в стоячем положении. Ноги расставить, слегка согнуть, руки поднять перед собой для баланса. Прогнуться, спину выгнуть немного вперед, через 5 секунд принять исходное положение.
- Опереться ногой на стул, спину держать прямо. Сделать медленный наклон, должно возникнуть ощущение растягивания мышц сзади на ноге. Постоять в такой позе 5 секунд, затем принять первоначальную позицию. Сделать по 10 подходов на обе ноги.
- Принять горизонтальное положение, выпрямить конечности, расслабиться. Двигаться вперед движением лопаток до изнеможения.
Контрастный душ помогает снизить боль. На поясницу нужно наливать теплую и прохладную воду поочередно. Слишком холодное или горячее воздействие температуры на организм не рекомендуется при беременности.
Рекомендации и указания
Большая часть мероприятий по избавлению от ишиаса у будущей матери должна быть направлена как раз на корректировку режимных моментов. Основные рекомендации по режиму беременной при защемлении седалищного нерва:
- в острый период следует придерживаться постельного режима, причем лежать лучше на твердой поверхности;
- со второй половины беременности не следует ложиться на спину во избежание затруднения кровообращения в тазовой области;
- для лечения ишиаса важна и правильная осанка, – достичь ее помогут расслабляющие техники и гимнастика – и постоянный самоконтроль;
- обувь тоже должна быть правильной: в ней должно быть максимально удобно, не должна создаваться дополнительная нагрузка. Поэтому от высоких каблуков во время вынашивания ребенка нужно отказаться, рекомендуемая высота каблука не выше 3 см.
Важно: дополнительную нагрузку на позвоночник дает и лишний вес, поэтому за этим параметром нужно тщательно следить, причем не только во время беременности.
Как правильно лечить недуг
Несмотря на то, что любую терапию беременным врачи назначают неохотно, лечить защемление седалищного нерва просто необходимо. Если гинеколог не может помочь будущей матери, следует посетить невропатолога. Ни в коем случае нельзя заниматься самолечением, делать некоторые упражнения и массаж, особенно на поздних сроках. Такое легкомысленное отношение к невропатии может спровоцировать преждевременные роды.
Невролог порекомендует беременной:
- медикаментозную терапию;
- специальные упражнения;
- ношение бандажа;
- курс массажа и мануальной терапии у опытного специалиста;
- отказаться от ношения обуви на высоких каблуках;
- спать на ортопедическом матрасе.
Во время приступа рекомендуется встать в коленно-локтевую позицию (на четвереньки) – обычно через 15 минут боль отступает. Хороший результат дают занятия йогой, гимнастика для беременных и плавание. Нужно чаще менять положение тела, больше двигаться.
Важно следить за прибавкой веса – она не должна быть слишком большой. Обязательно соблюдать диету, убрать из рациона вредные углеводы. В меню следует включить молочные продукты, фрукты и овощи, крупы, нежирное мясо.
В период обострения болезни беременной нужно придерживаться постельного режима. Не нужно лишний раз вставать с постели и провоцировать приступ. После терапии признаки ишиаса постепенно пройдут, однако до самых родов следует выполнять правила профилактики.
В большинстве случаев терапия ишиаса проводится в домашних условиях. Но если женщина испытывает сильные боли и с трудом передвигается без посторонней помощи, врачи настаивают на госпитализации. Основной целью лечения является уменьшение выраженности болевого синдрома: это достигается с помощью медикаментозных препаратов, компрессов, массажа и курса физиотерапии.
Для улучшения общего состояния женщине рекомендуется как можно меньше подвергаться воздействию стрессов и соблюдать диету с незначительными ограничениями. Прогноз при защемлении седалищного нерва благоприятный: после лечения в течение двух недель наступает ремиссия. Реже встречаются случаи перехода заболевания в хроническую форму с периодическими обострениями.
Предлагаем ознакомиться Варикоз и спиртовые компрессы
Защемление седалищного нерва при родах
Как правило, при возникновении защемления седалищного нерва в период вынашивания, после родов все приходит в норму. Но нередки и случаи, когда состояние женщины после родов не только не улучшается, но и усугубляется – возникает сдавление нерва и непосредственно при родах. Чаще всего сразу после родов женщина испытывает целый спектр болевых ощущений, а потому и не замечает симптомов защемления. А вот спустя несколько дней она обратит внимание на болезненность и затруднение при ходьбе.
При родах ущемление нервов происходит в связи с расхождением костей таза, что необходимо для пропускания ребенка наружу. Сдавление может возникнуть и когда кости таза возвращаются обратно. Также причиной этому может стать и чрезмерное мышечное напряжение и смещение позвоночных дисков.
Клинические проявления
Симптомы защемления седалищного нерва у беременных:
- боль в крестцово-поясничном отделе позвоночника, отдающая в ягодицы и ногу;
- боль, усиливающаяся при движении, чихании или кашле;
- изменение походки;
- затруднение изменения положения тела;
- сложности с разгибанием и отведением конечностей в стороны;
- чувство онемения и покалывания в конечности;
- бессонница;
- повышенная утомляемость;
- повышение температуры;
- нарушение работы некоторых внутренних органов.
Неконтролируемое мочеиспускание или дефекация, резкая невыносимая боль в районе копчика является признаком тяжелого заболевания и требует немедленной госпитализации.

Защемление седалищного нерва при беременности — распространённая проблема, с которой сталкивается каждая сотая женщина. Это состояние приносит будущей маме существенный дискомфорт и требует немедленного лечения. Помните, что не нужно пытаться подобрать средства для терапии самостоятельно: лучше показаться неврологу.
Расположение и функции седалищного нерва
Седалищный нерв — один из крупных нервных стволов, отходящих от крестцового сплетения. Он проходит внутри малого таза, выходя из неё в ягодичную область через отверстие под грушевидной мышцей рядом с бедренной костью. Далее нерв располагается под большой ягодичной мышцей, а затем направляется поверхностно в зону ягодичной складки. В верхней части подколенной ямки он делится на два крупных ствола: большеберцовый и малоберцовый нервы.
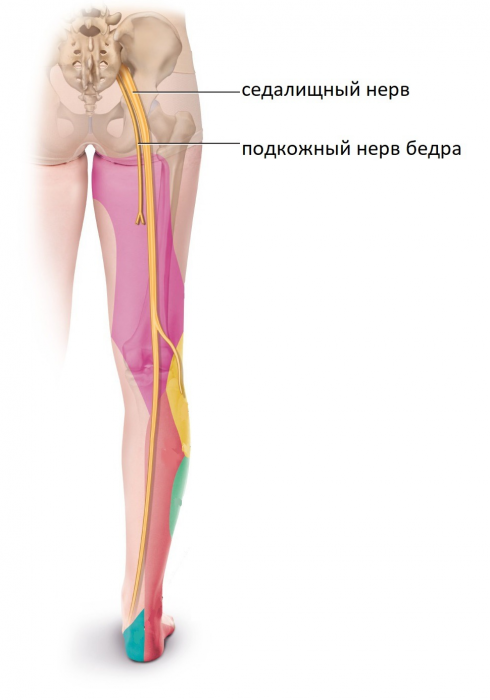
Седалищный нерв проходит глубоко под мышцами
Чаще всего защемление седалищного нерва (ишиас) образуется при его выходе из малого таза.
Седалищный нерв и его ветви участвуют в иннервации мышечных групп бедра, голени, ягодичной области. Этим объясняется возникновение различной по симптоматическим проявлениям клинической картины при ишиасе.
Почему происходит защемление седалищного нерва у беременных
В первом триместре беременности причины развития ишиаса такие же, как и у других людей. К ним относятся:
- хронические заболевания позвоночника (остеохондроз, грыжи межпозвоночных дисков, смещения дисков);
- травмы или операции позвонков поясничной области;
- нарушение техники безопасности при занятиях спортом;
- ожирение;
- малоподвижный образ жизни;
- нарушения осанки (сколиоз);
- сильное переохлаждение.
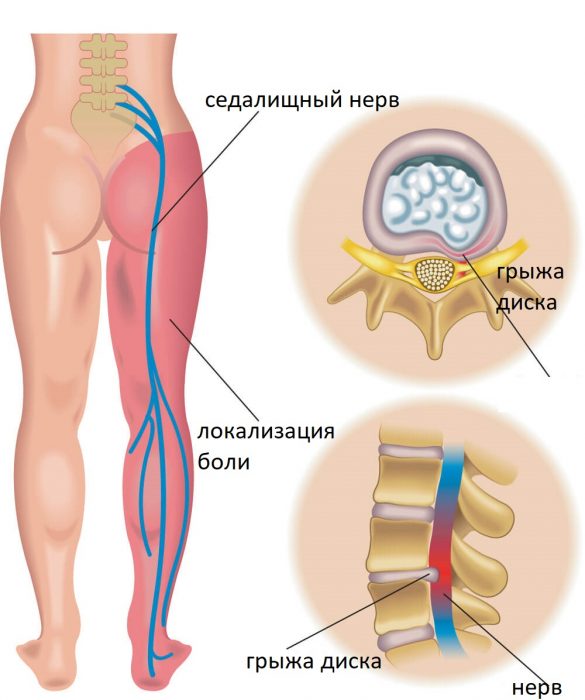
Одна из причин защемления нерва — грыжа межпозвоночного диска
Во втором и третьем триместре защемление седалищного нерва может возникнуть даже у здоровых женщин. Это напрямую связано с увеличением объёма матки в несколько раз: орган смещается кзади и оказывает сильное давление на область крестцового сплетения. Развитию ишиаса также способствуют крайне активные движения плода в утробе матери.
Увеличенная матка вызывает сдавление нервных стволов
Основные симптомы ишиаса у беременных
Чаще всего заболевание развивается остро: оно может быть связано с резким наклоном туловища или сгибанием конечности. Защемление седалищного нерва проявляется следующими симптомами:
- возникновение интенсивного болевого синдрома (боль носит стреляющий характер, усиливается в положении стоя);
- онемение задней поверхности бедра и голени;
- появление парестезий (жжения, ощущения мурашек);
- невозможность поднять больную ногу и согнуть её под углом 90 градусов;
- изменение походки (из-за неприятных ощущений беременная щадит пострадавшую конечность и прихрамывает).
Далеко не у каждой беременной женщины присутствуют все симптомы, характерные для защемления седалищного нерва. Когда я лежала в больнице, моей соседке по палате был поставлен такой диагноз, хотя она сама говорила, что не чувствует никакой боли: только лёгкое и незначительное жжение на внутренней поверхности бедра, а также снижение чувствительности голени. Женщина активно посещала сеансы физиотерапии и массажа, выполняла прописанные врачом упражнения и соблюдала диету. В течение недели её состояние полностью нормализовалось без приёма каких-либо лекарственных препаратов, восстановилась чувствительность, после чего беременную выписали.
Как правильно лечить недуг
В большинстве случаев терапия ишиаса проводится в домашних условиях. Но если женщина испытывает сильные боли и с трудом передвигается без посторонней помощи, врачи настаивают на госпитализации. Основной целью лечения является уменьшение выраженности болевого синдрома: это достигается с помощью медикаментозных препаратов, компрессов, массажа и курса физиотерапии. Для улучшения общего состояния женщине рекомендуется как можно меньше подвергаться воздействию стрессов и соблюдать диету с незначительными ограничениями. Прогноз при защемлении седалищного нерва благоприятный: после лечения в течение двух недель наступает ремиссия. Реже встречаются случаи перехода заболевания в хроническую форму с периодическими обострениями.
Во время беременности практически все вещества, попадающие в организм матери, влияют на ребёнка. Поэтому список разрешённых для использования обезболивающих препаратов крайне ограничен: медики рекомендуют применять только средства местного действия (свечи или мази). Таблетки и уколы используются исключительно при интенсивной боли. К медикаментам, которые могут быть назначены беременной при ишиасе, относятся:
- обезболивающие свечи: Парацетамол (1-й триместр), Вольтарен, ОКИ (оба препарата можно использовать до 3-го триместра);
- мази-анальгетики: Фастум-гель, Кетопрофен, Вольтарен (применять до 3-го триместра);
- витамины группы B, витамин C, Кальций Д3-Никомед (для укрепления иммунитета).
Для избавления от боли широко применяются средства местного действия — компрессы. В качестве основного сырья для приготовления рекомендуется использовать растения и травы: в отличие от медикаментозных препаратов они имеют меньше противопоказаний к назначению. Рецепты компрессов, применяемых для лечения ишиаса у беременных:
- Небольшой кусочек натурального пчелиного воска расплавьте на водяной бане до полужидкого состояния. Сформируйте из него тонкий блинчик, уложите его на область ягодицы. Сверху поместите слой из пищевой плёнки и нескольких махровых полотенец. Держите компресс около 20 минут: тепло способствует расслаблению мышц. Курс лечения состоит из 7 ежедневных процедур.
- 30 г листьев эвкалипта залейте 500 мл кипятка, настаивайте в течение часа. Пропитайте полученным средством марлю, отожмите её и положите на место максимальной болезненности, укутав сверху пледом или одеялом. Лежите с компрессом на протяжении часа: это позволит уменьшить неприятные ощущения, так как эвкалипт также обладает противовоспалительными свойствами. Курс лечения включает 10 процедур с интервалом между ними в один день.
- 4–6 чайных ложек соли растворите в 500 мл горячей воды. Смочите в этом растворе марлю или хлопковую тряпочку, отожмите и поместите на ягодичную мышцу или ногу, закрепив с помощью пищевой плёнки. Компресс нужно держать всю ночь: так вы сможете уменьшить боль. Необходимо повторять процедуру на протяжении 12 дней.
Правильно организованный рацион поможет укрепить организм женщины и восполнить потребность в основных питательных веществах и витаминах. Рекомендуется все блюда подавать в отварном, тушёном или запечённом виде: от жареной пищи лучше отказаться. Также не стоит злоупотреблять фастфудом, кофе и сладостями: они оказывают негативное влияние на обменные процессы.
Не забывайте ежедневно пить около двух литров воды: она выводит из организма токсины.
Что рекомендуется есть беременным пациенткам с ишиасом:
- свежие овощи, фрукты и зелень (они содержат много витаминов);
- молочные продукты и яйца (незаменимый источник кальция и жиров);
- красное мясо (говядину, свинину), птицу, рыбу (богаты животным белком и аминокислотами);
- любые каши и крупы (источник медленных углеводов);
- бобовые и гороховые;
- орехи и мёд.
При ишиасе облегчить боль можно с помощью лёгкого массажа. Рекомендуется, чтобы его проведением занимался профессионал (врач-физиотерапевт или массажист), но если у вас нет такой возможности, некоторые простые элементы выполняются в домашних условиях.
Самостоятельно сделать массаж (особенно во время беременности) невозможно: требуется проработка ягодичных мышцы. Поэтому стоит попросить ваших родственников или друзей о помощи.
В первом и втором триместре женщина лежит на животе, в третьем — занимает положение на здоровом боку. Массажисту необходимо найти несколько точек на больной стороне:
- ямочки в нижней части поясницы (их ещё называют ямками Венеры): если они плохо выражены, следует взять ориентир на 5–7 см выше ягодичной расщелины;
- выступ тазовой кости;
- точка под ягодичной складкой.
Их соединяют между собой таким образом, образуя воображаемый треугольник (можно использовать смывающийся маркер, чтобы не ошибиться). Далее массажист кулаком или локтем интенсивно массирует место ровно в центре треугольника на протяжении 3–5 минут. Надавливающие движения уменьшают выраженность боли, что приносит пациенткам облегчение. Проводить такую процедуру нужно 1 раз в день на протяжении недели.
Ванны оказывают расслабляющий эффект на спазмированные мышцы, что также помогает при защемлении седалищного нерва. Рекомендуется добавлять в воду специальную морскую соль, бомбочки и пену, которые помогут снять напряжение и рефлекторно уменьшить тонус мышц нижних конечностей.
Если вы подозреваете, что кроме защемления нерва присутствует воспалительный процесс, стоит отказаться от приёма ванны. Тепловые процедуры усиливают приток крови, в результате чего воспаление усиливается.
При приёме ванны беременным следует соблюдать следующие условия:
- температура воды не ниже 36 градусов и не выше 38;
- в ванне нужно провести не более 10–15 минут;
- обязательно наличие вентиляции (можно открыть дверь);
- после проведения процедуры нужно полежать на боку около 5 минут в расслабленном состоянии.

Ванны позволяют не только уменьшить боль от защемления нерва, но и снимают стресс
| Название процедуры | Как проводится процедура | Основные эффекты | Среднее количество необходимых сеансов | Ограничение по сроку беременности |
| Электрофорез с обезболивающими средствами и витаминами | На кожу ягодичной области накладывается прокладка с лекарственным веществом, на неё фиксируются электроды: так в организм вводится препарат под действием электрического тока | Уменьшение выраженности болевого синдрома | 7–10 | Нет |
| Фонофорез | В область расположения седалищного нерва наносится лечебная мазь с обезболивающим эффектом, после чего доктор проводит массаж ультразвуковым датчиком | Более глубокое проникновение медикаментозного средства в ткани | 8–12 | Только до второго триместра |
| УВЧ-терапия | В ягодичную область устанавливаются ручки аппарата, который генерирует высокочастотное магнитное поле | Рефлекторное расслабление мышц, улучшение кровообращения | 5–8 | До третьего триместра |
Чем опасно защемление седалищного нерва при беременности
Длительно существующий ишиас становится причиной развития не только постоянного дискомфорта и неприятных ощущений при ходьбе, но и более грозных осложнений. Во время беременности любой стресс и изменение самочувствия матери негативно сказываются на здоровье плода, что также необходимо учитывать. К самым распространённым осложнениям, которые возникают при защемлении седалищного нерва, относят:
- нарушение чувствительности по задней и внутренней поверхности бедра, голени;
- уменьшение подвижности повреждённой конечности;
- атрофические изменения мышц бедра (истончение и уменьшение объёма мускулатуры);
- замедление роста плода под действием стресса;
- повышение тонуса матки и увеличение активности движений ребёнка (как ответная реакция на сильный болевой раздражитель).
При ишиасе и сильно выраженной боли беременным пациенткам во время схваток гораздо тяжелее расслабиться и поддерживать ровное дыхание. Чтобы избавиться от неприятных ощущений, врачи могут предложить проведение эпидуральной анестезии (обезболивающее средство ставится в область поясничных позвонков). Родовая деятельность у пациенток с защемлением ничем не отличается от других женщин: при отсутствии иных заболеваний или патологий у матери и плода процесс заканчивается благополучно.
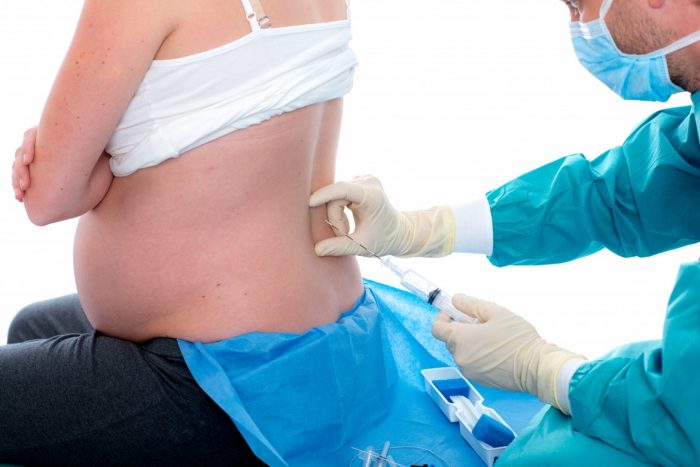
Эпидуральная анестезия позволяет избавиться от боли во время родов
Защемление седалищного нерва — это не повод для проведения операции кесарева сечения. Многие пациентки с таким диагнозом самостоятельно рожают здоровых детей.
Одна из моих знакомых на своём опыте столкнулась с проблемой защемления седалищного нерва, когда вынашивала второго ребёнка. Она пыталась лечиться дома с помощью массажа и народных примочек, но боль отступала лишь ненадолго. Врач прописал беременной посещение физиопроцедур и постановку компрессов, но она не регулярно соблюдала рекомендации. Во время родов женщина отказалась от проведения эпидуральной анестезии и родила ребёнка самостоятельно, без кесарева сечения. Она рассказывала, что в процессе схваток ни разу не вспомнила о защемлении: новая боль перекрыла отголоски старой. После выписки из больницы женщина вернулась к привычной жизни, при этом её больше не беспокоили симптомы ишиаса. Врачи предположили, что это напрямую связано с уменьшением размеров матки и снижением её давления на нерв.
Основные меры профилактики ишиаса во время беременности
Защемление седалищного нерва относится к разряду тех заболеваний, которые можно предотвратить заранее. Если вы не хотите подвергать угрозе своё здоровье и будущего ребёнка, нужно придерживаться следующих рекомендаций:
- правильно питайтесь: это поможет вам не набрать лишние килограммы, увеличивающие риск развития ишиаса;
- носите специальный бандаж для беременных: он помогает равномерно распределить нагрузку;
- больше ходите пешком, занимайтесь лёгкой гимнастикой и ведите активный образ жизни;
- следите за осанкой: искривление позвоночника относится к одной из причин защемления седалищного нерва;
- всегда одевайтесь по погоде: это позволит избежать переохлаждения;
- займитесь лечением хронических заболеваний позвоночника до планирования беременности.
Даже при проведении полного курса терапии защемление седалищного нерва может вернуться при следующей беременности. Чтобы избежать этого, врачи рекомендуют соблюдать правила профилактики и тщательно следить за своим состоянием. Бережное отношение к здоровью позволит свести негативные последствия к минимуму.
Читайте также:


