Седалищный нерв за что он отвечает
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
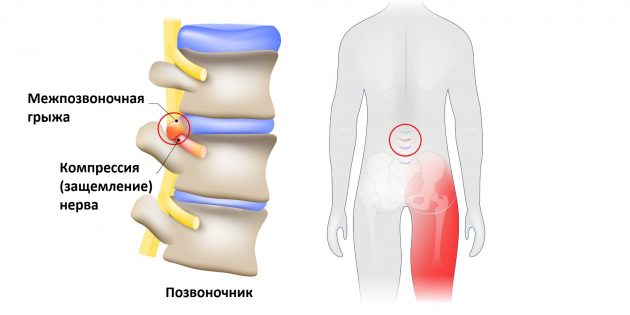
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
Если по какой-либо причине начал болеть седалищный нерв, то для его восстановления необходимо делать ряд упражнений, лечебный массаж, правильно питаться и иногда принимать специальные препараты вплоть до исчезновения симптомов. Он воспаляется чаще остальных из-за высокой чувствительности. Этот процесс называется ишиасом. Неврит, невралгия, воспаление и ущемление седалищного нерва – синонимы данной патологии. Подробнее о ее признаках, причинах и эффективных методах терапии далее.
Что такое седалищный нерв
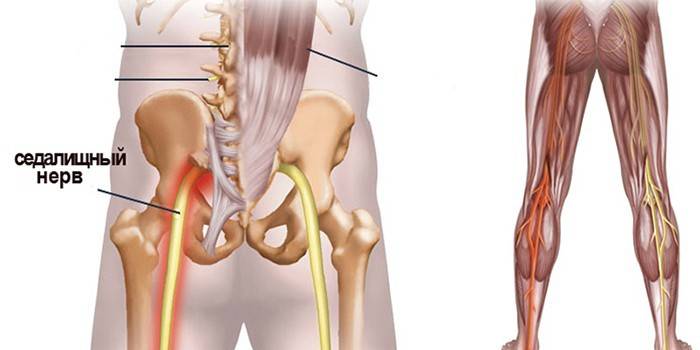
Так называют самый крупный нерв в организме человека. У взрослого его диаметр может достигать 1 см. Сам нерв является производным крестцового нервного сплетения, образованного тремя крестцовыми сегментами и двумя поясничными отделами спинного мозга. Проходит нервный ствол через большое седалищное отверстие, где прикрывается ягодичной мышцей. В этом месте и происходит защемление нерва и сдавливание корешков.
Где находится
Нерв берет свое начало в области малого таза у крестцового нервного сплетения, который проходит по задней поверхности бедра под ягодичными мышцами. Ствол тянется вплоть до подколенной ямки, проходя через подгрушевидное отверстие в тазу. Спускаясь по задней части бедра, нерв отдает несколько ветвей для иннервации тазобедренных суставов. На уровне подколенной ямки он разделяется на больше- и малоберцовые ветви (медиальную и латеральную). Они иннервируют мышцы бедра и голени, спускаясь до самой стопы.
Почему болит седалищный нерв
Перед тем как лечить воспаление седалищного нерва, необходимо определить причину патологического процесса. Глубокое расположение нерва не дает гарантии, что его не будет травмирован при внешних повреждениях. Причиной могут выступать и хирургические вмешательства, в результате которых развиваются отеки. Зажать нервную трубку способна опухоль. При попадании в нерв иголки от укола или отравляющего вещества тоже возникает воспаление. Существует еще ряд причин такой патологии. Нерв воспаляется в следующих случаях:
- остеохондроз поясничного отдела позвоночника;
- межпозвоночная грыжа;
- воспаления органов малого таза;
- инфекционные заболевания;
- синдром грушевидной мышцы;
- сильное переохлаждение организма, простуда, ОРВИ;
- попадание инфекций, из-за которых происходит острое воспаление мягких тканей около нерва седалищного;
- резкие движения или наклон;
- нарушение осанки;
- плоскостопие;
- защемление, или неврит седалищного нерва;
- опоясывающий лишай;
- чрезмерные физические нагрузки, приведшие к патологиям позвоночника или мышц;
- онкологические болезни;
- сахарный диабет;
- послеродовые травмы;
- беременность крупным плодом;
- отравление организма;
- артериальные тромбы.
- Пошаговые рецепты лучших кремов для торта Медовик
- Как собрать ртуть из разбитого градусника
- Как замариновать шашлык из курицы
Как болит
Поражение седалищного нерва может проявляться разными неприятными симптомами. Основной из них – приступ острой жгучей или колющей боли в пояснице и ягодицах, проявляющаяся интенсивнее на стороне воспаления. Еще сильнее она становится при физических нагрузках, во время поворота и наклонов. Если нерв воспалился, то в нижних конечностях наблюдается покалывание или спазмы. В лежачем состоянии у пациента возникает стреляющая боль в седалищном нерве.
Защемление седалищного нерва
Ишиас – так называют поражение нервных волокон. Его причинами могут выступать перечисленные выше. Из-за них происходит сдавливание нервных корешков. В результате они уже не могут нормально выполнять свои функции. Боль при ишиасе локализуется в пояснично-крестцовом отделе позвоночника и отдает в ногу. Она может быть слабой или совсем нестерпимой, что не дает ни нормально ходить, ни спать.
Симптомы
По ходу нерва происходит нарушение чувствительности: ощущаются мурашки, покалывание или онемение. Боль локализуется на задней стороне бедра, постепенно спускаясь к мышцам голени вниз. Если она слишком сильная, то пациент может даже упасть в обморок. Это происходит при ходьбе, сидении на жесткой поверхности или длительном нахождении в положении стоя. Другие симптомы воспаления при ишиасе:
- отек и покраснение кожи;
- повышенная потливость стоп;
- затруднение при попытке согнуть голень;
- повышение температуры;
- нарушение сгибания пальцев ног и поворота стопы.
Причины воспаления
Общей причиной возникновения заболевания является ущемление нервного волокна в позвоночнике. Это происходит из-за смещения или деформирования позвонков. Причинами проявления патологии являются:
- грыжа позвоночника;
- мышечный спазм из-за переохлаждения;
- травма позвоночника;
- опухоль;
- инфекционные заболевания;
- излишние нагрузки на позвоночник;
- остеохондроз.
Диагностика
Промежуточный диагноз врач может поставить уже при осмотре больного. На приеме невролог проверяет рефлексы пациента на ногах за счет постукивания молоточком. Наряду с этим врач изучает чувствительность кожи, чтобы оценить, насколько поражена нервная система. Для подтверждения диагноза могут потребоваться дополнительные процедуры, такие как:
- магнитно-резонансная томография;
- компьютерная томография;
- рентгенография;
- биохимические анализы в лабораторных условиях;
- осмотр хирурга, вертебролога, ревматолога.
Лечение седалищного нерва
Определенный метод, как лечить защемление седалищного нерва, выбирает только врач после постановки диагноза и выяснения причины воспаления. Терапия является комплексной, т.е. проводится сразу несколько мероприятий:
- прием препаратов из нескольких лекарственных групп, которые помогают избавиться от боли и воспаления;
- массаж для снятия мышечного напряжения и восстановления функций нерва;
- физиотерапию для уменьшения отечности и улучшения кровообращения;
- лечебную гимнастику для улучшение двигательной активности;
- диету, исключающую ухудшение состояния;
- иногда хирургическую операцию в виде блокады нерва или микродискэктомии, если консервативная терапия не приносит положительного результата.
Самыми эффективными при ишиасе являются нестероидные противовоспалительные препараты, купирующие действие фермента циклооксигеназа. Он отвечает за синтез простагландинов, которые выступают медиаторами воспаления. Одним из представителей группы этих лекарств является Диклофенак:
- выпускается в нескольких удобных формах – таблетки, гель, мазь, уколы, ректальные свечи;
- обладает жаропонижающим, обезболивающим, противовоспалительным эффектом;
- имеет не очень много противопоказаний;
- минусом является большой список побочных эффектов.
- Как сделать помпоны из пряжи быстро
- Тесто на беляши - пошаговые рецепты. Как приготовить вкусное тесто на беляши быстро и просто, видео
- Московский АСЦ-ДТИ - что это такое и какая организация. Заказные письма, извещения с кодом Московский АСЦ-ДТИ
Помимо противовоспалительных препаратов, врач может назначать лечение другими лекарствами, способствующими улучшению состояния больного. Основные из них следующие:
- Миорелаксанты. Эффективны в комплексе с противовоспалительными препаратами. Помогают снять воспаление и спазмы, благодаря чему получается освободить нерв. Хорошими отзывами пользуется Мидокалм. Быстро снижает тонус скелетной мускулатуры, может использоваться и при восстановлении после операции. Лекарство имеет немного противопоказаний, но характеризуется большим количеством побочных эффектов.
- Витамины группы В. Например, Мильгамма или Комбилипен. Эти средства нормализуют метаболизм в нервных клетках. Применяются они 10 дней внутримышечно, а по истечении острого периода – перорально в виде таблеток. Препараты практически не имеют противопоказаний, а побочные эффекты от них встречаются редко.
- Мочегонные. Необходимы для устранения отечности в области нервных корешков крестцового отдела. Из этой группы эффективным является Фуросемид. Главным минусом является большое количестве негативных реакций от препарата, поэтому его пациенту назначают с осторожностью.
- Мази и гели. Используются местно для снятия сильных болевых симптомов. Эффективным является Финалгон. Средство имеет местно-раздражающий и разогревающий эффект. Мазь нельзя при возникновении воспаления на коже. Плюсом является малое число противопоказаний.

Эту процедуру назначают уже после стихания острого воспалительного процесса. Массаж помогает повысить проводимость поврежденного нерва, улучшить кровообращение и лимфоотток. Результат – снижаются острые болевые ощущения, постепенно проходит гипертрофия мышц. Курс процедур массажа должен включать не менее 10 сеансов. После перерыва можно повторить цикл в качестве профилактики обострений.
Еще больший эффект от лечения будет при сочетании лекарств и массажа с физиотерапией. Она не влияет на причину ишиаса, но помогает облегчить состояние пациента, уменьшая его признаки. Хорошие результаты приносят такие процедуры, как:
- электрофорез со спазмолитиками, витаминами или миорелаксантами;
- фонофорез;
- магнитотерапия;
- парафиновые аппликации;
- ультрафиолетовое облучение;
- УВЧ, т.е. воздействие на организм высокочастотным электромагнитным полем.
Главное условие при ишиасе – не совершать резких движений. Все нужно выполнять не спеша, только так боль уменьшится. Особую пользу приносит растяжка и самые простые физические упражнения:
- Лечь на ровную поверхность, подогнуть ногу, в которой ощущается боль, в груди. Осторожно потянуть ее на себя, задержать положение на 30 секунд. Далее расправить ногу, полежать пару минут и сделать еще 2-3 подхода.
- Принять положение лежа на спине, ноги приподнять на высоту 0,3 м, затем в медленном темпе выполнять движения подобно езде на велосипеде на протяжении 30-60 секунд.
- Встать перед стеной, опереться на нее ладонями. Далее медленно сгибать руки в локтях, как при отжиманиях, а затем возвращаться в исходное положение. Выполнить 10-15 повторений.
При серьезных нарушениях работы органов малого таза приходится делать операцию. Чаще это касается случаев с патологиями межпозвоночных дисков. Операция называется микродискэктомией. С помощью специальных инструментов хирург удаляет часть смещенного диска, которая является причиной защемления нерва. При устранении патологии проходят и болевые ощущения, что улучшает состояние пациента.
Диета при ишиасе предполагает правильное сбалансированное питание. Больному необходимо кушать небольшими порциями до 4-5 раз в день. Перекусы всухомятку строго запрещены. Особое внимание необходимо уделить:
- свежим фруктам и овощам;
- постному мясу и рыбе;
- яйцам;
- орехам;
- бобовым;
- семечкам;
- морским водорослям;
- сливочному маслу;
- молоку и кисломолочным продуктам.

Не менее эффективными являются народные методы, как лечить ишиас. Они особенно актуальны для беременных женщин, которым нельзя принимать серьезные медикаментозные препараты. Вылечить ишиас в домашних условиях помогают следующие рецепты народной медицины:
- Настойка из лавровых листов. Их потребуется 18 штук среднего размера. Листы заливают 200 мл водки, настаивают 3 дня, поставив в прохладное темное место. Затем полученную настойку массирующими движениями втирают в область крестца 1-2 раза в день.
- Картофельный компресс. Взять стакан ростков картошки, промыть, добавить к ним 1,5 л водки. Оставить смесь на две недели в темном месте. Готовое средство втирать в пораженное место до 2 раз ежедневно, укутывая его после процедуры целлофаном и теплым платком.
Избежать защемления нерва седалищного можно, если поддерживать мышцы спины в тонусе. При сидячей работе обязательно нужно делать перерывы на легкую разминку. На стуле необходимо сидеть, держа спину ровно, не сутулиться. Наряду с этим рекомендуется избегать переохлаждений и травм, не поднимать тяжести, а при появлении даже одного из признаков ишиаса обращаться к врачу.
Видео
Анатомия человеческого тела устроена так, что большую роль для нормального функционирования организма играет нервная система, например, сосудисто нервный пучок шеи, седалищный нерв, и т.д. Многие из них берут начало в сплетениях, исходящих из спинного мозга. Их так и называют — спинномозговыми. К ним относится седалищный нерв — самый толстый и длинный в организме.

Схема расположения седалищного нерва
Наука анатомия определяет седалищный нерв, как самый крупный в человеческом организме. Он значительно превышает размеры нервных волокон других органов и систем, обеспечивающих иннервацию. Толщина данного нерва может достигать более одного сантиметра. Длина его — от поясницы до пальцев ног.
Седалищный нерв представляет собой пучок миелиновых нервных волокон, обвитых вспомогательными оболочками. Внутренний слой — эндоневрий — содержит сеть капиллярных кровеносных сосудов. Средний обволакивающий слой нерва называется периневрий. В нем находятся крупные сосуды, покрытые рыхлой соединительной тканью, которая служит подушкой. Наружная оболочка нерва носит название эпиневрий. Она состоит из плотной соединительной ткани.
Данное нервное волокно является одним из наиболее важных в человеческом организме. К его главным физиологическим функциям относится обеспечение мускулатурной чувствительности, движения всех сгибающих и разгибающих мышц туловища, бедра, голени, стопы. Благодаря наличию седалищного нерва мы имеем возможность ходить, бегать, прыгать, воспринимать различные ощущения.
Начинается нерв в полости малого таза. Он отходит от пояснично-крестцового нервного сплетения. Из таза он проходит через седалищное отверстие, в котором имеет латеральное расположение. Задний кожный нерв бедра и ягодичный сосудисто-нервный пучок лежат медиально. После выхода из большой ягодичной мышцы, он ложится около широкой фасции бедра, которая находится поперек нерва, и проходит между двуглавой и перепончатой мышцей. Далее волокно спускается до подколенной ямки, где разделяется на две ветки: общий малоберцовый и большеберцовый нервы. Кроме того, седалищный нерв имеет мышечные и суставные разветвления.
Малоберцовое и большеберцовое нервные окончания обеспечивают чувствительность мускулов, суставов, кожных покровов голени и стопы. Большеберцовое ответвление способствует движению и чувствительности задней стороны голени, мышц, кожи подошвы, подошвенной стороны всех пяти пальцев, а также коленного и голеностопного суставов. Малоберцовый разделяется на два нерва: глубокий и поверхностный. Первый приводит в действие и вызывает чувствительность передних мышц голени и тыльной стороны стопы. Второй — заставляет двигаться и воспринимать ощущения мышцы внешней поверхности голени и стопы.
В настоящее время много людей страдает неврологическими заболеваниями, сопровождающимися тянущими болями в позвоночнике и ягодичной области, с неприятными болевыми ощущениями, отдающими в ногу. Все эти симптомы указывают на ишиас седалищного нерва. В медицине его еще называют радикулит пояснично-крестцового отдела, невропатия, невралгия или неврит. Возникновение болей происходит при воспалении или защемлении седалищного нерва.

Воспалительный процесс может быть вызван различными повреждениями позвоночного столба, травмами, инфекциями, воспалениями обволакивающих тканей. Также его может спровоцировать большая физическая нагрузка, переохлаждение, простуда, вирусные заболевания, сахарный диабет, опухоли, их метастазы, поздние сроки беременности или большой вес плода. Причинами защемления нерва являются структурные изменения в позвоночнике — остеофит, спазм мышц, грыжа межпозвоночного диска, сужение спинномозгового канала. Все эти явления усиливают давление на нервные окончания.
Диагностировать защемление седалищного нерва можно по симптомам заболевания, данным лабораторных обследований и рентгенологического обследования. При остром воспалении проводят исследование жидкости спинного мозга, в которой находится максимальное число клеточных элементов. Эти обследования указывают на присутствие заболевания. Выявить причину защемления в позвоночнике поможет рентгенологическое обследование. Для диагностики нарушения мягких тканей назначают магнитно-резонансную томографию.

Проводится лечение ишиаса медикаментозно в сочетании с различными методами терапии. При воспалении нерва используют обезболивающие, противовоспалительные, успокаивающие препараты (таблетки, уколы, мази). Чтобы быстро снять боль проводят новокаиновые блокады. Вместе с основным медикаментозным лечением врачи рекомендуют физиотерапию, массаж, занятия лечебной физкультурой, витаминотерапию. В некоторых случаях травмы или устранения причины воспаления, необходимо хирургическое вмешательство. При простуде седалищного нерва также применяются различные народные средства: растирание спиртовыми растворами, прикладывание компрессов.
Для профилактики заболеваний позвоночника, которые способствуют повреждению седалищного нервного окончания, следует знать и соблюдать некоторые правила.
Не стоять на ногах длительный период времени, периодически присаживаться. Не сидеть слишком долго, обязательно делать перерывы. При сидячем режиме работы выбирать такое положение тела, чтобы уменьшить нагрузку на позвоночник. Не курить. Контролировать физические нагрузки, не поднимать непосильные тяжести. Ходить в обуви на среднем каблуке. Не переохлаждаться. Своевременно проходить профосмотры.
Анатомия отводит седалищному нерву важную роль в функционировании человеческого организма. Какие-либо патологии и повреждения вызывают воспалительный процесс, сильные боли, неврологические нарушения. Чтобы их избежать, необходимо тщательно следить за своим здоровьем и следовать профилактическим мерам.
Эффективное средство от болей в спине существует. Перейдите по ссылке и узнайте, что рекомендует доктор медицинских наук Сергей Михайлович Бубновский.
Седалищный нерв выходит из крестцового сплетения и иннервирует органы малого таза и ногу до самой ступни, он считается наиболее толстым нервом во всем организме. Седалищный нерв обеспечивает двигательную активность мышц нижней конечности, а также ее чувствительность.
Схематичное изображение седалищного нерва.
Седалищный нерв образуется волокнами, которые выходят из поясничного отдела позвоночника и крестцового сплетения. Через щель в грушевидной мышце нерв выходит на поверхность ягодицы. Затем он спускается ниже и медиальнее и переходит на заднюю сторону бедра.
Седалищный нерв спускается между перепончатой и двуглавой мышцей по задней поверхности бедра к подколенной ямке. Здесь он разделяется на две веточки – большеберцовый и малоберцовые нервы.
На всем протяжении нерв отдает веточки к разным группам мышц и суставам. Он иннервирует коленный сустав и тазобедренный. Наиболее крупные мышечные ветви отходят от нерва в месте его соприкосновения с грушевидной мышцей. Он отвечает за работу внутренней запирательной, близнецовых мышц и квадрицепса. В области бедра отходят отдельные небольшие нервы к полусухожильной, полуперепончатой и двуглавой мышцам. Таким образом, седалищный нерв отвечает за движения и чувствительность всей нижней конечности.
Седалищный нерв может подвергаться сдавлению после перенесенной травмы или из-за разрастания опухолевого новообразования. К сожалению, частым осложнением несоблюдения техники проведения медицинских манипуляций является травмирование нерва при внутримышечной инъекции. Этому больше подвержены люди с недостаточным весом или плохо развитым мышечным слоем.
Наиболее распространенные заболевания, связанные с поражением седалищного нерва — ишиас и люмбишиалгия. Они возникают при местном переохлаждении, травмах, перенесенных инфекционных заболеваниях. Ишиас может возникать при дегенеративных заболеваниях позвоночника: остеохондроз, анкилозирующий спондилоартрит, грыжи межпозвоночных дисков и другие. Беременность на поздних сроках может стать причиной боли в спине из-за смены центра тяжести и перераспределения давления на тела позвонков.
Самым распространенным симптомом является боль по ходу нерва. Она острая, приступообразная. Человек, страдающий такими болями, не находит себе места, ведет себя беспокойно. Боль может иррадиировать в поясницу. Чаще всего поражается седалищный нерв только с одной стороны. У этого заболевания есть три патогномоничным симптома:
Симптом посадки – пациенту затруднительно сесть, если врач просит его сделать это с разогнутой в коленном суставе ногой; Симптом Ласега. Пациент находится в положении 
лежа. Врач самостоятельно пытается согнуть ногу в тазобедренном суставе, когда она разогнута в коленном, и не может этого сделать; При положительном симптоме Сикара боль в ноге усиливается, если попытаться согнуть стопу спереди.
При неврологическом осмотре отмечается нарушение чувствительности в области иннервации. Пациент не ощущает покалывания, холод. Также нарушается трофика тканей, что проявляется покраснением, шелушением кожи, обеднением волосяного покрова.
При люмбищиалгии боль выражена не настолько сильно, также не встречается нарушение чувствительности.
Более серьезные повреждения седалищного нерва имеют другую клиническую картину. При полном разрыве нервного ствола полностью исчезают активные движения и чувствительность ниже колена.
Если разрыв произошел на уровне малоберцового нерва, то группа мышц передней поверхности голени не работает, пациент не может разогнуть стопу. При повреждении большеберцового нерва наступает полная потеря чувствительности и двигательной активности подошвы. При этом вегетативные нарушения ведут к образованию язв, которые долго не заживают.

Перед тем, как лечить заболевания нервной системы, необходимо тщательного осмотреть пациента и собрать анамнез. При появлении первых симптомов заболевания необходимо обратиться за помощью к квалифицированным специалистам.
Врач уделяет много внимания сбору анамнеза. Важна локализация и иррадиация боли. Пациент полностью описывает характер боли (выраженность, приступообразность), время появления первого приступа, дополнительные симптомы. Для верной постановки диагноза стоит определить, с чем сам больной связывает возникновение заболевания.
Снижение рефлексов при неврологическом осмотре происходит за счет недостаточной иннервации сухожилий. Наблюдается снижение амилового, изредка коленного рефлекса.
Иногда для определения причины заболевания необходимо провести компьютерную или магнитно-резонансную томографию, рентгенографию поясничного отдела позвоночника.
Коррекция заболеваний седалищного нерва, как и при любой невралгии должно быть комплексным. Лечить их можно в стационаре и амбулаторно, в зависимости от тяжести состояния и наличия сопутствующих патологий.
При любой патологии седалищного нерва важно соблюдение лечебно-охранительного режима. Стоит скорректировать двигательную активность, но ни в коем случае не проводить все время в постели. Пациент должен поддерживать активность мышц с помощью активных или пассивных упражнений.
Воспалительные заболевания нужно лечить с помощью НПВС (ибупрофен, нимид, напроксен, баралгин). Если они не эффективны, то назначается курс кортикостероидов. Необходимо учитывать побочные эффекты обоих групп препаратов и по возможности их предотвращать.
Если долго и сильно болит седалищный нерв, то врач может провести новокаиновую блокаду. Это одновременно лечебная и диагностическая процедура. При помощи новокаина, который вводится близко к корешкам нерва, врач снимает болевой синдром. Проведение блокады показано при остеохондрозе, невралгии, грыжи межпозвоночного пространства. Вместе с новокаином иногда вводят кортикостероиды (преднизолон, дексаметазон) для лечения воспалительного процесса.
Для того, чтобы лечить заболевания седалищного нерва в полном объеме, необходимо назначать также витамины группы В или поливитаминные минеральные комплексы для нормализации обменных процессов в нервной ткани. Миорелаксанты назначаются в качестве симптоматического лечения.
Иногда причину, которая вызвала патологию седалищного нерва, можно устранить только хирургически. Часто это различные виды дискэктомий, вертеброплатика, резекция новообразований.
Не стоит лечить заболевания периферической нервной системы только медикаментозными средствами. Хорошие результаты приносит их комбинация с физиотерапией. Эти методы позволяют уменьшить болевой синдром, повысить биодоступность вводимых лекарственных препаратов и ускорить процессы регенерации поврежденных тканей.
Массаж назначается тогда, когда прошла острая фаза воспалительного процесса. Сам пациент может растирать ногу по массажным линиям с согревающими мазями. Также эффективен баночный вакуумный массаж.
Для ускорения восстановления функции конечности пациенту назначается лечебная гимнастика. Ее можно проводить самостоятельно с домашних условиях. Есть статические и динамические упражнения, которые укрепляют обездвиженные болью мышцы. Также они ускоряют обменные процессы и способствуют скорейшему восстановлению.
Читайте также:


