Способы сближения концов нерва без натяжения
Существует 2 основных хирургических принципа восстановления нерва:
- Соединение дефекта между проксимальным и дистальным концами нерва без натяжения.
- Сопоставление эндоневральной поверхности каждого из концов.
На рис.22 представлена методика шва на нерве.
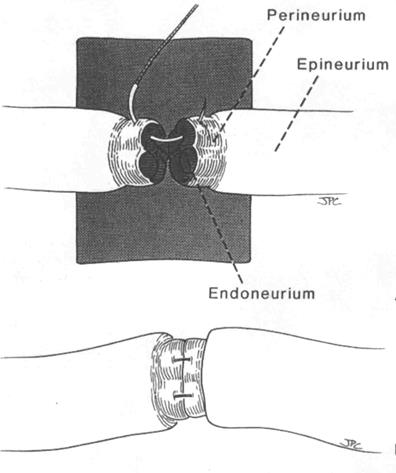
Рисунок 22 Методика шва на лицевом нерве (объяснение в тексте)
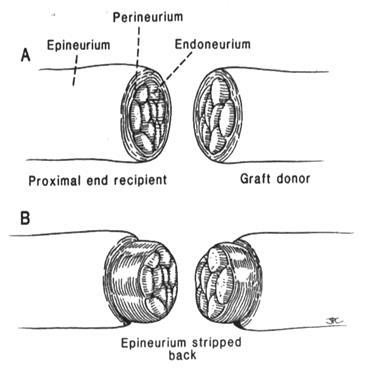 |  |
| Рисунок 24 Сопоставление эндоневральных поверхностей. А. Сближаемые концы нервов должны быть сопоставлены по содержимому эндоневральных поверхностей. В. Для обеспечения хорошего эндоневрального сопоставления эпиневрий должен быть срезан. | Рисунок 25 Лицевой нерв подобен банану. Шкурка банана соответствует эпиневрию – толстое, жесткое покрытие. Попытка разрезать банан с сохраненной шкуркой приводит к раздавливанию его мягких компонентов (А). Нарезание без раздавливания обеспечивается очищением шкурки банана (В). Разделение лицевого нерва основано на таких же принципах (С и D). |
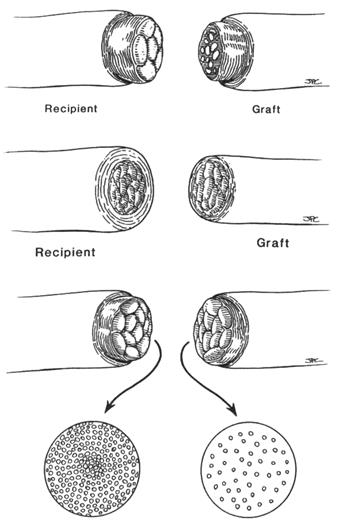 | Рисунок 26 Соответствие эпиневральных поверхностей и несоответствие эндоневральных. В этом случае при срезании эпиневрия ясно определяется плохое эндоневральное соотношение , что может быть пропущено, если швы накладываются без срезания эпиневрия. |
| Рисунок 27 Эпиневральное несоответствие и хорошее соответствие эндоневральных поверхностей. Бывают случаи, когда срезы сближаемых нервов выглядят несоответствующими (неадекватными). Однако при срезании эпиневрия оказывается ясно, что нерв, который имеет меньший диаметр, имеет хорошее эндоневральное соответствие, и трансплантат оказывается вполне адекватным. | |
| Рисунок 28 Эндоневральное соответствие с гистологическим несоответствием. В этом случае диаметры срезов сшиваемых нервов кажутся хорошо соответствующими. Даже при срезании эпиневрия эндоневральные поверхности выглядят вполне адекватными. Однако в некоторых случаях, когда эндоневральная поверхность выглядит адекватной, при гистологическом исследовании оказывается, что содержание аксонов не пропорционально эндоневральной поверхности. Гистологическое изучение показывает, что трансплантат содержит невысокую концентрацию аксонов, и что он не идеален для использования его в качестве донора. |
 | Рисунок 29 Двойные (двуствольные) трансплантаты полезны для переноса аксонов от проксимального конца ЛН к периферии с использованием 2-х трансплантатов. Аксоны могут направляться вверх и вниз и создавать лучшее соответствие аксональных поверхностей с проксимальным концом ЛН. А. Лицевой нерв резецирован на уровне вертикального сегмента внутри височной кости с периферическими ветвями. Важно сформировать шунт между основным стволом и периферией с помощью трансплантата, адекватного по длине и соответствующего по эндоневральной поверхности проксимальному и дистальному нервам реципиента. В. Показано, что 1 нервный ствол трансплантата не соответствует проксимальному концу ЛН. С. Показано, что нервные стволы трансплантата не соответствуют ЛН. Это поправимо. Культя ЛН срезается по косой, и эпиневрий срезается. D. Сейчас соответствие эндоневральных поверхностей является адекватным |
В таблице 3 приведены нервы-доноры, используемые для восстановления ЛН.
Таблица 3 Характеристика нервов, используемых для восстановления ЛН
| Нерв - донор | Длина | Область забора | Область денервации (онемения) |
| n. auricularis magnus* | 7-10 см. | Верхняя часть шеи | Область уха |
| n. supraclavicularis | 10-15 см. | Нижняя часть шеи | Нижняя часть шеи |
| n. cutaneus medialis | 10-15 см. | Плечо | Предплечье |
| n. cutaneus lateralis | 15-20 см. | Бедро | Латеральная область бедра |
| n. saphenus | 25-40 см. | Медиальная поверхность голени | Медиальная поверхность голени |
| n. suralis cutaneus* | >40 см. | Латеральная область лодыжки | Латеральная область стопы |
*- наиболее часто используются, являются идеально подходящими по содержанию аксонов и по длине.
Факторы, которые следует учитывать при выборе техники:
· причина поражения ЛН (если травма, то в идеале хирургия должна быть применена в течение 30 дней);
· степень поражения ЛН;
· продолжительность поражения ЛН;
Если при удалении акустической невриномы ЛН целый, то можно ждать спонтанного восстановления до 12 месяцев. Если при этом нет признаков восстановления, то шансов на самостоятельное восстановление нет.
Если неизвестно, был ли задет ЛН при травме или экстракраниальной хирургии, то период наблюдения должен быть не более 4 месяцев. Идеальное время для использования трансплантата - 30 дней и должно быть не более 4 месяцев после повреждения.
Наилучшие результаты наблюдаются при гипоглоссо-фациальном анастомозе (ГФА), произведенном в течение до 2-х лет после травмы, хотя имеются отдельные литературные данные о восстановлении ЛН в период до 4-х лет. Идеальное время для ГФА в течение 30 дней и до 1 года после травмы.
Тургор тканей у детей может скрывать некоторые признаки пареза, с чем могут быть связаны трудности при трансплантации мышц. У молодых больше потенциальных возможностей для регенерации и лучше результаты хирургии. Пожилые пациенты имеют естественные морщины, скрывающие косметический дефект.
· общее состояние здоровья;
Пациентам с поражениями ЛН необходима помощь психолога. Пациент должен быть предупрежден о возможных осложнениях. Примерно 2 из 3 пациентов соглашаются на хирургию.
· ожидания пациента от операции;
· каковы наибольшие функциональные нарушения: брови, глаза, нос, губы;
При злокачественных новообразованиях височной кости анастомоз XII-VII будет операцией выбора. Восстановление начнется к 4-му месяцу после операции. Если ЛН восстанавливать нервом-донором, то восстановление начнется к 6-8 месяцу после операции. Обе методики дают хорошие результаты, но максимальный косметический результат будет получен через 1-2 года после хирургии, поэтому надо учитывать жизненный прогноз при онкологии. Методом выбора у пациентов с ограниченным жизненным прогнозом может быть транспозиция m.temporalis, которая дает немедленные результаты и удовлетворительную реабилитацию лица.
· повреждение других черепно-мозговых нервов;
Повреждение V нерва ведет к денервации жевательной мускулатуры и невозможности использования m.masseter и m.temporalis для трансплантации. Повреждение X нерва (n.vagi) при удалении акустической невриномы исключает использование ГФА (XII-VII), т.к. сочетанное повреждение XII и X нервов может дать нарушение глотания и аспирацию. Далее, XII нерв не должен использоваться при нейрофиброматозе типа II вследствие возможности его вовлечения.
· другие хирургические реанимационные мероприятия;
Если функция нерва не восстанавливается до 1 года после трансплантации нерва, то место анастомоза может быть открыто. Ревизия может выявить, что трансплантат растянут из-за натяжения или вследствие наличия фиброзной ткани дистальнее трансплантата. В редких случаях могут оказаться резидуальные доброкачественные опухоли, которые могут быть резецированы и создан новый анастомоз. Однако в большинстве случаев, если в процессе ревизии выполняются пересадки нерва или ГФА, даже если они производятся в течение 1 года, дают неудовлетворительные результаты.
Хирург должен сопоставить эти 11 факторов со своей философией, опытом и сформулировать план реабилитации пациента с поражением ЛН.
Наилучший шанс реабилитации парализованного лица бывает при первой процедуре и возможно в наиболее ранние сроки после повреждения. Это – постулат при трансплантации нерва или создании ГФА.
На рис.30 представлена хирургическая анатомия подъязычного нерва.
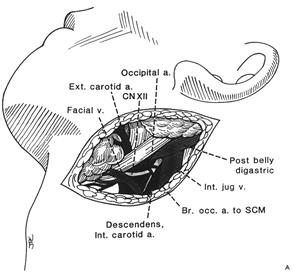 | 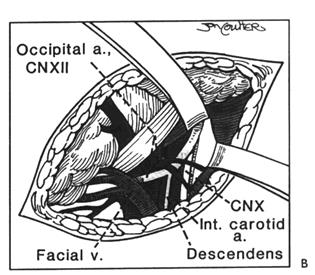 |
| Рисунок 30 А. Хирургическая анатомия подъязычного нерва. Подъязычный (XII) нерв обычно находят на медиальной поверхности внутренней яремной вены, его пересекают (огибают) затылочная артерия и ветвь к m.sternocleidomastoideus. В.Для идентификации иизоляции горизонтального сегмента XII нерва от его нисходящей ветви требуется смещение заднего брюшка m.digastricus кверху и отклонение внутренней яремной вены кзади. XII нерв может быть хорошо идентифицирован регистрацией ответа при стимуляции его нисходящей ветви и при направленной стимуляции (регистрируются быстрые сокращения мышц языка). |
Анастомоз XI-VII не должен использоваться для восстановления функции ЛН, за исключением случаев отсутствия выбора. Причины этого:
-грубая деформация плеча, его опущение из-за атрофии;
-плотность аксонов у XI нерва достигает всего 17-42% по отношению к ЛН, поэтому результаты лечения лицевого паралича всегда хуже.
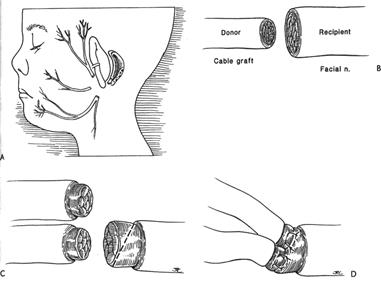
Методика создания ГФА подробно представлена на рисунках 31, 32,33, 34.
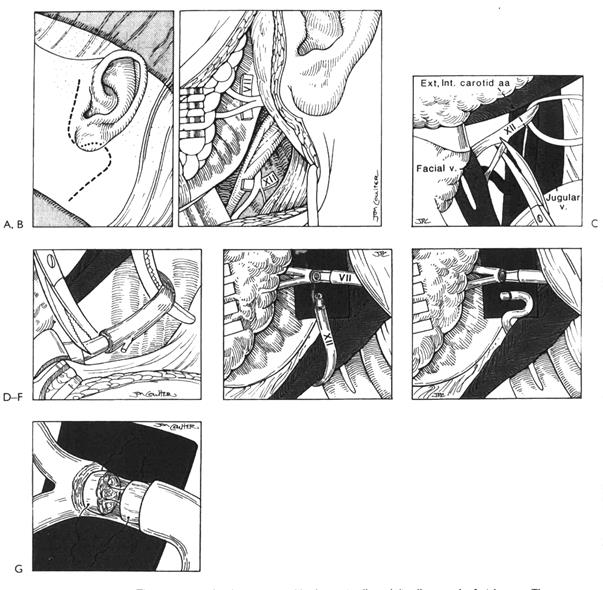
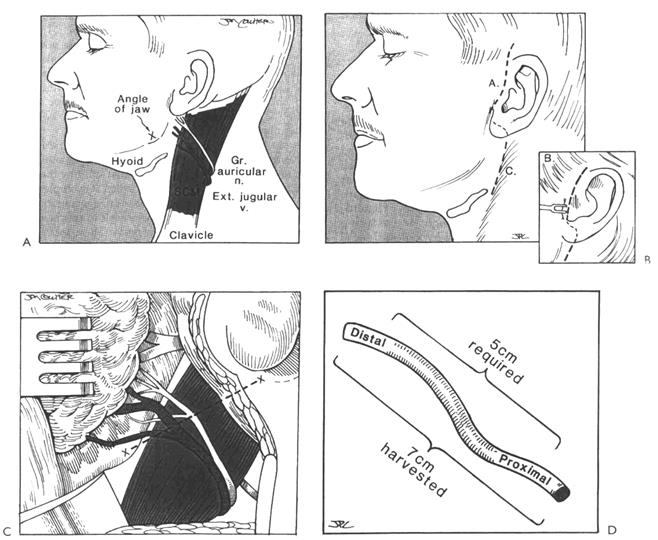
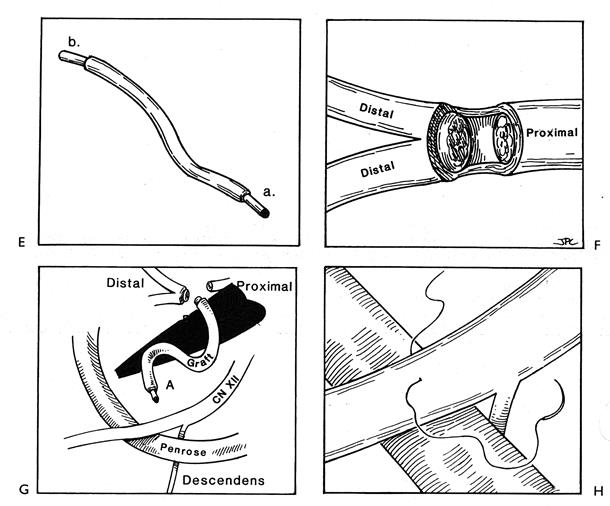
Рисунок 32 (продолжение). Е. Проксимальный конец greater auricular nerve (а) отмечается метиленовым синим, и эпиневрий срезается на обоих (проксимальном (а) и дистальном (в)) концах с обнажением эндоневральной поверхности. F. Лицевой нерв готовится для анастомоза срезанием эпиневрия вдоль его основного ствола, и нерв разделяется с сохранением глубокой поверхности эпиневрия. Этот прием предохраняет нерв от ретракции и делает его стабильнее для шва. G. Это схематическое изображение хирургического поля. Отложен greater auricular nerve и обнажен XII нерв. Подъязычный нерв выделяется из своего курса между внутренней яремной веной и внутренней и наружной сонными артериями, сразу под мышцей (см рис.30). Идентифицируется нисходящая ветвь подъязычного нерва, и под сам ствол подъязычного нерва и над его нисходящую ветвь укладывается дренажная трубка. При этом основной ствол XII нерва отделяется от нисходящей ветви. Теперь можно точно определить истинный диаметр XII нерва без нисходящей ветви. Это позволит более точно определить, когда будет достаточно только 1/3 диаметра подъязычного нерва. Дистальный конец greater auricular nerve (в) располагается напротив дистального конца ЛН, при этом их эндоневральные поверхности должны соответствовать. Обычно в случаях, когда после повреждения прошло не более 30 дней, имеется хорошее соответствие дистальных концов greater auricular nerve и ЛН. В случаях, когда нерв восстанавливается через год и более после повреждения, эндоневральная поверхность ЛН может оказаться значительно меньше, чем у greater auricular nerve. В таких случаях дистальный конец ЛН срезается по косой, и даже может использоваться двуствольный ЛН для увеличения эндоневральной поверхности его с целью приспособления к трансплантату. У пациентов, у которых после повреждения прошло более года, увеличение соединительнотканного компонента на срезе ЛН становится значительным, и его удаление для обнажения рабочей поверхности нерва (эндоневральной поверхности) становится опасным при обеспечении соответствия между реципиентом и донором. Дистальные концы трансплантата и ЛН затем сшиваются проведением монофиламентной нити 8-0 через периневрий-эндоневрий дистального конца ЛН и эндоневрий-периневрий трансплантата, накладывается 3 стежка, завязываются двойные узлы. Дополнительный шов используется для обеспечения четкой адаптации концов и предотвращения не только отделения, но и ротации. Следует отметить, что дистальный конец трансплантата соединяется с дистальным концом ЛН, а проксимальный конец трансплантата соединяется с XII нервом. H. Монофиламентная нить 8-0 проходит через XII нерв в точке, обозначающей 1/3 диаметра нерва. Это было предложено Dr.Jack Kartush [1] для сохранения двигательной функции языка. Упругая изогнутая дренажная трубка, расположенная под нервом, изолирует его и служит опорой для хирурга при наложении шва. Этот важный прием помогает хирургу во время разреза подъязычного нерва быть уверенным, что нисходящая ветвь нерва не спутана с основным стволом.
Сшивание нервов (по-научному нейрорафия) – это хирургическая операция, техническая сложность которой зависит от объема работ по восстановлению нервов и от того, какие именно нервы были задеты. Возможно сшивание нервов мелкого и крупного калибра (размера).
После проведения сшивания обязательно требуется реабилитация, подразумевающая минимизацию травм области, где проводилось вмешательство, и, иногда, лечебную физкультуру. Физкультура выступает в роли катализатора регенерации нервных узлов (существенно ускоряет скорость их приживания/заживления).
1 Общее описание нейрорафии
Оперативное вмешательство на нервах – один из самых технически сложных видов хирургии. Такие процедуры требуют огромного опыта хирурга, высокой концентрации и аккуратности. Любые неверные движения могут кончиться серьезным повреждением (иногда без возможности последующей регенерации).
Нейрорафия чаще всего требуется при повреждениях нервных узлов, реже – при инфекционных или воспалительных поражениях. Современная нейрорафия позволяет восстанавливать нервные узлы практически любого диаметра (калибра) и типа.
Однако не всегда требуется именно восстановление, существуют операции, при которых намерено ликвидируется участок нерва для блокирования прохождения импульса по нему. Чаще всего такую процедуру проводят для купирования сильных болей, не поддающихся медикаментозному контролю.
к меню ↑
Показаниями к проведению нейрорафии можно назвать повреждения нервов или необходимость в блокировке прохождения импульса по ним.

Один из способов сшивания нервов (наиболее популярный способ)
Повреждения бывают разные:
- Прямые повреждения (в результате иных хирургических манипуляций по ошибке врача повреждается узел).
- Компрессионные повреждения (наиболее часто встречающийся вариант – синдром лучезапястного канала или туннельный синдром).
- Опухолевые повреждения (деструкция узлов растущей опухолью или их сдавление).
- Наличие у пациента симптоматически активных (обычно в виде болезненности) невром.
Необходимость в блокировке импульса возникает по следующим причинам:
- выраженный болевой синдром, вызванный компрессией (ущемлением) нерва;
- при спастическом параличе или парезах, возникающих из-за повреждения спинного мозга;
- для снижения секреции желудочного сока при наличии активных язвенных поражений;
- для лечения последствия геморрагических или ишемических инсультов;
- при межпозвонковых грыжах, выраженном остеохондрозе.
Чаще всего оперируются лучевые, малоберцовые, локтевые и седалищные нервы.
Вероятность благоприятного прогноза зависит от масштабов повреждения нерва. Особенно важен параметр расстояния между концами нерва. На прогноз влияют и возраст больного, вид травматизации и ее объем, тип (назначение) поврежденного нерва, его калибр и протяженность.
Очень важным параметром является время, прошедшее с момента развития повреждения и до попадания на операционный стол. Если слишком затягивать с операцией, то даже малозначительные повреждения могут привести к невозможности восстановления.
Если объем повреждения мал, пациент молодого возраста и был доставлен в больницу своевременно – шансы на благоприятный прогноз очень велики. Особенно если сшивание проводится в специализированном стационаре с нейрохирургическим отделением квалифицированными хирургами (общая хирургия в данном случае имеет низкую эффективность).
к меню ↑
2 Как проводится сшивание нервов?
Существует пять основных видов нейрорафии, а одной универсальной операции не существует (всему причиной разные виды нервов и их разное назначение). Как делают операцию – зависит от ее вида, и между собой разные виды могут очень сильно отличаться.

Последовательность действий при проведении сшивания нервов
Однако если отбросить операции по блокировке импульса и пластике нервных узлов, то останется лишь один вид оперативного вмешательства, именуемый как шов нерва. Этот же вид операции в нейрорафии используется чаще всего.
Процедура проводится в пять этапов:
Стоимость сшивания нервов зависит от того, какой именно тип нерва и какое общее состояние больного. Также стоимость зависит от времени с момента развития патологии до момента обращения в стационар.
Средняя стоимость основных видов операции:
- первичный шов периферических узлов на уровне предплечья или кисти – около 48000 рублей;
- срочное лечение туннельных синдромов кисти с использованием микрохирургической операции – около 25000 рублей;
- эпиневральный шов – около 40000 рублей;
- невролиз лучевого узла на уровне плеча – около 43000 рублей;
- невролиз при компрессии нервных узлов – около 148000 рублей;
- первичная хирургическая обработка (она же ПХО) осложненных травм с проведением швов сухожилия, артерий/вен или нервов) – около 7200 рублей.
Где делают такую операцию – отдельный вопрос. Профессионально она выполняется в больницах скорой медицинской помощи или в крупных специализированных стационарах. В России это ФГБУ, лечебно-реабилитационный центр Минздрава, научный клинический центр РЖД. Также процедуру проводят в крупных частных клиниках.
к меню ↑
к меню ↑
Скорость реабилитации после операции зависит от возраста пациента, объема оперативного вмешательства и общего состояния пациента. В среднем скорость роста узлов очень медленная – не более 2 мм в сутки.
Для ускорения регенерации назначают физкультуру (если она уместна и безопасна в данном случае), массажные процедуры, физиотерапию. Обязательно предписывают меры осторожности и наблюдения за тем участком тела, что лишился чувствительности (дабы избежать случайного ранения или обморожения, которое из-за отсутствия чувствительности можно на заметить).

Операции на нервах относят к числу наиболее сложных среди других хирургических вмешательств. Они требуют немалого опыта, осторожности, кропотливости, глубокого знания и особенностей анатомии, и оперативных техник в отношении нервных волокон.
Самыми частыми поводами к манипуляциям на нервах становятся травмы и их последствия в виде рубцов. Сегодня возможно восстановление целостности нервов разного калибра и назначения. В процессе операции применяется операционный микроскоп, позволяющий наиболее точно сопоставить концы нервных отростков и достичь наилучшего результата.
В других случаях хирург производит деструкцию или рассечение нерва для того, чтобы блокировать прохождение импульса. Такая процедура направлена на устранение сильнейших болей при ущемлении нерва, спастических параличей и парезов при поражении спинного мозга, снижение секреции в желудке при язвах.
Показания к операциям на нервах

Операции на нервах показаны при:
- Травматических повреждениях;
- Опухолях;
- Наличии болезненных невром;
- Сдавлении нерва рубцами;
- Сильном болевом синдроме вследствие патологической импульсации, спастических параличах (остеохондроз, грыжи межпозвонковых дисков, травмы спинного мозга, последствия инсультов).
Необходимость в восстановлении нерва чаще всего возникает по причине травм, при этом вмешательство на нервных волокнах может быть одним из этапов более объемной операции, когда есть необходимость восстановить целостность мышц, сухожилий, произвести обработку и очищение раны и т. д.
На скорость заживления и прогноз после оперативного восстановления нерва влияют:
- Вид травмы и ее объем;
- Возраст больного;
- Калибр и назначение нерва;
- Время, прошедшее от момента повреждения до операции.
Травматические повреждения — одна из наиболее частых причин хирургических вмешательств на нервах. Вид и масштаб повреждения тканей определяют возможность восстановления нерва. Так, при резаных ранах, когда концы пораженного нервного волокна располагаются близко друг к другу и срезаны ровно, заживление будет идти лучше, нежели при рваных, ушибленных ранах, особенно, сопровождающихся инфицированием.
Если волокно повреждено близко к нейрону, то прогноз для заживления будет хуже, нежели разрыв периферического отдела отростка. Кроме того, нервные пучки, выполняющие только одну функцию (проведение только двигательных или только чувствительных импульсов) заживают лучше, чем те, в состав которых входят разные по значению волокна.
На процесс заживления после восстановления нерва влияет возраст пациента: чем моложе прооперированный, тем быстрее и лучше пройдет восстановительный этап. Индивидуальные особенности организма, наличие сопутствующих заболеваний и скорость регенерации также отражаются на результатах лечения.
Одним из важнейших критериев, определяющих успешность операции, можно считать время, которое прошло с момента повреждения нерва до планируемой операции. Важно, чтобы этот промежуток находился в пределах года, иначе шансов на восстановление уже не будет. Это связано не только с дегенерацией и атрофией нервных отростков, но и с необратимым фиброзом мышц, при котором восстановление их сократимости невозможно.
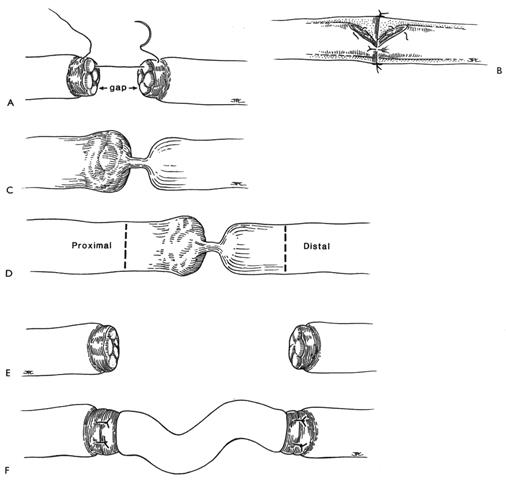
Вероятность срастания нерва определяется расстоянием между его концами, поэтому перед хирургами часто стоит задача сократить его наименее травматичным образом. Существуют разные методы уменьшения диастаза (расхождения) между отростками нейрона:
- Выделение волокон нерва из тканей, благодаря чему увеличивается их подвижность, а расстояние между концами максимально сокращается; недостаток — нарушение кровоснабжения, из-за чего ухудшается регенерация;
- Выделение нерва вместе с сосудистым пучком, крупным артериальным стволом и с максимальным сохранением сосудов — дает возможность сблизить концы даже при диастазе в 15 см без нарушения питания нервного волокна;
- Выделение нерва из тканей и последующее сгибание ближайших суставов, которое сближает отростки нерва (требует наложения гипсовых повязок на срок до трех недель);
- Помещение нервного волокна в другое ложе, когда его траектория на конечности сокращается.
Операции на нервах могут проводиться как под местной анестезией, так и под общим наркозом, если речь идет о крупных стволах, а само вмешательство подразумевает больший объем, нежели только сшивание нерва. Для местного обезболивания используется раствор новокаина, вводимый в мягкие ткани и под эпиневрий.
Специфической подготовки операции на нервах не требуют. Если планируется крупное вмешательство при значительной травме или на крупном нерве, предполагающее общую анестезию, то подготовка будет такой же, как и при других операциях с общим наркозом. Пациент сдает необходимые анализы, проходит флюорографию, ЭКГ, консультации узких специалистов.
Накануне вмешательства анестезиолог определяется с методом обезболивания, за 12 часов до операции больной последний раз ест, а утром транспортируется в операционную. При срочных вмешательствах по поводу травм время подготовки сокращается до минимума.
Разновидности операций на нервах и их техника
Существуют различные типы хирургических операций на нервах:
- Невролиз;
- Сшивание нерва;
- Невротомия;
- Пластика нерва при сильном расхождении его концов;
- Иссечение невромы.
Операции на нервах бывают первичными, которые проводят сразу же после травмы в процессе первичной хирургической обработки раны, и вторичными, производимыми через какое-то время. Наилучшие результаты по регенерации нервного волокна достигаются в случаях, когда первичный шов наложен на протяжении первых 6-8 часов после поражения нерва. В случае инфицирования этот промежуток продлевается до 18 часов, максимум — до 2 двух суток, но только при условии адекватной антибиотикотерапии. Вторичный шов на нерв накладывается спустя 3-4 недели.
Шов нерва
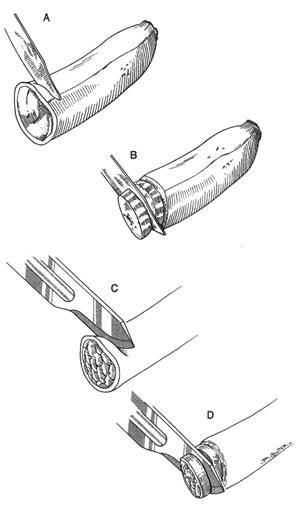
Самой частой разновидностью операций на нервных волокнах считают шов нерва, который производится в несколько этапов:

- Выделение нервного волокна из окружающих тканей, начиная с центрального отростка и двигаясь в направлении места повреждения;
- Обработка концов нерва очень острым лезвием так, чтобы их поверхность оказалась практически идеально ровной;
- Сопоставление свободных концов нерва;
- Прошивание волокон через эпиневрий, при этом игла входит перпендикулярно оболочке нерва снаружи в проксимальный конец, а затем движется под эпиневрий дистального отрезка и выходит наружу, после чего нить затягивается;
- После наложения нескольких швов нерв укладывают в подготовленное для него ложе и ушивают мягкие ткани.
Поводом к наложению шва нерва могут быть не только его травмы вследствие внешних причин, но и проведенная ранее невротомия. Когда задет нерв при операции, хирург тотчас же наложит эпиневральный шов. Такая ситуация возможна при удалении опухолей, особенно, расположенных в мягких тканях и растущих из них (липома, фиброма) либо при неосторожных действиях врача, случайно повредившего нервный ствол.
Наложение эпиневрального шва требует крайней осторожности и соблюдения некоторых условий. К примеру, важно проследить, чтобы нервные пучки не были перекручены в продольном направлении, не стоит слишком сильно затягивать нити, чтобы избежать скручивания и деформации нерва и его оболочек. Помимо обычного шовного материала, периневральный шов может быть наложен при помощи танталовых скрепок.
В целях предупреждения рубцовых изменений вокруг ложа нерва, он укладывается между мышечными прослойками, подальше от фасций, сухожилий, связок, кожи. Для уменьшения натяжения нерва после операции на конечностях накладываются гипсовые лонгеты, ограничивающие движения в суставах на протяжении ближайших двух-трех недель.
Невролиз
Невролиз — другая разновидность операции на нервах, необходимость в которой возникает при грубых рубцовых сращениях вокруг нервного волокна, которые чаще всего появляются после переломов костей, сильных ушибов мягких тканей. Эффективность вмешательства — около 50%.

освобождение нерва, пунктиром указана зона резекции
Этапы невролиза:
- Выделение нерва из пораженных тканей при помощи острого скальпеля или лезвия;
- Иссечение рубцово измененных тканей, плотных спаек;
- Укладывание освобожденного нерва в ложе из окружающих мышц.
При необходимости в процессе операции может применяться операционный микроскоп, повышающий точность манипуляций в операционном поле. В случае сильных рубцовых сращений в ходе освобождения нерва проверяют его электровозбудимость. Если участок нерва претерпел необратимые изменения и потерял способность к проведению импульса, то его удаляют с последующим сшиванием оставшихся фрагментов.
При сдавлении и высвобождении из рубцовых сращений мелких нервов или ветвей крупных стволов используется наружный микрохирургический невролиз, а в случае необходимости рассечь ткани вокруг мощных многопучковых нервов показан внутренний невролиз, часто требующий пластики нерва для ликвидации его дефекта.
Видео: пример декомпрессии срединного нерва при карпальном туннельном синдроме
Пластика нерва

Для пластики нерва используются некровоснабжаемые, кровоснабжаемые трансплантаты или фрагменты нервов на сосудистой ножке. Трансплантат может состоять из нескольких участков кожного нерва, которые подбираются соответственно калибру поврежденного волокна. В противном случае наступает омертвение центрального отрезка нервного волокна и восстановление иннервации становится невозможным.
На сегодняшний день самым эффективным способом пластики признано использование некровоснабжаемых трансплантатов, которые укладываются в неповрежденных зонах мягких тканей. Возможно, потребуется удлинить сам трансплантат для создания обходного пути нерва, минуя очаг повреждения. Этот способ показан при восстановлении функции периферических нервов мелкого и среднего калибра на кисти, стопах.

Икроножный нерв имеет протяженность до 35 см и диаметр около трех миллиметров, для его выделения производят продольный разрез позади латеральной лодыжки. После взятия кусочка нерва с наружной стороны стопы и в голеностопе появляется зона пониженной чувствительности, но со временем площадь ее уменьшается. Двигательная функция стопы не нарушается, поэтому нерв и используется в качестве источника трансплантатов.
Поверхностная ветвь лучевого нерва тоже считается привлекательной в качестве донорских нервных фрагментов. Это вызвано тем, что она отдает минимальное количество ветвей и имеет большую плотность аксонов в своем составе. Толщина ее достигает 2,5 мм, длина — 20 см, эти параметры практически идеальны для восстановления многих других нервов. Взятие фрагментов лучевого нерва не вызывает заметных нарушений со стороны кисти, но при травмах срединного либо локтевого нерва одновременно с главным стволом лучевого хирург вынужден искать другие источники нервных волокон, так как дисфункция кисти станет выраженной.
При дефектах срединного нерва или нервов кисти берут фрагменты локтевого, выделяя его с сосудистым пучком и перемещая в требуемую область от локтевого сустава и до кисти. Для пластики лучевого нерва используется локтевой на сосудистой ножке либо собственная поверхностная ветвь лучевого.
Для ускорения регенерации и приживления невральных трансплантатов пластика нервов дополняется микрососудистыми анастомозами, помогающими питать периферические участки нервных стволов.



Невротомия
Невротомия — это пересечение нерва для устранения патологической импульсации, вызывающей болевой синдром или изменение функции внутренних органов. Наиболее распространенным показанием к этому типу операций на нервах считают язвенную болезнь желудка и 12-перстной кишки, при которой пересечение ветвей блуждающего нерва способствует снижению выделения кислоты в желудке и регенерации стенки в зоне язвы.
Невротомия может быть проведена механическим путем, когда хирург выделяет нужный нерв и пересекает его острым скальпелем или лезвием. Манипуляция проводится под местным обезболиванием новокаином, для остановки кровотечения применяется электрокоагуляция сосудов. Чтобы предотвратить появление болезненных невром на концы нерва помещаются полимерные микрокапсулы.

Нередки невротомии по причине невралгии тройничного нерва, не поддающейся никаким консервативным методам лечения, незаживающих язв языка, губ, полости рта. Невротомия может быть показана при злокачественных новообразованиях, повышенном потоотделении одной из половин лица.
Операция на тройничном нерве состоит в пересечении нервных стволов в месте выхода их на лицо. Она проводится под местным обезболиванием или общим наркозом и включает стандартные этапы доступа соответственно проекции нервных столов, аккуратного выделения их из окружающих тканей и пересечения.

При остеохондрозе, спондилоартрозе с сильным болевым синдромом может применяться радиочастотная невротомия (абляция), при которой происходит деструкция пораженного нерва, сохраняющаяся на протяжении года-двух лет. Выраженная затылочная, шейная, межреберная невралгия могут быть устранены пересечением соответствующих нервов без ущерба для функции других органов.
Вариантом нейротомии считается химическое воздействие на нерв при помощи анестетиков (новокаин, лидокаин), спирта. Этот вид невротомии более щадящий, так как не приводит к необратимой потере нервного волокна. Широко применяют новокаиновые блокады тройничного нерва, спинномозговых корешков, нервов верхних и нижних конечностей при их ущемлении либо воспалении.

Седалищный нерв — один из самых крупных стволов человеческого тела. Невротомия анестетиками (блокада) применяется довольно часто при ущемлении его с выраженным болевым синдромом (ишиас), остеохондрозе и сильных болях в спине, для обезболивания всей ноги, коленного сустава, области лодыжек и стопы.
Операции на зрительном нерве считают наиболее сложными в офтальмологии. К ним прибегают при глаукоме, атрофии нерва. Для декомпрессии нерва при глаукоме производят расширение его канала с последующей пластикой нерва, мышц и сосудистого пучка. В случае атрофии применяют аллоплант, помещаемый непосредственно к нерву и помогающий наладить адекватный кровоток для предупреждения дальнейшей атрофии нерва.
Послеоперационный период при операциях на нервах может потребовать реабилитации утраченных функций. В раннем периоде назначаются анальгетики для снятия боли, кожная рана обрабатывается ежедневно, а швы снимаются на 7-10 день.
При вмешательствах на конечностях для предупреждения расхождения шва показана иммобилизация гипсовой повязкой, регенерацию помогают ускорить физиотерапевтические процедуры, массаж мышц, в более позднем периоде необходима лечебная физкультура.
Читайте также:


