У кого нейропатия кожного нерва
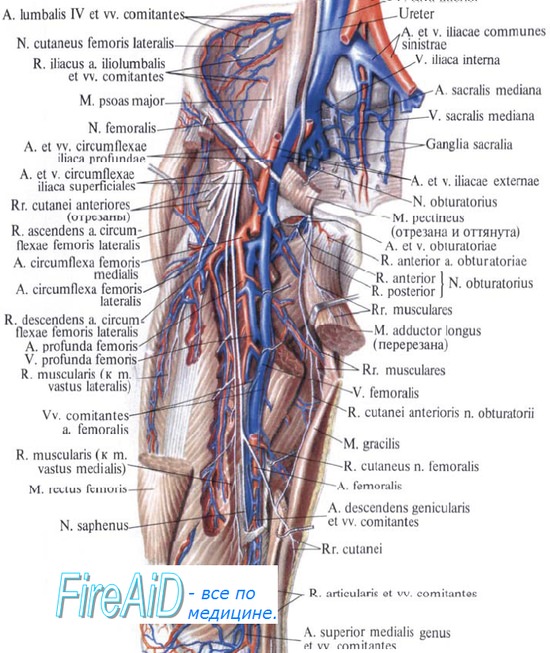
Нейропатия запирательного нерва. Возникнув в поясничной мышце из вентральных разветвлений L2-L4 спинномозговых нервов, запирательный нерв выходит из поясничной мышцы по ее латеральному краю, спускается в таз и выходит через запирательное отверстие. Он иннервирует большую, длинную и короткую приводящие мышцы, а также снабжает чувствительными волокнами верхнюю медиальную часть бедра.
Этиология нейропатии запирательного нерва. Изолированные нейропатии запирательного нерва встречаются редко. При переломах костей таза и бедра в патологический процесс вовлекается не только запирательный нерв, но также другие нервы нижней конечности или пояснично-крестцовое сплетение. Как доброкачественные, так и злокачественные опухоли тазовых органов также могут привести к нейропатии запирательного нерва. Такой же эффект могут вызвать оперативные вмешательства по поводу этих новообразований или на тазовых органах.
Анамнез. Чаще всего первыми являются жалобы на слабость в ногах и затруднения при ходьбе. Как правило, они затмевают чувствительные расстройства, если таковые имеются.
- Неврологическое. Исследование двигательной функции выявляет слабость приведения бедра. Может наблюдаться снижение чувствительности по верхней медиальной поверхности бедра. Коленный рефлекс должен быть сохранен.
- Общее. В тех случаях, когда нейропатия запирательного нерва возникает без травмы, необходимо тщательное обследование органов малого таза и прямой кишки для выявления внутритазовых опухолей.
Дифференциальный диагноз. Тщательное клиническое обследование должно быть направлено на выявление (из-за нечастой встречаемости) двигательных и чувствительных нарушений, которые не могут быть объяснены поражением одного запирательного нерва. Наличие слабости сгибателя бедра или разгибателя колена, или нарушенного коленного рефлекса дает основание заподозрить плексопатию пояснично-крестцового сплетения или радикулопатию L3-L4. Кроме того, снижение чувствительности, которое распространяется ниже колена, также не согласуется с сенсорным дефицитом, характерным для нейропатии запирательного нерва.
- Электродиагностика. При обследовании пациентов с подозрением на нейропатию запирательного нерва более полезной является ЭМГ, нежели СПН. Признаки вовлечения в патологический процесс других мышц, иннервируемых L2-L4, или выявление при ЭМГ патологии в параспинальных мышцах должны вызвать подозрение на более проксимальные поражения.
- Визуализирующие методы. В случаях отсутствия указаний на явную травму может потребоваться дополнительное обследование. В таких ситуациях исследование полости таза с помощью КТ или МРТ может помочь в выявлении массивных поражений или инфильтративных процессов.
Нейропатия наружного кожного нерва бедра.
Задние ответвления вентральных первичных ветвей L2-L3 спинномозговых нервов участвуют в образовании наружного кожного нерва бедра, который появляется из бокового края большой поясничной мышцы. Затем он переходит латерально в глубину фасции подвздошной мышцы и идет над портняжной мышцей, прежде чем пройти под латеральным краем паховой связки. Проникая через широкую фасцию, он делится на переднюю и заднюю ветви, которые обеспечивают чувствительную иннервацию передних отделов бедра. Часто наблюдаются анатомические вариации, касающиеся происхождения нерва (он может возникать как ветвь бедренного или бедренно-полового нерва), его хода после достижения паховой связки и, наконец, зоны распространения его чувствительных волокон.
Этиология нейропатии наружного кожного нерва бедра. В большинстве случаев в качестве причины предполагается ущемление/ компрессия нерва в области паховой связки или близлежащих областях. Однако наружный кожный нерв бедра может повреждаться также при ущемлении/компрессии в других точках, что имеет место при массивных забрюшинных поражениях, хирургических вмешательствах (особенно тех, которые захватывают забрюшинные структуры, тазовые или паховые точки) и травмах бедра.
- Неврологическое. Область чувствительных расстройств обычно невелика и захватывает латеральную поверхность бедра.
- Общее. Тщательная пальпация вдоль паховой связки и переднего верхнего края входа в таз позволяет, как правило, выявить локализованную область болезненности и спровоцировать симптомы, что в то же время подтверждает диагноз.
Дифференциальный диагноз нейропатии наружного кожного нерва бедра. Первым заболеванием, с которым необходимо проводить дифференциальный диагноз, является нейропатия бедренного нерва. Нужно помнить также о плексопатии поясничного сплетения и радикулопатии L2, но вряд ли можно ошибиться при их дифференциации. Ограниченные расстройства чувствительности, отсутствие двигательных нарушений и сохраненные рефлексы помогают исключить эти заболевания.
Обследование нейропатии наружного кожного нерва бедра. Хотя клинических данных бывает обычно достаточно для постановки диагноза, в случае сомнений или при наличии существующей ранее патологии, которая может осложнить диагностику (забрюшинные объемные образования), может потребоваться дополнительное обследование.
В отличие от других синдромов ущемления, положительная реакция на лечение также помогает подтвердить диагноз нейропатии наружного кожного нерва бедра. Помня об этом, вполне уместно вводить препараты-анестетики в предполагаемую точку выхода наружного кожного нерва бедра (медиальнее передней верхней подвздошной ости и под паховой связкой) или в точку локальной болезненности. Ответ на такую терапию не только подтверждает диагноз, но может также привести к облегчению симптомов.
- Электродиагностика. Из-за сложности вызвать рефлекс при тесте стимуляции нерва (NSS) в контрольной группе здоровых субъектов применение этого метода у больных с подозрением на нейропатию наружного кожного нерва бедра ограничено. Однако ЭМГ-исследования играют роль в оценке пациентов с необычными или неясными симптомами, поскольку выявление клинически не проявляющихся двигательных нарушений подразумевает вовлечение в патологический процесс не только одного наружного кожного нерва бедра.
- Визуализирующие методы. Проведение рентгенологических методов исследования не является необходимым, за исключением случаев, когда имеется клинически обоснованное предположение о наличии забрюшинных или тазовых объемных образований, приводящих к ущемлению наружного кожного нерва бедра. Однако присутствие необъяснимых или сопутствующих симптомов со стороны желудочно-кишечного или мочеполового трактов должно вызвать подозрение в существовании данной патологии.
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.

В случае нейропатии речь идет о метаболических, дегенеративно-дистрофических процессах, связанных с изменением обмена веществ, механическими травмами, токсическими влияниями или ишемией (недостаточным кровообращением). Все перечисленные факторы приводят к нарушению доставки к нервным волокнам кислорода и глюкозы, необходимых для обмена веществ, что сначала приводит к нарушению функционирования нервов, а затем, по мере прогрессирования, к изменению строения нерва. Наиболее часто страдают нижние конечности, хотя возможны поражения рук, нарушения иннервации мочевого пузыря, кишечника.
Содержание статьи
Статистика
Нейропатии чаще всего диагностируются среди больных сахарным диабетом — развиваются у 60% пациентов этой группы.
От различных проявлений нейропатии страдает до 15% взрослых людей, в реальности цифры предположительно больше, так как большинство пациентов с начальными проявлениями не обращаются к врачу.
От 20 до 45% ВИЧ-инфицированных пациентов страдают данным расстройством.
У 30% пациентов, прошедших химиотерапию по поводу онкологических заболеваний, наблюдается поражение периферических нервов.
Распространенность алкогольной нейропатии в разных странах составляет от 10-12% до 45-52% среди людей с различными стадиями алкогольной зависимости. Стоит отметить, что при нейрофизиологических исследованиях начальные проявления нейропатии выявляются почти у 90% алкоголиков.
Причины и развитие
На настоящий момент точной причины развития нейропатии не установлено, имеет значение множество различных факторов. Так, несомненна связь с сахарным диабетом, ВИЧ-инфекцией и хроническим алкоголизмом. Помимо этого отмечаются наследственные формы патологии, связанные с генетическими дефектами.
Нейропатия, в зависимости от происхождения, делится на следующие типы:
- наследственная, возникающая в рамках определенных патологий (болезнь Шарко-Мари, Гиенна-Баре),
- алиментарная, связанная с особенностями питания,
- токсическая, в том числе алкогольная,
- метаболическая, включая диабетическую и аутоиммунную.
Отмечается также роль инфекционных агентов (вирусов) и травматических факторов в поражении периферических нервов.
Симптомы
В зависимости от типа пораженных нервов (двигательные, сенсорные, вегетативные) и от того, какие их части вовлечены в патологический процесс, симптоматика при нейропатиях несколько отличается. Однако проявления редко встречаются изолированно, в основном комбинируются: у пациентов, как правило, наблюдаются и двигательные нарушения, и изменения чувствительности тканей, и другие симптомы. Если затронуты только миелиновые оболочки нервов, изменения тканей обратимы при устранении причины, если же вовлечен аксон — собственно отросток нервной клетки, то нарушения могут быть необратимыми.
Для многих видов нейропатии типичен выраженный болевой синдром, возникающий за счет ишемических повреждений нервов.

Принципы лечения нейропатии
Комплексная терапия включает устранение факторов, влияющих на нервные волокна, а также воздействие на ткани и стимуляция процессов регенерации, улучшение кровообращения в области пораженных нервов и их проводимости. В целях уменьшения боли и восстановления чувствительности применяют лекарственные препараты, физиотерапевтическое лечение и диетическую коррекцию, лечебную физкультуру и режимные мероприятия. В случае нейропатий, развившихся на фоне какого-либо заболевания (например, сахарного диабета), проводится лечение основной патологии.
Медикаментозное лечение
Прежде всего, высокие дозы витаминов группы В обладают нейротрофическим эффектом, они помогают в устранении болевого синдрома и нормализации чувствительности тканей, улучшают нервную проводимость волокон. Применяют инъекции витаминов или комбинированные таблетированные формы тиамина, цианокобаламина и рибофлавина (В1, В12 и В6). Можно дополнить курс средствами с витаминами А и Е, аскорбиновой кислотой. Подобные средства также обладают антиоксидантными свойствами.
Для устранения боли используют анальгетики ненаркотического ряда и препараты группы НПВС, однако они обладают ограниченной эффективностью, поскольку для этих них в данном случае нет точки приложения. При нейропатических болях высоко эффективны другие группы лекарственных средств — антидепрессанты, противосудорожные препараты и др., специфическое лечение назначается лечащим врачом. При ярко выраженной боли, приводящей к нарушениям сна, депрессиям и нетрудоспособности, применяются блокады или применение наркотических анальгетиков. Усилить эффект анальгетиков и НПВС может их сочетание с магнием и витамином В6.
В тяжелых случаях назначается терапия глюкокортикоидами, а при аутоиммунной природе поражения еще и иммунодепрессантами. Назначается подобная схема строго индивидуально, только в стационаре.
В некоторых случаях эффективными оказываются курсы плазмафереза, снижающие антигенную нагрузку на организм, в силу чего образуется меньше циркулирующих иммунных комплексов в сосудах и области миелиновой оболочки нервов. Практикуется применение курса инъекций иммуноглобулина в комбинации с курсом плазмафереза.
Дополнительно используются препараты, улучшающие трофику тканей и разжижающие кровь, сосудорасширяющие и венотонические средства, препараты для нормализации нервно-мышечной проводимости и регуляторы окислительно-восстановительных процессов в тканях.
При развитии нейропатии при токсических процессах показана детоксикационная терапия и десенсибилизирующее лечение, назначаются препараты магния и кальция.
Немедикаментозные воздействия
Для нормализации процессов обмена и тонуса мышц, облегчения симптомов применима методика чрескожной стимуляции (ЧЭНС). После расположения электродов на коже подают ток с разной частотой, сеансы проводят на протяжении 20-30 минут курсами до месяца.
Среди других методик электротерапии применяются диадинамические токи, оказывающие обезболивающий эффект при нейропатиях, дарсонвализация, для которой характерен хороший трофический эффект за счет улучшения кровообращения.
Показаны массаж и кинезиотерапия (определенные упражнения, нормализующие тонус мышц и трофику тканей), а также сохраняющие объем движений в конечностях и позволяющие пациентам чувствовать себя лучше.
Для восстановления двигательной функции применяется магнитотерапия как стационарными аппаратами на базе больниц и санаториев, так и портативных, для домашнего применения. В процессе лечения улучшается трофика, устраняется гипоксия тканей и болевой синдром, стимулируется восстановление миелиновой оболочки нервов.
При нейропатиях разных типов применяется локализованная и общая магнитотерапия, причем успехов в лечении, а именно уменьшения симптоматики (боли, нарушения чувствительности) удается добиться на разных стадиях заболевания.
Магнитотерапия оказывает мощное воздействие на организм, активизируя обмен веществ и кровообращение в целом, особенно в области воздействия. Рекомендованы повторные курсы с применением переменного магнитного поля, низкочастотного импульсного или бегущего магнитного поля. Аппараты магнитотерапии для домашнего использования облегчают лечение хронических пациентов с нейропатиями, способствуют повышению приверженности терапии и улучшению прогноза заболевания.
Способствуют облегчению состояния процедуры с применением инфракрасного облучения, они уменьшают парестезии, улучшают ток крови по капиллярам.
Необходимо соблюдение режима дня, полноценный отдых и дозированные физические нагрузки, рациональное питание, обогащенное витаминами группы В.
Профилактика нейропатии
Профилактические меры – это ведение здорового образа жизни с полноценным питанием и активностью, физическими нагрузками. Важно постоянное посещение врача, особенно при наличии сахарного диабета и других предрасполагающих патологий. Имеет значение ношение удобной одежды и обуви, не сдавливающей стопы и лодыжки, отказ от курения и приема алкоголя, частое пребывание на свежем воздухе и пешие прогулки.
Задать вопрос врачу

Аналогичный характер боли может сопровождать постгерпетическую невралгию, комплексный регионарный болевой синдром и воспалительную демиелинизирующую полирадикулонейропатию.
Боль часто возникает ночью, ведет к нарушениям сна. У некоторых пациентов ощущение боли вызывается любым воздействием, причем ее интенсивность может бьть неадекватной силе и длительности стимула. По данным Американской ассоциации хронической боли (АСРА), нейропатия отмечается примерно у 8% пациентов, страдающих от хронической боли.
В тяжелых случаях качество жизни таких больных снижается сильнее, чем при сердечной недостатичности и даже онкопатологии. Периферическая нейропатия при сахарном диабете может быть причиной ампутации конечности и инвалидизации пациента.
По данным статистики, периферической нейропатией страдает примерно 2,4% населения, а в возрасте старше 55 лет таких больных уже насчитывается 8%. Эта патология представлена широким спектром клинических нарушений, вызванных повреждением чувствительных, двигательных и вегетативных нервных волокон.
По данным Национального института неврологических расстройств и инсульта (NINDS), существует более 100 различньк типов периферической нейропатии, большинство из них — полинейропатии.
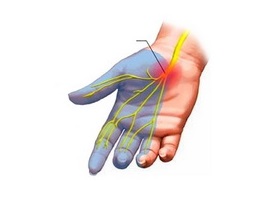
Наиболее распространенной мононейропатией, которая встречается у 3-5% взрослых, является синдром запястного канала.
У кого и когда возникает нейропатия?
Характерно для людей, которые выполняют рутинную ручную работу, связанную с постоянными движениями кисти. В последнее время проблема данного синдрома и его лечения весьма волнует общество, ведь сейчас существует множество профессий, связанных с постоянной работой за компьютером.
А неудобное расположение рук в процессе работы с мышкой и клавиатурой значительно повышает вероятность развития симптомов. Кроме указанной сферы, недугом часто страдают люди, работающие над сборкой агрегатов, художники, пианисты.
Периферическая нейропатия развивается при воздействии токсических, алиментарных, воспалительных и иммуно-опосредованных факторов. Наиболее распространенными состояниями, при которых возникает периферическая нейропатия, являются сахарный диабет (у 2/3 больных), гипотиреоз и нарушения питания.
Другие причины включают:
- травму нерва, опухоли,
- воздействие лекарственньк препаратов и промышленных агентов,
- алкоголизм,
- почечную недостаточность, аутоиммунные заболевания,
- различные хронические инфекции, в т. ч. опоясывающий лишай и ВИЧ, сосудистые,
- метаболические расстройства, генетические нарушения.
В 30% случаев причина периферической нейропатии остается невыясненной.
Некоторым нейропатиям могут потребоваться годы для развития, но при других состояние больного ухудшается за несколько часов. Несмотря на разнообразие причин, нарушения структуры периферических нервов типичны во всех случаях: дегенерация аксонов и сегментарная демиелинизация, вторичная дистрофия и распад нервных волокон.
К чему приводит и чем опасна нейропатия
Повреждение чувствительных нервных волокон ведет к расстройствам осязания, вибрации и температуры. В тяжелых случаях в результате утраты чувствительности не замеченные пациентом травмы могут привести к развитию хронических инфекций, в т. ч. к остеомиелиту.
При повреждении двигательных нервов возникают расстройства координации, слабость или мышечные спазмы.
Если повреждаются вегетативные нервы, у пациентов снижается слюно-, слезо- и потоотделение, отмечаются другие нарушения функций органов или желез.
ЗНАЧЕНИЕ ВИТАМИНОВ ГРУППЫ В в ЛЕЧЕНИИ НЕЙРОПАТИИ
Витамин В1 , локализуясь на мембранах нервных клеток, ускоряет регенерацию поврежденньк волокон, обеспечивает протекание энергетических процессов в нейранах на должном уровне. Оказывает нейроцитопротекторный эффект при воздействии этанола.
Тиамин участвует в процессах синаптической передачи, регуляции проницаемости мембраны для натрия и калия, проведения сигнала по нервному волокну. Физиологически активная форма витамина В1 тиаминпирофосфат играет ключевую роль в метаболизме глюкозы и продукции энергии в клетках головного мозга.
Витамин B6 является антиоксидантом и кофактором нескольких ферментов, катализирующих более 140 значимьк реакций, включая метаболизм глюкозы, амино- и жирньк кислот, сфинголипидов (необходимых для образования миелиновых оболочек), синтез нейротрансмиттеров, регуляцию экспрессии генов.
Самый химически сложный из всех витаминов — В12 функционирует как кофактор ферментов в широком спектре биологических реакций, в т. ч. синтезе миелина.
Применение витамина В12 останавливает прогрессирование неврологических поражений.
Витамин В12 является донором метильной группы в метаболизме ДНК, активирует процессы транскрипции и увеличивает синтез белка, содействуя регенерации нервов и/или ремиелинизации.
Кроме того, метаболически активная форма витамина В12 — метил кобаламин содействует синтезу лецитина, одного из основных составляющих миелиновых оболочек. Долговременное введение метилкобаламина способствует синтезу и регенерации миелина.
Следует также отметить, что анальгетический эффект из витаминов группы В доказан в исследованиях для высоких терапевтических дозировок, в частности при применении цианокобаламина не менее 1 мг в сутки.
Витамины В6 и В12 также участвуют в метилировании гомоцистеина, повышенный уровень которого, по некоторым данным, ответственен за усиление апоптоза, нейротоксичность, активацию тромбоцитов и повреждение сосудав, стимуляцию атерогенеза и пролиферацию гладких мышц сосудистой стенки. Считается, что снижение уровня витаминов В6 и В12 в сыворотке крови способствует развитию деменции и когнитивных нарушений.
Дефицит витаминов группы В является одной из ведущих причин развития полинейропатии, что находит научное подтверждение в международной практике.
Так, в экспериментальной модели гипергликемии введение в течение б нед. комплекса витаминов группы В оказывало заметный нейропротекторный эффект и сохраняло нормальную структуру нервных волокон, периневрия, шванновских клеток, миелиновой оболочки, капилляров и интерстиция. Применение комплекса витаминов группы В у пациентов с диабетической полинейропатией продемонстрировало значимое улучшение скорости проведения возбуждения по нервному волокну.
Доступность витаминов группы В делает их частым выбором для лечения периферической нейропатии. Указанный комплекс успешно используется в лечении синдрома запястного канала, люмбаго и нейропатии.
ОБЛЕГЧЕНИЕ БОЛИ С ПОМОЩЬЮ ВИТАМИНОВ
Витамины группы B играют роль в ноцицепции и могут ис пользоваться для облегчения боли. В экспериментальных моде лях установлено противовоспали тельное и обезболивающее дей ствие витаминов B1, B6 и B12 при химической, электрической и тепловой стимуляции.
Механизмы облегчения боли и подавления гипералгезии при применении витамина B1 включают блокаду путей метаболического повреждения, модуляцию возбудимости нейронов и тока Na + в поврежденных нейронах, а также препятствие развитию оксидативного стресса в тканях головного мозга.
Роль витамина B6 включает участие в пресинаптическом ингибировании высвобождения нейротрансмиттеров из ноцицептивных афферентных волокон, несущих возбуждающий сигнал в нейроны задних рогов спинного мозга и таламуса.
Известно значение пиридоксина в усилении тормозного синаптического контроля. Кроме того, прием витамина B6 связан с увеличением содержания в головном мозге 5гидрокситриптамина, усиливающего торможение при передаче болевого сигнала в ЦНС.
Витамин B12 также участвует в селективной блокаде проведения нервного импульса по чувствительным волокнам. На протяжении многих лет витамин B 12 и его коферментные формы использу ются для лечения боли.
В некоторых странах витамин B12 отнесен к группе анальгетиков. Было высказано предположение, что витамин B12 увеличивает доступность и эффективность норадреналина и 5гидрокситриптамина в нисходящей ингибирующей ноцицептивной системе.
Установлено значительное уменьшение выраженности соматической и вегетативной симптоматики у пациентов с поражением периферической нервной системы, получавших метилкобаламин.
Результаты систематического обзора эффективности витамина B12 при диабетической нейропатии показали, что лечение как комбини рованными препаратами, так и метилкобаламином уменьшает выраженность симптоматики.
Таким образом, синергизм действия комплекса витаминов группы В обеспечивает целостное воздействие на поврежденное нервное волокно, оказывая действие:
- нейротрофическое;
- регенеративное;
- анальгезирующее;
- нейромодуляторное;
- антиоксидантное.

Полинейропатии
Клиническая картина характеризуется нарушением чувствительности и слабостью мышц, которые сопровождаются выпадением сухожильных рефлексов и атрофиями мышц.

Боль является важным защитным биологическим феноменом, который мобилизует.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


