Васкулит зрительного нерва глаза у кого было

Зрение остается хорошим, но может отмечаться снижение остроты до 0,6. Значительное снижение зрения при васкулите встречается редко. Через полгода происходит восстановление зрения, периодическая симптоматика перестает беспокоить. Зрение восстанавливается в полном объеме, проходят геморрагические излияния, спадает отек зрительного нерва, вены приходят в норму.
Если вы заметили проблемы со зрением, то необходимо обратиться к доктору-офтальмологу (окулисту). Доктор проводит осмотр глазного дна. При васкулите глаза отмечается отечность и гиперемия диска, отмечаются кровоизлияния. Также может наблюдаться реакция стекловидного тела, интенсивность которой варьируется в зависимости от степени тяжести изменений глазного дна. Вся симптоматика постепенно уменьшается и вовсе проходит через 6-8 месяцев от начала заболевания.
Восстановление происходит при любом из используемых вариантах лечения. Четкость зрения тоже восстанавливается полностью. Чтобы правильно определить причину, которая привела к васкулиту глаз, необходимо провести обследования:
- Общий анализ крови с СОЭ.
- Биохимический анализ крови.
- Общий анализ мочи.
- ФАГД.
ФАГД – это флюоресцентная ангиография, при помощи которой определяют причину возникновения васкулита, степень активности процесса. Также это обследование выявляет зоны ишемии и прорастание сосудов в роговицу. Это исследование также применяют в процессе лечения, чтобы отследить его эффективность.
Каких врачей пройти
Если пациент старшего возраста, у него имеется гипертензия, атеросклероз, то возможно возникновение осложнения в виде тромбоза центральной вены сетчатки. В отличие от васкулита, при тромбозе отмечается значительное ухудшение зрения, а кровоизлияния на глазном дне сильно выражены. Поэтому важно провести правильную дифференциальную диагностику. В этом помогают все исследования и консультации других специалистов:
- Инфекционист – для выявления инфекционных процессов.
- Ревматолог – чтобы исключить наличие ревматизма и смежных патологий.
- Фтизиатр исключает наличие туберкулеза.
- ЛОР – исключить инфекции носоглотки.
- Стоматолог – для осмотра полости рта и выявления патологических процессов (кариеса, пульпита).
- Невропатолог – для выявления инфекционных процессов нервной системы (болезнь Бехчета, рассеянный склероз).
- Онколог – для исключения предраковых и раковых болезней, которые могут быть похожи на васкулит глаза.
После постановки диагноза следует приступить к лечению васкулита глаза. Для этого используются местные и общие способы лечения. Прогноз – благоприятный.
Эффективное лечение можно пройти только после правильной постановки диагноза. Различают несколько видов лечения:
- Лекарственное.
- Хирургическое.
- Экстракорпоральное.
Лекарственная терапия включает в себя:
- парабульбарные инъекции медикаментов;
- системное применение препаратов.
Так как почти все васкулиты развиваются из-за аутоиммунных процессов, необходим прием глюкокотикостероидов. При их неэффективности используют цитомтатики.
При наличии инфекционного агента назначают антибактериальные, противовирусные препараты. Для улучшения метаболизма и кровообращения используют антикоагулянты, антиоксиданты. После выздоровления необходим прием лекарств с поддерживающей целью в течение 1-12 мес. Экстракорпоральное лечение – это применение процедуры плазмафереза (очистки крови).
Васкулит сетчатки лечат следующими хирургическими вмешательствами:
- Коагуляцией (лазерной и крио-).
- Витрэктомией с эндоларезной коагуляцией.
- Ленсвиктрэктомией.
- Операции против глаукомы и отслойки сетчатки.
Лазерная коагуляция применяется, если имеются очаги ишемизации сетчатки и компенсаторное прорастание сосудов (неоваскуляризация). Проводить данную операцию пи васкулите бывает проблематично, так как имеется воспаление. Поэтому проводить лазерную коагуляцию при васкулите лучше в период ремиссии. Перед операцией следует начать предварительно принимать медикаментозное лечение глюкокотикоидами. Какие именно принимать препараты, в какой дозировке, какую операцию проводить и есть ли в этом необходимость – определяет лечащий доктор.
После выздоровления нужно прилагать всевозможные усилия, чтобы избежать рецидива. Для этого следует укреплять иммунитет, избавиться от вредных привычек, избегать простудных заболеваний, следить за артериальным давлением и т.д.
Васкулиты — это аутоиммунные заболевания, связанные с хроническим воспалением и деструкцией стенок кровеносных артерий. Васкулит глаза — угрожающий зрению патологический процесс, вызывающий сужение ретинальных сосудов, нарушение кровоснабжения в сетчатке и последующую некротизацию тканей.
- 1 Причины заболевания
- 2 Симптоматика
- 3 Методы диагностики
- 4 Лечение заболевания
Причины заболевания
Разрушение сосудов может быть связано с воспалительными, инфекционными, аллергическими процессами, затрагивающими органы зрения или другие части тела (системные заболевания). По происхождению васкулит сетчатки можно подразделить на следующие группы:
- Первичный. Основными причинами являются заболевания, где сосуды — основная цель воспалительного процесса. Сюда относятся глазные уевиты, гигантский клеточный артериит, синдром Чарга-Стросса, узелковый полиартериит и др.
- Вторичный. Васкулит служит характерным признаком, но вторичным по отношению к какому-либо системному заболеванию организма, к таким заболевания относятся туберкулез, системная красная волчанка, болезнь Бехчета, воспаление кишечника, некоторые венерические заболевания.
- Очень редко это может быть изолированное, самостоятельное расстройство, называемое идиопатическим васкулитом сетчатки. Причины его возникновения неизвестны.
Симптоматика
Офтальмологические расстройства могут быть первым диагностическим проявлением потенциально опасного для жизни заболевания.
Васкулит сетчатки глаза имеет следующие симптомы:
- покраснение и боль в глазах;
- затуманивание;
- повышенная чувствительность к свету;
- кровоизлияния и тканевые уплотнения (инфильтраты) на сетчатке;
- появление экссудатов вокруг сосудов глаза, которые приводят к образованию белой оболочки или своеобразных муфт, представляющих собой участки отечной сетчатки.
Нейроваскулит — заболевание, развивающееся вследствие неврозов или переохлаждения организма. При таком виде патологии может появиться пелена или яркие вспышки перед глазами, спазмы головного мозга, дезориентированность, головные боли. Ретиноваскулит чаще всего является вторичным проявлением ревматизма, грибковых, вирусных инфекций, бруцеллеза и влияет на артерии, кровоснабжающие диск зрительного нерва. Для него характерны отеки сетчатки, точечные кровоизлияния, заметные, похожие на вату фибриновые образования. Отсутствие лечения приводит к необратимому серьезному снижению остроты зрения.
Методы диагностики
Глазной васкулит выявляет офтальмолог, но для выяснения вопросов, касающихся системного воспалительного заболевания и установления точного диагноза, может потребоваться участие специалистов другого профиля — ревматолога, невропатолога, гастроэнтеролога, онколога. Вначале врач проводит обследование, чтобы определить остроту зрения, внутриглазное давление, дефекты зрительного поля и цветового восприятия.
Исследование глаза проводится щелевой лампой, которая дает многократное увеличение или с помощью флюоресцентной ангиографии — наиболее чувствительного метода для изучения состояния мельчайших сосудиков сетчатки, диска зрительного нерва и других структур зрительных органов. Для этого вводят контраст флюоресцеина, проникающий в артерии, вены и капилляры. Информация о состоянии глазного яблока выводится на монитор. При окклюзии сосудов на экране видно прерывание окрашенной линии.
Осмотр глаз поможет определить локализацию недуга, но не показывает, что спровоцировало его развитие. Поэтому врачу будут необходимы данные общего анализа крови. При воспалении в организме выявляется повышенное СОЭ и высокое количество лейкоцитов. Тромбоциты должны быть в норме — это позволяет исключить расстройства, связанные с низкой свертываемостью крови. При необходимости врач может дать направление на другие анализы.
Лечение заболевания
Терапия направлена на устранение воспалительного процесса, стабилизирование зрительных функций и предупреждение возможных осложнений. Васкулит сосудов сетчатки лечится совместно с сопутствующим заболеванием.
. Врач выбирает один из вариантов лечения, учитывая показания и противопоказания:
По окончании основного курса лечения больные должны пройти противорецидивную терапию. Рекомендуется постоянное наблюдение у офтальмолога: первые 6 месяцев — ежемесячный осмотр, затем посещение врача сокращается до одного раза раз в три месяца. Так как любой воспалительный процесс способен рецидивировать, необходима профилактика простудных заболеваний и мероприятия, направленные на укрепление иммунитета.
Болезнь глаз, при которой появляется воспаление сосудистой стенки. Васкулит глаза регистрируется у людей молодого возраста. При этом возможно поражение как одного глазного яблока, так и обоих. У больного с такой патологией появляются помутнения перед глазами, снижение остроты зрения, геморрагии на глазном дне. Такое заболевание очень опасное, так как может привести к слепоте. При появлении первых симптомов, нужно пойти к офтальмологу и обследоваться комплексно.
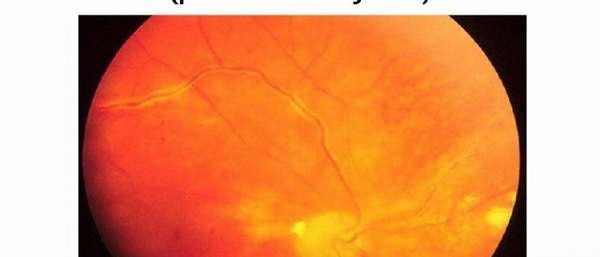
Что вызывает заболевание?
Причины развития патологии сосудов глаза до конца учеными не выяснены.
Выделяют такие негативные факторы, которые повышают риск появления болезни:
- инфекционное поражение,
- вирусная болезнь,
- иммунные патологии,
- аллергия,
- влияние медикаментов,
- заболевания эндокринной и нервной системы,
- системная красная волчанка,
- ревматизм,
- системный васкулит,
- генетическая предрасположенность.
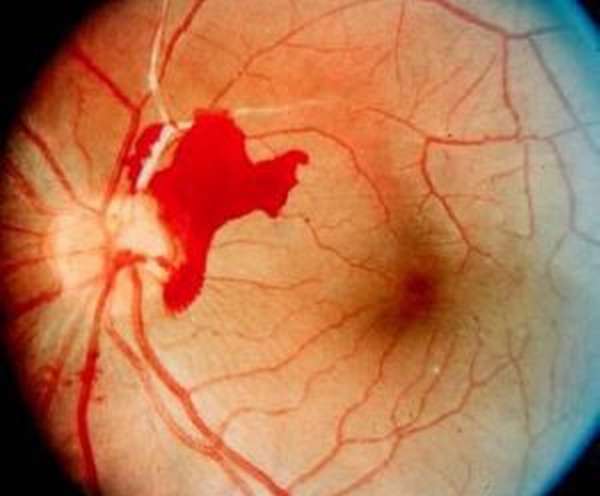
Различают острую и хроническую форму патологии. Возможно временное проявление симптоматики — до 5-ти раз в сутки. Заболевание провоцирует неконтролируемое расширение венозных стенок в сетчатке. В результате происходит заполнение сосудов экссудативными массами, отчего они становятся непроходимыми. Эти массы блокируют поступление кислорода и питательных веществ к сетчатке. От сильного расширения сосуд лопается, происходит кровоизлияние.
Как проявляется заболевание?
Поражение вен сетчатки имеет такие глазные симптомы:
Какие осложнения заболевания?
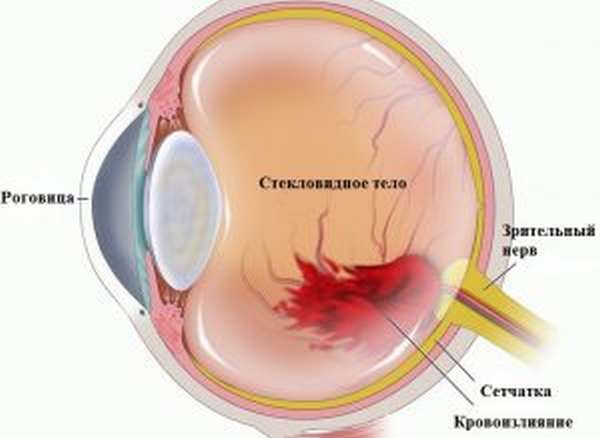
Глазной флебит приводит к таким последствиям:
- вторичная неоваскулярная глаукома,
- тракционная отслойка сетчатки (наступает слепота),
- гемофтальм.
Какая диагностика болезни?
Если у больного развился васкулит диска зрительного нерва, ему необходимо пойти к офтальмологу. Врач выявит особенности анамнез заболевания, причины развития и проведет осмотр глаз. Затем специалист проведет дифференциальную диагностику с другими болезнями сетчатки и даст направление на специальные информативные методики диагностики. Также больного направляют на консультацию к оториноларигологу, ревматологу, инфекционисту, невропатологу и онкологу.
- общие анализы мочи и крови,
- биохимическое исследование крови,
- ФАГД,
- УЗИ,
- офтальмоскопия,
- рентгенография.
Лечение васкулита сосудов сетчатки
Глазной флебит — сложное и очень опасное заболевание. Применять любое лечение самостоятельно нельзя, так как это приводит к опасным осложнениям. Такое заболевание требует своевременной постановки диагноза и правильного лечения. Для этого необходимо пойти в стационар. Окулист осмотрит глазное яблоко и дно глаза, а затем подберет современное и эффективное лечение. Чтобы вылечить такую патологию сосудов сетчатки, назначают медикаменты и оперативное вмешательство. А также применяют экстракорпоральный метод терапии (плазмаферез). При этом делают забор крови, очищают и возвращают в сосуды. Повторяют через 3 месяца и проводят 3 раза за 1 курс.
При воспалении сетчатки глаз назначают лекарства, представленные в таблице:
При отсутствии эффективности медикаментозной терапии и развитии осложнений, применяют такие виды оперативного вмешательства:
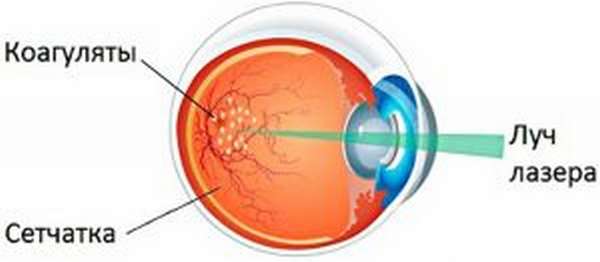
- Лазерная коагуляция. Основывается на укреплении внутренней оболочки глаза. Это препятствует развитию дистрофии и отслоению сетчатки. При этом применяют специальный лазер.
- Криокоагуляция. Для лечения применяют низкие температуры.
- Ленсвитрэктомия. Основывается на удалении хрусталика и рубцов стекловидного тела.
Выводы по теме
Для эффективности терапевтических мероприятий необходимо придерживаться правильного питания, перенапряжения глаз и физического перенапряжения. А также при развитии различных заболеваний, которые повышают риск воспаления стенок сосудов сетчатки, нужно своевременно обратиться к специалистам, пройти диагностические мероприятия и пройти специальное лечение.
Поражения кожи и глаз при первичных васкулитах

При одновременном вовлечении в патологический процесс мелких сосудов в рамках, например, височного артериита Хортона, вследствие поражения коротких задних цилиарных артерий, которые питают зрительный нерв, или же закупорки центральной артерии может развиться передняя ишемическая оптическая нейропатия.
Без своевременного лечения глюкокортикоидами это состояние может привести к слепоте одного пораженного глаза, а затем, поскольку васкулитический процесс в течение короткого времени может перейти и на второй глаз, к слепоте второго глаза.
При первичных васкулитах капиллярит внутренних органов и нервов может приводить к некротизирующему гломерулонефриту, синдрому альвеолярной геморрагии, полинейропатии или множественным мононевритам.
Поражение средних и крупных сосудов приводит к инфаркту зависимых тканей. Некоторые из заболеваний ассоциируются с антинейтрофильными цитоплазматическими антителами (АНЦА).
АНГИИТЫ СЕТЧАТКИ
Васкулит (ангиит) сетчатки представляет собой воспаление и некроз сосудистой стенки. Этиология ангиитов многообразна, так как воспаление сосудов сетчатки может вызвать множество инфекционных агентов. Наиболее часто причинами ретиноваскулита становятся возбудители туберкулёза, бруцеллёза, вирусных инфекций, грибы, простейшие.
В основе этого воспалительного процесса лежит иммунопатологический механизм. Ангиит считают следствием первичного или вторичного отложения иммунных комплексов в стенке сосудов.
Существенную роль в диагностике этой патологии играют биомикроскопия, офтальмоскопия и ФАГД. Следует заподозрить васкулит сетчатки, если воспаление в основном поражает ретинальные сосуды, хотя при этом поражаются и прилегающие сетчатка и стекловидное тело.
- Ангииты сетчатки при воспалительных заболеваниях глаза.
- Ангииты сетчатки при синдромных и системных заболеваниях.
- Ангииты сетчатки при аутоиммунных заболеваниях.
- Аутоиммунный ангиит сетчатки.
При васкулите сетчатки в воспалительный процесс чаще вовлечены ретинальные вены, они окружены белым экссудатом в виде полос сопровождения или муфт. Ангиит может быть как генерализованным, так и локальным. Нередко на глазном дне появляются кровоизлияния и инфильтраты. Кистовидный отёк макулярной зоны указывает на вовлечение в процесс микроциркуляторного русла.
0 поражении артерий сетчатки свидетельствуют муфты или полосы сопровождения вдоль них, а также их окклюзия. Одновременно возможно поражение переднего отрезка глаза (преципитаты, отёк радужки, экссудат в передней камере). При биомикроскопии стекловидного тела отмечаются отложения в виде белых точек (лейкоциты). Количество таких отложений свидетельствует об остроте воспалительного процесса.
Клинические симптомы подтверждаются ФАГД. На ангиограмме виден экстравазальный выход флюоресцеина через порозную сосудистую стенку; в случае окклюзии сосуда наблюдается резкое ограничение его контрастирования, а при наличии анастомозов — ретроградное заполнение поражённого сосуда флюоресцеином (рис. 7-11. 7-12 7-13 7-14 7-15 7-16 7-17 7-18 7-19 7-20 7-21 7-22 7-23 7-24 7-25 7-26 7-27 7-28 7-29 7-30 ).
Ангииты сетчатки могут осложняться гемофтальмом, вторичной неоваскулярной глаукомой и тракционной отслойкой сетчатки, основные принципы лечения которых изложены выше.
Лечение ангиитов зависит от этиологического фактора и включает в себя курсы специфической терапии, антибиотики, местное и системное применение кортикостероидов.
При вирусной этиологии заболевания применяют вирусостатические препараты (ацикловир, ганцикловир, вирулекс, зовиракс).
В случае окклюзивного ангиита, следствием которого становятся развитие ишемических зон сетчатки и появление неоваскуляризации, необходима лазеркоагуляция сетчатки, но прибегать к ней следует в неактивном периоде и под прикрытием медикаментозной терапии, включающей обязательное назначение стероидов. Если из-за недостаточной прозрачности сред лазерную коагуляцию не удаётся провести в должном объёме, необходима транссклеральная криопексия сетчатки.
Duke Elder Sir St. Disease of the retina. System of ophthalmology. Vol. X. Himpton. London. — 1967.
Атрофия зрительного нерва
Атрофия зрительного нерва может быть первичной и вторичной. При первичной атрофии зрительного нерва снижается центральное зрение, появляются скотомы (слепые пятна в поле зрения), которые человек часто воспринимает как темные пятна перед глазами.
Симптомы вторичной атрофии зрительного нерва зависят от того, каким патологическим процессом они вызваны. Если атрофия возникла как следствие табеса (позднего проявления сифилиса, при котором поражена нервная система) или прогрессирующего паралича, у страдающего постепенно ухудшается зрение, сужается поле зрения, становится трудно различать цвета. Скотомы возникают в основном на периферии поля зрения.
Если атрофия вызвана склерозом сонной артерии, возможна гемианопсия (слепота в половине поля зрения).
При гипертонической болезни обычно происходит сужение полей зрения, но скотомы, особенно центральные, наблюдаются редко.
Атрофия зрительного нерва может возникнуть и через некоторое время после профузного (очень сильного, с большой потерей крови ) кровотечения. При этом у пациента сужаются поля зрения. В некоторых случаях может случиться выпадение нижних половин поля зрения.
Изменения при сдавлении зрительного нерва проявляются по-разному в зависимости от места сдавления. Это может быть и снижение зрения. и сужение полей зрения.
Зрительный нерв – это канал, по которому изображение, попадающее на сетчатку глаза в виде электронных импульсов, транслируется в мозг. Там эти сигналы превращаются в картинку. Зрительный нерв питают множество сосудов. И если из-за каких-либо заболеваний его питание нарушается, волокна зрительного нерва постепенно разрушаются. Нервная ткань при этом замещается соединительной тканью или глией (вспомогательными клетками нервной ткани, которые в норме защищают нейроны). Сам нерв постепенно отмирает и уже не может нормально передавать сигналы с сетчатки глаза в мозг.
Атрофия зрительного нерва может быть первичной или вторичной. Первичная атрофия развивается как самостоятельное заболевание. Она передается по наследству, по рецессивному типу. Заболевание сцеплено с Х-хромосомой, поэтому страдают этой патологией мужчины. Проявляется это заболевание в 15-25 лет.
Вторичная атрофия зрительного нерва развивается на фоне какого-либо заболевания, при которых развивается застой зрительного нерва или нарушается его кровоснабжение. Это заболевание может развиваться в любом возрасте и у любого человека.
Причины атрофии зрительного нерва:
- инфекционные заболевания (менингит. энцефалит, сифилис. герпес. грипп );
- черепно-мозговые и глазные травмы;
- дегенеративные заболевания, поражающие нервную систему (рассеянный склероз );
- отравления (алкоголь);
- нарушения кровообращения (тромбоз или эмболия сосудов глаза, васкулит);
- сдавление зрительного нерва (онкологические заболевания, кисты, абсцессы, неправильное срастание костей черепа после перелома);
- повышение внутриглазного и внутричерепного давления.
Атрофия зрительного нерва также может быть односторонней (развивается только на одном глазу) или двухсторонней (развивается сразу на обоих глазах), стационарной и прогрессирующей, частичной и полной.
Описанные симптомы могут возникать не только при атрофии зрительного нерва, но и при повреждениях участков головного мозга, ответственных за зрение. Поэтому при проблемах со зрением нужно как можно скорее обратиться к офтальмологу. чтобы вовремя успеть и верно диагностировать заболевание. Кроме того, важно выяснить, что именно вызвало атрофию. Для этого нужно сделать:
- ангиографию сосудов головного мозга, выяснить, где именно нарушено кровообращение;
- рентгенографию черепа. чтобы выяснить, не сдавливают ли зрительный нерв кости черепа;
- магнитно-резонансную томографию (МРТ), чтобы увидеть волокна зрительного нерва и оценить их состояние;
- офтальмологическое обследование, чтобы выяснить состояние диска зрительного нерва;
- анализ крови. чтобы подтвердить или опровергнуть наличие воспаления и инфекции.
Полностью вылечить атрофию зрительного нерва невозможно. Однако можно замедлить и даже остановить течение патологического процесса.
Важно быстро начать лечение не только атрофии, но и заболевания, которое ее вызвало. Если заболевание вызвано бактериями или вирусами, назначают антибактериальную или противовирусную терапию. Если причина заболевания – сдавление нерва опухолью, пациента отправляют на осмотр и лечение к онкологу. Если нерв сдавила киста, страдающему нужен нейрохирург.
Лечение основного заболевания, конечно, положительно скажется на состоянии зрения, однако нужно принять меры и по улучшению состояния зрительного нерва и сетчатки глаза. Это можно сделать с помощью:
- физиотерапии (применяют электрофорез, магнитостимуляцию зрительного нерва и сетчатки, ультразвук, кислородотерапию);
- ангиопротекторов;
- сосудорасширяющих препаратов;
- рефлексотерапии.
Если лечение начато в самом начале, потерянное зрение можно вернуть. Однако чем позже начато лечение, тем сложнее избежать негативных последствий.
Для профилактики атрофии зрительного нерва нужно:
- своевременно лечить инфекционные заболевания;
- предупреждать черепно-мозговые и глазные травмы ;
- регулярно проходить обследование у онколога для своевременной диагностики онкологических заболеваний головного мозга;
- не злоупотреблять алкоголем ;
- следить за артериальным давлением .
Аннотация научной статьи по клинической медицине, автор научной работы — Малов И.В., Сеннова Л.Г., Гришина Е.Е., Крикун Т.И., Суркова А.А.
В статье представлены особенности клинического течения васкулита зрительного нерва. Проанализированы истории болезни 28 больных с диагнозом: васкулит зрительного нерва (нейроретиноваскулит) в возрасте от 20 до 40 лет (средний возраст 31±7,5 года). Заболевание одинаково часто отмечалось как у мужчин, так и у женщин, чаще у городских жителей. Анализ клинического течения васкулита зрительного нерва позволил нам подтвердить следующие выводы: • васкулит зрительного нерва заболевание лиц молодого возраста; • процесс носит односторонний характер и проявляется чаще в виде отечной формы (геморрагическая форма с минимальными геморрагическими проявлениями); • при васкулите зрительного нерва показан мультидисциплинарный подход к диагностике и лабораторному исследованию.
Похожие темы научных работ по клинической медицине , автор научной работы — Малов И.В., Сеннова Л.Г., Гришина Е.Е., Крикун Т.И., Суркова А.А.
Clinical features of the optic nerve vasculitis
The paper presents some peculiarities of the clinical course of optic nerve vasculitis. 28 case histories of patients aged 20-40 (mean age 31±7,5) diagnosed with the optic nerve vasculitis (neuroretinal vasculitis) were analyzed. The disease was diagnosed both in men and women, more often in city residents. On the analysis of the optic nerve vasculitis clinical course the following conclusions were made: • optic nerve vasculitis is a disease which affects people of a young age; • the process is unilateral and is mainly manifested in chemotic form (hemorrhagic form with minimal hemorrhagic signs); • multidiscipline approach to diagnostics and laboratory examination in case of optic nerve vasculitis is recommended. Key words: vasculitis of the optic nerve , ophthalmologic examination , OCT .
И.В. МАЛОВ1, Л.Г. СЕННОВА1, Е.Е. ГРИШИНА2, Т.И. КРИКУН2, А.А. СУРКОВА2, Е.Ю. ЗАГОРСКАЯ2
1Самарский государственный медицинский университет, 443099, г. Самара, ул. Чапаевская, д. 89 2Самарская областная клиническая больница им В.Д. Середавина, 443095, г. Самара, ул. Ташкентская, Д. 159
Клинические особенности васкулита зрительного нерва
Малов Игорь Владимирович — доктор медицинских наук, профессор, заведующий кафедрой глазных болезней ИПО, тел. (846) 956-52-44, e-mail: ivmsamara@icloud.com
Сеннова Людмила Георгиевна — кандидат медицинских наук, доцент кафедры глазных болезней ИПО, тел. (846) 956-52-44, e-mail: soniya1944@mail.ru
Гришина Елена Евгеньевна — заведующая офтальмологическим отделением, ассистент кафедры глазных болезней ИПО, тел. (846) 956-96-21, e-mail: eegrishina@yandex.ru
В статье представлены особенности клинического течения васкулита зрительного нерва. Проанализированы истории болезни 28 больных с диагнозом: васкулит зрительного нерва (нейроретиноваскулит) в возрасте от 20 до 40 лет (средний возраст — 31±7,5 года). Заболевание одинаково часто отмечалось как у мужчин, так и у женщин, чаще у городских жителей. Анализ клинического течения васкулита зрительного нерва позволил нам подтвердить следующие выводы:
• васкулит зрительного нерва — заболевание лиц молодого возраста;
• процесс носит односторонний характер и проявляется чаще в виде отечной формы (геморрагическая форма с минимальными геморрагическими проявлениями);
• при васкулите зрительного нерва показан мультидисциплинарный подход к диагностике и лабораторному исследованию.
Ключевые слова: васкулит зрительного нерва, офтальмологическое обследование, ОСТ сетчатки.
I.V. MALOV1, L.G. SENNOVA1, E.E. GRISHINA2, T.I. KRIKUN2, A.A. SURKOVA2, E.Yu. ZAGORSKAYA2
1Samara State Medical University, 89 Chapaevskaya Str., Samara, Russian Federation, 443099 2Regional Clinical Hospital named after V.D. Seredavin, 159 Tashkentskaya Str., Samara, Russian Federation, 443095
Clinical features of the optic nerve vasculitis
126^^ ПРАКТИЧЕСКАЯ МЕДИЦИНА
'9 (110) сентябрь 2017 г. / том 2
The paper presents some peculiarities of the clinical course of optic nerve vasculitis. 28 case histories of patients aged 20-40 (mean age 31±7,5) diagnosed with the optic nerve vasculitis (neuroretinal vasculitis) were analyzed. The disease was diagnosed both in men and women, more often in city residents. On the analysis of the optic nerve vasculitis clinical course the following conclusions were made:
• optic nerve vasculitis is a disease which affects people of a young age;
• the process is unilateral and is mainly manifested in chemotic form (hemorrhagic form with minimal hemorrhagic signs);
• multidiscipline approach to diagnostics and laboratory examination in case of optic nerve vasculitis is recommended. Key words: vasculitis of the optic nerve, ophthalmologic examination, OCT.
В 1972 году S.S. Hayreh описал своеобразную форму сосудистой патологии зрительного нерва, сходную с нарушением венозного кровообращения и названную им васкулитом зрительного нерва. Заболевание встречается в молодом возрасте, носит односторонний характер, клинически протекает в виде двух форм (отечная, диффузно-геморрагиче-ская) и имеет доброкачественное течение (1-3).
Цель работы — изучить особенности клинического течения васкулита зрительного нерва.
Материал и методы
Проанализированы истории болезни 28 больных с диагнозом: васкулит зрительного нерва (нейроре-тиноваскулит) в возрасте от 20 до 40 лет (средний возраст — 31±7,5). Заболевание одинаково часто отмечалось как у мужчин, так и у женщин, чаще у городских жителей. Всем больным проводилось традиционное офтальмологическое обследование, ОСТ сетчатки (макулярная область), параллельно проводились лабораторные исследования на хронические инфекции.
Заболевание, как правило, начиналось остро (22 больных — 75%), и основные жалобы, которые предъявляли больные, это снижение зрения, кратковременно преходящее затуманивание. Рецидив заболевания был отмечен у троих больных (его время составило от месяца до года). Как правило, процесс носил односторонний характер, но у четверых больных он был двусторонним.
Анализ клинического течения васкулита зрительного нерва позволил выделить следующие особенности. У большинства больных (25-89%) отмечалось небольшое снижение зрения (до 0,4-0,7) однако у троих больных оно снизилось значительно (от 0,02 до 0,1). По клинической картине изменений ДЗН больные были разделены на две группы. В первой группе больных (23-82%) имела место следующая картина глазного дна: ДЗН розового цвета, границы его не определялись, отмечались перипапиллярный отек сетчатки, полнокровие и извитость вен. У 1/3 больных в макулярной области определялся ки-
стозный отек высотой до 310 мкм по данным ОСТ. У 10 больных при биомикроскопии определялась клеточная реакция в стекловидном теле. Данная картина глазного дна была расценена как отечная форма васкулита зрительного нерва.
Что касается этиологии васкулита, то, по данным лабораторных исследований, у большинства из них (16-57%) присутствовала вирусная инфекция, у троих больных отмечена положительная реакция на токсоплазмоз, у одного — ВИЧ. У восьми больных этиология заболевания не выяснена. Больные консультированы инфекционистом. При выписке острота зрения составила 0,90,1; во второй группе 0,70,1; однако динамика изменений картины глазного дна была незначительной, за исключением отека макулы, последний был купирован.
Больная П., 29 лет, находилась на лечении в офтальмологическом отделении СОКБ им В.Д. Середавина с жалобами на снижение зрения, туман перед левым глазом. Из анамнеза выяснено, что зрение резко снизилось после перенесенной острой респираторной вирусной инфекции на фоне высокой температуры.
ведена озонотерапия в отделении хирургии крови. Обследована на хронические инфекции. Выявлены повышенные титры антител к вирусу простого герпеса ВПГ-igG-(1:3200), цитомегаловирус igG-2,56.
При выписке — острота зрения левого глаза 0,8 не кор., отмечена положительная динамика картины глазного дна: уменьшился отек диска зрительного нерва, хотя сохранялась легкая стушеванность его границ. Количество перипапиллярных кровоизлияний заметно уменьшилось, купирован отек сетчатки в макулярной области, что было подтверждено данными ОСТ. В день выписки парабульбарно слева введен дипроспан.
• консультация инфекциониста, иммунолога;
• осмотр офтальмолога в динамике;
• повторно парабульбарная инъекция дипроспа-на слева через 10 дней.
При последующем наблюдении за больной в течение двух лет отмечено полное восстановление
зрительных функций и отсутствие рецидивов заболевания.
Таким образом, анализ клинического течения васкулита зрительного нерва позволил нам подтвердить следующие выводы:
• васкулит зрительного нерва — заболевание лиц молодого возраста;
• процесс носит односторонний характер и проявляется чаще в виде отечной формы (геморрагическая форма с минимальными геморрагическими проявлениями)
• при васкулите зрительного нерва показан муль-тидисциплинарный подход к диагностике и лабораторному исследованию.
1. Кацнельсон Л.А., Форофонова Т.И., Бунин А.Я. Сосудистые заболевания глаза. — М.: Медицина, 1990. — 270 с.
2. Терапевтическая офтальмология // под редакцией М.Л. Краснова, Н.Б. Шульпиной. — М.: Медицина, 1985. — 559 с.
3. Кански Дж. Клиническая офтальмология. — М., 2006. — 733 с.
Читайте также:


