Висячая стопа какой нерв поврежден

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Односторонняя свисающая стопа может иметь периферическое или центральное происхождение, и, исходя из этого обстоятельства, необходимо рассматривать различные причины возникновения данного состояния. Основной вопрос - периферическое или центральное - не всегда легко решить. Многие пациенты подвергались консервативному или даже оперативному лечению по поводу межпозвонковой грыжи диска, хотя в действительности имелся центральный монопарез вследствие ишемического инсульта или паралич перекрещенных ног.
- Компрессионная нейропатия (паралич перекрещенных ног).
- Воспалительные или неопластические поражения наружной поверхности голени и киста Бейкера коленного сустава.
- Травматическое повреждение малоберцового нерва.
- Ятрогенный паралич вследствие некорректной внутримышечной инъекции.
- Грыжа межпозвонкового диска (радикулопатия L5).
- Воспалительные или неопластические поражения наружной поверхности голени и киста Бейкера коленного сустава.
- Диабетическая и алкогольная нейропатия.
- Синдром передней тибиальной артерии.
- Ишемический инфаркт и опухоль мозга.
- Постприступный парез.
Следующие симптомы помогут дифференцировать центральное и периферическое поражение:
Циркумдукция (круговое движение ноги) вследствие повышения тонуса разгибателей указывает на центральный парез, что можно наблюдать уже при входе пациента в кабинет. Избыточное поднимание ноги указывает на периферический парез.
Уровень рефлексов: высокий ахиллов рефлекс наблюдается при поражении центральных двигательных проводящих путей, снижение или отсутствие рефлекса указывает на нарушения в периферической рефлекторной дуге. Когда поражается малоберцовый нерв или очаг ограничивается корешком L5, не обязательно ожидать изменения рефлексов. Ответ в виде подошвенного разгибания может отсутствовать или быть нечетким при центральной свисающей стопе.
Более трудными для оценки являются:
Мышечный тонус, который часто не изменен и не соответствует ожидаемому паттерну, когда его увеличение говорит о центральном, а снижение - о периферическом уровнях поражения. Мышечная атрофия, которую нельзя ожидать при остро возникшей свисающей стопе.
Конечно, электромиография и исследование скорости проведения возбуждения по нерву является крайне полезным. Однако, во многих случаях решение может быть найдено или подсказано без дополнительных обследований.

[1], [2], [3], [4], [5], [6], [7], [8]
I. Свисающая стопа периферического происхождения
Если периферический характер поражения установлен, то для определения его уровня необходимо оценить: является ли свисание стопы и пальцев изолированным, или имеется слабость в других мышцах. Этот же вопрос можно сформулировать и по-другому: ограничивается ли поражение малоберцовым нервом или распространяется на большеберцовый нерв. Таким образом, поражение мышц, иннервируемых одним поясничным корешком или двумя соседними корешками может быть установлено ещё до ЭМГ, но это требует подробного осмотра и анатомических знаний. Оценка начала заболевания - острое или постепенное - также является очень полезной (см. ниже).
Дифференциальный диагноз включает следующие состояния:
Воспалительные или неопластические поражения наружной области голени и киста Бейкера коленного сустава. Малоберцовый нерв может поражаться воспалительным или неопластическим процессом на латеральной поверхности голени (компрессионно-ишемическая нейропатия общего малоберцового нерва Гийена де Сеза-Блондена-Валътера; профессиональный паралич копальщиков луковиц тюльпанов). Синдром проявляется обычно болями по боковой поверхности голени и стопы, гипестезией в зоне иннервации нерва и слабостью перонеальной группы мышц. Неврома или киста Бейкера коленного сустава является другой редкой причиной повреждения этого нерва. Первый диагностический шаг - установление уровня поражения близко к головке малоберцовой кости при неврологическом осмотре и исследовании скорости проведения по нерву. Рентгенологическое и ультразвуковое обследование являются обычно обязательными, но эти дополнительные методы могут быть правильно применены только когда локализация установлена клинически.
Травматическое повреждение малоберцового нерва
Любые виды травмы колена или проксимальный перелом малоберцовой кости могут приводить к повреждению малоберцового нерва, и в этих случаях диагноз установить легко. Напротив, компрессионное повреждение нерва от гипсовой повязки часто пропускается врачом, который не обратил внимания на жалобы пациента на парестезии и боль на тыле стопы между первым и вторым пальцами, или на слабость разгибания (экстензии) первого пальца (перонеальная нейропатия).
Ятрогенный паралич вследствие некорректной внутримышечной инъекции. Другим примером ятрогенного повреждения является некорректная внутримышечная инъекция в ягодичную область. Разделение седалищного нерва на его главные ветви, малоберцовый и большеберцовый нервы, происходит иногда достаточно высоко, так что поражается только малоберцовый нерв. Около 10% пациентов не испытывают парестезии и боли во время или непосредственно после инъекции, и начало слабости может быть отсроченным. Существует простой способ дифференцировать повреждение на уровне поясничных корешков с нарушением по ходу седалищного нерва. Поясничные корешки не несут симпатических волокон для иннервации потовых желез. Они покидают спинной мозг не ниже уровня L-2, и соединяются с седалищным нервом только в области таза, в составе которого идут к периферии. Отсутствие потоотделения в области иннервации седалищного нерва или его ветвей ясно указывает на периферическое повреждение.
Грыжа межпозвонкового диска
Одностороняя свисающая стопа может быть следствием грыжи межпозвонкового диска. Начало заболевания не всегда внезапное и болезненное, не является обязательным и наличие напряжения мышц спины, положительный симптом Ласега. Если поражается только пятый поясничный корешок (L5 радикулопатия), то коленный рефлекс может быть сохранным, хотя все вышеуказанные симптомы присутствуют. Мышцы, иннервируемые пятым корешком, однако, не идентичны тем, которые снабжаются малоберцовым нервом. Различить эти состояния можно базируясь на тщательном осмотре и знании анатомии.
Диабетическая и алкогольная нейропатия
Наконец, нужно упомянуть, что имеются случаи полинейропатии, когда у пациента выявляется только односторонняя свисающая стопа, тогда как поражение других нервов является субклиническим. Это наблюдается при сахарном диабете и хроническом алкоголизме. При этом, имеется, как минимум, билатеральное снижение ахилловых рефлексов.
Синдром мышечного ложа (синдром передней тибиальной артерии)
Название синдрома означает ишемическое повреждение мышц длинных разгибателей стопы и пальцев (мышцы передняя большеберцовая и общий разгибатель пальцев). Они лежат в узком канале, сформированном дорзально передней поверхностью большеберцовой кости и вентрально натянутой фасцией. Перегрузка этих мышц может приводить к их отечному набуханию. Так как фасция ограничивает пространство, то набухание приводит к компрессии капилляров и, наконец, к ишемическому некрозу мышц вместе с ишемическим повреждением переднего большеберцового нерва. Подобный механизм (отёк и ишемия мышечной ткани) наблюдается при избыточном напряжении мышц, например, во время игры в футбол или при длительной ходьбе.
При осмотре выявляется болезненная отечность претибиальной области и последующая слабость разгибания, которая нарастает до полной в течение нескольких часов. Как правило, отсутствует пульсация на дорзальной артерии стопы. Диагноз должен быть установлен до начала мышечного паралича, так как эффективно только хирургическое лечение - обширное рассечение фасции для декомпрессии.
К свисающей стопе может также привести также поясничная плексопатия.
II. Свисающая стопа центрального происхождения
Несколько описываемых корковых и подкорковых поражений могут проявляться свисающей стопой.
Ишемический инфаркт и опухоль мозга
Острое начало подразумевает развитие ишемического инфаркта, тогда как хроническое развитие характерно для опухоли мозга. Уровень артериального давления может вводить в заблуждение, поскольку у пациентов-гипертоников также могут развиваться первичные или метастатические опухоли мозга. С другой стороны, головная боль и когнитивные нарушения могут иметь место только на поздней стадии роста мозговой опухоли. Таким образом, нужно всегда предполагать обе альтернативы и выполнять, если возможно, нейровизуализационное обследование. Учитывая возможности лечения, эта мера является полностью оправданной.
Любая транзиторная слабость может быть постпароксизмальным феноменом в случаях, когда эпилептический приступ (парциальный или генерализованный) не был распознан. В этих случаях уровень сывороточной креатинкиназы часто повышается. Фокальные знаки во время или после приступа должны побудить к тщательному поиску объемного или сосудистого поражения мозга. Оправданы поиски эпилептической активности на ЭЭГ.
Болезнь часто начинается с резкой боли в спине, затем она спускается ниже колена. Вскоре после этого боль проходит, а стопа перестаёт двигаться и свисает при ходьбе. Человеку приходится высоко поднимать ногу, чтобы она не волочилась по полу. Нога может вывернуться наружу или внутрь, из-за этого больному труднее ходить, есть риск упасть. Человек с парезом стопы не может стоять и ходить на пятках.
- покалывание, онемение и несильная боль в стопе из-за поражения седалищного нерва;
- нарушения в сгибании стопы и её пальцев;
- трудности при подъёме по лестнице;
- нарушение чувствительности на подошве и в районе наружного края ступни;
- атрофия мышц ног при межпозвоночной грыже или повреждении спинного мозга.
При развитии болезни симптомы усиливаются и вызывают осложнения. У больного уменьшается мышечная сила в ногах.
В тяжёлых случаях у больного возникает паралич стопы, он не может ходить самостоятельно. При паралитической форме болезни важно вовремя зафиксировать стопу в правильном положении, чтобы не испортить форму ноги. Для этого используют ортопедическую обувь и другие приспособления.
Отзывы о лечении
Мы благодарны доктору Лисиной Е.А. за грамотный и профессиональный подход к лечению. А так же благодарим массажиста Ветрова Д.Е. и рефлексотерапевта Яна В.Ю. После проведения ими процедур наше состояние улучшилось. 06.07.2020г.
Диагностика паралича стопы








Лечение пареза стопы
Парез стопы можно вылечить консервативными методами или с помощью операции.
Врачи наших клиник в Санкт-Петербурге с 2003 года лечат боль в ступнях безоперационными методами. Консервативное лечение возвращает тонус мышцам и оздоравливает организм.

Стопа не работает. Что делать? -->
Повисшая стопа — это скорее признак наличия серьезного заболевания, а не самостоятельная проблема. Стопа перестает работать из-за проблем с мышцами, повреждения нерва в ноге или травмы головного мозга или позвоночника.
При парезе стопы обычно поражается только одна нога, но, в зависимости от причины, могут поражаться и обе. Такое состояние может быть временным или необратимым.
Причины
Повисшая стопа — это результат слабости или паралича мышц, отвечающих за подъем передней части стопы. Это может быть вызвано рядом проблем, которые мы опишем ниже.
Миодистрофия — это группа наследственных генетических состояний, которые вызывают постепенное ослабление мышц и иногда могут привести к парезу стопы.
Плохо работающая стопа также может быть вызвана другими ослабляющими мышцы состояниями, например, спинальной мышечной атрофией или болезнью двигательного нейрона.
Повисшая стопа часто бывает вызвана компрессией (сдавлением) нерва, контролирующего мышцы, ответственные за поднятие стопы.
Иногда происходит защемление нервов колена или поясничного отдела позвоночника. Нервы ноги также могут быть повреждены во время операции по замене бедра или колена.
В некоторых случаях, висячая стопа вызвана повреждением нервов вследствие диабета (диабетическая нейропатия).
Наследственные состояния и заболевания, которые вызывают повреждение периферических нервов и мышечную слабость, например, болезнь Шарко-Мари-Тута (невральная амиотрофия Шарко-Мари, наследственная моторно-сенсорная невропатия (НМСН)) иногда также приводит к отвислой стопе.
Повисшая стопа может быть вызвана состояниями, поражающими головной или спинной мозг, к примеру:
- инсультом;
- церебральным параличом;
- рассеянным склерозом.
Кроме того, повисшая стопа является не редким осложнением ишиаса — состояния, вызванного защемлением корешков седалищного нерва в поясничном отделе позвоночника. Чаще всего, ишиас бывает вызван межпозвонковой грыжей и осложнение носит название синдрома конского хвоста. Менее распространенные причины ишиаса включают:
- стеноз позвоночного канала (сужение позвоночного канала и/или отверстий, через которые проходят нервные корешки (фораминальный стеноз));
- спондилолистез (смещение позвонка по отношению к соседнему нижнему);
- травму или инфекцию позвоночника;
- опухоль в позвоночнике;
- остеофиты (формирование костных разрастаний тел позвонков или дугоотросчатых суставов);
- синдром конского хвоста (редкое, но очень серьезное состояние, вызванное защемлением или повреждением нервов спинного мозга).
- боль в пояснице, бедре, ягодице, ноге, стопе;
- онемение в бедре, ягодице, ноге, стопе;
- покалывание, иррадиирующее из поясницы в ногу и далее в стопу и пальцы ноги;
- слабость в икроножных мышцах или мышцах, отвечающих за движение стопы и лодыжки.
Боль при ишиасе может быть как слабой, так и очень сильной, и может усугубляться при чихании, кашле или длительном пребывании в положении сидя. Боль в ноге, как правило, более выражена, чем боль в пояснице.
Диагностика
Проблемы со стопой зачастую диагностируется во время осмотра. Врач наблюдает за походкой пациента и проверяет мышцы ноги.
В некоторых случаях требуются радиографические тесты, такие как рентгенография, УЗИ или компьютерная томография (КТ). Если есть подозрение на ишиас, обычно назначается магнитно-резонансная томография (МРТ).
Исследования нервной проводимости могут быть рекомендованы в ситуациях, когда нужно понять, в каком месте произошло повреждение нерва.
Также может понадобиться проведение электромиографии, когда электроды вставляются в мышечные волокна и записывают активность мышц.
Лечение
Если у Вас свисающая стопа, Вам будет сложно поднимать переднюю часть стопы с земли. Это означает, что периодически стопа будет волочиться по земле (степпаж стопы) , что увеличит риск падения. Чтобы это предотвратить, можно при ходьбе поднимать ногу выше, чем обычно.
Восстановление зависит от причины отвислой стопы и того, насколько давно появилась эта проблема. В некоторых случаях это может быть необратимым.
Сделайте небольшие изменения в своем доме, например, уберите вещи, о которые можно споткнуться, используйте ковры и половики без скользящей поверхности. Это поможет предотвратить падение. Также существуют меры, которые помогут привести стопу в стабильное положение и улучшить процесс ходьбы.
Эти меры включают:
- физиотерапию (для укрепления мышц стопы, лодыжки и нижней части ноги);
- ношение голеностопного ортеза ( для фиксации стопы в нормальном положении);
- электрическую стимуляцию нервов (в некоторых случаях помогает поднять стопу);
- операцию (в тяжелых случаях ишиаса может потребоваться операция по удалению межпозвонковой грыжи или части кости, сдавливающих корешок седалищного нерва; в других ситуациях может быть проведена операция по сращению костей лодыжки и стопы).
Для лечения ишиаса могут использоваться следующие методы:
- лечебная гимнастика под контролем врача;
- безнагрузочное вытяжение позвоночника;
- медицинский массаж;
- оральный прием обезболивающих и противовоспалительных препаратов;
- инъекции обезболивающих и противовоспалительных препаратов в позвоночник;
- психотерапия и поддержка.
Вообще отвислая стопа при ишиасе является признаком достаточно серьезного повреждения нервной ткани, которое может стать необратимым. Поэтому не так редки случаи, при которых назначают хирургическое вмешательство.
Хирургическое вмешательство при ишиасе может рассматриваться в тех случаях, если:
- установлена причина отвислой стопы, к примеру, межпозвонковая грыжа;
- симптомы плохо поддаются консервативному лечению;
- наблюдается прогрессирующее усугубление симптомов.
Операция, проводимая при ишиасе, называется спинальной декомпрессией, и может включать в себя различные техники, например:
- дискэктомию (когда удаляется часть диска, оказывающая давление на нерв. Это самая частая операция);
- спинальную фузию (можно срастить позвонки вместе, например, при спондилолистезе, используя металлическую или пластиковую клетку, устанавливающуюся между позвонками и закрепляющуюся с помощью специальных металлических стержней и шурупов);
- ламинэктомию (процедуру, которая часто использующуюся при лечении стеноза позвоночного канала, при которой удаляется часть позвонка).
У многих людей результаты операции достаточно хорошие, но, как и при любом оперативном вмешательстве, существуют некоторые риски. Потенциальные осложнения варьируются от относительно легких, например, инфекции, развившейся на месте операции, до достаточно серьезных, например, необратимого поражения спинномозговых нервов. Рассматривая возможность хирургического лечения, врач обсудит с Вами возможные риски и преимущества данного метода.
По нашей статистике лечение паретической стопы без операции при использовании нашей методики лечения приводит к выздоровлению в 86 % случаев. Если парез стопы возник, как осложнение операции на позвоночнике, то добиться улучшения ситуации удается не более чем в 35% случаев, так как проблемы со стопой после операции наиболее часто являются необратимыми. Именно поэтому лечение остеохондроза позвоночника необходимо начинать как можно раньше, так как осложнения трудно излечимы и приводят к стойкой инвалидизации пациента.
Голеностопный ортез носят на нижней части ноги, чтобы стабилизировать лодыжку и стопу. Ортез удерживает стопу и лодыжку в прямом положении, что улучшает ходьбу.
Если Ваш врач считает, что голеностопный ортез может Вам помочь, он отправит Вас к ортопеду для консультации.
Если Вы будете носить под ортез хорошо подходящий Вам по размеру носок, это обеспечит Вам комфортное ношение ортеза и предотвратит трение. Обувь также должна хорошо подходить под ортез, поэтому самым лучшим выбором станет обувь на липучках. Обувь на каблуке носить нельзя.
Важно потихоньку разнашивать ортез. Когда Вы его разносите, носите его при ходьбе настолько долго, насколько сможете, поскольку он поможет Вам лучше ходить и будет удерживать ногу в стабильном положении.
В ряде случаев можно использовать прибор для электрической стимуляции, чтобы улучшить способность пациента к хождению. Это поможет Вам ходить быстрее, с меньшими усилиями и большей уверенностью.
Стимулятор продуцирует электрические импульсы, которые стимулируют нервы на подачу сигнала по сокращению пораженных мышц. Работа стимулятора запускается с помощью сенсора в обуви, поэтому его можно активировать в любой момент.
Для постоянного использования возможно имплантировать электроды под кожу. Такая операция включает закрепление электродов над пораженным нервом и проводится под общим наркозом.
Операция может помочь в тяжелых или хронических случаях, при которых имеется необратимая потеря подвижности вследствие паралича мышц.
Процедура, как правило, состоит в переносе сухожилия со здоровой мышцы ноги к мышце, которая должна поднимать лодыжку вверх.
Другой тип операции включает сращение костей лодыжки и стопы для приобретения стабильности голеностопа.
Поговорите с Вашим лечащим врачом и хирургом, если Вы раздумываете над возможностью операции. Они снабдят Вас достаточной информацией об имеющихся методиках, их положительных и отрицательных сторонах.
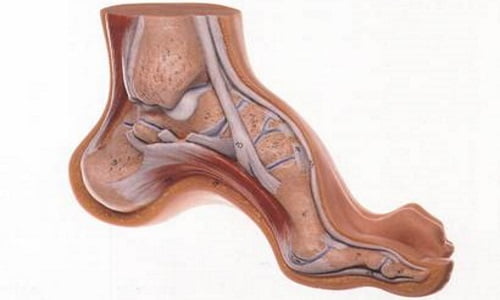

Все знают, что наибольшая нагрузка в теле человека на протяжении всей жизни ложится на кости скелета. Естественно, основную роль в этом играет позвоночник, но не стоит забывать, что следующими в списке по нагрузке на костные структуры стоят стопы.
По статистике человек преодолевает пешком, в среднем, около 200 километров, при этом огромная нагрузка ложится именно на ноги человека, в основном на стопы. Различают множество патологий, связанных с патологией стоп. Одной из более заметных и проблемных является парез стопы.
Парез стопы. Виды, причины и факторы риска
Парез стопы – не является самостоятельным заболеванием, а лишь признаком патологии в нервной, мышечной или костной структуре.
Выделяют одно- и двусторонний парез стопы.
Дальнейшая классификация разделяет парез стопы по причине возникновения и градации силы.
- Грыжа межпозвоночных дисков (чаще поясничного отдела осложненные давлением на спинной мозг или нервные корешки).
- Повреждение малоберцового нерва.
- Травма или заболевания повреждающие седалищный нерв.
- Патология пояснично-крестцового нервного сплетения.
- Синдром конского хвоста (поражение нервных корешков внутри спинного канала).
- Травмы спинного и головного мозга.
- Заболевания спинного и головного мозга (полиомиелит, онкологические поражения, острые нарушения мозгового кровообращения).
- Генетически обусловленные патологии нервной системы (невральная амиотрофия и наследственная невропатия)
Учитывая, что нерв, который контролирует подъем стопы, проходит близко к поверхности кожи с внешней стороны стопы, тогда любое сдавление нерва можно распознавать как фактор риска развития пареза стопы.
К таким можно отнести: привычка скрещивать ноги (нога на ногу), длительное стояние на коленях, сидение на корточках, гипсовые повязки.
Симптомы пареза стопы

К сопутствующим жалобам при парезе стопы относят:
- Боль в стопе с чувством покалывания или онемения
- Нарушение сгибания стопы
- Нарушение чувствительности на тыльной и подошвенной стороне стопы
- Атрофия мышц нижней конечности (при межпозвоночных грыжах и нарушении функции центральной нервной системы)
Диагностика пареза стопы
В постановке диагноза очень важную роль играет осмотр врача невропатолога. Измеряется подвижность (сгибание) стопы и измеряется в баллах от 0 до 5, где 0 это – паралич, а 5 – норма.
Но, не забывайте, в 95% случаев парез стопы лишь симптом основного заболевания, которое привело к данным нарушения.
Для уточнения диагноза необходимо использовать полный спектр лабораторных и инструментальных методов обследования.
К таким относят общий клинический анализ крови, биохимический анализ крови, электромиографию, магнитно-резонансную томографию и магнитно-резонансную нейрографию.
Лечение
Парез стопы, причиной которого является сдавление корешков спинного мозга лечится только оперативным путем. Лишь после декомпрессии спинномозгового корешка возможно восстановить функцию стопы в полном объеме.
Если причина не в воздействии на спинной мозг и спинномозговые корешки, тогда приступают к консервативному лечению. Стоит заранее себя настроить на продолжительность восстановления. Лечение консервативными методами в среднем проходит 4-6 недель.
К консервативным методам лечения относят лечебную физкультуру и гимнастику, внутрисуставные и паравертебральные медикаментозные блокады, витамины группы В.
Из физиопроцедур отлично себя зарекомендовали амплипульс терапия, лечебные массажи, мануальная терапия, ударно-волновая терапия и иглорефлексотерапия.
Прогноз и профилактика

К основным методам профилактики относят умеренные физические нагрузки, избегание травм позвоночника и нижних конечностей, модификация образа жизни. Ежегодные профилактические осмотры у врачей .
Прогноз пареза стопы на прямую зависит от первоначальной причины. При нарушениях, связанных с травмой или повреждением нерва парез стопы поддается лечению и функции восстанавливаются в полном объеме.
В случаях, когда парез стопы связан с заболеванием нервной системы и заболевание прогрессирует, полного восстановления достичь сложнее, но, за частую, это никак не сказывается на продолжительности жизни.
Парез левой или правой стопы – симптом многих заболеваний нервной системы. В Юсуповской больнице созданы необходимые условия для лечения пациентов с провисающей стопой:
- используются современные методы, позволяюще определить причину пареза стопы;
- индивидуальный подход к выбору схемы лечения;
- применение современных лекарственных средств, оказывающих эффективное действие и обладающих минимальным спектром побочных эффектов;
- инновационные методики физической реабилитации.
Команда специалистов клиники реабилитации (инструктора ЛФК, физиотерапевты, массажисты, рефлексотерапевты) работает слажено, координирует свои действия. Профессора, врачи высшей категории на заседании экспертного совета обсуждают тяжёлые случаи заболевания, коллегиально принимают решение в отношении дальнейшей тактики ведения пациентов с парезом стопы. Психологи с помощью новейших психологических методик восстанавливают душевное равновесие пациента, помогают обрести уверенность в выздоровлении и активно участвовать в лечебном процессе.
Причины и симптомы
Парез стопы при поражении корешка первого крестцового спинномозгового нерва может проявляться несколько иначе. Пациенты не могут стоять на пальцах ног. Они ходят, налегая на больную ногу, им трудно нажимать на педали автомобиля.
Причиной таких состояний в большинстве случаев является грыжа межпозвонкового диска поясничного отдела, которая вызывает сжатие и частичное или даже полное отмирание корешков. В Юсуповской больнице причину пареза стопы выясняют с помощью магнитно-резонансной томографии. Исследование выполняют с помощью современных томографов ведущих мировых производителей.
Доброкачественный позиционный парез стопы развивается при сидении, заложив ногу на ногу. Он исчезает сразу же после изменения позы или при ходьбе. Сахарный диабет, являющийся причиной диабетической полинейропатии, может приводить к парезу стопы без предварительного болевого синдрома. Свисающая стопа развивается при наличии у пациента алкогольной нейропатии, травмы голени. Указанные причины пареза стопы врачи Юсуповской больницы легко устанавливают с помощью магнитно-резонансной томографии, которая не выявляет грыжи межпозвонкового диска и сжатие корешков спинного мозга.
Лечение
Рациональное время для выполнения операции ограничено. Оно не должно превышать 7-10 дней. Оперативные вмешательства, выполненные через месяц и более, не дают явного клинического улучшения. Можно ли вылечить парез стопы? Абсолютной ошибкой является назначение пациентам длительного консервативного лечения. Это категория больных, которыми должны заниматься специалисты в области нейрохирургии. Неврологи, невропатологи, вертебрологи, специалисты по нетрадиционным методам лечения Юсуповской больницы немедленно привлекают к консультации нейрохирургов. Восстановление функции стопы после операции длится 6-12 месяцев.
Вылечил ли кто парез стопы без операции? Парез стопы, причиной которого не является сдавление корешков спинномозговых нервов, можно вылечить консервативными методами. Неврологи Юсуповской больницы назначают пациентам индивидуальный курс лечения с учётом причины болезни, возраста, пола и особенностей организма. Курс состоит минимум из пяти процедур.
Как долго лечится парез стопы? Восстановление стопы происходит в течение 4-6 недель. Пациент проходит процедуры 2–3 раза в неделю. Курс лечения состоит из следующих процедур:
- резонансно-волновой дециметровой терапии;
- иглоукалывания;
- внутрисуставных уколов хондропротектора ферматрона;
- занятий на тренажёрах;
- блокады суставов и позвоночника местными анестетиками.
Физиотерапия при парезе стопы заключается в электростимуляции поражённых мышц и нервов. Лечение пареза стопы в Юсуповской больнице возвращает ступне правильное положение и подвижность, нормализует обмен веществ и кровообращение, укрепляет мышцы и связки ног. После окончания курса реабилитолог выдаёт пациенту методичку с упражнениями для самостоятельных занятий дома.
Гимнастика
Первое упражнение основано на рефлексах равновесия. Пациент, стоя на ногах, отклоняется как можно сильнее назад, или даже падает. Стоящий сзади инструктор-методист ЛФК страхует человека от падения на пол. При правильном выполнении упражнения разрабатывается сухожилие длинного разгибателя пальцев.
Второе упражнение – кручение педалей. При необходимости стопу фиксируют к самой педали. Это способствует пассивному сгибанию тыльной стороны обеих стоп.
Третье упражнение пациент выполняет на коленях. Он как можно сильнее отклоняется назад, но так, чтобы ягодицы не касались пяток. С помощью этого упражнения вырабатывается рефлекс реакции опоры.
Можно постараться удержать равновесие, стоя только на больной ноге и держась за поручень руками. Руку необходимо постепенно отрывать от поручня и на поражённой парезом ноге стоять самостоятельно без поддержки. Для тренировки реабилитологи советуют пользоваться лестницей. Поднявшись на одну степень, больную ногу нужно свесить вниз, но так, чтобы она не касалась пола. В таком положении следует оставаться некоторое время.
Одно из упражнений заключается в ходьбе в особой обуви, у которой пятка расположена ниже, чем носок. Для этого к передней части ботинка прикрепляют упор (деревянную пластинку), а пятку свешивают. Все занятия лечебной физкультурой при парезе стопы зависят от силы мышц. Прежде, чем начинать курс, реабилитологи Юсуповской больницы проводят обследование пациента и определяют мышечную силу с помощью специальной шкалы.
Специалисты клиники реабилитации индивидуально подходят к выбору метода восстановительной терапии каждому пациенту. При парезе стопы левой или правой ноги лечение проводят одинаковыми методами. Для того чтобы пройти эффективный курс реабилитации при парезе стопы, звоните по телефону Юсуповской больницы.
Читайте также:


