Впр цнс врожденная гидроцефалия
При данной патологии из-за ликвора увеличивается давление на мозг, что приводит к повреждению органа, развитию физических, умственных недостатков. Чтобы всего этого избежать, необходимо, как можно раньше начать лечение, а ему способствует ранняя диагностика недуга.
По статистике каждый тысячный новорожденный страдает от врожденной гидроцефалии. Патология часто встречается у детей, рожденных с аномальным развитием мозговой трубки.
Другой вид недуга – приобретенная гидроцефалия, развивающаяся в любой момент после рождения.

Что такое
Врожденная гидроцефалия вызывается аномальным скоплением цереброспинальной жидкости внутри мозга. Ликвор продуцируется хориоидальным сплетением головного мозга. Причем уровень продуктивности зависит от времени суток. В норме у человека содержится около 150 церебральной жидкости. Она покрывает спинной и головной мозг, заполняет вентрикулярную систему, состоящую из четырех желудочков. ЦСЖ протекает через желудочки мозга, выходит в субарахноидальную полость, где реабсорбируется в кровоток.
Абсорбция и выработка ликвора – сбалансированные процессы. Сама жидкость имеет особые предназначения. Она выполняет функцию амортизатора мозга, обеспечивая защиту от сотрясений, ударов. Также ЦСЖ доставляет питательные вещества, необходимые мозгу для его нормального функционирования.
Ликвор обеспечивает онкотическое и осмотическое равновесие. В ЦСЖ накапливаются антитела, защищающие мозг от проникновения бактерий, вирусов. Жидкость принимает участие в регуляции кровообращения в замкнутом пространстве полости черепа, позвоночного канала.
При возникновении дисбаланса между выработкой и удалением жидкости, происходит расширение желудочков мозга. Из-за их увеличения возрастает давление на мозг, что может привести к серьезным неврологическим повреждениям органа.
Международная классификация болезней
Врожденная гидроцефалия в МКБ-10 относится к группе врожденных аномалий, деформаций и хромосомных нарушений (Q00-Q99). В этот класс входят самые разные врожденные аномалии развития нервной системы, глаз, ушей, шеи, кровообращения, дыхания, неба и губ.
В МКБ 10 врожденная гидроцефалия включена в группу врожденных аномалий развития нервной системы - Q00-Q07. В эту группу входят самые разные цефалии, пороки развития, в том числе врожденные аномалии мозга, позвоночного канала, спинного мозга. В МКБ-10 ВПР ЦНС врожденная гидроцефалия описана в разделе Q03.

Виды патологии
В настоящее время не существует единой классификации гидроцефалии. Причинами разнообразия служит полиэтиологичность, разнообразие морфологических проявлений.
По этиологическим свойствам, врожденная гидроцефалия (код по МКБ 10 Q03) делится на следующие виды:
- Гидроцефалия, при которой сохраняется нормальное черепное давление. Обычно патология наблюдается у людей старше 50 лет. В большинстве случаев причина патологического состояния не определяется.
- Врожденная гидроцефалия. Может возникать из-за врожденных инфекционных патологий, перенесенных матерью во время вынашивания беременности, при врожденных аномалиях развития и ряда других причин.
- Приобретенная гидроцефалия. Чаще всего развивается в виде осложнения инсульта, опухолей головного мозга, после травмы головы.
По морфологическим признакам гидроцефалия бывает окклюзионная и сообщающаяся. Последняя характеризуется нарушением всасывания церебральной жидкости из-за поражения определенных структур.
По характеру течения патология делится на острую, подострую и хроническую. Первый тип возникает до развития грубой декомпенсации. Острая форма длится до трех дней. Затем наступает подострая стадия, развивающаяся около месяца. При хроническом течении патологические изменения развиваются медленно, до полугода и дольше.
Формы болезни у детей
Врожденная гидроцефалия (код по МКБ-10 указан выше) имеет несколько степеней выраженности. Она может быть умеренной, при которой боковые желудочки расширяются до трех сантиметров, а минимальная толщина мозгового плаща составляет более двух сантиметров. Когда желудочки расширяются до четырех сантиметров, а плащ сужается до одного, говорят о выраженной водянке. Критическая форма характеризуется расширением желудочков до пяти и более сантиметров и сужением мозгового плаща до пяти миллиметров и менее.
Причины врожденного типа недуга
Самая распространенная причина врожденной гидроцефалии – это стеноз сильвиева водопада, соединяющего четвертый желудочек с третьим. Не редки случаи возникновения недуга из-за внутричерепного кровоизлияния под эпиндиму водопровода мозга, вызванного аневризмой вены мозга. Чаще всего врожденная гидроцефалия мозга бывает закрытого типа, т. е. окклюзионной.
В половине случаев возникновения недуга в анамнезе выявляются инфекционные патологии матери. Это еще одна причина врожденной гидроцефалии у ребенка. Примерами патологий, вызывающих водянку, служат:
- Цитомегаловирус. Это один из самых распространенных типов вирусов, передающихся трансплацетарным путем – через плаценту передается от матери к плоду. Он подвергает риску аномального развития плода.
- Краснуха. Патология не относится к опасным, но при заражении во время беременности, особенно на ранних сроках, велика вероятность возникновения серьезных нарушений формирования плода.
- Свинка. Недуг относится к острым инфекционным патологиям, при котором поражаются железы, в частности, околоушные.
- Сифилис. Недуг относится к венерическим. При заражении беременной женщины на ранних сроках беременности патология может привести к выкидышу, задержке развития плода, преждевременным родам.
- Токсоплазмоз. Патология паразитарная, вызывается токсоплазмами. При врожденном типе недуга возникает аномалия развития нервной системы ребенка.
Есть ряд других патологий, которые приводят к развитию врожденной гидроцефалии головного мозга.

Признаки болезни
Главный признак, позволяющий предположить водянку у ребенка, это увеличение размера головы. Также могут наблюдаться следующие симптомы:
- нарушение дыхания;
- застывшие, склонные к сокращению мышцы рук, ног;
- задержка развития некоторых этапов, например, ребенок не может научиться сидеть, ползать;
- выпирание родничков, изменение их формы;
- нарушение аппетита;
- отказ двигать головой;
- кожа головы тонкая, просвечиваются вены.
Симптомы
Если врожденная внутренняя гидроцефалия не прогрессирует, то у нее не выраженные симптомы. Чаще всего у таких детей окружность головы остается в норме, другие клинические симптомы практически отсутствуют.
При прогрессировании водянки отмечается динамическое увеличение размера головы. У недоношенных детей в первый месяц жизни окружность не должна увеличиваться больше, чем на один сантиметр в неделю. При более быстром росте врачи предполагают водянку.
Признаками прогрессирования недуга являются следующие симптомы:
- роднички набухшие;
- голова деформирована, пропорции черепа не соблюдаются, выраженное преобладание мозгового отдела;
- мышечный тонус нарушен;
- судороги;
- тремор подбородка;
- сухожильные рефлексы.
В моменты повышения внутричерепного давления у ребенка возникает рвота, учащается пульс, нарушается дыхание. Наблюдается отставание в психомоторном развитии, нарушаются функции вегетативной нервной системы, изменяется функция черепных нервов.
Методы диагностики
Для установки диагноза применяют разные методы диагностики. Они включают: сбор жалоб, анамнез, оценка клинических данных. У детей наблюдается увеличение головы, тошнота, рвота, головные боли. Новорожденные постоянно плачут из-за боли. Обязательно назначаются инструментальные методы диагностики в виде МРТ, КТ, проводится исследование глазного дна. Зачастую необходима консультация нейрохирурга.
Существуют методы, позволяющие выявлять врожденную гидроцефалию головного мозга внутриутробно. Для этого назначают определение альфа-фетопротеина в сыворотке крови, амниотической жидкости, кариотипа. Проводится ультразвуковое обследование. Эти методы позволяют определить аномалию развития нервной системы, а беременная женщина решает, будет ли прервана беременность. Данный подход помогает снизить рождаемость детей с аномальным развитием нервной системы во многих странах мира.
Данная методика диагностики проводится среди женщин, попадающих в группу риска. Это все те, чья работа связана с тяжелым физическим трудом, кто перенес инфекционные недуги во время беременности, у кого плохая экологическая обстановка, работа на вредном производстве.
После рождения ребенку постоянно измеряют окружность головы. При отклонении от нормы начинают поводить различные тесты. Самый простой и доступный метод – проведение диафаноскопии – просвечивание головы светом. Обязательно назначается УЗИ, может быть прописана томография. Она дает возможность увидеть полость с жидкостью, оценить ее размеры, выраженность отека мозга.
Ультрасонографическое исследование
Ультрасонография плода, нейросонография – это единственный метод первичной диагностики, позволяющий определить врожденную гидроцефалию головного мозга и провести мониторинг состояния желудочков, субарахноидальных пространств. Эта методика применяется не только при внутриутробном обследовании, но и при обследовании детей более старшего возраста.
Краниография
Зная, как проявляется врожденная гидроцефалия, проводят краниографический метод обследования. Он помогает оценить костную ткань черепа, состояние швов, форму основания, увидеть локальные изменения. При разных видах и степенях водянки наблюдается разное расположение поперечного синуса.

Офтальмоскопия
Сосудистая система мозга и глаза связаны между собой напрямую. При повышении внутричерепного давления, отток крови по венам глазного дна затрудняется. Это явление приводит к образованию отеков зрительных нервов, мелких кровоизлияний в сетчатку. Наличие застойных явлений на глазном дне – прямой признак повышенного давления.
Тесты
При диагностике обязательно проводят инфузионно-дренажные тесты. Они позволяют определить количественные параметры, упругоэластические свойства тканей, ликвородинамику.
Методика теста заключается в дренировании люмбальной цистерны и снижении давления в синусах. При инфузии физраствором возникает кратковременное повышение давление в синусах, затем оно снижается. По специальным формулам проводят расчеты, позволяющие определить скорость жидкости, сопротивление и другие параметры.
Тестирование помогает определить необходимость проведения операции.
Лечение
Причины и лечение врожденной гидроцефалии тесно связаны. Врач может назначить хирургическое вмешательство или подобрать консервативный метод терапии.
Консервативные методы включают препараты, снижающие внутричерепное давление, подбираются диуретики.
Терапия также включает препараты, ликвидирующие воспалительный процесс, повлекший развитие водянки. Это могут быть антибиотики и прочие медикаменты. При прогрессировании болезни возникают окклюзии, показано хирургическое вмешательство.
В большинстве случаев медикаментозное лечение не дает желаемых результатов, что является основанием для оперативного вмешательства. Их условно разделяют на несколько групп:
- Вмешательства, позволяющие временно снизить ВЧД и нейтрализовать кранио-церебральную диспропорцию.
- Хирургическое вмешательство, позволяющее вывести жидкость в другие системы организма.
- Операции, проводимые с целью восстановления циркуляции жидкости.
- Вмешательства, проводимые с целью подавления продукции ликвора.
- Хирургическое вмешательство, позволяющее активировать сорбцию ликвора.
Хирургическое лечение предполагает устранение причины, которая привела к скоплению жидкости в головном мозге, проведение шунтирующей операции. Она предполагает имплантирование силиконовой трубки, по которой жидкость отводится из черепа в другую полость.
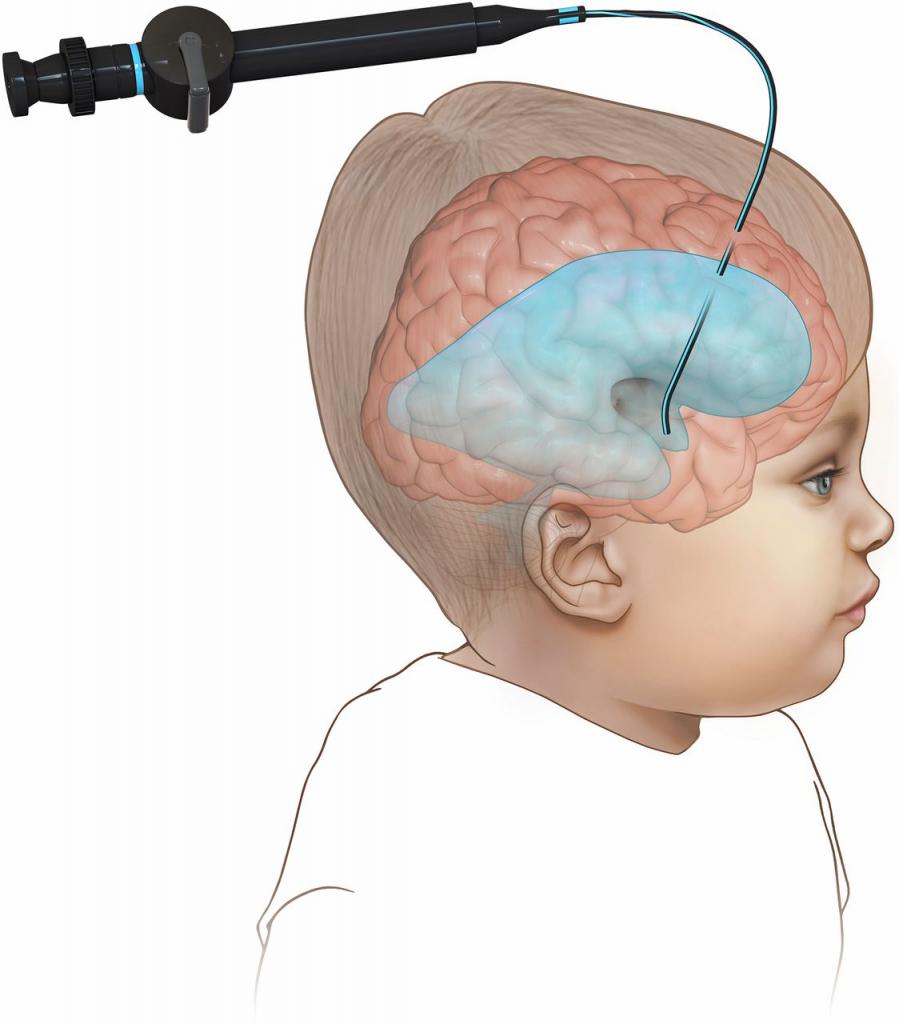
Методы хирургического лечения
В различные периоды развития нейрохирургия отдавала предпочтение ликворошунтирующим операциям. Они позволяют провести окклюзию ликворных путей методом шунтирования с имплантацией клапанной системы. Во время операции в мозг помещается катетер, через который выводится излишек спинномозговой жидкости в другие части тела. Это может быть совмещение с брюшной полостью, камерами сердца. Врач вводит один конец катетера в желудочек мозга, затем создает подкожный туннель. Обычно такая процедура дает положительные результаты, после нее не нужно проводить повторных операций. Однако могут возникнуть осложнения в виде инфицирования или засорения шунта.
Больные водянкой всю жизнь ходят с шунтом. Если его устанавливают в детском возрасте, то по мере роста проводится еще несколько операций, при которых трубочку заменяют на более длинную.
В отдельных случаях показана пластика водопровода мозга. Ее проводят больным с окклюзией путем эндоскопической акведуктопластики.
У пациентов ростральное устье водопровода мозга прикрыто тонкой и эластичной соединительной тканью, которая сформировалась в результате кровоизлияний, перенесенных инфекций. Устранить ее просто, но перед этой процедурой проводят тщательное обследование больного с помощью томографии.
Для лечения новорожденных детей в случаях, когда возникают массивные субарахноидальные, внутрижелудочковые кровоизлияния, диуретики сочетают с разгрузочными пункциями поясничного, вентрикулярного отдела. При появлении подоболочечной гематомы, проводится процедура по ее удалению.
Дренажная система позволяет нормализовать ВЧД, а также вести контроль динамики спинномозговой жидкости. Это позволяет избежать гипертензионных ликворных кризов, отложить операцию по шунтированию.
При низкой массе тела детям могут установить дополнительно подкожный резервуар, который позволяет многократно откачивать церебральную жидкость, вести контроль ВЧД.
При лечении прогрессирующей гидроцефалии проводится операция по шунтированию. В 50% случаев сразу после установки шунта у детей нормализуется общее состояние, что почти полностью исключает послеоперационные осложнения.
После операции
Для лечения гидроцефалии устанавливается шунт. Чаще всего он остается на всю жизнь. Однако может потребоваться периодический врачебный контроль давления клапана. За ним следит хирург.
Помимо этого, после шунтирования необходимо следить за состоянием здоровья, постоянно посещая врача. Это связано с тем, что каждая операция может осложняться. Чтобы этого избежать, рекомендуется регулярно проходить профилактические осмотры хирургом, неврологом. Эти специалисты будут контролировать развитие гидроцефалии, а также определят, можно ли удалять шунт.
Осложнения водянки
Осложнениями водянки могут быть:
- потеря слуха, ухудшение зрения вплоть до слепоты;
- слабость мышц;
- нарушается углеводный, жировой обмен;
- наблюдаются нарушения со стороны дыхательной, СС системы;
- нарушается регуляция температуры тела.
При возникновении осложнений велик риск летального исхода. Чтобы избежать осложнений, необходимо, как можно раньше начать лечение патологии. Оно позволяет добиться или полного выздоровления, или стойкой ремиссии.
С имплантированными шунтами люди живут всю жизнь. Если спустя несколько лет водянка не возвращается, то шунт удаляют. Такой исход считается полным выздоровлением.

Осложнения после операций
Послеоперационные осложнения наблюдаются примерно в 20% случаев, поздние – в 15%. Для ранних осложнений характерны воспалительные изменения, формирование фибринозных сгустков.
Иногда возникают инфекционные осложнения в виде бактериальных менингитов, вентрикулитов. Реже встречается гломерулонефрит, эндокардит. При затяжном течении вентрикулита возникает перивентрикулярный энцефалит.
Причинами осложнений могут быть:
- инфекционные процессы в послеоперационных ранах;
- контаминация шунта с ростом возбудителя на нем;
- некротические осложнения.
Чаще всего после вентрикулостомии возникают неинфекционные вентрикулиты, спровоцированные антисептиками.
Гипертермия, лихорадочное состояние могут быть обусловлены реакцией гипоталамуса на прогревание световым потоком эндоскопа.
Самые редкие осложнения – кровотечения, переходящие в булимию и несахарный диабет.
Профилактика
Для профилактики врожденной гидроцефалии проводят тщательный осмотр беременных женщин, особенно если они относятся к группе риска. Женщинам рекомендуется следить за распорядком дня, исключить стрессовые ситуации, переутомляемость. Также проводятся мероприятия по предупреждению инфекционных патологий, таких как менингит, энцефалит, сифилис и других болезней, которые приводят к инфицированию плода, его аномальному развитию.
Новорожденным обязательно проводят транскраниальную ультрасонографию. Эту диагностическую процедуру делают в первые сутки жизни для исключения кровоизлияний и врожденных пороков развития ЦНС. При верификации внутрижелудочковых кровоизлияний нейросонографический мониторинг проводится каждый день.
При нарастании вентрикуломегалии дети должны быть в реанимации под постоянным наблюдением. В некоторых случаях целесообразно сразу провести вентрикулосубгалеальное дренирование с целью эвакуации ликвора.
В детской хирургии самым малотратравматичным методом в лечении гидроцефалии является эндоскопическая вентрикулостомия, которую проводят детям старше одного года.
Инвалидность
Гидроцефалия входит в перечень патологий, при которых ребенку дается инвалидность до достижения им 16 лет. Однако, чтобы уточнить, какая группа будет дана, необходимо пройти медкомиссию, на которой врачи сделают заключение о состоянии здоровья, имеющихся нарушениях, аномалиях развития.
Своевременное лечение позволит ребенку жить, развиваться нормально, без отклонений от нормы. Даже если ему установят шунт, то есть вероятность, что он будет жить полноценной жизнью или же выздоровеет полностью.
Современная медицина научилась помогать людям с самыми разными болезными, и водянка не исключение.

Врожденные пороки развития (ВПР) стоят на третьем месте среди факторов, приводящих к смертности в перинатальный период. Осложнения, вызванные этими пороками, могут сказываться на здоровье человека на протяжении всей жизни. Различают пороки развития:
- легко-корригируемые;
- несовместимые с жизнью;
- совместимые с жизнью, но существенно осложняющие её.
Врожденные пороки развития плода диагностируются при ультразвуковом исследовании. При беременности женщина проходит УЗИ не позднее срока 17-ти недель. Если беременная женщина находится в группе риска, то ультразвуковые исследования проводят с особой тщательностью. При выявлении врожденных пороков развития плода рекомендуется прерывание беременности.
ВПР – следствие нарушений внутриутробного развития плода. ВПР являются наиболее серьезной угрозой нормального развития беременности, которая в большинстве случаев приводит к детской инвалидности и смертности.
Среди врожденных пороков развития различают анэнцефалию (неразвитость головного мозга), пороки развития нервной системы, пороки сердца, спина Бифида (наружная грыжа спинного мозга), пороки конечностей или их отсутствие, челюстно-лицевые деформации, в частности волчья пасть, заячья губа и пр.
Почему это происходит?
Причины врожденных пороков развития
Причины врожденных пороков развития могут быть весьма разнообразны. Довольно часто причиной являются наследственные факторы, в частности, отклонения в наборе хромосом одного или обоих родителей. Различные вредные факторы, такие как инфекции (корь, ветряная оспа, краснуха, цитомегаловирус), употребление наркотиков или больших доз алкоголя, также могут привести к развитию пороков у плода.
Часто встречающейся причиной врожденных пороков развития является дефицит витаминов в рационе беременной, в особенности недостаток фолиевой кислоты.
Естественно, правильный образ жизни беременной женщины и рацион питания являются немаловажными факторами для развития здорового ребенка. И наоборот, нехватка витаминов часто становится причиной сбоя в развитии умственных и физических способностей малыша.
Также повлиять на развитие плода могут следующие факторы:
- Нехватка кислорода. Это может привести к отслоению плаценты, фетоплацентарной недостаточности, инфаркту и кровоизлиянию плаценты, тяжелой анемии и раннему прерыванию беременности.
- Влияние негативных факторов окружающей среды: рентгеновских лучей, ионизирующего излучения, атомной энергии и пр.
- Воздействие химических негативных факторов может привести к гипоксии плода и вызвать формирование врожденных пороков развития плода. Особую опасность составляют такие вещества, как никотин, ртуть, противозачаточные средства, бензол и отдельные лекарственные препараты.
- Механические факторы, в частности, опухоли матки, неправильное расположение плода, имплантация яйцеклетки могут стать причиной таких аномалий, как спина бифида, отклонения в развитии нервной трубки.
- Травмы матери в процессе беременности.
- Эндокринные заболевания.
Следует отметить, что практически в половине случаев врожденных пороков у плода причины их возникновения остаются невыясненными.
Классификация врожденных пороков развития
Различают несколько групп пороков, отличающиеся друг от друга временем влияния вредоносных факторов и объектом поражения:
- Гаметопатии.
- Бластопатии.
- Эмбриопатии.
- Фетопатии.
Также принята следующая классификация врожденных пороков развития:
- Агенезия – отсутствие определенного органа.
- Аплазия – недоразвитие или отсутствие органа.
- Гипотрофия – снижение массы тела плода или младенца.
- Гипоплазия – малая масса органа, его недоразвитие или малые размеры.
- Гиперплазия – увеличение размеров органа или массы тела.
- Гетеротопия – размещение тканей, клеток или целых органов в непривычных местах организма.
- Макросомия – проявляется в гигантизме. Увеличение массы и длинны тела.
- Гетероплазия – сбои в разграничении отдельных видов ткани.
- Эктопия – смещение одного из органов.
- Стеноз – сужение отверстия или канала.
- Атрезия – отсутствие естественного отверстия или канала.
- Слияние или сращение органов.
- Персистирование – обратный процесс развития морфологических структур.
- Дисхрония – ускорение или торможение развития процессов.
Также в зависимости от последовательности проявления различают первичные (мутационные) и вторичные (следствие первичных) пороки.
По степени распространенности принята следующая классификация врожденных пороков развития:
- изолированные;
- множественные;
- системные.
Также встречаются ВПР органов, систем и множественные врожденные пороки.
Врожденные пороки ЦНС
К врожденным порокам развития нервной системы относятся пороки обонятельного анализатора, конечного мозга, стволовых отделов, спинного мозга, мозжечка и позвоночника, субарахноидального пространства и вентрикулярной системы. Врожденные пороки развития нервной системы в основном классифицируются по анатомо-физиологическому принципу разделения человеческого тела на системы органов.
Врожденные пороки развития нервной системы:
- агенезия мозолистого тела;
- анэнцефалия;
- голопрозэнцефалия;
- цефалоцеле;
- гидроцефалия и вентрикуломегалия;
- кисты сосудистого сплетения,
- микроцефалия;
- spina bifida.
Стоит отметить, что среди всех разновидностей пороков врожденные пороки развития нервной системы выявляются наиболее часто. Среди причин их возникновения можно назвать перенесенные матерью вирусы краснухи, простого герпеса, Коксаки, ВИЧ. Также повлиять на ВПР нервной системы может употребление лекарственных препаратов, алкоголя, наркотиков, гипоксии и лучевая энергия.
Методы лечения ВПР
Методика лечения ВПР может существенно различаться при различной природе и степени тяжести порока. Согласно статистике, четверть детей с ВПР погибает в первые годы жизни. Еще 25% живут со стойкими умственными и физическими нарушениями. К сожалению, лишь в 5% случаев есть возможность лечения. Стопроцентное количество случаев, поддающихся коррекции, лечатся хирургическим путем. При некоторых формах врожденных пороков есть смысл применения консервативных методов лечения.
Отдельные виды пороков развития становятся заметны по мере взросления ребенка, а некоторые протекают бессимптомно. Отличные результаты дает своевременная профилактика ВПР.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Врожденные пороки развития плода (ВПР) – это пожалуй, самое опасное осложнение беременности, приводящее к детской инвалидности и смертности.
Рождение ребенка с врожденными дефектами развития – всегда большая травма для любых родителей. Статистика в этом плане не утешающая: в России частота ВПР достигает 5-6 случаев на 1000 детей.
К сожалению, предвидеть данные патологии до беременности не представляется возможным. Ребенок с врожденными пороками развития может появиться абсолютно в любой семье независимо от наличия или отсутствия вредных привычек, образа жизни или материального достатка.
Какие бывают нарушения в развитии плода при беременности
Все аномалии развития плода при беременности можно разделить на несколько видов:
Наследственные заболевания являются следствием генных мутаций. Мутация — это изменение наследственных свойств организма из-за перестроек в структурах, которые ответственны за хранение и передачу генетической информации. К ним относятся синдром Дауна, синдром Патау, синдром Эдвардса и др.
Врожденные аномалии — заболевания, приобретаемые в утробе матери из-за воздействия внешних факторов (нехватка витаминов и микроэлементов, травмы при беременности и пр.). Они могут затрагивать практически любые органы. К врожденным порокам развития плода относятся пороки сердца, неразвитость головного мозга, челюстно-лицевые деформации и др.
3. Мультифакториальные (сочетанный фактор)
Деления аномалий развития плода на виды довольно условно, потому что в подавляющем большинстве случаев задержки развития являются сочетанием наследственных и врожденных факторов.
Классификация пороков развития плода
- Аплазия (отсутствие какого-либо органа);
- Дистопия (расположение органа в нехарактерном для него месте);
- Эктопия (смещение органа наружу или в соседнюю полость тела);
- Гипотрофия, гипоплазия (снижение массы тела плода, недоразвитость);
- Гипертрофия, гиперплазия (увеличение в размерах какого-либо органа);
- Атрезия (заращение естественных отверстий);
- Срастание парных органов;
- Стеноз (сужение каналов и отверстий органов плода);
- Гигантизм (увеличение тела и внутренних органов плода в размерах);
- Дисхрония (ускорение или торможение развития процессов).
Хочется отметить, что степень выраженности патологий может быть совершенно разной. Это зависит от расположения генетической поломки, а также от длительности и интенсивности токсического воздействия на плод. Четкого соотношения между ними не прослеживается.
Женщина, которая подверглась токсическому воздействию при беременности, может родить абсолютно здорового ребенка. При этом риск появления задержки в развитии у будущего потомства данного плода сохраняется, как следствие генетической поломки с отсутствием клинических проявлений.
Причины появления пороков развития плода
Вопрос изучения патологий развития плода очень многообразен. Данной темой занимаются специалисты разного уровня и направлений — генетики, эмбриологи неонатологи, специалисты пренатальной диагностики.
Причиной наследственных патологий является генная мутация. К появлению врожденных аномалий приводят различные неблагоприятные воздействия на органы плода во время беременности, особенно в критические периоды его развития. Факторы, которые вызывают ВПР, называют тератогенными.
Самые изученные тератогенные факторы:
- медикаментозные (прием средств, запрещенных при беременности или в определенный период беременности);
- инфекционные (корь, краснуха, цитомегаловирус, ветряная оспа, передающиеся от матери к плоду);
- ионизирующее излучение (рентген, радиоактивное излучение);
- алкогольный фактор (прием беременной женщиной большого количества алкоголя может привести к тяжелейшему алкогольному синдрому у плода, несовместимому с жизнью);
- никотиновый фактор (курение во время беременности может спровоцировать отставание в развитии ребенка);
- токсические и химические (женщинам, работающим на вредном производстве, за несколько месяцев до беременности и на весь ее срок следует исключить контакты с агрессивными химическими и токсическими веществами во избежание появления тератогенного эффекта у плода);
- недостаток витаминов и микроэлементов (нехватка фолиевой кислоты и полиненасыщенных кислот Омега-3, белков, йода, отсутствие сбалансированного питания могут привести к отставанию в развитии плода, нарушениям работы головного мозга).
Нередко в появлении ВПР плода большую роль играет наследственная предрасположенность. Если у родителей или ближайших родственников ребенка имели место быть врожденные пороки развития, то риск родить ребенка с такими же дефектами возрастает во много раз.
Критические периоды развития плода
Внутриутробное развитие плода длится в среднем 38-42 недели. Все это время плод хорошо защищен от внешних факторов плацентарным барьером и иммунной системой матери. Но существует 3 критических периода, в которые он очень уязвим по отношению к вредным агентам. Поэтому в это время беременной женщине стоит особенно беречь себя.
Первый критический период наступает примерно на 7-8 день после оплодотворения, когда зародыш проходит этап имплантации в матку. Следующий опасный срок – с 3 по 7 и с 9 по 12 недели беременности, когда происходит образование плаценты. Болезнь, химическое или радиационное воздействие на беременную женщину в эти периоды может привести к внутриутробным порокам развития плода.
Третьим критическим периодом беременности становится 18-22 неделя, когда происходит закладка нейронных связей головного мозга и начинает свою работу система кроветворения. С этим сроком связана задержка умственного развития плода.

Факторы риска возникновения аномалий развития плода
- возраст больше 35 лет – задержка внутриутробного развития, генетические нарушения;
- возраст до 16 лет – недоношенность, недостаток витаминов и микроэлементов;
- низкий социальный статус – инфекции, гипоксия плода, недоношенность, задержка внутриутробного развития;
- недостаток фолиевой кислоты – врожденные пороки развития нервной системы;
- прим алкоголя, наркотических веществ и курение – задержка внутриутробного развития, синдром внезапной смерти, фетальный алкогольный синдром;
- инфекции (ветряная оспа, краснуха, герпетические инфекции, токсоплазмоз) – ВПР, задержка внутриутробного развития, пневмония, энцефалопатия;
- артериальная гипертония — задержка внутриутробного развития, асфиксия;
- многоводие – врожденные пороки развития ЦНС, патологии ЖКТ и почек;
- заболевания щитовидной железы – гипотиреоз, тиреотоксикоз, зоб;
- заболевания почек — задержка внутриутробного развития, нефропатия, мертворождение;
- заболевания легких и сердца – врожденные пороки сердца, задержка внутриутробного развития, недоношенность;
- анемия — задержка внутриутробного развития, мертворождение;
- кровотечения – анемия, недоношенность, мертворождение
- аномалии предлежания плода – кровоизлияние, врожденные пороки развития, травма;
- многоплодная беременность – фетофетальная трансфузия, асфиксия, недоношенность;
- задержка внутриутробного развития – мертворождение, врожденные пороки развития, асфиксия,
Факторы риска во время родоразрешения: - преждевременные роды – чревато развитием асфиксии;
- поздние роды (задержка родов на 2 недели и более) – возможно развитие асфиксии или мертворождение;
- длительные роды – асфиксия, мертворождение;
- выпадение пуповины – асфиксия.
- небольшая плацента – задержка внутриутробного развития;
- большая плацента – развитие водянки плода, сердечной недостаточности;
- преждевременная отслойка плаценты – возможна большая кровопотеря, развитие анемии;
- предлежание плаценты – чревато кровопотерей и развитием анемия.
Диагностика пороков развития плода
Пренатальная диагностика аномалий развития плода и генетических патологий – процесс очень сложный. Одним из этапов этой диагностики являются скрининговые обследования, назначаемые беременной женщине на сроке 10-12, 20-22 и 30-32 недели (в каждом из триместров). Этот анализ представляет собой исследование крови на биохимические сывороточные маркеры хромосомной патологии (пороки развития).
Это позволит получить предположение о наличии или отсутствии у плода хромосомных аномалий, а проведение узи как дополнительного метода диагностики покажет, есть ли отклонения в физическом развитии плода. Узи должно выполняться высококлассным специалистом и на качественной аппаратуре. Результаты каждого исследования оцениваются совместно, без разрыва друг с другом.

Скрининг не гарантирует стопроцентной патологии, он лишь позволяет определить группу высокого риска среди беременных. Это важная и необходимая мера и, не смотря на добровольный характер, большинство будущих мам понимают это. Нередки случаи, когда специалисты затрудняются ответить на вопрос о наличии генетических дефектов у плода. Тогда в зависимости от триместра беременности пациентке назначаются инвазивные методы исследования:
- биопсия хориона (исследование ворсин хориона)
Делается в 1 триместре беременности (11-12 неделя) и позволяет выявить генетические аномалоии развития плода.
- амниоцентез (исследование анатомической жидкости, в которой находится плод)
В 1 триместре данный анализ выявляет гиперплазию коры надпочечников, во 2 – заболевания ЦНС, хромосомные патологии.
- плацентоцентез (исследование частиц плаценты)
Выполняется с 12 по 22 недели беременности для выявления генетических патологий.
- кордоцентез (забор крови из пуповины плода)
Позволяет выявить подверженность плода генным или инфекционным заболеваниям.
На обязательную консультацию к генетику направляют беременных женщин:
- чей возраст превышает 35 лет;
- имеющих ребенка или детей с генетическими отклонениями;
- имевших в анамнезе выкидыши, неразвивающуюся беременность, мертворождение;
- в семье которых есть родственники с синдромом Дауна и другими хромосомными аномалиями;
- переболевших вирусными заболеваниями в 1 триместре беременности;
- принимавших запрещенные при беременности лекарственные препараты;
- получившие воздействие радиации.
Для диагностики патологий плода после рождения применяются следующие методы исследований: анализы крови, мочи и прочих биологических жидкостей, рентген, компьютерная и магнитно-резонансная томография, ультразвук, ангиография, бронхо и гастроскопия, прочие иммунные и молекулярные методы…
Показания к прерыванию беременности
Любое выявление ВПР плода предполагает предложение о прерывании беременности по так называемым медицинским показаниям. Если женщина отказывается от этого и решает оставить ребенка, ее берут под особый контроль и наблюдают за беременностью более тщательно.
Но будущей маме следует понимать, что здесь важны не только ее чувства и переживания, но и то, что рожденные с серьезными дефектами и патологиями дети часто оказываются нежизнеспособны или остаются глубокими инвалидами на всю жизнь, что, безусловно, очень тяжело для любой семьи.

Существуют и другие показания к прерыванию беременности:
- злокачественные новообразования (беременность с онкологическим заболеванием противопоказана);
- заболевания сердечно-сосудистой системы (пороки сердца, тромбоз глубоких вен, тромбоэмболия);
- неврологические заболевания (рассеянный склероз, миастения);
- инфекционные заболевания (краснуха, туберкулез в активной форме, вирусный гепатит в острой и тяжелой стадии, сифилис);
- заболевания крови и кроветворных органов (гемоглобинопатия, апластическая анемия, лейкоз);
- заболевания глаз (болезни зрительного нерва и сетчатки);
- заболевания почек (мочекаменная болезнь в острой форме и с большими конкрементами, острый гломерулонефрит);
- диффузные заболевания соединительной ткани;
- эндокринные нарушения (сахарный диабет, тиреотоксикоз, некомпенсированный гипотиреоз в тяжелых формах);
- некоторые гинекологические заболевания;
- акушерские показания (неподдающийся терапии гестоз и сильный токсикоз беременной, сопровождающийся тяжелой рвотой, гестационная трофобластическая болезнь, тяжелые наследственные заболевания, выявленные во время беременности и пр.)
Аборт по медицинским показаниям проводится только с согласия пациентки.
Профилактика врожденных пороков развития плода
Основным мероприятием, направленным на профилактику появления ВПР плода, является планирование беременности. От качественной подготовки может зависеть не только успех зачатия, но и процесс вынашивания беременности, быстрое и правильное родоразрешение и здоровье матери и ребенка в дальнейшем.
Перед планированием беременности необходимо пройти ряд обследований: сдать анализы на скрытые инфекции (ЗППП), ВИЧ, гепатит, сифилис, проверить свертываемость крови, гормональный статус, санацию полости рта, сделать узи органов малого таза для исключения воспалительных заболеваний и новообразований, посетить терапевта для выявления всех возможных хронических заболеваний, в идеале пройти генетическое тестирование обоим родителям.
Ключевым моментом в профилактике врожденных аномалий плода становится поддержание здорового образа жизни, отказ от вредных привычек, сбалансированное и полноценное питание, исключение воздействия на ваш организм любых негативных и вредных факторов. Во время беременности важно своевременно лечить все возможные заболевания и соблюдать предписания акушера-гинеколога.
Лечение ВПР плода
Способы лечения врожденных пороков развития плода значительно различаются в зависимости от природы и степени тяжести аномалии. Статистика по данной проблеме, к сожалению, не утешительна. Четверть детей с врожденными аномалиями погибает уже в течение первого года жизни.
Еще 25% могут жить достаточно долго, имея при этом не поддающиеся или трудно излечимые физические и умственные нарушения. И всего лишь 5% рожденных с ВПР детей поддаются лечению, в основном хирургическим путем. В некоторых случаях помогает консервативное лечение. Иногда пороки развития становятся заметны только по мере взросления, какие-то протекают и вовсе бессимптомно.
Читайте также:


