Задели нерв при операции на позвоночнике
Осложнения после операции на позвоночнике могут возникать из-за наличия у пациента тяжелых сопутствующих заболеваний, нарушений свертываемости крови, ошибок медперсонала при подготовке и выполнении хирургических вмешательств. Причиной могут быть выраженные патологические изменения позвоночного столба или индивидуальные особенности его строения, мешающие хирургу качественно выполнить необходимые манипуляции.
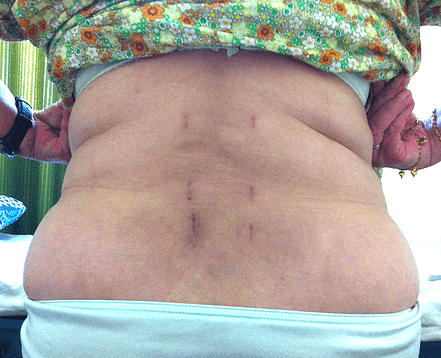
Операционные шрамы через 3 месяца после операции.
Операции чаще всего делают людям с остеохондрозом и его осложнениями (грыжами межпозвонковых дисков, стенозом позвоночного столба, деформацией или нестабильностью отдельных отделов позвоночника). Показаниями также могут быть тяжелые травмы, сколиоз, радикулит, спондилоартроз и т.д.
Общие осложнения
Возникают вне зависимости от вида хирургического вмешательства. Возникают после дискэктомии, ламинэктомии, спондилодеза, протезирования межпозвонковых дисков, хирургического лечения сколиоза и врожденных дефектов строения позвоночного столба. Такие осложнения развиваются после операций на шейном, поясничном, крестцовом отделах позвоночника.
Последствия анестезии(наркоза)
Возникают довольно редко. Могут быть вызваны вредным воздействием средств для наркоза, недостаточным опытом или ошибками анестезиолога, неадекватной оценкой состояния или некачественной предоперационной подготовкой пациента.
Возможные осложнения наркоза:
- механическая асфиксия;
- аспирационный синдром;
- нарушения сердечного ритма;
- острая сердечная недостаточность;
- психозы, бред, галлюцинации;
- рвота или регургитация;
- динамическая кишечная непроходимость.
Чтобы избежать нежелательных последствий анестезии, перед операцией человеку необходимо пройти полноценное обследование. Обо всех выявленных заболеваниях нужно обязательно сообщить анестезиологу. При подготовке к наркозу врач должен учесть возможные риски, выбрать подходящие препараты, адекватно рассчитать их дозировку.
Любопытно! При выходе из наркоза у многих пациентов появляется тошнота и рвота. Они легко купируются 1-2 таблетками или уколом.
После интубации практически всех больных беспокоит першение в горле. Неприятный симптом исчезает спустя несколько дней.
Тромбоэмболические осложнения
Тромбоз глубоких вен нижних конечностей и ТЭЛА могут возникать при многих хирургических вмешательствах. Их появления можно избежать с помощью медикаментозной профилактики и ранней мобилизации пациента. Поэтому всем больным перед операцией обязательно назначают кроворазжижающие средства.
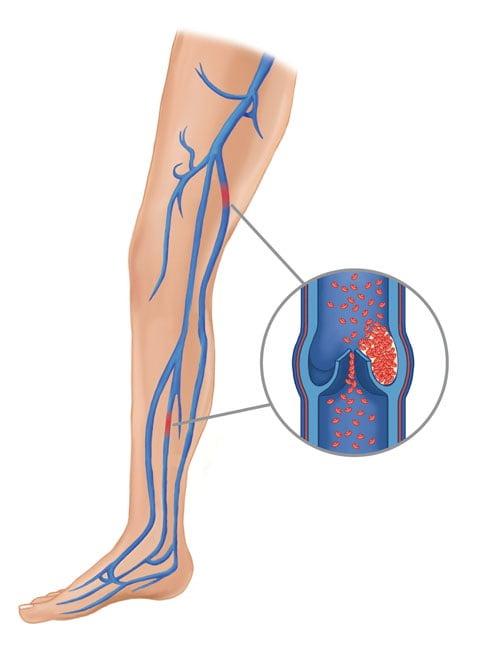
Тромбоз нижних конечностей.
При развитии тромбоэмболических осложнений пациентам надевают компрессионные чулки и повышают дозу антикоагулянтов. Лечение проводят под контролем состояния свертывающей системы крови.
Инфекционные осложнения
Развиваются примерно у 1% больных. Послеоперационные инфекции могут быть поверхностными или глубокими. В первом случае воспаляется только кожа в области разреза, во втором – воспаление распространяется на глубокие ткани, область вокруг спинного мозга, позвонки.
Признаки инфекционных осложнений:
- покраснение и отек в области послеоперационной раны;
- неприятный запах от дренажа;
- гнойные выделения с раны;
- усиливающаяся боль в спине;
- повышение температуры и появление мелкой дрожи.
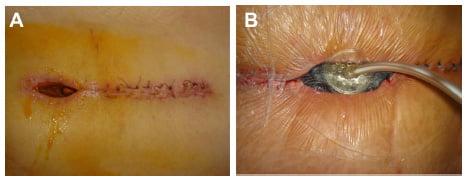
Гнойное воспаление операционной зоны.
Поверхностные инфекции хорошо поддаются лечению. Обычно врачам достаточно удалить инфицированные швы и назначить антибиотики. При глубоких инфекциях больным требуются повторные операции. Инфекционные осложнения после операции на позвоночнике с применением металлоконструкций могут привести к удалению имплантированных винтов или пластин.
Проблемы с легкими
Нарушение функций дыхательной системы возникает в случае интубации пациента. Причиной может быть воздействие медикаментозных препаратов, механическое повреждение дыхательных путей, аспирация желудочного содержимого или занесение инфекции с интубационной трубкой. Длительный постельный режим нередко приводит к развитию застойной пневмонии.
В послеоперационном периоде медперсонал следит за тем, чтобы пациент глубоко дышал и выполнял кашлевые движения. В профилактических целях больному разрешают как можно раньше садиться и вставать с постели. Если развития пневмонии избежать не удалось – ее лечат с помощью антибиотиков и постурального дренажа.
Кровотечения

Чтобы облегчить доступ к операционному полю, врачи тщательно следят за правильностью укладки пациента. С целью уменьшения кровопотери они используют контролируемую гипотензию. Параллельно с этим медики внимательно следят за тем, чтобы у больного не возникли ишемические повреждения спинного мозга, сетчатки, нервных сплетений, нервов нижней конечности.
Интраоперационные кровотечения менее опасны тех, которые возникают в послеоперационном периоде. Первые останавливают еще в ходе хирургического вмешательства. При вторых пациентам требуется экстренная повторная операция.
Повреждения мозговой оболочки, спинного мозга, нервных корешков
Во время выполнения манипуляций хирург может повредить твердую оболочку, которая окружает спинной мозг. Подобное случается во время 1-3% операций. Если врач сразу же заметил и ликвидировал проблему – человеку можно не беспокоиться. В противном случае у больного могут возникнуть серьезные осложнения.
Последствия утечки спинномозговой жидкости:
- сильные головные боли;
- менингит;
- энцефалит;
- миелит.
Если нарушение целостности мозговой оболочки выявляют в послеоперационном периоде – человека оперируют еще раз.
В редких случаях у пациентов может страдать спинной мозг или выходящие из него нервные корешки. Их повреждение обычно приводит к локальным парезами или параличам. К сожалению, подобные неврологические расстройства плохо поддаются лечению.
Переходный болевой синдром
Характеризуется болью в позвоночно-двигательных сегментах, расположенных рядом с прооперированной частью позвоночника. Неприятные ощущения возникают из-за чрезмерной нагрузки на данный отдел позвоночного столба. Патология чаще встречается среди пациентов, которым делали спондилодез. После операции по удалению грыжи позвоночника данное осложнение развивается крайне редко.
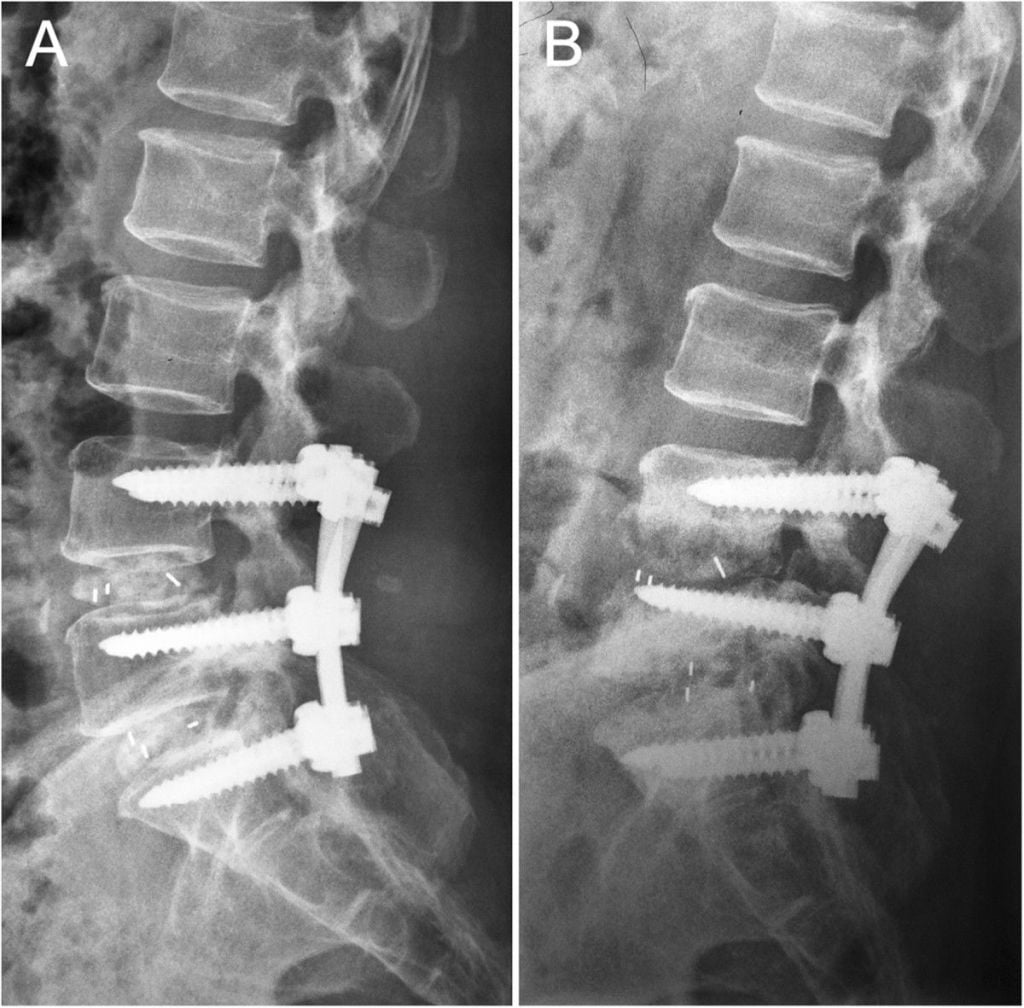
Фиксация поясничного отдела.
Облегчить боли в спине после операции вы можете с помощью лекарственных препаратов, физиопроцедур, специальных упражнений. Обратитесь к лечащему врачу чтобы тот подобрал вам оптимальную схему лечения.
Осложнения в шейном отделе
Операции на шейном отделе позвоночника могут осложняться повреждением нервов, сосудов, мышц или шейных органов. В послеоперационном периоде у некоторых пациентов могут смещаться установленные металлоконструкции.
Таблица 1. Осложнения при разных доступах к позвоночнику.
| Передняя хирургическая экспозиция | |
| Повреждения поворотных гортанных, верхних ларингеальных или гипоглоссальных нервов. | Поворотный гортанный нерв может повреждаться вследствие сдавления эндотрахеальной трубкой или из-за его чрезмерного растяжения во время операции. Патология развивается у 0,07-0,15% больных и приводит к временному или стойкому параличу голосовых связок.Верхний ларингеальный нерв (С3-С4) страдает при переднем доступе к верхней части шейного отдела позвоночника. При его повреждении пациенты жалуются на проблемы со взятием высоких нот при пении.Гипоглоссальный нерв травмируется в 8,6% случаев при доступе к позвоночнику (С2-С4) через передний треугольник шеи. Его повреждение приводит к дисфагии и дизартрии. |
| Повреждение пищевода | У 9,5% пациентов появляется дисфагия. В большинстве случаев она проходящая и вскоре исчезает без каких-либо последствий.Перфорация пищевода возникает всего в 0,2-1,15% случаев. Ее причиной могут быть интраоперационные повреждения, инфекционные осложнения, смещение установленных металлоконструкций и т.д. Перфорацию лечат хирургическим путем. |
| Повреждение трахеи | Может быть вызвано травмой во время интубации или прямой хирургической травмой. Повреждение трахеи очень опасно, поскольку может осложниться пролапсом пищевода, медиастенитом, сепсисом, пневмотораксом, стенозом трахеи или трахео-пищеводной фистулой. Патологию также лечат хирургически. |
| Повреждения сосудов шеи | При выполнении манипуляций на уровне С3-С7 хирург рискует задеть позвоночную артерию. Частота интраоперационных повреждений сосуда составляет 0,3-0,5%. Из-за неправильной хирургической диссекции или чрезмерной тракции у пациента могут пострадать сонные артерии. При повреждении сосудов хирург сразу же восстанавливает их целостность. |
| Задняя хирургическая экспозиция | |
| Дисфункция спинномозгового корешка С5 | Обусловлена его анатомическими особенностями и возникает вследствие чрезмерных тракций в ходе хирургического вмешательства. Обычно проявляется в послеоперационном периоде и исчезает на протяжении 20 дней.В целях профилактики данного осложнения врачи могут выполнять фораминотомию – увеличение размера межпозвонкового отверстия на уровне С5. |
| Постламинэктомический кифоз | Частота кифотических деформаций после многоуровневой ламинэктомии составляет 20%. Примечательно, что послеоперационный кифоз чаще встречается у молодых пациентов. Он развивается постепенно, приводя к мышечному перенапряжению и хронической боли в шее. Специфической профилактики и лечения патологии не существует. |
Осложнения после операций по удалению грыжи поясничного отдела
В 15-20% случаев хирургические вмешательства на пояснице безуспешны и не улучшают самочувствие больного. Основная причина этого – слишком тяжелое состояние пациента. К неудачному исходу лечения приводит поздняя диагностика, низкая квалификация оперирующего хирурга, плохая материально-техническая оснащенность больницы или использование низкокачественных фиксирующих конструкций.
Во время хирургический манипуляций иногда случаются повреждения аорты, идущих к ногам крупных сосудов, спинного мозга, спинномозговых корешков, нервов пояснично-крестцового сплетения. Все это приводит к развитию опасных осложнений (внутреннее кровотечение, дисфункция тазовых органов, нарушение сексуальных функций и т.д.).
Британская ассоциация хирургов-вертебрологов (The British Association of Spine Surgeons, BASS) подсчитала частоту летальных исходов при операциях на поясничном отделе позвоночника. При лечении спинального стеноза смертность составляет 0,003%, спондилолистеза – 0, 0014%.
Осложнения после установки металлоконструкций
Замена межпозвонковых дисков и установка фиксирующих приспособлений при спондилодезе может приводить к массе осложнений. Наиболее частые из них – переломы или несращения позвонков, формирование ложных суставов, смещение винтов, пластин или стержней. Во всех этих случаях пациенту требуется повторное хирургическое вмешательство.
При проведении оперативного лечения спины, позвоночника и прилежащих к нему структур, существует достаточно высокий риск развития разнообразных по степени серьезности осложнений. Перед каждой операцией врач взвешивает вероятность появления неблагоприятных

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 31 июля! Записывайтесь сейчас!
Все осложнения, которые могут возникнуть после хирургического вмешательства условно можно разделить на три большие группы:
- Общие осложнения, характерные для любых видов операционного лечения, начиная от простых пластических операций, заканчивая хирургическим лечением защемления позвоночника.
- Неврологические осложнения, связанные с нарушением целостности и правильности работы нервных структур (спинного мозга и нервов).
- Осложнения, связанные с использованием имплантатов и выполнением спондилодеза, характерные для серьезных вмешательств на позвоночнике, например во время лечения нестабильности позвоночника.
Во время и после любого оперативного вмешательства есть вероятность возникновения тех или иных осложнений и проблем, в том числе и при хирургическом лечении болезней позвоночника:
- Осложнения из-за анестезии – возникают достаточно редко, так как существует достаточно большое количество препаратов для общей анестезии, которые дают возможность выбрать оптимальный вариант для каждого пациента. Тем не менее, возможна негативная реакция вплоть до летального исхода по причине индивидуальной непереносимости пациентом тех или иных составляющих препарата. Перед проведением операции в обязательном порядке пациент должен сообщить анестезиологу обо всех аллергических реакциях.
- Кровотечения различной степени серьезности могут возникнуть неожиданно при повреждении крупных кровеносных сосудов. Во время проведения операций на позвоночнике с различных доступов хирург особенно осторожно работает вблизи этих сосудов.
- Тромбоз и тромбоэмболия – характерная проблема для любых видов оперативных вмешательств. Организм, чтобы остановить кровопотерю, связанную с операцией, запускает механизм повышения свертываемости крови и ее сгущения в сосудах со сниженным кровотоком. По этой причине в крупных венах нижних конечностей формируются кровяные сгустки (тромбы), которые замедляют кровоток, вызывают болезненные ощущения и припухлости. В худшем случае они могут достигать больших размеров и отрываться от места своего формирования (тромбоэмболия), закупоривать легочные сосуды и приводить к летальному исходу.
Риск формирования тромбов возрастает при проведении операций на нижних конечностях и в области таза. Для снижения риска развития этого вида осложнений после операций обязательно ношение компрессионных чулок и возможно назначение медикаментов, замедляющих процесс свертываемости крови (например, аспирин).
- Ранение спинномозговой дуральной оболочки (внешней плотной водонепроницаемой оболочки спинного мозга), которое не всегда может быть замечено хирургом во время операции. Если повреждение не зарастет самостоятельно и в результате спинномозговая жидкость попадает в окружающие ткани, вызывая разнообразные болевые синдромы, а также повышается риск проникновения инфекции в саму спинномозговую жидкость (менингит).
В подобных случаях потребуется дополнительная операция по устранению дефекта дуральной оболочки.
- Осложнения со стороны легких из-за их неправильного функционирования во время и после операции – застой жидкости, переходящий в воспаление (пневмонию). Возникают по причине применения анестетических препаратов, снижающих функцию легких, а также из-за их недостаточно глубокой работы в результате длительного нахождения в лежачем состоянии или стойкого болевого синдрома. Второе по распространенности осложнение в отношении легких – ранение их оболочки (плевры).
- Разнообразные инфекции, риск развития которых существует при любой операции. Для профилактики этого осложнения пациенту назначаются антибиотики, особенно при внедрении в организм металлических конструкций или костных трансплантатов.
По уровню появления различают поверхностные (в коже и подкожном слое) и глубокие (в позвоночнике или спинномозговом канале) инфекции. Если очаг воспаления расположен на поверхности, его купируют антисептическими растворами, присыпками и другими наружными средствами. Если инфекция засела глубоко, может понадобиться длительный прием антибиотиков, дренирование патологического очага или повторное оперативное вмешательство вплоть до удаления внедренных ранее конструкций.
О развитии инфекции могут свидетельствовать покраснение, отечность, повышение температуры и плохая заживляемость послеоперационной раны, просачивание из нее жидкого отделяемого коричневатого, желтоватого или зеленоватого оттенка, усиленная болезненность операционной области, общее повышение температуры, слабость и токсикоз.
- Боль после операции на позвоночнике сохраняется, как правило, несколько дней, а после постепенно идет на спад. Если этого не произошло, говорят о неудачно выполненной хирургической манипуляции.
При любом оперативном вмешательстве на позвоночнике существует вероятность повреждения нервных структур, которые тем или иным образом отражаются на дальнейшей работе спинного мозга, конечностей, всей нервной системы и т.д. К распространенным осложнениям относятся:
После на позвоночнике существует и ряд особенных осложнений, характерных именно для этого вида операций:
Заболевания позвоночника
То есть специалист, заинтересованный, казалось бы, в проведении операции по удалению грыжи позвоночника , предупреждает о достаточно малом проценте успешных исходов операций по удалению грыж позвоночника.
Откровенно говоря, никакая операция на позвоночнике не дает полной гарантии. А если бы и можно было их дать, то уж во всяком случае нельзя утверждать, что все проблемы, связанные со спиной, снимутся раз и навсегда.
Через неделю или через год после успешной операции может заявить о себе какой-нибудь другой диск или сустав, никогда раньше не представлявший беспокойства.
Кроме того, широко распространено заблуждение, что хирургия - это метод, позволяющий избавиться от всех проблем быстро, раз и навсегда, избежав необходимости заниматься в дальнейшем своей спиной.
«Врачи, занимающиеся болями в опорно-двигательном аппарате , часто возлагают вину во всех бедах на позвоночник. Роль позвоночного столба в обеспечении функции опоры и движения, защиты жизненно важных органов, безусловно, велика.
Но приписывать все боли в спине остеохондрозу нет никаких оснований. Чтобы доказать это, напомним о нормальной клинической анатомии позвоночника и заключенных в нем неврологических структурах.
Позвоночный столб образует позвоночный канал, ограниченный спереди телами позвонков и межпозвонковыми дисками, покрытыми задней продольной связкой. По сторонам и сзади позвоночный канал ограничен дугами позвонков и желтыми связками между ними.
Внутри позвоночного канала располагается спинномозговой канал ("дуральный мешок"), в котором заключены спинной мозг (от основания черепа до 2-го поясничного позвонка), а ниже 2-го позвонка -корешки спинномозговых нервов ("конский хвост").
Пространство между стенками позвоночного и спинномозгового каналов заполнено рыхлой соединительной тканью, позволяющей "дуральному мешку" легко перемещаться во всех направлениях.
Спинномозговой канал заполнен спинномозговой жидкостью, в которой "плавают" спинной мозг, а ниже 2-го поясничного позвонка корешки спинномозговых нервов.
При любом надавливании снаружи на стенку спинномозгового канала корешки смещаются в спинномозговой жидкости, легко уходя от сдавления.
Корешки спинномозговых нервов существуют раздельно только в спинномозговом канале, за пределы которого передний и задний корешки выходят попарно в одной оболочке и называются "спинномозговой нерв".
Этот нерв направляется к межпозвонковому отверстию и выходит через его верхнюю часть непосредственно под дугой одноименного. позвонка, то есть, значительно выше межпозвонкового диска . Иными словами, спинномозговой нерв и диск располагаются в разных поперечных плоскостях.
Поэтому не только выпячивания диска, но и любые грыжи не могут повредить спинномозговой нерв. Любопытно, что американские анатомы знают, это и даже создали специальный учебный муляж, показывающий невозможность такого сдавления.
Еще одна неврологическая деталь: повреждение любого нервного проводника характеризуется вовсе не болями, а выпадением двигательных и чувствительных функций в иннервируемой области.
Теперь несколько слов о патологической анатомии остеохондроза. "Остеохондроз" - термин патоморфологический, он введен Ч. Шморлем в 1932 г. и означает дистрофическое изменение хряща и прилежащей к нему кости, то есть может быть везде, где есть хрящ и кость в позвоночнике, суставе, симфизе, ребрах и т.д. Причем начинается дистрофический процесс всегда с хряща!
Хрящевая фаза названа Шморлем хондрозом. По существу, остеохондроз является процессом старения - "своевременного" или преждевременного. Это не болезнь, а медленно развивающееся патоморфологическое состояние, такое же, как поседение, облысение, старческое изменение кожи и т.п.
Многие авторы утверждают, что краевые костные разрастания, тел позвонков могут травмировать спинной мозг или корешки спинномозговых нервов. По этому поводу следует сказать, что таких разрастаний в заднем направлении практически не бывает.
Остеохондрозные разрастания идут вперед и в стороны, вдоль выпячивающихся дисков. Кроме того, как уже говорилось, спинномозговые нервы (не корешки!) и остеохондрозные костные разрастания располагаются в разных поперечных плоскостях.
Ни грыжи дисков, ни костные остеохондрозные разрастания не могут повредить спинномозговые нервы в межпозвонковых отверстиях (по крайней мере, в грудном и поясничном отделе позвоночника), ни, тем более, корешки спинномозговых нервов по той простой причине, что раздельных корешков за пределами спинномозгового канала ("дурального мешка") нет.
А это означает, что нет и не может быть никаких радикулярных синдромов, что причина болей иная. Для ее выяснения нужно знать, что болевая импульсация может исходить только из тех анатомических структур, которые имеют болевые рецепторы.
И эта причина, вероятно, была бы давно установлена, если бы при обследовании больного исследовали то, что болит, а не искали ее в позвоночнике и даже в голове.
Теперь мы уже сталкиваемся с такими фактами, когда, не найдя никакой патологии в позвоночнике, считают, что нет морфологической основы для болей, а значит это боли психогенные. Совместное лечение таких хронически больных с психиатрами преподносится как новейшее достижение неврологической науки.
Тупиковая ситуация , в которую попала неврология и завела за собой всю медицину, объясняется тем, что она вместо прямой и ясной дороги добросовестного клинического исследования пациента пошла по пути умозрительных надуманных концепций и "теорий" о вине позвоночника вообще и остеохондроза и грыж дисков в частности.
После этого всем случайным находкам в позвоночнике, начиная от остеохондроза и заканчивая вариантами нормы, начали приписывать вину за болевые синдромы. А уж когда появилась возможность с помощью КТ и МРТ выявлять выпячивания и грыжи дисков, на них свалили все беды.
Почти в каждой истории болезни 40-60-летнего пациента с болями в спине можно найти сведения о перенесенных в грудном возрасте заболеваниях, но ни в одной не отыскать точную локализацию болевой точки или хотя бы зону, не говоря уже о пальпаторном исследовании указанной им зоны. Это можно понять.
Зачем перегруженному врачу проводить такие исследования, если всем известно, что болит из-за остеохондроза или грыжи диска. А потому больного сразу направляют "на рентген", КТ, МРТ.
Ребят помогите пожалуйста советом к кому обратиться. Вчера мужу делали операцию по удалению аппендицита, делали лакроскопическую (без надреза) я так понимаю инструмент вставляли в 3 дырки. Вчера отойдя от наркоза стоял на ногах уже буквально через 1,5 часа. Сегодня жалуется на сильные боли в почках, печени, позвоночнике, спине, шее - отдаёт во всё тело. Обратившись ко врачам - врачи сказали что при операции задели какой то нерв, боли будут ещё 2-3 дня потом всё пройдёт. Завтра сдаёт кровь. Сегодня боли были очень сильными он просил сделать укол, на что получил ответ "А что я тебе вколю?" После чего медсестра что то смешала, сделала укол, но организм на него никак не отреагировал, боли не утихли.
Дело происходит в Москве. Не хочу это так всё оставлять, боюсь осложнений. К кому мне обратиться? Я даже не знаю к кому пойти. Глав врач или дежурный какой то? Может инстанции есть какие то по надзору за подобными случаями? С кем поговорить о том чтобы ситуацию не оставили без внимания? Врачи собираются его завтра выписывать по этому и боюсь.
Извиняюсь, что не особо в тему но не лакроскопия, а лапароскопия. Слушайте и выполняйте указания врачей, я думаю все там нормально.
Да хули этих врачей слушать, когда интернет есть! Дома бы и вырезали.
У вашего мужа как у червячка - один нерв отвечает за весь организм?) Поменьше паники. Или по вашему он козлом скакать должен после операции?
Такая операция хоть и проще проходит чем обычная, но следующие пару дней хватает неприятных ощущений - например выходит воздух, и процесс этот отдаёт болью в шею, и плечи.
Это не осложнение, это побочный эффект. При лапаротомии (так правильно), чаще всего делают эпидуральную анестезию. Она менее вредна, чем общий наркоз, но из-за неизбежного повреждения !оболочек! спинного мозга могут быть корешковые боли. Это правда пройдет в течении недели, максимум двух без каких-либо последствий.
Вполне вероятно, что вы правы. По неврологии у меня были посредственные оценки.
Подскажите в какой больнице делали ?
нерв - всего лишь сигнализатор. укусите себя за палец. больно? вот это и есть "задеть нерв". умрёте вы от этого? только если не сможете уснуть из-за этой боли дней пять.
К главварчу и иди. Опятьже если не вру и не путаю - при лапроскопии, если заказывали, ведут видео запись того, что делают - если так - яб изъял на всяки случай.
Больница скорой медицинской помощи в Улан-Удэ опубликовала рассказ одного из своих пациентов. Он описал своё пребывание в БСМП после тяжёлого перелома ноги, публикуем воспоминания полностью:
Испытано на себе. Как я лежал в больнице
Жизнь полна неожиданностей. Счастливых и весёлых, трагических и грустных, всяких. Так и я оказался однажды вдруг на больничной койке. Это было потрясение, перевернувшее мою жизнь.
Она приехала минут через сорок. В больнице сделали рентген и диагностировали перелом ноги. Начались процедуры, уколы, сверление голени и к ноге подвесили внушительный груз, на вытяжку. Потом меня выкатили в коридор. Мимо носился персонал и пациенты. Подошла незнакомая девушка (она ухаживала за мамой), одела мне тёплые носки и дала кружку для питья. Спасибо, добрый ангел, даже не знаю, как тебя зовут! Так я провёл первую ночь на каталке в коридоре, в чужих носках и голышом под простыней…
Главная виновница наших несчастий - это гравитация, и никакой мистики. Любой объект тянется к земле и, в конце концов, падает. Во-вторых, все сложные системы стремятся к смерти и разрушению. Это энтропия, когда любой порядок стремится к беспорядку, если, конечно, искусственно не поддерживать его. Вот так недосмотренный мной хаос по телевизору настиг меня на катке.
Третья фундаментальная причина - это эффект бабочки (взмах мотылька в Бразилии может вызвать бурю в Москве). В любую секунду с тобой может произойти всё что угодно, и по совершенно независящим от тебя причинам. Какой-то чувак в Ухани съел летучую мышь, а ты сел на карантин.
Во время операций обезболивание (анестезия или наркоз) действует не всегда (случай с соседом по палате). Но обычно боль приходит после окончания действия наркоза и в зависимости от болевого порога человека.
Укол промедола действует часа два, а его назначение строго нормировано. Это ужасное состояние надо перетерпеть…
Наконец стихают крики женщины с перерезанными поездом ногами. Перестал стонать сосед, искалеченный толпой отморозков. Наступает глубокая ночь и тишина. Скорее бы провалиться в спасительный сон. Но вновь раздаётся грохот, и по коридору, словно всадник апокалипсиса, пулей проносится медбрат с пустой каталкой. Что это, предвестник смерти или спасения? В такие минуты только обращение к высшим силам дают облегчение и покой.
Со мной лежали христиане, буддисты, шаманисты и мусульманин. Они молились своим богам. Если человек не занимается духовной практикой, то объект обращения трудно визуализировать. Ведь лучше обратиться не к кому- то абстрактному, а к тому, с кем у тебя есть незримая связь, и кто действительно поможет тебе. Материалистам труднее, но они сильнее, они верят только в себя.
К утру боль отпустила, как отпускает и проходит всё на этом свете.
Для пациента главный человек - это его лечащий врач (диагностика, оперирование, назначения, выписка). Врач - это божество, но больница держится усилиями медсестёр и санитарок. Однажды увидел, как они дружно раздевали, одевали и укладывали беспомощного старика (спускался из окна по верёвке из простыней и упал).
Больничная палата - это галерея неповторимых образов. Вот мини-портреты обитателей только одной параллельной койки за 33 дня моего пребывания. Преподаватель Дарижапович был моего поколения, знал полреспублики, и нам было о чём поговорить. После него лёг киргиз Жоолмарт. Он угощал нас вкуснейшим пловом, лепёшками, рассказывал про конные игры, свою родину и хадж в Мекку.
Лежать, например, в гастроэнтерологии гораздо легче, чем в травматологии. Там все ходячие. Здесь же многие лежат на спине 24 часа в сутки, а естественные отправления всё под себя. Поэтому без ходячих никак: проветрить, чай вскипятить, мобильник зарядить, к холодильнику сходить и прочее. Был у нас всегда весёлый и лёгкий на подъём дед Матвеич. Помогал всему отделению и сёстрам. Настоящий волонтёр-доброволец.
Мне повезло со старым знакомым, легендарным опером из 90-х Димой Дабажалсановым. Он на кресле-каталке прикатывал из другой палаты и массажировал мне спину. При выписке Дима подарил отделению новый телевизор.
Без взаимопомощи и поддержки в больнице не обойтись. Мы вместе уминали принесённое сало, буузы и плов. Слали продукты сироте из другой палаты. Желали удачи перед операцией, радовались победам друг друга (встал на костыли или в первый раз сам пошёл в туалет), а после выписки созваниваемся, справляясь о здоровье.
Когда умрёте тогда и приходите
Вчера утром поехала на собеседование по поводу новой работы. Жараааа. Зная, что надо беречься, выбирала маршрут, чтоб попрохладнее – метро да новомодные автобусы с кондеями. После собеседования зашла в местный ТЦ, умылась холодной водой в туалете, побродила по пустым пока еще этажам, собралась ехать домой.
Через какое-то время, когда начали действовать таблетки, пришла в себя – лежу, на полу, на боку, меня придерживает женщина. Пытаюсь повернуться, чтобы поблагодарить за помощь, и тут – бах – в правом глазу кто-то выключает свет. Словно разом мне налепили черную пиратскую повязку. Тянусь потереть глаз ииии.. новое открытие - левая рука мне больше не принадлежит. Боже, нет…неужели опять. барахтаюсь на полу, как перевернутый жук, судорожно проверяя, что у меня еще отказало. Нет, только левая рука и правый глаз…как же так.. тогда, при инсульте, я совсем не чувствовала всю левую половину – руку и ногу, и грудные мышцы слева..
Место на госпитализацию дают в далекой от моего дома больнице, я там еще не лежала ни разу. Видимо, из-за коронавируса часть стационаров в городе закрыта, часть перепрофилирована, и скорая возит только туда, куда разрешат по каждому конкретному случаю.
Меня наконец-то везут на КТ. Тихонько молюсь про себя, чтобы там – ни-че-го лишнего. Лишнего не найдено. Стоп. Вот год назад – у меня тоже сначала ничего не увидели на КТ. Тем не менее – реанимация, тромболизис, реабилитация. Что сейчас?
Меня соизволяют оставить в этой больнице и бригаду, наконец, отпускают. Сколько они тут потратили времени впустую вместо того, чтобы помогать другим заболевшим – возможно, умирающим сейчас – людям.
Друзья, не болейте никогда, а сейчас – особенно. Здоровья всем.
Читайте также:


