Замедление проведения по нервам

13.11.2016
Исследование проводимости периферических нервов позволяет просто и надежно определить состояние периферических нервов. Импульс, вызванный электростимуляцией нерва, направляется по двигательным, чувствительным и смешанным нервам, и характеристики проведения импульса оцениваются с помощью записи потенциалов с мышц, либо непосредственно с нерва.
Двигательная единица состоит из одиночного нижнего двигательного нейрона и всех иннервируемых им мышечных волокон. Исследование проводимости двигательного нерва используется для оценки целостности двигательной единицы. При этом исследователь получает информацию о функционировании и структурной целостности двигательного нейрона, нерва, нервно-мышечного соединения и мышцы. Она позволяет установить локализацию, распространенность, длительность и патофизиологические особенности повреждений периферической нервной системы (ПНС). Также можно получить представления о прогнозе, эффективности лечения и степени восстановления двигательной единицы. При исследованиях двигательной проводимости записывающие электроды размещают на коже над мышцей и сухожилием, а стимулирующие электроды размещают на коже вдоль исследуемого нерва. Ответ мышцы на электростимуляцию может быть измерен путем регистрации суммарного потенциала действия мышцы (СПДМ), являющегося суммой электрических потенциалов всех мышечных волокон, которые реагируют на стимуляцию нерва. Может быть определено время, необходимое электрическому импульсу для достижения мышцы (латентность). Скорость прохождения импульса по нерву определяют путем стимуляции нерва в различных местах и определения дистанции, которую стимул преодолел.
Исследование проводимости двигательного нерва могут быть использованы в следующих целях:
- Для получения объективных доказательств поражения двигательной единицы.
- Для идентификации и определения точного места компрессии, ишемии и очаговых повреждений нервов, которые могут проявляться блокадой проведения импульса, замедлением проведения импульса в месте повреждения или патологическим проведением проксимальнее или дистальнее повреждения.
- Для определения степени распространенности поражения нервов у пациентов, у которых наблюдаются признаки поражения одиночного нерва (например, при мононевропатиях).
- Для дифференциальной диагностики периферических невропатий, миопатий и болезней нижнего двигательного нейрона (например, бокового амиотрофического склероза) у пациентов со слабостью конечностей.
- Для диагностики заболевания до его перехода в стадию развернутых клинических проявлений (например, при семейных невропатиях).
Обследование по поводу заболеваний нервно-мышечного синапса может включать ритмическую стимуляцию двигательных нервов. По мере утомления нервно-мышечного соединения при записи СПДМ, и его сравнении с полученным позднее СПДМ может наблюдаться падение амплитуды потенциала, поскольку со временем все меньше и меньше волокон способны реагировать на стимуляцию, даже если стимулировать нерв с интенсивностью, которую в норме нерв способен выдерживать длительное время.
Исследования проводимости чувствительных нервов проводятся с помощью записи потенциалов действия, при электростимуляции кожного нерва. Селективные исследования чувствительных нервов могут быть выполнены при стимуляции нервов, имеющих только чувствительный компонент (например, икроножного нерва), или, в качестве альтернативы, при селективной стимуляции чувствительного компонента смешанного нерва. Последнее, может быть сделано путем анатомической изоляции чувствительного компонента (например, стимуляция пальцев руки и запись над смешанным нервом в области запястья или локтя) или стимуляции смешанного нерва и записи над пальцами, в области которых расположены преимущественно чувствительные аксоны.
Исследования проводимости чувствительных нервов могут представлять ценность в следующих случаях:
- При системных заболеваниях, протекающих с поражением чувствительных нервов— для определения разновидности вовлеченных в патологический процесс чувствительных нервов (например, тонкие волокна, проводящие болевые и температурные ощущения, или толстые волокна, ответственные за проприоцептивную чувствительность); для установления того, какая часть периферического нерва поражена в большей степени — аксон или миелиновая оболочка; для получения объективных доказательств поражения чувствительного нерва.
- При очаговых невропатиях — для определения места повреждения или блокады, особенно при изолированном поражении чувствительных нервов.
- Для подтверждения или количественной оценки нарушений, если расстройства чувствительности возникают при периферической невропатии раньше, чем двигательные изменения или до появления объективных клинических признаков.
- Для установления локализации повреждения (проксимальнее или дистальнее) по отношению к ганглию заднего корешка (например, при дифференциальной диагностике повреждения плечевого сплетения и повреждения корешков).
Электромиографию (ЭМГ) обычно выполняют вместе с исследованиями проводимости нервов, получая при этом дополнительную информацию. Игольчатый электрод вводят в исследуемую мышцу и регистрируют потенциалы действия, генерируемые группами мышечных волокон (потенциалы действия двигательной единицы, или ПДДЕ). Исследуют мышцы в покое, в состоянии слабого сокращения и в состоянии сильного сокращения. В норме в состоянии покоя активность мышц не регистрируется. При активно протекающей невропатии, при тяжелых или воспалительных миопатиях могут регистрироваться спонтанные потенциалы действия с одиночных мышечных волокон (фибрилляционные потенциалы). При некоторых неврогенных процессах (особенно это характерно для болезни двигательного нейрона) могут наблюдаться спонтанные сокращения групп мышечных волокон (фасцикуляционные потенциалы). Характерные изменения ПДДЕ могут наблюдаться при патологии нервов и мышц. При заболевании периферических нервов амплитуда, продолжительность и степень полифазности ПДДЕ часто увеличены, а восстановление затруднено, в то время как при миопатиях амплитуда и продолжительность ПДЕ могут быть снижены, полифазность увеличена, восстановление ускорено. Потенциалы действия единичного мышечного волокна могут быть исследованы с помощью технически более сложного метода — электромиографии одиночного мышечного волокна.
В целом, электромиография и исследования нервной проводимости используются для обследования и уточнения диагноза у пациентов с болезнью двигательного нейрона (например, при боковом амиотрофическом склерозе), патологическими процессами, протекающими с поражением сплетений или нервных корешков, компрессионными невропатиями, периферическими полиневропатиями, заболеваниями нервно-мышечного синапса (например, myasthenia gravis), а также с заболеваниями мышц. Поскольку исследование требует введения игольчатых электродов в мышцы и применения электрических разрядов, для пациента оно сопряжено с определенными неудобствами. При соблюдении техники безопасности исследование не представляет опасности; ограничить проведение ЭМГ может склонность пациента к кровотечениям.
ЭМГ и определение скорости распространения возбуждения (СРВ) по нервному волокну при различных заболеваниях
1. ЭМГ и исследование СРВ важны при обследовании и электрофизиологической диагностике болезней двигательного нейрона (например, бокового амиотрофического склероза). В целом, исследования проводимости периферических нервов дают нормальные результаты, кроме, вероятно, некоторого снижения амплитуд ПДЕ (поскольку заболевание исключительно двигательного характера, результаты исследования чувствительности патологии не выявляют). С помощью игольчатой ЭМГ можно обнаружить признаки диффузного повреждения клеток переднего рога, в том числе патологическую спонтанную активность (фибрилляции и фасцикуляции), патологические параметры (увеличение амплитуды, расширение, полифазность) и замедление восстановления ПДЕ. Часто данные ЭМГ свидетельствуют об активном патологическом процессе даже при отсутствии клинических проявлений заболевания или минимальных проявлениях. С помощью игольчатой ЭМГ можно получить также информацию о прогнозе заболевания; ЭМГ может помочь диагностировать другие заболевания клеток переднего рога, такие как постполиомиелитический синдром и спинальная мышечная атрофия.
2. Термин радикулопатии объединяет различные симптомы и признаки, возникающие в результате преходящего или стойкого повреждения нерва при его выходе из спинного мозга на уровне межпозвоночных отверстий. Результаты исследований проводимости обычно в норме. ЭМГ выявляет признаки неврогенных изменений (например, фибрилляции и изменения ПДЕ) в мышцах, иннервируемых определенным корешком, тогда как мышцы, иннервируемые не вовлеченными в патологический процесс корешками, интактны. Характер неврологических изменений зависит от степени тяжести процесса, длительности заболевания и степени восстановления (реиннервации).
В клинической практике ЭМГ может быть полезна в следующих ситуациях:
- ЭМГ используется для подтверждения повреждения корешка и определения уровня поражения. Следует заметить, что патологические изменения по результатам ЭМГ наблюдались лишь примерно у 90 % пациентов с шейной или пояснично-крестцовой радикулопатиями, обнаруженных при оперативном вмешательстве. Таким образом, нормальные результаты ЭМГ не исключают наличия радикулопатии.
- ЭМГ позволяет уточнить вовлечение конкретных корешков.
- ЭМГ используют для выявления активной денервации (определяется по наличию фибриллярных потенциалов).
- С помощью ЭМГ можно определить время, прошедшее с момента возникновения радикулопатии (острая, подострая, хроническая или длительно существующая).
- ЭМГ может предоставить определенную информацию о степени выраженности радикулопатии.
- При ЭМГ можно обнаружить другую патологию, способную объяснить существование имеющихся у пациентов симптомов.
- ЭМГ может помочь определить, имеют ли обнаруженные при МРТ или миелографии изменения какое-либо физиологическое значение.
- Помощью ЭМГ и ЭНМГ можно диагностировать плечевые и пояснично-кресцовые плексопатии и компрессионные нейропатии, а также определить уровень поражения при этих заболеваниях.
По электрофизиологическим характеристикам периферические полинейропатии могут быть разделены на следующие категории:
- Демиелинизирующие смешанные сенсомоторные невропатии, в том числе некоторые наследственные невропатии,
- Сегментарные демиелинизирующие сенсомоторные полинейропатии, в том числе воспалительные невропатии (например, синдром Гиен-Барре) и невропатии, ассоциированные с гаммапатиями, гипотиреозом, злокачественной опухолью или лимфомой, СПИДом, болезнью Лайма и воздействием определенных токсинов.
- Аксональные моторно-сенсорные полинейропатии, включая порфирию, некоторые наследственные невропатии, лимфоматозные невропатии и некоторые токсические невропатии.
- Аксональные сенсорные нейронопатии или нейропатии, включая первичный амилоидоз, синдром Шегрена, паранеопластические нейропатии, а также нейропатии, вызванные приемом лекарственных препаратов и дефицитом витамина В12.
- Смешанные аксональные сенсомоторные полинейропатии, в том числе нейропатии при уремии и сахарном диабете.
- Аксональные сенсомоторные полинейропатии, в том числе нейропатии, вызванные дефицитом определенных питательных веществ, приемом алкоголя, связанные с саркоидозом, заболеваниями соединительной ткани, воздействием токсинов, тяжелых металлов и лекарственных препаратов.
4. Заболевания нервно-мышечного синапса могут быть диагностированы с помощью ритмической стимуляции. Ритмическая стимуляция двигательных нервов применяется, в основном, для диагностики миастении. Для этой патологии характерно прогрессивное снижение амплитуды ответа на несколько первых раздражающих стимулов, получаемое при стимуляции с частотой 3 стимула в секунду. Уточнить характер заболевания можно по изменению ответа на стимуляцию после непродолжительного сокращения мышцы. У некоторых пациентов с миастенией при нормальных результатах стимуляции диагноз может быть установлен с помощью ЭМГ единичного мышечного волокна. При миастеническом синдроме Итона-Ламберта значительно уменьшена амплитуда ответа находящейся в покое мышцы, вызванного единичной максимальной стимуляцией нерва. Дальнейшее уменьшение амплитуды может наблюдаться при ритмической низкочастотной стимуляции, но значительное улучшение (увеличение ПДДЕ) наблюдается во время высокочастотной стимуляции. При других заболеваниях, таких как боковой амиотрофический склероз, иногда может наблюдаться необычная утомляемость периферической нервно-мышечной системы, но это патологическое изменение не представляет большой диагностической ценности.
ЭМГ/ЭНМГ позволяют прояснить следующие вопросы
- Дифференцировать нейрогенные и миопатические причины мышечной слабости.
- Установить ключевые моменты этиологии миопатии.
- Оценить тяжесть патологического процесса, а также является ли он острым, подострым или хроническим.
- Оценить степень активности и характер течения заболевания.
- Предоставить информацию о распространенности патологического процесса.
- Диагностировать патологию, даже если она не сопровождается клиническими проявлениями.
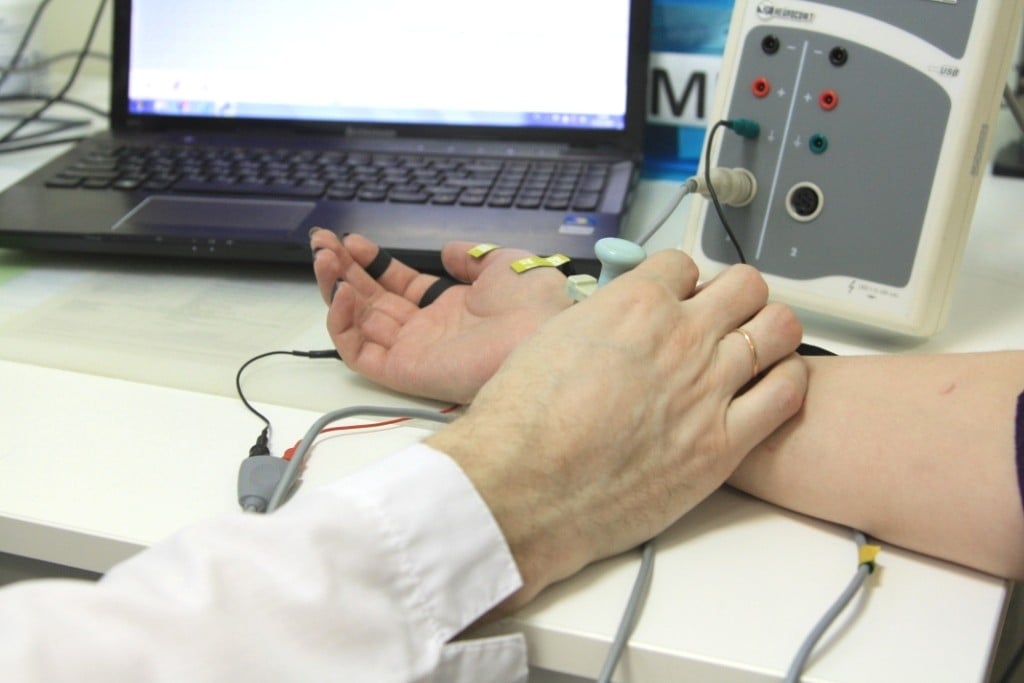
Электронейромиография (ЭНМГ) – инновационный метод исследования функции нервной и мышечной системы, который врачи Юсуповской больницы широко используют в диагностике различных заболеваний. Нейрофизиологи Юсуповской больницы применяют все известные сегодня методы электронейрографии.
Врачи Юсуповской больницы с помощью ЭНМГ выявляют заболевания нервов и мышц на ранних стадиях, когда при клиническом осмотре отклонений ещё не наблюдается, устанавливают уровень поражения нерва. Индивидуальный подход к выбору метода электронейромиографии позволяет провести дифференциальную диагностику между периферическим поражением нерва, нервного корешка и сплетения, оценить тяжесть поражения мышц и периферической нервной системы и мышц, оценить результаты лечения и степень восстановления, характер течения заболевания. С помощью ЭНМГ неврологи определяют причину нарушения мочеиспускания и эректильной дисфункции.
Методики
- компактный;
- молниеносно регистрирует ЭНМГ;
- вызванные потенциалы всех модальностей находятся в базовом комплекте;
- регистрирует электронейромиограмму по мировым стандартам.
Мышечные волокна сокращаются за счёт происходящих в нём электрохимических реакций, в результате чего возникает очень слабый электрический потенциал. Электромиограф усиливает его и выводит в виде кривой на мониторе компьютера. Расшифровав полученный результат, нейрофизиологи определяют, какие патологические изменения имеются в нервах и мышцах.
- моторные – отвечают за работу мышц;
- сенсорные – обеспечивают чувствительность;
- вегетативные – в компетенции которых находится работа внутренних органов.
Нервные корешки выходят из спинного мозга и образуют парные сплетения (шейные, плечевые, поясничные и крестцовые. Они распадаются на периферические нервы. Сенсорные нервы получают информацию от болевых, температурных, тактильных и рецепторов, фиксирующих давление. Моторные нейроны связаны с мышечными волокнами посредством нервно-мышечных синапсов. С помощью синапсов контактируют с внутренними органами и вегетативные нервы.
Патологический процесс может локализоваться на любом уровне – от клетки спинного мозга до нервно-мышечного синапса. Иногда проводимость нервного импульса блокируется за счёт повреждения нерва или его оболочки. Анализ ЭНМГ позволяет найти место повреждения и определить его характер.
Стандартная методика исследования моторных и сенсорных волокон периферических нервов врач проводит согласно алгоритму:
- на кожу над поверхностью мышцы, иннервируемой изучаемым нервом, накладывает электроды;
- подключает их к электронейромиографу;
- фиксирует электрические потенциалы;
- убирает электроды и протирает кожу спиртовым раствором антисептика.
Исследование и анализ состояния большинства крупных нервов не вызывает сложностей. Сплетения образуются из множества периферических нервов. Часто возникает необходимость исследовать каждый из них. ЭНМГ периферических нервов выполняют в Юсуповской больнице.
Игольчатая ЭНМГ применяется для исследования мышц. Процедуру проводят при наличии следующих показаний:
- подозрение на патологию двигательного нейрона спинного мозга;
- заболевания мышц;
- необходимость в определении степени поражения мышцы при неврологической патологии.
Врач вводит тонкую иглу-электрод в исследуемую мышцу, регистрирует электрическую активность мышцы в покое и при умеренном напряжении. Игольчатая ЭНМГ представляет собой более сложный с точки зрения интерпретации метод. Исследование часто занимает больше времени, чем поверхностная электронейромиография.
Показания для исследования функции мышц и нервов
ЭНМГ неврологи назначают при наличии следующих симптомов и синдромов:
Врачи клиники неврологии применяют ЭНМГ для диагностики и мониторинга результативности проводимой терапии пациентам, страдающим боковым амиотрофическим склерозом, диабетической полинейропатией, миастеническим синдромом Ламберта-Итона. Исследование показано больным миастенией, миелодисплазией спинного мозга, миозитом и полимиозитом. Электронейромиография проводится в случае миопатии, неврита тройничного нерва, невропатии лицевого нерва (паралича Белла).
Показанием к ЭНМГ периферических нервов являются следующие заболевания:
- мононевропатия;
- плексопатия, плексит;
- невропатия седалищного нерва;
- полимиалгия, полиневрит;
- радикулопатия при грыже межпозвонкового диска.
Подготовка к процедуре
Электронейромиография не требует особых приготовлений. Невролог предупреждает пациента, что за сутки до исследования необходимо прекратить принимать лекарственных препаратов, которые снижают тонус скелетных мускулов (миорелаксантов), блокируют ацетохинолин (антихолинергиков), влияют на процессы передачи нервных импульсов. В течение 3 дней, предшествующих процедуре, следует исключить приём алкоголя, а в день исследования не курить.
Для того чтобы предотвратить кровоподтёки в местах введения игольчатых электродов, врачи Юсуповской больницы назначают пациентам анализ свёртываемости крови. Если показатели не соответствуют норме, проводят корригирующую терапию. При наличии воспаления или гнойничков кожи в месте введения электродов назначают лечение основного заболевания, а затем делают ЭНМГ. Процедуру не выполняют беременным и кормящим грудью женщинам. Больным эпилепсией и пациентам, страдающим расстройствами психического здоровья, процедуру выполняют после стабилизации их состояния на фоне поддерживающей терапии. Не проводят ЭНМГ пациентам, у которых в организме присутствуют эндопротезы, металлические пластины, стимуляторы сердечной деятельности.
Этапы процедуры и анализ результатов
Перед началом исследования пациента информируют обо всех последующих манипуляциях и о том, что он может чувствовать во время процедуры. Получить точные результаты ЭНМГ врачам Юсуповской больницы позволяет точное соблюдение этапов исследования:
- пациент принимает комфортное положение – сидя или лёжа;
- врач накладывает накожные электроды на определённые точки;
- при проведении игольчатой электронейромиографии вводит в мышцу стерильную разовую иглу-электрод;
- нейрофизиолог направляет к электроду сигнал, который определяет скорость проведения импульса по нервным волокнам и результаты реакции мышц.
Во время обследования пациент может ощущать лёгкое покалывание в местах присоединения электродов. Процедура длится от 30 минут до 1 часа, в зависимости от объёма исследования. ЭНМГ позволяет оценить общее состояние функции периферических нервных волокон, выявить патологические участки нервной и мышечной систем, определить выраженность выявленных нарушений.
В Юсуповской больнице расшифровку результатов ЭНМГ проводят неврологи-нейрофизиологи, кандидаты медицинских наук. Они сверяют полученные показания с нормой, определяют степень отклонения и на основании этих данных ставят диагноз. При поражении периферического нерва скорость проведения импульсов значительно снижена как по чувствительному, так и по двигательному нерву. Амплитуда потенциала действия нерва и ответа иннервируемых мышц в этом случае уменьшена, растянута и имеет изменённую форму.
При наличии диффузного аксонального повреждения изменения скорости незначительны, но хорошо прослеживается снижение амплитуды М-ответа мышцы и потенциала действия нерва. У пациентов с туннельным синдромом и демиелинизирующими заболеваниями нервной системы изменяется скорость проведения возбуждения по нервам. Сегментарные поражения спинного мозга или его передних рогов диагностируют по снижению амплитуды М-ответа, вплоть до полного его исчезновения.
Для того чтобы сделать электронейромиографию периферических нервов, запишитесь на приём к неврологу-нейрофизиологу Юсуповской больницы по телефону. Врач не только проведёт обследование перед процедурой и при отсутствии противопоказаний выполнит исследование, но и проведёт анализ ЭНМГ, установит диагноз и назначит лечение.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Само по себе наличие или отсутствие глубоких рефлексов функциональной значимости не имеет: стойкое выпадение, например, ахиллова рефлекса в период ремиссии при грыже межпозвонкового диска никак не нарушает походку и быстрые сгибательно-разгибательные движения стопы. Тем не менее, симметричное выпадение рефлексов указывает на то, что у пациента имеется или ранее имелось поражение периферической нервной системы. Поэтому в таких случаях необходимо тщательное неврологическое и общеклиническое обследование. Симметричное снижение рефлексов с ног, с рук и снижение рефлекса с жевательных мышц (единственный доступный клинической проверке глубокий рефлекс краниальной локализации) - все это требует одинаковых диагностических подходов.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Основные причины симметричной арефлексии:
- ОВДП (синдром Гийена-Барре).
- Хроническая полинейропатия.
II. Комбинированная дегенерация спинного мозга (фуникулярный миелоз).
III. Наследственная моторно-сенсорная нейропатия (болезнь Шарко-Мари-Тута) тип I.
IV. Спиноцеребеллярная атаксия (атрофия).
VI. Спинная сухотка (Tabes dorsalis).
VII. Болезнь моторного нейрона.
Наиболее частой причиной арефлексии является полинейропатия. Все варианты острой полинейропатии вряд ли могут ускользать от внимания врача, поскольку в этих случаях развивается мышечная слабость и (или) нарушения чувствительности на вовлеченных конечностях или туловище. Поэтому, проблема заключается не в выявлении у пациента полинейропатии как таковой, а в определении ее этиологии.
ОВДП (синдром Гийена-Барре)
Существуют четкие диагностические критерии синдрома Гийена-Барре, наиболее важными из которых являются: острое или подострое начало; преобладание нарушения двигательных функций над нарушением чувствительности; восходящее распространение симптомов с постепенным вовлечением проксимальных (конечностно-поясных) мышц, мышц живота, туловища и дыхательных мышц; частое развитие двустороннего паралича лицевых мышц; повышения уровня белка при нормальном количестве клеток, замедление скорости проведения возбуждения по нервам. Возможны нарушения в электрической активности мышцы сердца.
Обследование, в частности - серологическое, направленное на выявление конкретной причины, совершенно обязательно. Наиболее частыми этиологическими факторами являются вирусные инфекции (вирус Эпштейна-Барр, вирус эпидемического гепатита типа В), иммунопатии или другие гематологические нарушения. Последние следует иметь в виду при атипичности клинических проявлений, например - при большой выраженности чувствительных расстройств, при нисходящем типе развития симптоматики или при увеличении цитоза в ликворе. К редким причинам острой полинейропатии также относится алкоголизм с выраженными метаболическими нарушениями и дефицитом витамина В1, узелковый периартериит, в последующем, как правило, протекающий в виде хронической полинейропатии.
Хроническая полинейропатия может на протяжении длительного времени оставаться незамеченной, поскольку пациент не предъявляет характерных жалоб или не принимает всерьез имеющиеся у него симптомы. В такой ситуации симптомы следует активно выявлять при неврологическом исследовании.
У многих пациентов, страдающих сахарным диабетом, имеется снижение или выпадение ахилловых и (или) коленных рефлексов, наблюдается легкая атрофия икроножных мышц и мышц передней поверхности голени, при тыльном сгибании пальцев может не пальпироваться короткий разгибатель пальцев стопы в области дорзолатеральной части стопы непосредственно возле латеральной лодыжки. Часто снижена или отсутствует вибрационная чувствительность в области большого пальца стопы или лодыжки. При определении скоростей проведения по нервам выявляют распространенное замедление проведения по двигательным и чувствительным волокнам, что указывает на вторичную миелинопатию.
Выявление субклинической полинейропатии у пациентов, поступивших в делириозном состоянии или в состоянии спутанности, может указывать на алкоголизм как причину психических нарушений. Хроническое злоупотребление алкоголем приводит к развитию полинейропатии, клинически характеризующейся снижением глубоких рефлексов и легким парезом мышц нижних конечностей, особенно - разгибателей, и отсутствием выраженных чувствительных расстройств. При электрофизиологических исследованиях выявляется аксональный характер поражения, на который указывает наличие потенциалов денервации при игольчатой ЭМГ при нормальных или почти нормальных скоростях проведения по нервам.
Полное обследование пациента, у которого субклиническая полинейропатия не укладывается ни в одну из перечисленных выше категорий (что бывает нередко), занимает много времени, является дорогостоящим и часто - безрезультатным.
Ниже представлен перечень некоторых редких причин полинейропатии:
- почечная недостаточность;
- паранеопластическая полинейропатия, ревматоидный
- артрит или системная красная волчанка;
- порфирия;
- дефицит витаминов (В1, В6, В12);
- экзогенная интоксикация (например, свинцом, таллием, мышьяком).
II. Комбинированная дегенерация спинного мозга (фуникулярный миелоз)
III. Наследственная моторно-сенсорная нейропатия I и II типа (болезнь Шарко-Мари-Тута)
Диагноз устанавливается без труда, если принимать во внимание диссоциацию между выраженными симптомами (отсутствие рефлексов, выраженное снижение скоростей проведения по нервам) и практически полным отсутствием активных жалоб, а также отсутствием признаков денервации при игольчатой ЭМГ. Наиболее информативным может быть обследование близких родственников пациента, у которых, как правило, выявляют те же клинические особенности.
IV. Спиноцеребеллярные атаксии (дегенерации)
Аналогичные рассуждения применимы к спиноцеребеллярным атаксиям - еще одной большой группе наследственных дегенеративных заболеваний. Ведущим синдромом является постепенно начинающаяся и медленно, но неуклонно прогрессирующая мозжечковая атаксия. Рефлексы часто отсутствуют. Семейный анамнез может не содержать какой-либо ценной информации. Полагаться на результаты нейровизуализационных методов исследования не следует: даже в случае очень выраженной атаксии атрофия мозжечка выявляется не всегда. Методы генетической диагностики, если они доступны, могут иногда помочь диагностике.
Анизокория и отсутствие фотореакций ставит перед врачом вопрос о возможности нейросифилиса, поскольку у пациента выявляется и арефлексия. Однако серологические исследования негативны, а офтальмологическое исследование указывает на сохранность, но крайнюю замедленность, фотореакций. Причиной данного патологического состояния является дегенерация парасимпатических клеток ресничного ганглия. Поскольку имеется парасимпатическая денервация зрачка, то имеется и денервационная гиперчувствительность его, что может быть легко проверено при закапывании в глаза разбавленного раствора холинергического препарата: происходит быстрое сужение пораженного зрачка, в то время как интактный (не гиперчувствительный) зрачок не сужается.
VI. Спинная сухотка
Иногда при осмотре пациента, ведущим симптомом у которого являются зрачковые нарушения, обнаруживают арефлексию. При двустороннем миозе с немного измененной формой зрачков (отклонение от круглой формы) и отсутствием реакций на свет при сохранности реакций на конвергенцию с аккомодацией (симптом Арджил-Робертсона), весьма вероятным диагнозом может быть спинная сухотка. В таком случае с помощью серологического исследования ликвора и крови необходимо установить, имеется ли у пациента активный специфический (сифилитический) инфекционный процесс - в этом случае требуется пенициллинотерапия, или же болезнь находится в неактивной фазе - тогда в антибиотикотерапии необходимости нет. Те же рассуждения применимы, если зрачки широкие, имеется легкая анизокория, а фотореакции изменены аналогично описанному выше.
VII. Болезнь моторного нейрона
В редких случаях ведущим проявлением болезни моторного нейрона является выпадение рефлексов с ног. Диагноз ставится в соответствии со следующими критериями: наличие только двигательных нарушений (чувствительность не нарушена), фасцикуляции в заинтересованных (то есть - в паретичных) мышцах, а также в невовлеченных мышцах, диффузные признаки денервации по данным ЭМГ при сохранных или почти сохранных скоростях проведения по нервам.
Читайте также:


