Вакцина от коронавируса почти готова

На днях выздоровел Денис Проценко – главврач больницы в Коммунарке и самый известный доктор, работающий на передовой пандемии COVID-19.
Его коллеги тоже ежечасно рискуют заразиться, многие уже болеют. Это неизбежно, и так происходит в любой стране. Однако есть надежда переломить ситуацию. Ведь существует испытанная вакцина, успешно защищающая от всех ОРВИ, к которым относится и нынешний коронавирус.

Рождённая в СССР
Её создали в СССР в середине 1960-х и успешно опробовали в 1969–1975 гг. В этих испытаниях участвовали 320 тыс. человек. После прививки заболеваемость гриппом и ОРВИ снижалась в 3,2 раза (это лучше, чем после противогриппозной вакцины), и за всё время не было ни одного случая нежелательных побочных реакций.
Удивительно, но эта советская разработка идеально подходит для нынешней ситуации, когда вакцины от COVID-19 нет и ещё долго не будет. А ведь она жизненно необходима сейчас медикам и всем, кто тесно контактирует с больными, рискуя своей жизнью. Дело в том, что вакцину разрабатывали именно для экстренной профилактики гриппа и ОРВИ в условиях наступающей эпидемии.
Понятно, что про COVID-19 тогда ничего ещё не могли знать, но коронавирусы в то время уже существовали и играли свою роль в развитии ОРВИ. Впервые их открыли в 1964 г., то есть прямо накануне создания вакцины. В то время было известно 110 вирусов, вызывающих ОРВИ (сейчас учёные говорят, что их уже более 200).
Научная династия
Их сын Пётр начал работать в лаборатории матери ещё будучи школьником, в 14 лет. Как раз в это время Ворошилова разрабатывала свою революционную теорию о полезных для организма непатогенных вирусах.

Были созданы два типа живой вакцины из безвредных (непатогенных) энтеровирусов, полученных у здоровых детей (они жили у них в кишечнике). Ещё использовали живую вакцину против полиомиелита, она тоже вызывала выработку интерферона и отлично защищала от гриппа и ОРВИ.
Испытания проходили во многих регионах СССР – в подмосковных Балашихе и Внукове, в Хабаровском крае, Таллине, Киеве и других местах. Вакцины закапывали в нос или принимали внутрь в виде драже или раствора. Уровень интерферона достоверно повышался как в крови, так и в слизистой носоглотки, где происходит проникновение вирусов в организм. По сути, интерферон работал как стена, препятствуя проникновению возбудителей в клетку и их размножению там. После вакцинации высокий уровень интерферона держался примерно 14 дней. А при его снижении можно было проводить повторную вакцинацию, чтобы продлить время защиты от возбудителей ОРВИ до 5 недель. Это было показано в испытаниях в 1970-е гг., когда некоторым людям вводили вакцину 2–3 раза. Также был доказан лечебный эффект вакцины на начальных стадиях гриппа и ОРВИ. У большинства болезнь прерывалась через 10–12 часов после её приёма, а у остальных на это уходило до 24 часов.
Америка нам поможет
Но все попытки Петра Чумакова закончились неудачей, никто живой вакциной не заинтересовался. Но, как выяснилось в процессе подготовки этой публикации, всё-таки нашлись люди, которым идея старой советской вакцины показалась заманчивой. Вот только случилось это в. США.

Оно целиком посвящено обсуждению живой советской вакцины от полиомиелита и возможности её использования для защиты от COVID-19. Профессор Галло заявил, что бросает вызов коронавирусу и главную ставку делает на старую советскую живую вакцину.
Вот фрагмент его выступления, который, думаю, будет особенно интересен для нас: «Эта идея возникла из обсуждений с Константином Чумаковым (это родной брат Петра Чумакова, он тоже вирусолог. – Ред.). Он заместитель директора отдела разработки вакцин Управления по контролю за качеством пищевых продуктов и лекарств США (FDA). Родители Константина были русскими вирусологами, сделавшими, по моему мнению, удивительное наблюдение. Очень давно, в 1970-е гг., они обнаружили, что живая вакцина от полиомиелита не только очень эффективна против данного заболевания, но ещё и защищает от ряда вирусов. От гриппа, к примеру, она защищает даже лучше, чем специфические вакцины против него.
Похоже, получается как всегда: мы придумали и сделали, они подхватили и внедрили. А мы потом у них купили это втридорога.
Теорию нобелевского лауреата Монтанье подтвердил профессор Чумаков
два дня назад в 17:38, просмотров: 81378
Вспомним, о чем говорили Люк Монтанье и Жан-Франсуа Лемуан.
Нобелевский лауреат заявил, что коронавирус, ответственный за пандемию, был, скорее всего, искусственно создан в поисках вакцины против СПИДа, но случайно выпущен из китайской лаборатории в Ухане. По мнению Монтанье, это могло произойти в течение последней трети 2019 года.
Нобелевского лауреата, который когда-то преуспел в расшифровке генома ВИЧ, очень заинтересовал коронавирус, вызвавший пандемию. Он решил познакомиться с ним поближе, пригласив в помощники математика Жана-Клода Переза – специалиста в вычислительной биологии.
Природа сама рано или поздно убьет COVID-19, но можно ей помочь
По мнению ученого, даже если мы ничего не будем делать, в итоге все придет в норму. Но эта нормализация обернется многочисленными смертями "Мы можем ускорить процесс возвращения к норме, используя принцип РНК-интерференции, уничтожая последовательность РНК этого вируса, даже если человек уже заражен", - сказал Монтанье.
Высказать свое мнение по поводу выступления Люка Монтанье, мы попросили профессора, члена-корреспондента РАН, главного научного сотрудника Института молекулярной биологии им. В.А. Энгельгардта РАН, сотрудника ФНЦ исследований и разработки иммунобиологических препаратов им. М. П. Чумакова. Петра Чумакова.
– В Китае ученые Уханьской лаборатории на протяжении более 10 лет активно занимались разработкой различных вариантов коронавируса. Причем они это делали, якобы не с целью создания болезнетворных вариантов, а для изучения их патогенности. Они делали совершенно безумные, на мой взгляд, вещи: к примеру, вставки в геном, которые придавали вирусу способность заражать клетки человека. Сейчас это все было проанализировано. Картина возможного создания нынешнего коронавируса потихоньку вырисовывается.

– Вы изучали последовательность генома SARS-CoV-2? Там действительно есть искусственные вставки?
– Там есть несколько вставок, то есть подмены естественной последовательности генома, которые и придали ему особые свойства. Интересно, что все свои работы китайцы и американцы, которые с ними работали, публиковали в открытой прессе. Я даже удивляюсь, почему эта предыстория очень медленно доходит до людей! Думаю, что все-таки будет инициировано расследование, по результатам которого выработают новые правила, регулирующие работу с геномами таких опасных вирусов.
Так что выводы Монтанье не беспочвенны, за ними стоят очень серьезные подозрения. Сейчас рано кого-то осуждать. Наверняка, варианты вируса создавались без злого умысла, возможно, как говорит Монтанье, в Ухане хотели создать вакцину от ВИЧ. Хотя никто не исключает, что за спиной ученых стояли кураторы, которые направляли действия в другом, нужном им направлении. Ведь известно, что лаборатория частично финансировалась небезызвестным фондом Джорджа Сороса, имеющим неоднозначную репутацию в мире.
– Так как же мог вирус вырваться наружу?
– Кто знает? Может, им инфицировали мышь, а она вырвалась из вивария и улетела. Тут можно сколько угодно сценариев строить.
– Как вы считаете, Китай допустит комиссию по расследованию в Ухань, если такая будет создана?
– Они вынуждены будут допустить. На фоне того, что уже сейчас раздаются голоса со стороны президента США о возможной денежной компенсации за содеянное, в интересах Китая будет доказывать свою непричастность к заражению всего мира коронавирусом. Возможно, во всем обвинят лишь отдельных людей, но не исключено, что среди виновных могут оказаться и американские консультанты.
– Там нет собственно вставок ВИЧ, это похожие на них элементы, которые делают вирус опасным для человека. Когда вирус начинает мутировать, эти вставки становятся не нужны, и вирус их теряет, избавляется от них.
– Почему вирусу не нужны опасные вставки?
– Потому что он не должен убивать. Убийство организма своего хозяина противоречит его природе.
– Как мило. А что же ему нравится?
– Самое лучшее для вируса — это вызывать бессимптомную инфекцию, когда он спокойно может размножаться, переходя от человека к человеку. Поэтому болезнетворный вариант вируса среди людей постепенно утрачивает свою патогенность и превращается в безвредный вариант.
– Нобелевский лауреат вспомнил про такой способ борьбы с опасными вирусами, как РНК-интерференция. Можете пояснить, что это?
– Живую вакцину против полиомиелита?
- Да, как показала практика, она может противостоять короткое время против любых болезнетворных вирусов. Когда мы сталкиваемся с новыми инфекциями, для которых не создано ни лекарств, ни вакцин, это средство можно использовать для защиты определённых групп населения. К примеру, тех, кто стоит на переднем фланге борьбы с вирусом, тех же медиков в больницах.
– А если человек уже заражен, только пока не знает об этом?
– Наши исследования показали, что если симптомы отсутствуют, то полиомиелитная вакцина поможет побороть попавший, но не развившийся новый вирус, и человек не заболеет.
- Почему же тогда этот метод сейчас на применяют?
– Мы боремся за это, пишем письма в Минздрав. Дело в том, что исследования эти проходили так давно, что сегодня и специалистов-то, участвовавших в них, по-видимому кроме меня уже никого не осталось. Сейчас я активно рассылаю нашим чиновникам свои прежние статьи на этот счет.
Заголовок в газете: Кто выпустил вирус из бутылки?
Опубликован в газете "Московский комсомолец" №28248 от 24 апреля 2020 Тэги: Нобелевская премия, Наука, Коронавирус, Грипп, Лекарства, Анализы Организации: Министерство здравоохранения Места: Китай, США, Индия
Вакцинация населения против COVID-19 — наиболее надежное средство для прекращения коронавирусной пандемии. Прививка помогает организму выработать иммунитет, поэтому даже при контакте с вирусом у большинства привитых людей болезнь не возникнет.
Вакцины против коронавируса COVID-19 находятся на стадии разработки во многих странах мира. Готовых вакцинальных растворов, которые можно запускать в массовое производство, пока нет.
Почему еще нет вакцины от коронавируса?
Поиск эффективной формулы требует времени. Сначала необходимо выделить вирус, расшифровать особенности его генетического материала. Затем на базе полученных данных создаются экспериментальные формулы и вакцинальные растворы.
Вакцина должна пройти несколько этапов испытаний: доклинические на культурах клеток и на животных, а потом клинические — с участием добровольцев. После этого новый состав проходит нормативный контроль и утверждение, получает разрешение на производство и применение во врачебной практике.
Разработка вакцины от коронавируса
По данным ВОЗ, в мире одновременно идет синтез более 20 вариантов прививок, которые должны защитить организм от нового коронавируса. Некоторые компании начали испытания препаратов в рекордно короткие сроки — всего спустя 60 дней после начала работы.
По мнению британского издания The Guardian, существует 2 причины быстрого получения результатов. Во-первых, ученые из Китая оперативно расшифровали генетическую последовательность вируса, и поделились информацией с коллегами из других стран. Во-вторых, после двух эпидемий, вызванных другими штаммами коронавируса, у медиков остались полезные наработки.
Научными разработками занимается Институт биологии и фундаментальной медицины КФУ, вирусологический центр “Вектор”, НИИ вакцин и сывороток.
По данным Роспотребнадзор, “Вектор” 20 марта 2020 года начал доклинические изучения нового состава. В сообщении указано, что созданы прототипы вакцинального препарата “на 6 разных платформах”.
11 апреля генеральный директор научного центра “Вектор” Ринат Масютов объявил о начале клинических испытаний, которые проведут с участием 60 добровольцев. Список участников эксперимента уже создан. Ринат Масютов уточнил, что одним из добровольцев является главный разработчик препарата Ильназ Иматдинов.
Испытания на мышах проводит Федеральное медико-биологическое агентство. Исследователи обещают получить первые результаты уже к июню 2020 года, после чего будет решаться вопрос об этапе клинических исследований с участием здоровых добровольцев.
Первое сообщение о создании вакцины получено в конце января от ученых из Гонконга. В феврале появились заявления ученых разных стран, которые делали попытки использования экспериментальных составов на животных.
Одновременно с этим исследовательский центр из Сиэтла анонсировал программу испытания на здоровых людях. Согласно плану прививка будет проведена 45 добровольцам по 2 дозы с интервалом в 30 дней. Наблюдение за участниками эксперимента будет продолжаться на протяжении 14 месяцев.
Сейчас над вакцинацией против COVID-19 работают специалисты США, Китая, Германии, Израиля, Италии, Германии, Франции, Японии, Великобритании, Австралии.
Первыми испытания начали сотрудники фармацевтической корпорации Moderna. Они приняли непростое решение: миновать этап изучения действия на животных, и сразу приступили к введению состава добровольцам. Эксперимент начался 16 марта, а первые итоги ожидаются к середине мая.
Ученые из Медицинской школы Университета Питсбурга провели испытания вакцины с кодовым названием PittCoVacc на мышах. Она синтезирована на основе опыта работы с коронавирусами других штаммов. Получены позитивные результаты — у животных резко возросло количество антител для борьбы с COVID-19.
Ожидается следующий этап исследований с участием пациентов. Для этого необходимо получить одобрение Агентства по контролю за продуктами и лекарствами.
Китайские медики первыми столкнулись с новой инфекционной угрозой. В Китае уже разработано 8 вариантов вакцин, о чем официально сообщает Академия медицинских наук. Они исследуются на макаках и грызунах.
19 марта компания CanSino Biologics сообщила о тестировании на добровольцах. Для испытаний отобрали группу из 108 людей возрастом от 18 до 60 лет. Китайские вирусологи предлагают другим странам присоединиться к работе.
Поиском решения проблемы коронавируса занимаются ведущие представители рынка биофармацевтики — производители CureVac и BioNTech. Клинические испытания планируют начать с апреля этого года.
Компания CureVac заявляет о наращивании производственных мощностей. В случае успешного тестирования производитель сможет изготавливать “миллиарды доз”.
Работой по синтезу препарата занимается фармацевтическая фирма Takis. В конце марта появились новости о начале тестирования на животных. При успешном прохождении первого этапа исследования продолжатся на людях — ориентировочно, осенью 2020 года.
В стране возникла уникальная ситуация. На протяжении 4 лет ученые разрабатывали прививку против бронхита домашней птицы. При оценке генетического материала обнаружено, что возбудитель этой болезни по структуре подобен новому вирусу COVID-19.
Офир Акунисю, министр науки и технологий, подтвердил, что сейчас происходит адаптация состава к COVID-19. Министр настроен оптимистично: он предполагает получить готовую вакцину уже летом 2020 года.
Фармацевтическая компания AnGes занята разработкой препарата нового типа, который основан на применении внехромосомного элемента вируса.
Согласно пресс-релизу, производство занимает намного меньше времени по сравнению с классическим вариантом. Еще одно преимущество — работа с более безопасными веществами, отсутствие опасности заражения сотрудников.
В The Times 11 апреля опубликовано интервью профессора Оксфордского университета Сары Гилберт. По ее словам, в ближайшие 2 недели вакцинальный препарат, разработанный учеными Великобритании, начнут испытывать на людях.
При условии получения оптимистичных результатов английское правительство пообещало профинансировать производство миллионов доз. Это позволит простым гражданам получить доступ к защите от COVID-19.
Когда появится вакцина от коронавируса?
Представитель ВОЗ в России Мелита Вуйнович заявила, что на разработку вакцины от COVID-19 потребуется не менее 1 года. По ее словам, речь идет только о получении готового раствора. Сроки запуска массового производства ВОЗ пока не называет.
Эпидемиолог Александр Керкуле, глава Института медицинской микробиологии в Германии, согласен с мнением экспертной группы ВОЗ. Он полагает, что препарат появится в продаже не раньше 2021 года.
Директор по медицинским вопросам биофармацевтической компании Takeda Александр Марков называет более длительный срок: по его расчетам новая вакцина появится не ранее, чем через 18 месяцев.
Более оптимистичный прогноз дает заведующий лабораторией Школы биомедицины Дальневосточного федерального университета Михаил Щелканов. Профессор заявил, что в развитых государствах вполне реально получить вакцинальные составы через 6 месяцев.
Комментарии специалистов о вакцине от коронавируса
Вирусолог, к. м. н. Анна Дёмина рассказала о ситуации в России. Она заявила, что в стране разработано 13 вариантов вакцины, но об эффективности говорить еще рано. “Только после окончания клинических исследований на животных, а затем и на людях, можно сказать, какой будет процент защиты от коронавирусной инфекции после вакцинации”, — заявила Анна Дёмина.
На этот счет есть два противоположных мнения. Скептики во главе с Уайлдером Смитом (профессором Лондонской школы гигиены и тропической медицины) уверены, что пандемия пойдет на спад до того, как появится возможность массового выпуска препаратов. Ученые считают, что с наступлением теплых и солнечных дней произойдет естественное угнетение активности COVID-19.
Большая часть ученых не согласны с такими заявлениями. Представитель ВОЗ Майкл Райан сказал, что нет оснований предполагать исчезновение коронавируса с наступлением лета. Поэтому организации вакцинации населения от вируса штамма COVID-19 крайне необходима.
Сомнительные прогнозы дает ведущий научный сотрудник института научной и клинической медицины Российской академии наук Александр Чепурнов. В интервью РБК он заявил, что пока накоплено мало сведений об устойчивости коронавируса COVID-19 в воздухе и на поверхностях. Медик уверен, что еще рано говорить о каких-либо прогнозах ситуации с пандемией.
Видео по теме




"Опасный вирус-2": когда будет готова российская вакцина от COVID-19
Коронавирус – уже несколько месяцев самая актуальная тема во всем мире. Наиля Аскер-заде в фильме "Опасный вирус-2" продолжает рассказ о том, как ведется разработка вакцины против инфекции в разных странах, и предлагает вниманию зрителей уникальные кадры и интервью ведущих ученых России и мира.
В новосибирском научном центре "Вектор" разработка вакцины от COVID-19 идет полным ходом. Работа проводится в боксах третьего класса, которые полностью отсекают контакт персонала с инфицированным материалом. Третий класс-это максимальный. Инфицированный материал доставляют внутрь через специальный тамбур. Только после того как шлюзы тамбура закроются, специалист может приступить к работе с материалом – живым вирусом на культурах клеток. В таких мини-лабораториях обычно работают с вирусами и бактериями первой группы патогенности. Такими, как чума и оспа. Коронавирусу пока присвоили вторую.
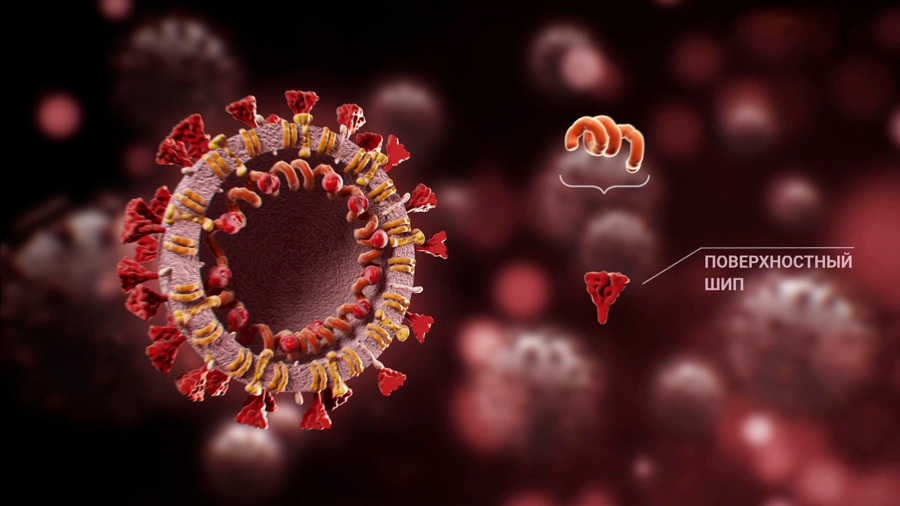
Ринат Максютов, генеральный директор ГНЦ ВБ "Вектор", рассказал, что в России разработали шесть независимых вакцинных платформ, по которым ведется создание вакцины против нового коронавируса. Ильназ Иматдинов, заведующий лабораторией обратной генетики ГНЦ ВБ "Вектор", описал точный механизм работы: "Мы взяли последовательность, которая кодирует поверхностный шип вируса, и модифицировали его таким образом, чтобы нарабатывать его в неограниченных количествах в безвирусной системе. Это необходимо для создания одной из платформ вакцин. Использование данных субъединичного белка позволит сформировать защиту у иммунизированных лиц".
Сейчас вакцину испытывают на мышах, хорьках и низших приматах. Им уже ввели препарат. В "Векторе" есть свой питомник, где ежегодно выращивают 70 тысяч различных животных: четыре вида мышей, морских свинок, кроликов и крыс. А вот низших приматов везут из Сочи, где разводят животных в том числе и для научных целей. Обычно для испытаний используют зеленых мартышек и макак резус. Низшие обезьяны по умолчанию являются лабораторным двойником человека. Результаты, полученные на приматах, с минимальной коррекцией можно экстраполировать на людей. При этом животное должно быть не только абсолютно здоровое, но и достаточно молодое – три-четыре года.
Только две лаборатории в мире имеют самую богатую коллекцию опасных вирусов – начиная от испанки и черной оспы и заканчивая Эболой. Это новосибирский "Вектор" и американский научный центре в Атланте. Соответственно, и уровень защиты в обоих учреждениях самый высокий, что регулярно подтверждает международная комиссия.
Все отходы из вирусологической лаборатории проходят трехступенчатую очистку: сначала выдерживают сутки в дезинфицирующем растворе, затем термическая обработка при температуре 120 градусов под давлением, последний этап – уничтожение в специальной мусоросжигательной печи. Сотрудники, прежде чем снять спецкостюм, несколько раз обрабатываются в нем под душем с дезинфицирующим раствором. Так что шанс заразиться коронавирусом в лаборатории просто отсутствует. Скорее вирус можно подхватить вне стен института.
Как же сейчас лечат заболевших? Есть ли доказанные эффективные методы в борьбе с вирусом? Сергей Петриков, директор НИИ скорой помощи имени Склифосовского, отметил, что поскольку специфических препаратов при коронавирусной инфекции пока нет, все лекарства, которые применяются, получены опытным путем – например, в Китае и Италии. Но, увы, исследования, в которых доказана их эффективность, недостаточно основательны. Поэтому до конца никто не уверен, что именно эти препараты действуют на этот вирус. Популярен сейчас и такой способ лечения: пациентам переливают плазму крови людей, уже переболевших коронавирусом. Метод старый. Его не раз использовали при различных эпидемиях.
Пока же ученые всего мира срочно разрабатывают вакцину против коронавируса. Работа идет в более чем 35 институтах и лабораториях. В США в середине марта уже провели первые испытания на добровольцах. Экспериментальную дозу ввели 43-летней жительнице Сиэтла. В Израиле используют наработки вакцины против коронавируса у цыплят. Последние четыре года этим занимались ученые НИИ Migal. Когда вспышка возникла, а зараза распространилась по всему миру, израильские биологи решили внести в препарат изменения, чтобы он был эффективен и для человека. В России испытания вакцины начнутся в конце июня. Препарат введут 60, 120 или 180 добровольцам. В зависимости от того, сколько вакцин выйдут на клинические исследования.
Как будет развиваться пандемия? Какой уровень изоляции надо соблюдать, чтобы волна заболеваний не росла резко? Как долго заразны люди, переболевшие коронавирусом? Гибнут ли животные при испытании вакцины? Как выбирают добровольцев для проведения испытаний? Об этом и многом другом – в фильме Наили Аскер-заде "Опасный вирус-2".

В России обещают начать тестирование вакцины в середине лета. В США намереваются выпустить её в середине следующего лета, а в Китае уже тестируют. При этом ряд специалистов утверждает, что создать её вообще не получится в обозримые сроки. Откуда такой разнобой мнений? Будет ли она создана на самом деле, и если да, то в какие сроки?
Вакцина через год-два? Возможно, не так быстро: печальный пример ВИЧ
Энтони Фаучи, глава Центра по контролю и профилактике заболеваний США, недавно выразил уверенность, что вакцина от нового коронавируса станет доступна публике через 12-18 месяцев после марта 2020 года.
Многим кажется, что это как-то очень медленно, ведь к тому времени могут умереть сотни тысяч, а при неблагоприятном стечении обстоятельств – и миллионы человек. И потом, в России обещают начать тестирования сразу нескольких вакцин от патогена уже 29 июня 2020 года. В Китае на добровольцах молодых возрастов уже начали испытывать нечто, что называют прототипом будущей вакцины. Не слишком ли консервативен Фаучи?
Увы, на деле он скорее чрезмерно оптимистичен. Напомним: в 1984 году, после открытия ВИЧ, министр здравоохранения США Маргарет Хаксли заявила журналистам:
"Мы надеемся, что вакцина для клинических испытаний будет готова в течение примерно пары лет".
С тех прошло 36 лет, и количество умерших от вызываемого ВИЧ СПИДа за это время превысило 32 миллиона человек. Причём прогресс с антиретровирусными препаратами лишь частично смягчил проблему: в 2018 году из-за заражения ВИЧ ушло из жизни 0,77 миллиона, ведь бедные страны имеют плохую медицину и часто не могут обеспечить своих заболевших полноценной терапией.
Казалось бы, вакцина здесь нужнее нужного: вакцинирование почти всегда намного дешевле лечения, его могут себе позволить даже страны третьего мира. Почему же её до сих пор нет, даже спустя треть века после ожидавшегося американскими властями срока?
Создавать вакцину против новой болезни намного сложнее, чем против уже хорошо изученной.
ВИЧ обладает рядом уникальных особенностей, которые не позволят просто так "натаскать" на него нашу иммунную систему. Оказалось крайне непросто понять, какой именно из иммунных механизмов может быть ключевой "палочкой-выручалочкой" в защите от ВИЧ. Из-за рекордно быстрой – даже выше, чем у гриппа – генетической изменчивости и антигенная изменчивость этого вируса очень велика.
Кроме того, он способен запускать механизмы угнетения и нарушения иммунитета здорового человека, умеет "охотиться за охотниками" – теми самыми иммунными клетками, которые, по идее, создатели вакцины и планируют против него использовать. Другая проблема: вирус "чисто человеческий", и сходу воспроизвести его в животных-моделях оказалось очень сложно.

Учёные за эти десятки лет перебрали кучу подходов к лечению, но успехи оказались скромны.
Использование ослабленного, аттенуированного вируса? Оказалось, что иммунитет, который он формирует, ограничен очень узким кругом конкретных вирусных изолятов, а слегка мутировавший (он всё время быстро мутирует) ВИЧ уже преодолевает такую защиту.
По той же причине не получилось создать рекомбинантную вакцину, вдобавок, сделать её безопасной в случае этого вируса довольно сложно: некоторые её варианты могли вызывать иммунопатологии.
Общий итог один: чтобы научиться бороться с таким непростым и быстро меняющимся вирусом, нужны очень долгие фундаментальные исследования.
Подчеркнём, мы не говорим, что вакцину в принципе нельзя создать.
Например, к 2015 году тот же российский центр "Вектор" закончил первую фазу клинических испытаний вакцины от ВИЧ, но вот дальнейших фаз пока не было – на них не дали финансирования. Но проблема в том, что задача эта очень сложная. Почитайте работу, которая её описывает, или статью об одном из её западных аналогов. На фоне таких ультрапродвинутых вакцин стандартная прививка от оспы выглядит как телега рядом с Tesla Model 3.
Коронавирус – очень сложная мишень для любой потенциальной вакцины
К сожалению, мы вынуждены констатировать, что новый коронавирус, судя по всему, тоже относится к таким, вакцину для которых создать весьма и весьма сложно. Ближайший его родственник – вирус SARS (причина "атипичной пневмонии"), атаковавший наш вид в 2002-2003 годах, так и не имеет никакой адекватной вакцины и по сию пору. В чём причина?

Не только в том, что заболевание было быстро и эффективно подавлено сплошным карантином, как иногда пишут в прессе. Нет, бесспорно подавлено-то оно было… вот только все в научном мире прекрасно понимали, что новые варианты сходных коронавирусов продолжат появляться и в будущем.
И разработка вакцин от SARS шла, хотя, бесспорно, после подавления вспышки этой болезни средства на это направление лились менее щедро, чем ранее. Однако у тех вакцин, что давали неплохие результаты на животных, обнаруживались и не самые слабые побочные эффекты. Например, хорьки, которым вводили одну из вакцин, получили серьёзные воспалительные процессы в печени. У некоторых людей с хроническими болезнями такое воспаление в теории может вызвать и летальный исход.
Иммунитет – очень сложная машина, его недостаточная активность против того или иного патогена способна привести нас к гибели. Однако избыточная активность клеток той же иммунной системы в состоянии заставить их атаковать вполне безопасные объекты, включая клетки некоторых тканей человека. Именно поэтому вакцины в норме сначала испытывают на животных и только потом – на людях.
Такая схема тоже неидеальна: у модельного животного, во-первых, могут быть другие побочные эффекты от вакцины, во-вторых, у него слегка другой иммунитет. Поэтому не всегда то, что хорошо иммунизирует, условно, подопытную мышь, так же хорошо защитит и нас. Но это по сути единственный способ обойтись без очень серьёзных проблем в случае, если с вакциной будет что-то не то.
К сожалению, для SARS-CoV-2 отработка на модельных животных довольно затруднительна. В мире от этого вируса умирают тысячи человек в день – времени ждать испытаний на животных ни у кого нет. Да и потом, с самим модельным животным есть определённые проблемы.
Скажем, китайцы пробовали понять, вырабатывается ли от SARS-CoV-2 иммунитет, и для этого заражали ими макак-резусов. После одного цикла заражения вторично макак инфицировать не удалось – вроде бы это показывает, что как минимум временный иммунитет к новому коронавирусу есть.
Но вот нюанс: то, что коронавирус может заражать и нас, и этих макак, вовсе не говорит, что наш иммунитет реагирует на него так же.
Мы не знаем, какими коронавирусами макаки заражаются в дикой природе. Не исключено, что их предки уже сталкивались с чем-то подобным, поэтому их иммунитет в этом отношении отличается от нашего. Чтобы точно понять, какое модельное животное лучше подходит для отработки вакцины от нового коронавируса, нужно время. А времени у нас сейчас как раз и нет.
Антителозависимое усиление – возможно, крупнейшая проблема на пути новой вакцины
Одна из самых неприятных особенностей коронавирусов – то, что у многих из них есть антителозависимое усиление. Как и некоторые другие РНК-вирусы, при воспроизводстве (самокопировании в клетке-хозяине) они допускают много ошибок, из-за чего состав белков на поверхности оболочки вируса способен существенно измениться.
На практике это может привести к печальным последствиям. Допустим, человек перенёс коронавирус бессимптомно. Затем его вакцинируют от коронавируса, но далеко не факт, что "вакцинная" копия того же коронавируса, попавшая в его организм позднее, будет правильно опознана иммунной системой. Начнётся резкий, усиленный иммунный ответ, возможно, сопровождаемый воспалительными процессами. При этом концентрация антител после ввода вакцины может и не успеть достигнуть безопасного порога, необходимого для нейтрализации вируса.

В таком случае наличие у человека иммунитета к первому типу коронавируса упростит коронавирусу второго типа проникновение в клетки организма. Проблема заключается в том, что старший родственник SARS-CoV2 (собственно SARS) показывает антителозависимое усиление. И еще в 2011 году вышла научная работа в BMC Proceedings, показавшая это. Авторы её прямо говорят: "Наши данные поднимают обоснованные опасения в отношения использования вакцины от SARS-CoV на людях".
В 2016 году тот же вывод повторила другая группа исследователей: "Наличие антителозависимого усиления у SARS-CoV (…) говорит в пользу повышенной осторожности при разработке вакцины от него". Поэтому, когда вы снова прочитаете в прессе: "вакцину от SARS почти сделали, просто эпидемия закончилась", – вспомните эту пару работ.
Мы подчеркиваем, пока нельзя утверждать, что SARS-CoV2 имеет такую же способность к использованию антителозависимого усиления.
Данных по нему пока просто нет в нужных количествах: вирус открыт всего три месяца назад. Но если такая особенность у него есть, а это возможно, потому что генетически он на 80% повторяет своего "старшего родственника", – то безопасную вакцину от нового коронавируса будет довольно сложно сделать.
Вирусолог Михаил Супотницкий (мы сразу хотим подчеркнуть, что при всех его заслугах, исследователь он неоднозначный, и его часто заносит) тем не менее уже уверен, что антителозависимое усиление у SARS-CoV2 есть. Поэтому он крайне скептически оценивает возможность создания вакцины от него:
"Создать вакцину против коронавируса невозможно, так как вызываемый им инфекционный процесс сопровождается развитием так называемого феномена антителозависимого усиления инфекции. То есть антитела усиливают инфекционный процесс, вызванный коронавирусом… Но некую вакцину будут создавать, не сомневайтесь. Деньги-то на неё выделят большие. Чем больше паники, тем больше денег. Отдадут последнее. Жадные ручонки уже затряслись, да и технология уже отработана. Появится некий препарат, который будет вызывать выработку антител у мышей. Его введут добровольцам, измерят температуру и объявят о полной безопасности. Через месяц определят антитела и заявят, что создали самую лучшую вакцину в мире".
Иными словами, бывший военный микробиолог и полковник запаса Михаил Супотницкий полагает, что никакой безопасной работающей вакцины не будет.
Мы не были бы так категоричны, и вот почему. Кроме привычных нам "живых" вакцин из ослабленного возбудителя есть ещё так называемые вакцины рекомбинантные. Разумно сделанная вакцина такого типа вызовет у прививаемого не только производство антител, но и формирование набора лимфоцитов, позволяющих избежать неприятных побочных эффектов антителозависимого усиления. Именно поэтому Павел Волков, глава лаборатории геномной инженерии МФТИ, считает:
"Специалисты вполне способны создать вакцину от коронавируса, которая учтёт наличие (…) антителозависимого усиления инфекции.
Почему сейчас в целом в мире некоторые вакцины не очень эффективны? Потому что есть компании, которые учитывают экономические факторы и не хотят платить за новые НИОКР.
Поэтому до сих пор так мало современных рекомбинантных, а в большинстве случаев используются старые аттенуированные (живые) препараты. Тем не менее технологически мы полностью готовы разрабатывать новые".
В целом Волков ближе к истине, Супотницкий просто во многом ориентировался на эпоху, когда рекомбинантные вакцины были экзотикой. Другое дело, что то, о чём говорят в лаборатории геномной инженерии МФТИ, пока значительно менее исхоженная тропа, чем классические вакцины.
Три пути в будущее
Наиболее пессимистический сценарий развития ситуации с вакциной, вариант Супотницкого, очень печален. Если он окажется прав, то в разумные сроки безопасная и эффективная вакцина не появится.
Это будет означать, что вирус можно будет остановить только карантином, причём только строжайшим, как в Китае. Предложенный недалёкими британскими политиками вариант "всем переболеть" чисто этически неприемлем: даже при смертности в 1% и затухании эпидемии на половине переболевших жертв будет слишком много.

На планете живут миллиарды людей, гибель даже каждого двухсотого – это более 35 миллионов трупов, новая мировая война.
И не надо думать, что жертвами станут только старики: от болезни, хотя и много реже, гибнут и лица умеренного возраста. Вплоть до младенца в США или 13-летнего подростка в Лондоне.
В таком пессимистическом сценарии карантин может основательно затянуться, а при появлении новых волн пандемии его будут вводить снова. Хотя бы в районе очагов вспышек. В России самое вероятное место новых вспышек – это Москва. Периодическое "закрытие" столицы определённо негативно скажется и на экономике, и на общей атмосфере в стране: в конце концов здесь живет каждый десятый её гражданин.
В оптимистическом сценарии, варианте Волкова, рекомбинантную вакцину создадут сравнительно быстро. Испытывать её будут на генетически модифицированных (для "сближения" с человеческим организмом) животных, отладят и уже с лета начнут пробовать на людях.
Следует понимать, даже при самом оптимистическом сценарии раньше осени она не появится. Рекомбинантная вакцина – это не такая уж хорошо разработанная область, чтобы можно было уверенно обещать, что всё в ней получится, да ещё с первого раза.
Реалистический сценарий лежит где-то между этими двумя.
В нём безопасная и эффективная вакцина от коронавируса появится, но не к осени, а не ранее 2021 года, когда основная часть волн эпидемии уже прокатится по планете. Фактически, реализация такого варианта означает, что пока мы можем надеяться только на строгость карантина: надёжного лекарства, предотвращающего все летальные исходы, от новой болезни пока нет, и не факт, что оно вообще появится.
Следите за самыми актуальными новостями в нашем Telegram-канале и на странице в Facebook
Присоединяйтесь к нашему сообществу в Instagram
Если вы нашли ошибку в тексте, выделите ее мышью и нажмите Ctrl+Enter
Читайте также:


