Что такое пува терапия при лишае
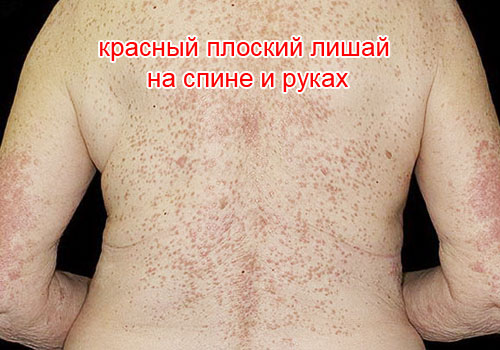
Красный плоский лишай – это хроническое заболевание кожи у человека. Причина неизвестна. Главный симптом: на коже и слизистых оболочках появляется папулезная (узелковая) зудящая сыпь. Лечение проводится у врача-дерматолога. Женщины болеют в 2 раза чаще мужчин. Возраст заболевших: 30-60 лет. У детей – крайне редко. Длительность болезни – от 1 месяца до 1 года.
Код по МКБ 10: L43. Сокращенное медицинское название: КПЛ. Латинское название: LICHEN RUBER PLANUS. По классификации относится к папуллосквамозным заболеваниям кожи.
Содержание:
Причины
Этиология (причина) красного плоского лишая неизвестна.
Патогенез (механизм развития) заболевания – аутоиммунный. То есть иммунные клетки организма начинают воспринимать клетки собственной кожи инородными, и начинают атаковать их. Почему так происходит – со 100% уверенностью никто не знает, то есть основной причины развития этого процесса никто не знает. Поэтому существует несколько теорий.
- Наследственные причины. Наследственная предрасположенность к заболеванию выше в семьях, где один или оба родителя страдают красным плоским лишаем. Статистически заболеваемость в таких семьях выше.
- Нейрогенная теория. Часто заболевание возникает после нервных стрессов и психических потрясений у человека.
- Инфекционная гипотеза. У некоторых пациентов проявления красного лишая возникали после вирусных или бактериальных инфекций. Например, после вирусного гепатита, после герпетической инфекции, после гриппа.
- Токсико-аллергические причины. Красный плоский лишай иногда возникает при длительном контакте с химическими веществами, с материалами для пломбировки кариозных полостей в стоматологии. Редко проявления болезни появляются после приема лекарственных препаратов, например, после массивного курса антибиотикотерапии.
- Заболевания ЖКТ, эндокринной системы: гастрит, энтероколит, панкреатит, сахарный диабет и т.д.
Нет, не заразен. При гистологических исследованиях какие-либо инфекционные агенты не найдены. То есть он не передается от человека к человеку.
Симптомы и клиника
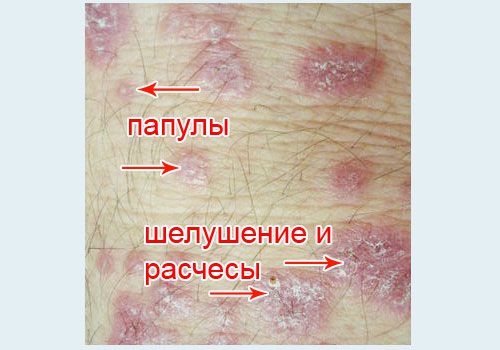
- Папулы. Основной симптом при красном плоском лишае – появление на коже человека красновато-синюшных или фиолетовых папул (узелков) размером 2-4 мм. Форма папул – многоугольная, некруглая. В центре – небольшое вдавление, таким образом папула выглядит плоской. Со временем папулы покрываются небольшими чешуйками, но шелушение невыраженное, не такое как при псориазе. Чешуйки отделяются от основания с трудом.
- Кожный зуд. Это признак обострения заболевания. В стадии ремиссии – зуда и папул нет, но могут остаться очаги повышенной пигментации (гиперпигментации).
- Симптом восковидного блеска: в проходящем свете папулы и бляшки имеют восковидный блеск.
- Симптом сетки Уикхема: при смазывании растительным маслом на поверхности крупных папул четко виден сетчатый рисунок (серые точки и полоски).
- Симптом Кебнера: появление новых высыпаний по ходу расчесов кожи – признак наличия выраженного кожного зуда.
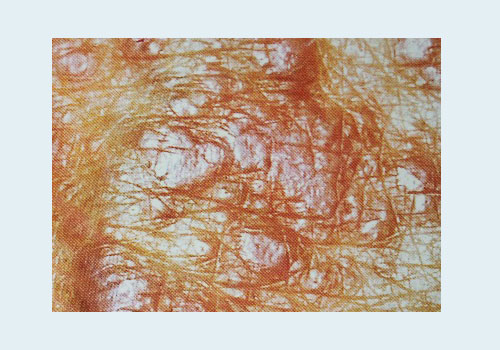
- складки кожи на сгибательных поверхностях суставов рук и ног,
- на туловище, особенно в области крестца,
- половые органы – половые губы, головка полового члена,
- на руках и ногах - передняя поверхность голеней и предплечий,
- в 20% случаев – слизистая полости рта (высыпания белесоватого цвета на языке, на губах, во рту),
- редко – ногти (истончение, помутнение, борозды и углубления на ногтевой пластинке),
- редко папулы располагаются вдоль прохождения нервных окончаний,
- очень редко – волосистая часть головы.
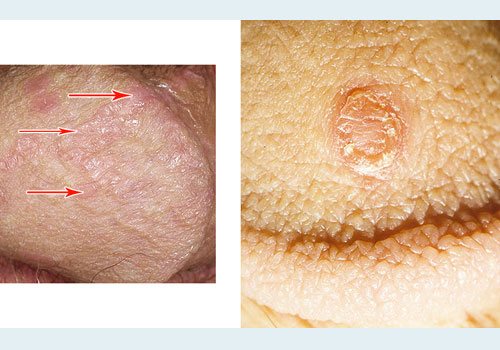
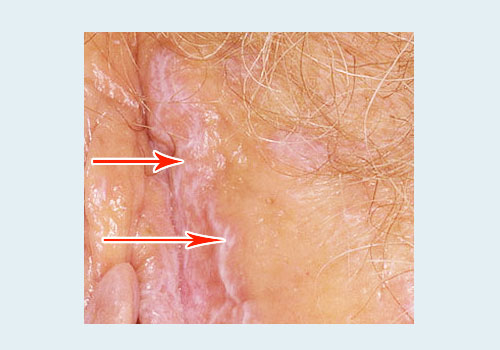
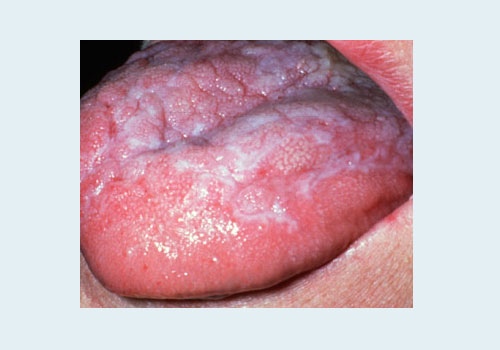
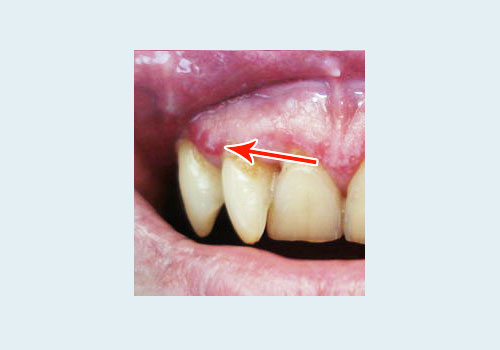
Клинические формы красного плоского лишая
- Типичная форма – у 75% больных. На коже появляются папулы, они могут сливаться в группы.
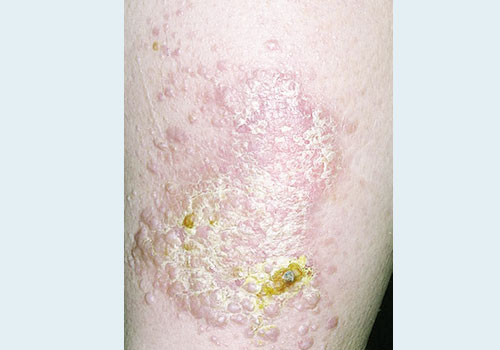
- Гипертрофическая, или бородавчатая атипичная форма. Папулы сливаются в крупные образования, разрастаются по типу гиперкератоза или бородавок, внешне напоминают старческий кератоз. Располагаются чаще всего на передней поверхности голеней.
- Кольцевидная атипичная форма. Папулы сливаются в кольцо.
- Буллезная, или пузырчатая атипичная форма. Кроме папул, появляются пузыри с прозрачным или кровянистым содержимым. Требует скорейшего начала лечения.
- Эрозивно-язвенная атипичная форма. Локализуется в полости рта. Наряду с папулами на слизистой появляются эрозии и язвочки.
- Атрофическая атипичная форма. Папул мало, на их месте со временем появляются пятна синюшно-розового цвета. Кожный зуд незначительный.
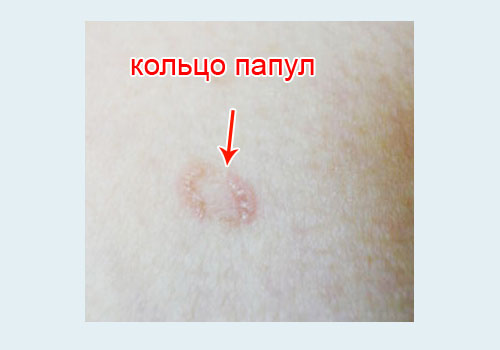
Диагностика
Диагноз красного плоского лишая ставит врач-дерматолог на основании клинической картины: жалобы, наличие высыпаний, характерные симптомы. Если у больного атипичная форма, особенно в полости рта, которую трудно отличить от других заболеваний, проводится биопсия и гистологическое исследование.
Пациенту необходимо обратиться на прием к дерматологу в КВД (кожно-венерический диспансер) с полисом ОМС. Либо обратиться в частную клинику.
- псориаз,
- остроконечные кондиломы,
- парапсориаз,
- буллезный пемфигоид,
- экзема,
- нейродермит,
- себорейный дерматит,
- атопический дерматит,
- красная волчанка,
- лейкоплакия полости рта,
- узловатая почесуха,
- лихеноидный и бородавчатый туберкулез кожи,
- папулезный сифилид.
Осложнения
Гипертрофическая и эрозивно-язвенная форма красного плоского лишая в 3% случаев малигнизируется, то есть перерождается в плоскоклеточный рак.
Лечение
Как лечить красный плоский лишай, если причина неизвестна? По современным рекомендациям, эффективное лечение болезни должно всегда включать несколько направлений.
В 99% случаев госпитализации в стационар не требуется. Лечение проводится под контролем дерматолога в домашних условиях и в поликлинике КВД.
Это может быть лечение вирусного гепатита, сахарного диабета, устранение действия токсического вещества, борьба со стрессом и т.д.
- Антигистаминные препараты – назначают, чтобы снять кожный зуд и уменьшить воспаление.
Кларитин, лоратадин, супрастин, эриус, телфаст, тавегил, димедрол. - Ретиноиды: Тигазон и Неотигазон, изотретиноин. Действие препаратов – тормозится избыточный рост клеток кожи, нормализуются процессы ороговения. Стабилизируются мембранные структуры клеток. Принимают неотигазон по 20-30 мг один раз в сутки во время еды. Курс лечения - 1,5-2 месяца.
- Иммунодепрессанты – препараты, подавляющие иммунитет. Назначаются только врачом, и выписываются по рецепту. Используются при тяжелых формах красного плоского лишая, не поддающихся лечению другими средствами:
- Кортикостероидные гормоны в капельницах и таблетках: преднизолон, дексаметазон и другие.
- Цитостатики: Хлорохин, Гидроксихлорохин, Циклоспорин А.
Эффект от применения иммунодепрессантов быстрый и стойкий, но и побочных эффектов много. - Антибиотики – назначаются при наличии инфекционных и гнойных осложнений на коже у больных с красным лишаем.
- Седативная терапия (валериана, пустырник), гипноз, электросон. Снижение возбудимости нервной системы благоприятно действует на процесс выздоровления – оно всегда идет быстрее и эффективнее.
- Диета. Исключение аллергенных продуктов (чипсы, газировка, цитрусовые, мед и др), острых блюд, горячей пищи, алкоголя. Особенно важно соблюдение диеты при поражении слизистой полости рта.
- Используется в комплексном лечении красного плоского лишая.
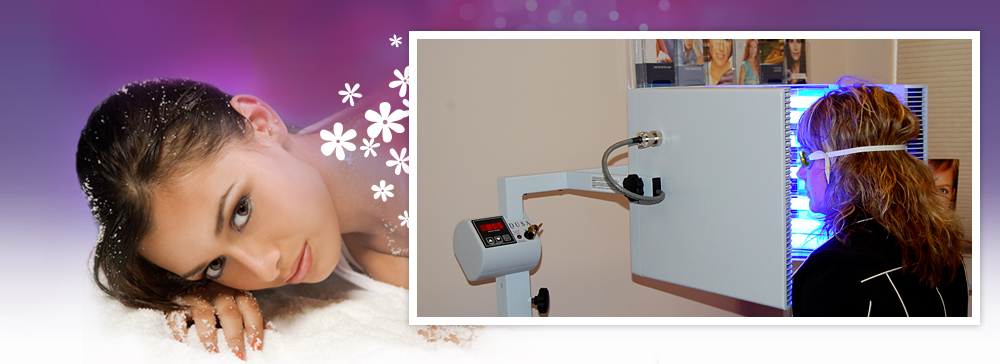
- ПУВА-терапия. Используются препараты, имеющие эффект фотосенсибилизации на кожу – псоралены (например, Метоксален). Препарат дают пациенту либо в таблетках, либо в виде мази. Псоралены накапливаются в клетках кожи. Через 3 часа на пораженные участки кожи воздействуют ультрафиолетовым облучением.
Происходит подавление избыточного размножение клеток эпидермиса и уменьшается инфильтрация кожи. В тех участках кожи, которые не подвергаются действию УФО, псоралены не действуют никак.
Положительный эффект от процедуры начинается на 4 день. На курс лечения необходимо 20-30 процедур ПУВА-терапии. По отзывам пациентов и врачей, эффективность процедуры – до 80% в комплексном лечении болезни.
ПУВА-терапия не имеет эффекта привыкания, как, например, кортикостероидные мази и кремы.

Смотрим на видео как проводится ПУВА-терапия:
Псоралены – это лекарственные средства, преимущественно растительного происхождения, применение которых делает кожу человека более восприимчивой к воздействию солнечного света. Кроме того, эти средства стимулируют восстановление пигментации. О псораленах человечество знает еще со времен Древнего Египта. Четыре тысячелетия назад в Египте и в Индии нарушение пигментации лечили экстрактами семян бобовых и зонтичных растений. Эти экстракты применялись внутрь, или ими смазывали кожу, после чего больных помещали под открытые солнечные лучи. Безусловно, древние люди не могли контролировать дозировку фотосенсибилизаторов и время пребывания больного под солнечными лучами, поэтому результат не всегда был положительным.
В конце XIX века датчанин Нильс Финзен стал заниматься изучением эффективности лекарственных препаратов под воздействием солнечных лучей, и установил, что на человека больше влияния оказывают ультрафиолетовые лучи, чем, скажем, инфракрасные. Ученый начал лечить светом волчанку. 50 лет он лечил это заболевание, и за это время более 800 человек прошли у него лечение, из них полностью избавилась от недуга почти половина.
Вначале XX века эстафету по изучению воздействия света перехватил ученый из Франции, и к 1974 году был разработан источник интенсивного ультрафиолетового излучения, через 10 лет в Америке ПУВА-терапия была официально одобрена федерацией контроля над лекарственными средствами.
Что это такое?
Итак, ПУВА-терапия – что это такое? ПУВА-терапия – метод физиотерапии с применением фотоактивного препарата. Иными словами, это облучение пораженных кожных участков ультрафиолетовым излучением.
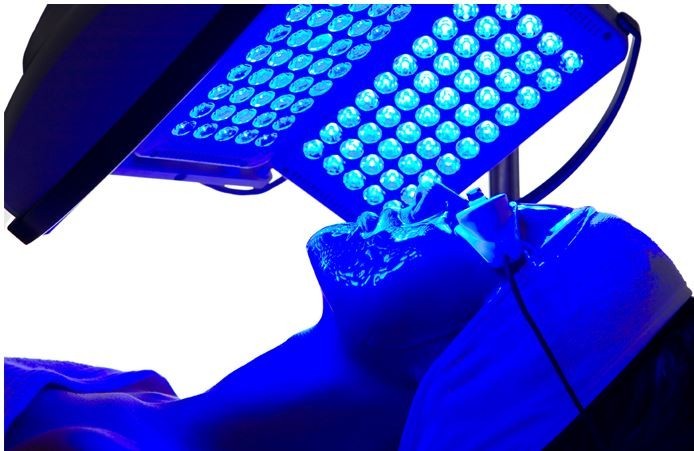
Разработана данная методика, как уже было сказано, еще в середине прошлого века, и достаточно успешно использовалась в Америке и Европе для лечения патологий кожи. По данным статистики успех терапии составляет 85 %.
Механизм действия
Метод (PUVA therapy) основан на комбинации приема лекарственных средств и ультрафиолетового А-излучения. На первый взгляд – довольно непонятная процедура, однако действенность ее неоспорима.
ПУВА-терапия, что это такое и каков механизм ее действия? Метод основан на прямом токсическом подавлении активированных лимфоцитов. Псоралены – это группа лекарственных средств, которые независимо от происхождения (растительного или синтетического) обладают способностью поглощать световые волны. Примерами таких средств являются "Матоксален", "Метоксипсорален", "Аммифурин", "Триоксален" и прочие. Все эти средства активизируются только под воздействием солнечных лучей.
Лечение при помощи ультрафиолета проводится в медицинских кабинетах, оснащенных кабинами по типу солярия. Сейчас имеются различные модификации – как для облучения отдельных участков тела, так и для облучения всей поверхности. При помощи ПУВА-терапии можно избавиться от псориаза, солнечной крапивницы, микозов, лишая и прочих недугов.
Наблюдения показывают, что в результате невнимательности к дозировке воздействия лучами у пациентов возникают различные осложнения. Поэтому специалисты не приветствуют проведение ПУВА-терапии аппаратом в домашних условиях, но, несмотря на это, производители выпускают портативные УФ-облучатели.
Способы лечения
Самым распространенным способом лечения является системный подход – пациент принимает лекарственный препарат, а затем проблемные участки обрабатываются лучами ультрафиолета. Время воздействия от 45 минут до часа.
Локальная терапия заключается в том, что на конкретную область кожного покрова наносится раствор фотосенсибилизатора, а затем поверхность кожи облучается.
ПВ-ванна – это раствор псоралена, который должен принять пациент, а затем на кожные покровы направляется УФ-лампа.
Дозировку лекарственного средства высчитывают исходя из веса пациента, а время воздействия лучами зависит от пигментации кожного покрова. Чем более темная кожа, тем длительнее необходимо воздействие.
Лечение заболеваний
Разобравшись с тем, что это такое – ПУВА-терапия, необходимо узнать, как происходит лечение того или иного заболевания. От правильности действий зависит исход лечения.
ПУВА-терапия при псориазе применяется в том случае, если поражение распространяется на 20-30 % кожного покрова, а также для лечения тяжелых форм патологии: бляшечной, пустулезной, эритродерамичсекой, ладонно-подошвенной и других. Применяться такое лечение может на любой стадии недуга, в том числе и при прогрессирующей форме. Частота и кратность сеансов ПУВА-терапии при псориазе подбирается в индивидуальном порядке, и зависит от характера и тяжести течения недуга, кроме того, учитывается возникновение новых высыпаний. В среднем проводят около 30 сеансов частотой 3-4 раза в неделю.
После основного лечения может использоваться поддерживающее лечение, дозировка и количество процедур при этом меньшие.
Грибовидный микоз кожи тоже с успехом лечится при помощи ПУВА-терапии. По статистике, полная ремиссия наступает в 70 % случаев лечения заболевания на ранних этапах болезни.
Что касается фотодерматоза, лечение ПУВА-терапией тоже показывает неплохие результаты. Если заболевание часто рецидивирует, и эффекта от солнцезащитных средств нет, назначается средневолновая ультрафиолетовая терапия или ПУВА-терапия. Вообще лечение фотодерматоза достаточно сложное, но добиться положительных результатов, используя данный метод, все-таки возможно.
Преимущества
ПУВА-терапия имеет ряд преимуществ:
- возможность оказывать поддерживающее лечение;
- приятное дополнение использования методики – ровный загар;
- удобные условия лечения;
- нет необходимости брать отпуск для лечения;
- повторные курсы дают более эффективный результат;
- длительность ремиссии от 6 месяцев до нескольких лет;
- хорошо переносится всеми пациентами;
- эффективность 80 %;
- процедуры не вызывают привыкания;
- уже через пять сеансов можно видеть заметный результат.

Недостатки метода
Как любое лечение, ПУВА-терапия имеет свои минусы:
- побочные реакции;
- возможны рецидивы патологии;
- необходимость часто посещать медицинское упреждение.
Показания
Как правило, ПУВА-терапию используют для лечения псориаза ладоней и ступней. Кроме того, метод применяется для лечения других патологий.
Весьма эффективен метод в терапии предраковых заболеваний кожи, болезни Боуэна. Папилломавирусная инфекция, солнечная крапивница - тоже не исключение. Помимо этого, данная методика эффективна при угрях и алопеции (патологическом выпадении волос). Заметный эффект достигается при лечении ПУВА-терапией красного плоского лишая.
Противопоказания
Среди противопоказаний к ПУВА-терапии можно выделить:
- повышенную чувствительность к препаратам или к ультрафиолетовому излучению;
- заболевания, которые приводят к повышенной чувствительности к световым лучам – пигментная ксеродерма, альбинизм, красная волчанка;
- инфекционные заболевания в острой форме;
- почечная недостаточность;
- хронические недуги в острой форме;
- сердечно-сосудистая недостаточность;
- онкология;
- сахарный диабет;
- заболевания печени;
- повышенная функция щитовидки;
- туберкулез;
- катаракта;
- беременность;
- декомпенсированные заболевания нервной системы.
Побочные эффекты
Несмотря на то что отзывы о ПУВА-терапии в основном положительные, пациент может столкнуться со следующими побочными явлениями:
- депрессия;
- понижение артериального давления;
- головные боли и головокружения;
- аллергии;
- кожный зуд;
- неприятные ощущения в области эпигастрии;
- отсутствие аппетита;
- тошнота и рвота.
Относительно последнего, чтобы купировать тошноту, медики рекомендуют:
- сократить дозировку псоралена до 10 мг, а также повысить дозу ультрафиолета;
- принимать противорвотные средства;
- делить дозу препарата на несколько частей;
- дробно питаться;
- принимать фотосенсибилизирующее средство с молоком или пищей.
Последствия
Если говорить о серьезных последствиях использования ПУВА-терапии, необходимо сказать о следующих опасностях:
- меланома;
- плоскоклеточная карцинома;
- базальный рак кожи;
- преждевременное старение кожи;
- ожоги;
- эритема;
- катаракта;
- возникновение нежелательных пятен.

Подготовка к процедуре
Все необходимые препараты перед ПУВА-терапией назначит врач, с учетом их целесообразности.
Другие методы фотохимиотерапии
Что это такое – ПУВА-терапия, показания, противопоказания, возможные побочные эффекты и осложнения – все это уже понятно. Но существуют ли другие более безопасные методы фотохимиотерапии?
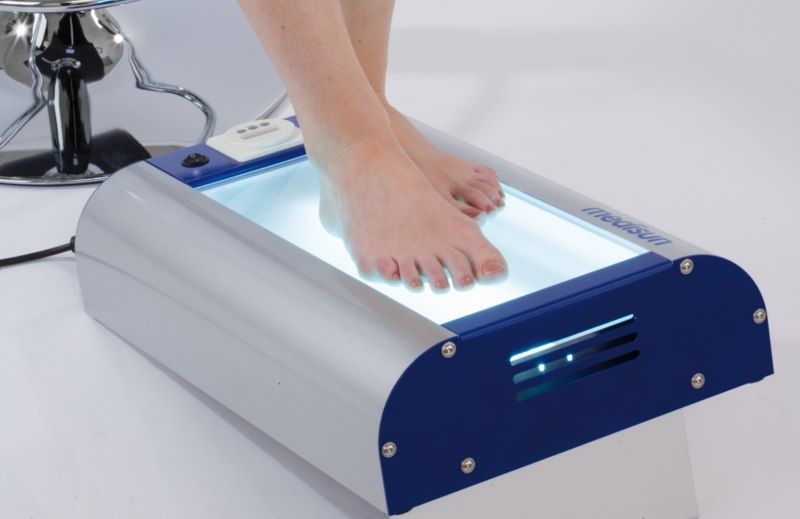
- БУФ-фототерапия. В этом случае лекарственные препараты не используются, лечение можно проводить как в клинике, так и в домашних условиях.
- Селективная фототерапия. Используются средневолновые ультрафиолетовые лучи.
- ПУВБ-терапия. Используется ультрафиолет-А и ультрафиолет-Б. Недостаток метода – проникновение в клетки кожи недостаточно глубокое.
- Ре-ПУВА-терапия. Это сочетание ПУВА-терапии с ретиноидами. При этом доза ультрафиолетового излучения понижается. Кроме того, время очищения кожи сокращается почти в два раза. Данная методика хороша при грибовидных кожных микозах.
Советы для тех, кто планируется пройти курс лечения методом ПУВА-терапии
Безусловно, дерматолог и медсестра, которая будет проводить сеансы, дадут пациенту подробные рекомендации, ниже представлены лишь общие советы:
Непосредственно после процедуры необходимо использовать любой гидратирующий крем, чтобы не допустить пересыхания кожного покрова. Лучше если в состав крема будут входить противовоспалительные компоненты, витамины, а также вещества, которые улучшают регенерационные процессы.
Что касается стоимости процедуры, она в разных городах может быть разной. Но в среднем одна процедура стоит от 500 до 700 рублей. Что касается курса лечения, о нем всегда договариваются в индивидуальном порядке.
Соблюдая все правила лечения, с помощью ПУВА-терапии можно избавиться от недугов без последствий и побочных эффектов.
Надо сказать, что ПУВА-терапия не может считаться панацеей для всех пациентов, страдающих дерматологическими недугами. Средства, которое может помочь любому пациенту, к сожалению, не существует. Но отчаиваться не стоит, нужно попробовать все методы, имеющиеся в арсенале современной медицины, и среди них обязательно найдется тот, который подействует.
[youtube.player]При кожных заболеваниях часто одним из методов лечения становятся физиопроцедуры. Например, Пува-терапия при псориазе применяется уже довольно длительное время, поэтому успела подтвердить свою эффективность. По статистическим данным, положительный результат от такого лечения наблюдается у 85% пациентов.
Пува-терапия при псориазе: что это такое

ПУВА-терапию назначают не только при чешуйчатом лишае, а также и при других заболеваниях, связанных с поражениями кожных покровов.
Лечебный эффект происходит за счёт специального фотоактивного препарата, который воздействует УФ-излучением на инфекцию.
Основная задача данной физиопроцедуры заключается в том, чтобы остановить чрезмерное разрастание клеток. Для наиболее эффективного лечения пациенту необходимо дополнительно принимать средства, которые значительно повышают чувствительность к ультрафиолетовым лучам – псоралены. При использовании таких препаратов организм человека усиленно вырабатывает меланин.
Принцип действия и основные преимущества лечения

Псоралены, независимо от их использования, сами по себе не дадут никакого лечебного эффекта. Их действие активируется только после попадания ультрафиолетового света на дерму.
После связывания с ДНК эпидермиса псоралены подавляют активную деятельность некоторых молекул.
Стоит отметить, что это никак не влияет на естественные функции клеток кожи и не оказывает на них негативного воздействия.
Спустя полтора часа после облучения в эпидермисе будут запущены реакции, результатом которых станет создание перекрёстных соединений. Подобные реакции оказывают на организм следующие эффекты:
- Стимулируют процесс выработки активного кислорода.
- Оказывают губительный эффект на патологически активные лимфоциты и кератоциты.
- Воздействуют на сокращение уровня синтеза ДНК эпидермиса, при этом никак не влияют на естественные функции.
- Становятся предотвращающим механизмом появления патологических процессов кератинизации кожного покрова.
- Активизируют процессы метаболизма арахидоновой кислоты.
Основные преимущества фотохимиотерапии при псориазе:
- Высокая эффективность. Процесс полного очищения кожи наблюдается у 85% пациентов, при этом происходит смягчение тяжести течения псориаза.
- Быстрое достижение необходимого результата. Регресс кожных проявлений наступает обычно после 3-5 проведённых процедур.
- Высокая эффективность достигается даже при повторном прохождении курса, что объясняется отсутствием привыкания.
- Амбулаторное проведение терапии.
- Хорошая переносимость. После полученного курса лечения наблюдается удлинение периода между рецидивами, также присутствует стойкая ремиссия, которая составляет от 6 месяцев до нескольких лет.
- Возможность профилактического лечения.
Для более эффективного воздействия УФ лучей, необходимо нанести на кожу псоралены.
Существует три разновидности ПУВА-терапии:

- ПУВА-ванны. Проведение данной методики подходит людям, у которых были обнаружены аллергические проявления при локальной терапии или при плохой переносимости системной. Первым делом пациент опускается в ванну с водой, в которой растворены определённой концентрации фотосенсибилизаторы, после чего его подвергают облучению УФ-лучами. Преимущество данного вида лечения заключается в минимальном риске побочных реакций.
- Системная. Перед использованием общего облучения пациенту необходимо принять химиопрепарат перорально. Фотосенсибилизирующие средства могут быть как искусственного происхождения, так и натурального. После применения одного из них, пациент подвергается общему УФО. Дозировка подбирается индивидуально и зависит от веса и переносимости средства.
- Локальная. Метод основан на использовании местных фотосенсибилизаторов, которыми могут быть специальные мази, крема и так далее. Данные средства необходимо нанести на поражённые участки кожи перед началом терапии. После чего проводится облучение этих участков ультрафиолетом с использованием ламп. Стоит отметить, что здоровые участки остаются нетронутыми.
Как проводится процедура

Как правило, PUVA-терапия проводится в условиях поликлиники либо в специализированных лечебных учреждениях и диспансерах.
За два часа до начала системной процедуры, пациенту необходимо принять назначенное средство перорально и запить молоком, также можно употребить нежирную пищу. По истечении времени пациент будет подвергнут УФО (ультрафиолетовому облучению) на несколько минут.
В зависимости от общего состояния, может быть принято решение о воздействии на все тело ультрафиолетом либо о проведении локального облучения. В обоих случаях доза рассчитывается индивидуально, исходя из типа кожи.
В случае локальной ПУВА-терапии вместо пероральных средств используются наружные мази. Они наносятся непосредственно перед началом процедуры.
При первом подвержении ультрафиолетовым лучам следует соблюдать осторожность, выбрав небольшой участок дермы. По истечении 2-3 дней с момента проведения терапии оцениваются результаты процедуры.
Больным псориазом специалисты рекомендуют использовать локальное воздействие на поражённые участки кожи, как показывает практика, это позволяет достичь наиболее лучшего результата.
Пува-терапия при псориазе в домашних условиях

Однако перед этим необходима обязательная консультация с врачом. Средства для повышения чувствительности к ультрафиолетовым лучам (псоралены) можно приобрести в аптеке.
Несмотря на то что данный способ лечения может принести неплохие результаты, испытывать его на себе специалисты не рекомендуют, убеждая пациентов в том, что им достаточно сложно выбрать необходимую дозу облучения и препарата самостоятельно. А также невозможно предугадать реакцию организма на терапию.
Самым безопасным способом считается лечение псориаза головы в домашних условиях с использованием специальной УФ-лампы, которая оказывает воздействие на макушку.
Длительность курса лечения и цена
Как правило, количество сеансов подбирается индивидуально с учётом тяжести течения заболевания. В основном курс составляет от 10 до 30 сеансов, каждый из которых проводится не раньше, чем через день (обычно 3-4 сеанса в неделю).
Приблизительная стоимость одной процедуры ПУВА-терапии при заболевании псориазом может варьировать от 1700 до 2500 рублей.
Противопоказания и меры предосторожности
После проведения ПУВА-терапии могут возникнуть различные побочные эффекты:

- Кожный зуд.
- Тошнота.
- Возникновение ожогов на коже.
- Рвота.
- Понижение аппетита.
- Катаракта.
- Депрессия.
- Гиперемия кожи.
- Головокружение.
- Бессонница.
- Рак кожи и её старение.
ПУВА-терапия противопоказана при наличии следующих факторов:
- Возрастная категория до 12 лет.
- Заболевание сахарным диабетом.
- Глаукома либо катаракта.
- Гипертоническая болезнь I и III степени.
- Использование лекарственных средств с содержанием дёгтя.
- Патологии крови.
- Наличие злокачественного или доброкачественного новообразования.
- Беременность и период лактации.
- Гиперчувствительность.
- Острые и хронические заболевания почек и печени.
- Повышенная фоточувствительность.
- Эндокринопатия.
Чтобы избежать негативных последствий от процедуры специалисты настоятельно рекомендуют:

- Использовать солнцезащитные очки и крема как минимум 8 часов после сеанса.
- Не применять косметические средства, в составе которых имеется каменноугольная смола.
- Вовремя сообщить медперсоналу о наличии аллергических реакций, заболеваний кожи и глаз.
- Рекомендуется проведение процедуры в одно и то же время.
- Для мужчин достаточно важно, чтобы область паха не была допущена к облучению ультрафиолетом.
- В течение 8 часов после процедуры находиться на солнце минимальное количество времени.
- Не рекомендуется употреблять алкогольные напитки перед проведением процедуры.
Отзывы пациентов и врачей
В подавляющем большинстве встречаются положительные отзывы от псориазников, которые уже прошли курс ПУВА-терапии. Нежелательные реакции возникают редко, а высокая эффективность наблюдается практически у всех пациентов. Однако присутствуют и негативные комментарии, в которых больные говорят о появлении эритемы, усилении шелушения и зуда, а также сильного раздражения после процедуры. Обычно такие реакции объясняются неверно подобранной дозировкой псораленов и длительностью УФ-облучения. Врачи же, как правило, назначают ПУВА-терапию больным псориазом только в крайнем случае, когда другие методы оказываются неэффективными.
PUVA-терапия является одним из методов физиологического лечения заболеваний кожного покрова, в частности, псориаза. Она подразумевает ультрафиолетовое облучение поражённых участков после предварительного нанесения или принятия специальных средств — псораленов. В последнее время данный метод начал терять свою популярность из-за появления более безопасных способов физиотерапии.
[youtube.player]Читайте также:


