Что такое родинка бородавка папиллома кондиломы

Кожа – огромный орган общей площадью до 2,5 м кв. у взрослого человека, выполняющий множество функций.
Она защищает организм от неблагоприятных факторов внешней среды, обеспечивает терморегуляцию, дыхание и другие важные процессы.
Состоят покровы из трех основных слоев – эпидермиса, дермы и подкожно-жировой клетчатки.
Все ткани образуются из клеток, которые непрерывно растут и отмирают. Иногда слаженность их работы нарушается, клетки начинают делиться беспорядочно, образуя патологическую опухоль – новообразование. Существует несколько десятков разновидностей как абсолютно безвредных, так и опасных для здоровья, среди которых:
Каждый вид отличается не только внешними признаками, но также причинами возникновения. Одни нужно обязательно удалять, за другими лучше просто наблюдать. Некоторые появляются с рождения, иные формируются на протяжении жизни.
Если научится их распознавать, то удастся уберечься от серьезных последствий, например, инфекции или перерождения доброкачественной формы в злокачественную.
Невусы
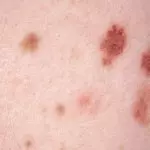
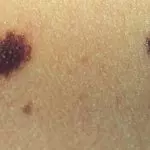
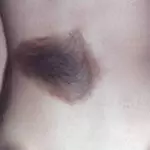
Синонимы названия – родинка, родимое пятно. В сущности, все эти новообразования являются пигментными невусами (naevus). Это скопления невоцитов – клеток кожи, содержащих много меланина (пигмента, отвечающего за цвет покровов, волос и радужной оболочки глаз).
Считается, что подобные элементы закладываются у плода еще в утробе матери. Некоторые из них появляются сразу после рождения (4–10%), иные в период полового созревания (до 90%), третьи на протяжении жизни под влиянием факторов окружающей среды. У 75% людей европеоидной расы есть родинки.
Среди причин пороков развития кожи будущего малыша выделяют неблагоприятные факторы, которым подвергался организм женщины в период беременности:
- гормональные изменения – резкие скачки эстрогена и прогестерона;
- инфекции мочеполовой системы, венерические заболевания;
- интоксикация ядами, алкоголем;
- генетические нарушения.
Существует около сотни разновидностей пигментных невусов. Они расположены в поверхностном эпителии, на границе эпидермиса и дермы или непосредственно в дерме.
Родинки бывают плоскими или возвышаются над покровами, имеют размер от 1 мм до нескольких десятков сантиметров. Если пятно занимает собой большую часть кожи, то его называют гигантским. На поверхности могут расти волоски. К невусам причисляют и другие новообразования:
- гемангиомы – красные сосудистые опухоли;
- невусы сальных желез – не содержат меланина и локализованы преимущественно на голове;
- анемичные пятна – светлые участки со скоплением недоразвитых сосудов.
Наиболее опасная разновидность – диспластические (атипичные) невусы, встречающиеся у 5% людей на планете. Они изначально склонны к перерождению в злокачественную опухоль, поэтому требуют постоянного наблюдения. Это переходная форма между обычной родинкой и меланомой или предраковое состояние.
Насторожить должны следующие симптомы озлокачествления любого невуса:
- изменение размера, оттенка;
- кровоточивость;
- зуд, боль, чувство натяжения, покалывания;
- преобразование гладкой поверхности в шершавую, появление бугорков, трещин и посторонних вкраплений;
- изменение формы и сглаживание контуров пятна;
- шелушение кожи.
Диагностика осуществляется посредством визуального осмотра, лупы или люминесцентного микроскопа, лабораторных анализов, компьютера. В случае опасности невус удаляют вместе с частью здоровых покровов и жировой клетчатки хирургическим путем.
Папилломы
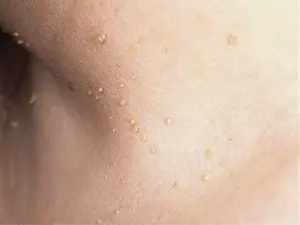
Они же бородавки. Доброкачественные опухоли в форме сосочкообразного мягкого нароста на ножке или широком основании.
По виду напоминают цветную капусту. Причина их появления – вирус папилломы человека (ВПЧ), носителей которого насчитывается более 60% населения земли.
Некоторые штаммы возбудителя не причиняют вреда. Другие вызывают бородавки или генитальные остроконечные кондиломы.
Есть и такие, которые обладают онкогенными свойствами и приводят к росту злокачественных опухолей, раку шейки матки у женщин и интимного органа у мужчин. К вирусам с высокой онкогенностью относятся штаммы 16, 70, 18, 68, 31, 59, 64, 50, 33, 39.
Микроб передается от инфицированного человека во время полового контакта, прикосновения (проникает через повреждения и открытые ранки с кровью), новорожденному от матери. Возможно самозаражение и распространение папиллом на здоровые участки кожи при травмах.
Инкубационный период длиться несколько лет. Носитель даже не подозревает о заражении, продолжая распространять вирус среди других людей.
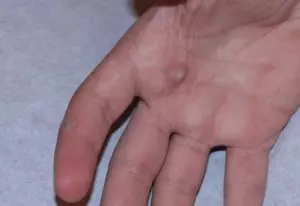
Вульгарные, простые или обыкновенные. Они вызваны ВПЧ 2 и 3 типа. Вырастают на тыльной стороне кистей, пальцах, ладонях, имеют плотную текстуру.
Наросты круглые или сферические, покрыты роговым слоем эпителия, имеют корень, уходящий глубоко в дерму. Поверхность в трещинках, без кожного рисунка, присутствуют инородные вкрапления.
Цвет серый, розовый, грязно желтый, телесный или бурый. Встречаются парные образования, где материнская бородавка большего размера.
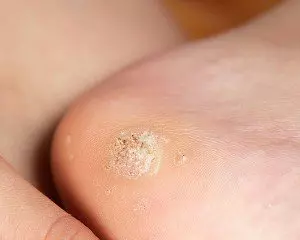
Подошвенные или шипицы. Возникают на пальцах ног и подошвах (пятках, подушечках пальцев и стопах) в результате поражения ВПЧ 1, 2, 24, 27, 57 типа.
Из-за постоянного давления при ходьбе такая бородавка растет глубоко вовнутрь и в ширину. Она причиняет боль, твердая и грубая на ощупь.
Внутри просматриваются черные точки – закупоренные тромбами капилляры. Внешне напоминает мозоль.

Плоские, юношеские, ювенильные. Чаще встречаются у подростков и детей, вызваны 3 и 10 типом ВПЧ.
Это множественные округлые узелки или бляшки, практически не возвышающиеся над поверхностью кожи (высота до 5 мм).
Локализованы на лице, шее, тыльной стороне кистей, коленях. Оттенок их зависит от цвета покровов и может быть серым, фиолетовым, коричневым и даже голубым.
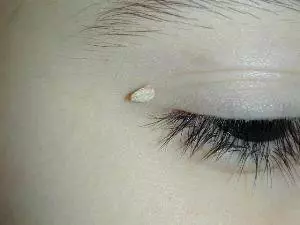
Нитевидные (акрохорды). Новообразования отличаются округлой или продолговатой формой, небольшим размером – до 5 мм.
Могут поражать покровы в области шеи, век, вокруг глаз и носа. У женщин встречаются нитевидные элементы под грудью и в подмышечной зоне.
Установлено, что возникают они в местах с повышенным выделением пота. Виновник ВПЧ типа 9, 8, 3 и 5. Могут быть единичными или множественными.

Остроконечные кондиломы (аногенитальные). Это мелкие и многочисленные наросты розового цвета, формирующиеся в результате заражения ВПЧ, чаще всего 6, 11, 42 и 44 типов.
Срастаясь друг с другом, они образуют мягкие сосочкообразные элементы розового или красного цвета на тонкой ножке. Обнаруживаются на половых органах, в паху, в межягодичных складках, на слизистых оболочках.
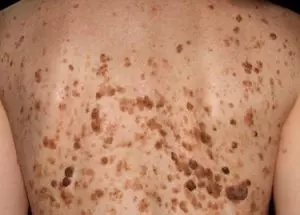
Старческие (себорейный кератоз). Не связаны с вирусной инфекцией. Появляются у пожилых людей по причине старения кожи.
Цвет их темно-коричневый или черный, поверхность маслянистая и рыхлая, блестящая. По форме напоминают бусины.
Препаратов, способных уничтожить вирус папилломы в организме не существует. Поэтому лечение направлено на длительную ремиссию заболевания. Все бородавки подлежат удалению, поскольку представляют угрозу заражения для других людей. Есть несколько кардинальных способов:
- хирургический путь. Применяется редко из-за контакта с кровью и риска заражения больного и медицинского персонала;
- лазерное иссечение;
- электрокоагуляция;
- криодеструкция;
- химическое прижигание;
- радиоволновой нож.
Подробнее о методах удаления новообразований здесь.
Для укрепления иммунитета назначаются противовирусные, иммуномодулирующие системные и наружные средства, витамины. Чтобы защитить молодое поколение от онкогенных штаммов, вызывающих рак шейки матки, в США успешно применяется вакцинация. В России прививка платная.
Дерматофибромы

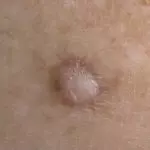
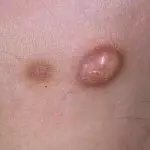
Это доброкачественные накожные элементы, похожие на узелки. Точную причину их образования до сих пор выяснить не удалось. Считается, что большую роль играет генетика и наследственная предрасположенность, экологический фактор и различные повреждения эпителия. Дерматофибромы или гистиоцитомы появляются у людей с ослабленным иммунитетом, с хроническими заболеваниями. В детском возрасте встречаются редко.
Существует три вида новообразования:
- лентикулярное – один узелок или скопления плотной текстуры, диаметр каждого из которых не более 1 см. Окраска варьирует от красного до черного оттенка;
- мягкое – дряблое дольчатой формы образование, схожее со складками кожи. Имеет тонкую ножку и желтоватый, телесный или темный синий оттенок. Чаще обнаруживается на туловище и лице;
- твердое – плотный дольчатый или сферический элемент телесного или красного цвета, составные части которого хорошо отделенные друг от друга. Достигает в диаметре 2 см, бывает единичным или множественным. Появляется неожиданно и может самопроизвольно исчезать. Цвет телесный или красно-бурый, а локализация любая.
Отличить дерматофиброму можно по характерной симптоматике:
- Уплотнение имеет форму круглого узелка, который кровоточит при повреждении.
- По внешнему виду элементы схожи с бородавками или папилломами.
- Если сдавить бугорок пальцем, то он прогибается вовнутрь.
- Цвет отличается от здоровой кожи, может быть серым, черным и темно-красным, коричневым, фиолетовым, розовым.
- Оттенок со временем меняется, как и размеры.
- На ощупь новообразование плотное, а поверхность его гладкая.
- Редко зудит, а при прикосновении иногда вызывает болезненность.
- Тело узелка расположено глубоко в коже, наружу выступает лишь незначительная часть.
- Чаще появляется у женщин, чем у мужчин.
- Излюбленным местом локализации считаются ноги, особенно область ниже колена, реже руки и другие участки тела.
- У пациентов со смуглой кожей узелок всегда имеет темный оттенок.
Единственная опасность дерматофибромы – возможность разрастания до огромных размеров. Других неприятностей, включая боль, она не вызывает. Однако из-за неэстетичного внешнего вида доставляет моральный дискомфорт.

Хотя дерматофиброма и безвредна, но при ее появлении необходимо проконсультироваться с доктором. Дело в том, что многие злокачественные опухоли на начальном этапе развития схожи с ней внешними признаками.
Лечить узелок не нужно, при условии, что он не причиняет неприятных ощущений, не растет, не расположен на видном месте, а также нет риска перерождения в злокачественную форму. Подробнее про дерматофиброму здесь.
Любое даже самое безобидное доброкачественное новообразование нуждается в осмотре дерматологом или онкологом. Самостоятельно отличить один вид от другого зачастую бывает сложно. А врач проведет диагностику и выяснит, представляет ли опухоль серьезную опасность для здоровья.
[youtube.player]
Приветствую моих дорогих читателей на своем блоге. В этой заметке затронула, волнующую тему многих людей, особенно остро она проявляется летом, когда мы носим легкие, открытые вещи.
И на показ выходит все, что было скрыто зимой под плотной одеждой. Новообразования на коже, такие, как: родинки, папилломы, бородавки, кератомы, пигментные пятна.
Все эти новообразования, особенно если их много сосредоточено на одном участке кожи, визуально сильно старят кожу, лет на 10-15, делают ее неприглядной.
Надо ли избавляться от них? Некоторые люди боятся их трогать. Давайте разберемся: ”а, нужно ли это делать вообще?”.
Причины появления

Новообразования кожи, это доброкачественное, или злокачественное поражение кожи в связи с патологическим разрастанием клеток тканей.
Мы наблюдаем на себе увеличение их количества, либо увеличение в объеме перерастающее в новообразование.
Причины нарушения нормального деления клеток кожи:
- Поражение УФ-лучами (долгое нахождение под лучами солнца) – одна из главных причин меланомы
- Частое посещение солярия, одна из причин повышающая риски возникновения рака кожи
- Наследственное предрасположение
- Достижение пожилого возраста
- Воздействие папилломавируса на организм человека
- Травма кожного покрова (может вызвать повышенную регенерацию)
- Стрессовые ситуации, нервная перегрузка
- Получение радиоактивного облучения
- Гормональные сбои
- Светлый светотип кожи
- Иммунный сбой в организме
- Воздействие экологического фактора (проживание в загрязненных городах)
- Повышенное употребление фаст-фудов
- Никотин и алкоголь
- Работа с вредными условиями труда
Показания к удалению новообразований на коже | Фото

Удалять нужно обязательно, любые новообразования, если вы испытываете эстетический и физический дискомфорт, если они мешают при движении или травмируются одеждой или допустим украшениями.
Уже давно доказано, что роль травмы в развитии злокачественной опухоли находится на одном из первых мест.
В этом случае, если у вас неудачно находятся родинки, папилломы, бородавки и т.д, которые подвергаются постоянному трению и царапанию, то вы однозначно в зоне риска.
Не нужно искушать судьбу, удалите их и забудьте, как страшный сон. Но сделать вы это сможете только под контролем специалистов.
Никаких настоек чистотела, перевязывания нитками и даже применять домашние наборы для креодеструкции самостоятельно не следует, особенно это касается родинок, если дорожите своей жизнью.
Следует знать, что появление множественных образований на коже, явственно нам указывает на нарушение локального иммунитета кожи.
Общая сопротивляемость организма снижена, вирусы обостряются, и дают такой эффект, в виде фотоповреждений в коже.
Пока не выявлена природа новообразования, и не доказано, что оно не злокачественное, без предварительной диагностики не следует делать любые омоложивающие процедуры: аппаратные, лазерные, физиотерапевтические, инъекционные, включая в этот список так-же и домашние пилинги и скрабы, вплоть до масок (особенно согревающих и охлаждающих).
Что дает удаление новообразований

Само по себе, когда происходит избавление от множественных образований, это делает кожу на несколько лет моложе. Вид у нее сразу становится более свежим и подтянутым.
Причем в прямом смысле, ведь после удаления большого количества новообразований с кожи, ткани на этом месте обновляются и получается эффект вторичного омоложения кожи.
Представляете, свою радость от того, что вы не только избавились от этих мерзких наростов и пятен, но и еще после такой “генеральной уборки”, кожа станет биологически моложе. Поэтому даже такая процедура называется медицинское омоложение кожи.
Исследования на выявление злокачественных новообразований

Итак, мы с вами договорились, что прежде чем удалить свои некрасивые наросты, следует их проверить на злокачественность.
Потому что, при любом воздействии, даже на самую маленькую родинку или папилломку, с виду безобидную, она может дать такой мощный злокачественный ответ, что мало не покажется никому.
Самым точным исследованием выявляющим рак кожи, является гистология. Ее следует брать при удалении любых новообразований, в том числе и папиллом и бородавок.
На мой взгляд следует выбирать между хирургическим иссечением и радиохирургией при помощи аппарата “Сургитрон”. Так, как воздействие лазером не позволит взять кусочек ткани на анализ, в виду того, что лазер полностью выпаривает и не оставляет ткани для отправки в лабораторию для исследования.
Делая гистологическое исследование – вы страхуете себя от страшнейшего злокачественного заболевания кожи. Всегда есть альтернатива, сделать это безопасно. Обязательно настаивайте на гистологии для всего, кроме мелких мягких папиллом. Проходить исследование лучше в лабораториях крупных онкологических учреждений. Гистологическое заключение нужно забрать лично и показать доктору, проводившему удаление.
Современные методы удаления новообразований на коже

Хирургическое иссечение - один из базовых методов удаления новообразований кожи. Этим методом пользуются в случае необходимости взятия гистологии (исследование и анализ новообразования).
- Радионож “Сургитрон” - в отличие от иссечения скальпелем, происходит воздействие радиоволнами высокой частоты, это дает возможность быстрого удаления множественных крупных новообразований. Удаление проходит бескровно, заживление проходит быстро, шрамов практически не оставляет
- Криодеструкция - новообразования удаляются жидким азотом. Есть минус, врач не может контролировать глубину воздействия, поэтому патологические ткани имеют шанс остаться. Ну и период заживления у такого метода достаточно длинный
- Электрокоагуляция - наросты с кожи удаляются с помощью воздействия тока на кожу. Минусы такие же, как у метода криодеструкции
И наконец Лазер СО2 - современный золотой стандарт в удалении новообразований. Имеет мощное излучение, что позволяет быстро и безопасно “выпарить” патологические ткани, одновременно прижигая и тем самым стерилизуя рану.
А так-же лазерное излучение способствует регенерации, предотвращает оставление грубых рубцов. Поэтому лазеры преобладают в избавлении от наростов на деликатных и заметных частях тела и лица
Как избежать повторного появления новообразований
Папилломы и кератомы имеют свойство появляться вновь через некоторое время после удаления. Как сделать так, чтобы они больше не росли?
Для этого применяется комплексный подход. Используется светодинамическая методика, это терапия с помощью специальных светочувствительных препаратов и особых ламп.
Излучение этих ламп запускает биохимические процессы в организме, что в итоге приводит к разрушению патологических клеток. Причем это совершенно безболезненно.
С помощью этой специальной терапии, можно значительно продлить ремиссию. Новые папилломы и кератомы после этого в основном не растут.
Применение красного света, дает антибактериальное, успокаивающее действие на кожу. Тем самым сокращая время заживления и снижая риск формирования рубцов.
Поэтому и используется фотодинамическая терапия(без препарата-фотосенсибилизатора), сразу же после удаления у людей с множественными новообразованиями.
Профилактика
Прогноз лечения новообразований на коже в современном мире весьма положительный – полностью излечивается, отсутствуют рецидивы. Но следить за своей кожей необходимо очень бдительно, чтобы избежать появления нехороших новообразований на кожном покрове:

Давайте будем внимательно следить за состоянием своей кожи.
И вовремя принимать шаги, для избежания всех рисков, которые связаны с перерождением вполне себе безобидных папилломок, родинок или кератом в куда более злокачественные новообразования.
Всем здоровья, красоты и молодости души и тела. с ув.Валентина.
[youtube.player]Вирус папилломы человека – это семейство вирусов, вызывающих у человека бородавки, папилломы, кондиломы дисплазию или рак шейки матки и половых органов.
Общее семейство: Papillomaviridae. Латинское название: Human Papillomavirus.
Аббревиатура: ВПЧ или HPV (так пишется в анализах).
1. За 50 лет открыто более 100 типов вируса папилломы человека. Патогенные для человека - 80 типов.
2. По данным ВОЗ, 70% населения Земли инфицировано ВПЧ.
3. ВПЧ 16 и 18 типов чаще других типов приводят к раку шейки матки.
4. ВПЧ в подавляющем большинстве является причиной рака половых органов у женщин и у мужчин.
5. Самой эффективной профилактикой от рака шейки матки и половых органов во всем мире считается вакцина от 6, 11, 16 и 18 типов папилломавирусов.
Заражение.
Источник вируса клетки кожи или слизистой больного человека
Если у больного есть папиллома, даже небольшого по виду размера, именно она является непосредственным источником вируса!
При этом у больного при осмотре может еще не быть бородавки или кондиломы. Изменения могут быть еще микроскопическими, не видны глазом (субклиническая стадия заболевания). Но такой человек уже может передать вирус другому человеку.
Инфицирование обычно возникает еще в детском возрасте. Через микроповреждения кожных покровов ребенка (царапины, ссадины) папилломавирус проникает в кожу и вызывает появление бородавок.
У взрослых людей определенные типы вируса (будут рассмотрены ниже) вызывают развитие аногенитальных бородавок, или остроконечных кондилом на половых органах. Механизм передачи таких типов – преимущественно половой.
Но теоретически возможен и контактно-бытовой путь передачи - через общие гигиенические принадлежности, ободок унитаза, прием ванны, посещение бани, бассейна и т.д.
Через микротравмы половых органов вирус передается от одного полового партнера к другому. При этом у больного также может не быть никаких видимых глазом изменений. Но микроскопические изменения на слизистой половых органов могут быть. И эти измененные клетки являются источниками вируса.
Далее вирус проникает в кожу или в слизистую и его встречают различные клетки иммунной системы человека. В большинстве случаев иммунные клетки уничтожают вирус. Но если иммунная система ослаблена, вирус успевает проникнуть в клетки базального слоя эпителия кожи или слизистых оболочек, встраивается в хромосомы клеток и изменяет работу этих клеток. Клетки начинают чрезмерно делиться и разрастаются на ограниченном участке, внешне превращаясь в бородавки и папилломы.
Помните:
- типы ВПЧ, вызывающие бородавки, проникают в организм еще в детстве,
- типы ВПЧ, вызывающие остроконечные кондиломы, проникают в организм преимущественно при половом контакте.
В редких случаях развитие папилломавирусной инфекции в организме человека может привести к малигнизации (то есть перерождению в рак). Поэтому все типы папилломавирусов классифицируют по степени онкогенности (то есть по степени возможного развития рака).
Классификация типов ВПЧ по онкогенности
(по данным исследований McConcl D. J., 1991; LorinczA. T., 1992; Bosch E X. et al., 2002; Козлова В. И., ПухнерА. Ф., 2003; Syrjanen S., 2003; Шахова Н. М. и др., 2006;).
1) Типы папилломавирусов, никогда не вызывающие рак: 1, 2, 3, 4, 5, 10, 28, 49
2) Типы низкого онкогенного риска (очень редко вызывают рак): 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 72.
3) Типы среднего онкогенного риска (процент ракового перерождения средний): 26, 30, 35, 52, 53, 56, 58, 65.
4) Типы высокого онкогенного риска (из всех типов вируса именно эти типы чаще всего дают перерождение): 16, 18, 31, 33, 39, 45, 50, 59, 61, 62, 64, 68, 70, 73. Это особенно важно у женщин.
Кстати, иногда классификация изменяется. Например ВПЧ 58 типа у женщин уже не является высокоонкогенным. Его стали относить к типам со средней онкогенностью.
Встречаемость при заболеваниях:
• В 73-90% случаях при раке шейки матки находят: 16, 18 и 45 тип ВПЧ
• В 77-93% случаях при раке шейки матки находят: 16, 18, 45, 31 и 59 тип ВПЧ
• В 80-94% случаях при раке шейки матки находят: 16, 18, 45, 31, 33 и 59 тип ВПЧ
• Предраковые состояния в урологии и гинекологии сочетаются часто с 61, 62, 68, 70, 73 типами ВПЧ.
Наиболее часто в анализах встречаются:
• human papillomavirus 16 (пишется HPV 16) - 50%
• human papillomavirus 18 (HPV 18) - 10%
Симптомы и клиника
Симптомы и проявления ВПЧ-инфекции - это бородавки, папилломы и
дисплазия шейки матки.
А) Бородавки.
Их вызывают следующие типы ВПЧ – 1, 2, 3, 4, 5, 10, 28, 49.
• юношеские (или плоские) бородавки - вызываются 3 и 5 типами вируса. Это мелкие плоские возвышения на коже, возникают преимущественно у детей.
• шипицы (или подошвенные бородавки) - вызываются 1 и 2 типами вируса (более подробно про них можно прочитать.
• вульгарные бородавки на пальцах рук - вызываются вирусами 2 типа.
Это плоские бородавки на лице

Это вульгарные бородавки на руке

Б) Остроконечные кондиломы.
Локализация: на половых органах, в области ануса, в полости рта и на губах (типы – 6, 11, 13, 16, 18, 31, 35).
Это остроконечные кондиломы

Основной механизм передачи этого заболевания у взрослых людей – половой. Очень редко может встречаться контактный путь передачи - через общие предметы туалета, через грязный ободок унитаза, пользование общей ванной, в бане и т.д.
Если у матери, страдающей остроконечным кондиломатозом, рождается ребенок, он также инфицируется и впоследствии у него также могут появиться остроконечные кондиломы или папилломатоз гортани и дыхательных путей (рассмотрено выше). Однако частота таких симптомов у грудных детей крайне низкая. У детей достаточно высокий уровень иммунитета, который предохраняет их от подобных проявлений инфекции.
В) Папилломатоз гортани.
На голосовых связках появляются множественные наросты-папилломы. Вызывается вирусом 11 типа. Иногда появляется у детей, рожденных женщинами, имеющих остроконечные кондиломы.
Это папилломатоз гортани

Запомните:
- эрозия шейки матки и ВПЧ - ДАЛЕКО не одно и то же. Подробная статья о том, что такое эрозия шейки матки и чем она отличается от дисплазии и ВПЧ - здесь.
Современная медицина со 100% уверенностью заявляет, что рак шейки матки вызван исключительно папилломавирусами типов 16, 18, 31, 33, 35, 39, 40, 42, 43, 55, 57, 59, 61, 62, 66, 67.
На схеме - развитие ВПЧ-инфекции с годами 

Е) Рак кожи полового члена (болезнь Боуэна).
Вызывается типами вируса – 16 и 18.
Ж) Сегодня некоторые зарубежные ученые считают, что вирус папилломы человека является причиной появления рака любой локализации. Поскольку рак – это злокачественная опухоль эпителия кожи или слизистой оболочки, следовательно, вирус ВПЧ, вызывающий диспластические явления как раз в эпителии, и вызывает появление рака. И с раком шейки матки это доказано на 100%.
Есть доказательства при раке молочной железы и раке гортани, правда еще не оформленные в общемировые рекомендации. И, как считают некоторые исследователи рака, не за горами тот день, когда рак другой локализации (например, кишечника) также признают результатом деятельности в организме человека вируса папилломы человека.
Помните:
- любая вирусная инфекция, постоянно находящаяся в организме человека (а ВПЧ относится именно к таким), активизируется только при снижении иммунитета.
Диагностика
1) ПЦР-анализ.
Основной способ диагностики папилломавируса – реакция ПЦР. Наиболее распространенные виды анализа на ВПЧ - 16, 18 типы вируса, а также ряд других высокоонкогенных типов.
Материал для анализа берут со слизистой влагалища и шейки матки женщины. У мужчин - со слизистой полового члена.
Реакция ПЦР может дать и ложный результат, причем как ложноположительный, так и ложноотрицательный результат, особенно если нарушены условия ее проведения (даже толчок стола, на котором проводится исследование, может привести к такому ложному результату).
Так, по данным современных исследователей на Западе, до 20% всех результатов ПЦР к папилломавирусу были ложными. И этот факт не зависел от сложности оборудования и от качества реактивов.
2) Digene-тест.
Новое исследование, набирающее популярность в медицинской среде. Этот тест используется для определения наличия клинически значимых концентраций вируса. Благодаря этому тесту, можно выявить - высокая степень онкогенности у вирусов, находящихся в организме больного, или низкая.
Digene-тест используется в комплексе с цитологическим исследованием шейки матки, и оцениваются они также комплексно.
3) Осмотр гинекологом и/или урологом.
4) Цитологическое исследование.
Исследуется мазок, взятый при гинекологическом осмотре. Это исследование часто называют "жидкостная цитология", или просто - "цитология".
При этом врач-лаборант под микроскопом определяет наличие или отсутствие патологически измененных клеток, которых в норме быть не должно, а появляются они только при развитии заболевания. Наличие таких измененных клеток может свидетельствовать о наличии CIN (или дисплазии шейки матки) у женщины.
5) Гистологическое исследование.
Исследуется микроскопический кусочек ткани, взятый также при гинекологическом или урологическом обследовании. Другое название этого исследования - "биопсия". Под микроскопом врач оценивает степень изменения ткани, взятой на исследование.
Как расшифровать анализ на ВПЧ?

Единицей измерения является количество геном-эквивалентов (если по-простому, то количество вирусов) на 100 000 клеток эпителия человека (то есть на 10 в 5 степени).
Сокращенно пишется: Lg
Градации:
1. 5 Lg. Высокая вирусная нагрузка. Обязательно следует пройти полноценное обследование для исключения дисплазии шейки матки.
Что такое референсное значение
Это означает средние статистические показатели по данному исследованию у данной возрастной группы. То есть, по-простому, референсные значения – это норма.
По ВПЧ референсные значения – отрицательны. То есть в норме ВПЧ в анализах быть не должно.
Что такое КВМ?
КВМ – это контроль взятия материала. В норме врач должен взять соскоб таким образом, чтобы в образце материала было не менее 10 000 (или 10 в 4 степени, или 4Lg) клеток эпителия.
Если значение КВМ меньше 4Lg, это значит – мало клеток для анализа. Проведение анализа не рекомендуется, так как он будет неинформативным, и врачу рекомендуется повторить забор материала.
Лечение
В лечении вируса папилломы человека надо знать: вирус может полностью не удалиться из организма. Главная цель лечения – поднять иммунитет, стабилизировать вирус, удалить проявления вируса и снизить его концентрацию в организме, чтобы иммунитет человека сам подавлял вирус.
Обязательны 3 направления в лечении (проводится профильным специалистом- инфекционистом, иммунологом, дерматологом или гинекологом)
• прием противовирусных средств
• укрепление иммунитета
• удаление проявлений – бородавок, кондилом, дисплазии (эрозии) или рака шейки матки.
Все 3 направления эффективно проводятся современной медициной.
Самолечение имеет низкую эффективность и может привести к прогрессированию. Особенно опасно самолечение при заболеваниях половой сферы.
1) Противовирусные препараты
• Изопринозин (или гроприносин), Аллокин-альфа,
• 5% крем Алдара. Действующее вещество - имиквимод.
2) Препараты, повышающие иммунитет
Полиоксидоний, Реаферон, ронколейкин, иммунал и другие.
Основным препаратом при запущенных формах на настоящий момент является ронколейкин, который применяется по определенной схеме (назначается иммунологом или инфекционистом)
3) Удаление папиллом, бородавок, кондилом может быть
-Скальпелем –классическая хирургия, электрокоагуляцией или электрокножом-петлей, радиоволновое удаление, жидким азотом. Это устаревшие методики, которые травматичны, не всегда эффективны и могут приводить к рецидивам и постожоговым рубцам в местах удаления.
-Лазером – на сегодня это лучший способ по эффективности, безопасности, эстетичности
Не рекомендуется использовать местнонекротизирующие препараты (кислоты, щелочи):Суперчистотел, Солкодерм, Дуофилм, Колломак, Веррукацид, ферезол, Кондилин - и ряд других, так как их нанесение на кожу может способствовать распространению вируса на здоровые, непрошеные ранее участки кожи, а также приводит к ожогам кожи и последующим рубцовым изменениям
Обязательно: здоровый образ жизни, повышающий иммунитет.
Запомните: Сначала врач должен поставить верный диагноз, а это уже половина лечения. В том числе лечения вируса папилломы человека.
Поэтому при наличии множественных бородавок, рецидивах рекомендуется сначала провести курс противовирусной и иммуномодулирующий терапии под контролем врача инфекциониста или иммунолога!
Профилактика ВПЧ
Предупреждение – лучшее лечение. Запомните эту фразу, особенно если дело касается половой сферы.
Природа придумала для человека замечательный механизм излечения и профилактики, который потом помогает ему опять не заболеть. Это иммунная система.
Если у человека уже один раз были бородавки или папилломы, то впоследствии у него образуется иммунитет к этому типу вируса. Поэтому у взрослых очень редко появляются юношеские бородавки, шипицы и вульгарные бородавки.
Именно поэтому ТАК ВАЖНО поддерживать свой иммунитет на высоком уровне.
Перечислим основные направления профилактики папилломавирусной инфекции у человека:
• Меры личной гигиены в общественных местах
• Здоровый образ жизни, поддерживающий иммунитет на высоком уровне
• Правильный режим труда и отдыха
• Умеренная физическая культура
• Прием витаминов, фруктов, соков
• Только один половой партнер (в идеале)
• Использование презерватива при половом контакте
Предлагаем Вашему вниманию 3 видео по удалению папиллом и бородавок в клинике Аврора.
[youtube.player]Читайте также:


