Цитовир прививка от кори
- Николай Николаевич, сегодня появилась свежая статистика – 1459 случаев заражения коронавирусной инфекцией, на 300 больше, чем вчера, на 459 больше, чем позавчера. То есть тенденция к росту выявления зараженных коронавирусной инфекцией сохраняется. Это вызывает какие-то опасения или нет?
Так ли страшен COVID 19?.
- Лично у меня – нет. Дело в том, что мы активно сейчас выявляем коронавирус среди тех, кто прибыл в РФ из-за границы. Они были в странах, неблагополучных по коронавирусной инфекции, они там вирус приобрели, привезли сюда. Мы называем количество выявленных, то есть это лабораторно подтвержденные случаи среди тех, кого мы обследовали. Но мы обследовали где-то 910 тысяч в целом по России , а выявили 8 672 на сегодняшнее утро. То есть 0,9% от обследованных. Поэтому говорить о том, что тут что-то такое серьезное, я бы не стал.
- Это абсолютно неправильная позиция. Человек живет в биологическом мире. Мы в постоянном контакте с десятками, сотнями тысяч различных микроорганизмов. И уйти от этого невозможно, потому что так устроен этот мир. Если мы не будем через людей заражаться, мы будем заражаться через грызунов , для которых границы никто не установил, через птиц. Ну, мы живем в биологическом мире, и изолироваться как-то не получится. Возбудитель новый. У него единственное ключевое слово – что это новый коронавирус! Четыре человеческих было известно до последнего времени, появился еще один. Ничего страшного. Любой новый вирус, как только попадает в человеческую популяцию, он сначала очень активен, а потом его активность угасает.

Вакцинация против гриппа жителей районов Амазонки, Бразилия, март 2020 г. Фото: REUTERS
- Еще есть птичий, свиной…
- Сегодня у нас 2020-й год. Сейчас, через 10 лет H1N1 никакой особой угрозы уже не представляет.
- Как вы считаете, карантинные меры, которые сейчас во всех странах принимают, они оправданны?
- Да. Каждая жизнь бесценна. За рубежом по-другому организована система медицины. У них есть медицина, и хорошая медицина, но у них нет системы здравоохранения, которая была выстроена в советские времена, и досталась по наследству нам сегодня и от которой сохранена профилактическая направленность. И эта профилактическая направленность, естественно, срабатывает и играет на руку нам, потому что мы умеем бороться с эпидемией. По поводу вакцин тоже хотелось бы несколько слов сказать. Мне кажется, это выброшенные на ветер деньги – создание вакцины против COVID-19.
- А кого мы будем прививать? Детей будем прививать?
- То есть, вы хотите спросить, нужно ли, как БЦЖ, ставить им? Наверное, нет.
- Значит, мы будем прививать только в очаге кого-то. И, как правило, лиц до 65 лет. А умирает у нас кто?
- Сейчас цифра сдвинулась – было 70-летние, теперь уже 50+. То есть молодеет возраст скончавшихся.
- Тут две причины могут быть. Либо это контингент, у кого есть отягощенный иммунный статус, например, какие-то хронические болезни, работа, связанная с большим потоком людей, где есть высокая вероятность подхватить вирус. Как происходит коронавирусная пневмония? Она происходит из-за неадекватного иммунного ответа организма на вирус, так возникает пневмония. И погибают люди от этого. Так вот, сегодня есть ряд других подходов к решению этой проблемы. Нам некого будет прививать. После 65 лет специфические антитела организм не хочет вырабатывать. Мы введем вакцину и получим серонегативный контингент. То есть в организме этих людей не будет защитных антител.
- Это с возрастом происходит?
- Да. Например, мы привили достаточно большое количество людей от кори, и стали говорить о ее ликвидации и считалось, что иммунитет – до конца жизни. Оказалось, нет. Как только привитой человек перестал встречаться с диким вирусом, начал проседать иммунитет после вакцины.
- Если не вакцина, то что?

Дезинфекция подъезда в Москве. Фото: Владимир ВЕЛЕНГУРИН
- То есть, это профилактика?
- Вакцина разрабатывалась для людей, которые длительно лежат по состоянию здоровья. Это неврологические больные, больные после каких-то операций, которые вынуждены долго лежать. В таких случаях часто возникает застойная пневмония. Чтобы избежать этого, надо ввести такую вакцину. Мы ее разрабатывали давно, производилась она в Уфе . Сейчас не производится. Но она бы спасла этих людей, которые сегодня погибают от пневмонии. А делать вакцину специфическую на COVID-19? Вот сегодня есть четыре коронавируса, которые среди людей гуляют, вызывают легкие ОРЗ. Так вот, против них почему-то нет вакцины, и никто не говорит о том, что надо сделать.
- Может быть, три предыдущие были не столь сильные? Сейчас ведь стольких больных нужно к ИВЛ подключать?
- Вы ошибаетесь, и ошибаетесь серьезно. Потому что каждый новый вирус, когда он только появляется, действует агрессивно. И больного надо подключать и к ИВЛ, и реанимации нужны, и целый ряд таких медицинских проблем. Новый вирус всегда отличается.
- То есть приходит злым, а дальше?
- Знаете, его агрессивность, его вирулентность зависит от двух факторов. Во-первых, от него самого, его особенностей, насколько он вирулентен вообще, а второе – каков диапазон вирулентности. И привязанности его к внешним факторам, таким как свет, ультрафиолет, например. И среди каких контингентов вирус циркулирует. Если он попадает в защищенный организм, имеющий антитела, мощный иммунитет, вирус становится слабеньким и не вызывает никаких осложнений. Как только он попадает в организм ослабленный, то тут же набирает силу и становится более агрессивным.
- Но какие угрозы медицинского свойства были в истории человечества. Но никогда не было такого, чтобы ввести карантин по всему миру, смертность чудовищная в Европе. Что же с ним не так?
- С ним всё так. Это с нами не так. В первую очередь – со средствами массовой информации. Весь мир закрыл границы из-за того, что СМИ нагнетали. Когда была летальность 39% при вирусе MERS в 2013-м, никто почему-то не закрывался. А сегодня этот вирус никуда не делся, он в популяции, но никто о нем не говорит, он быстро потерял свою вирулентность и уже никакого интереса ни для кого не представляет.
И потом, надо различать понятия летальность и смертность. Смертность – это, например, в сутки в РФ умирает почти 5 тыс. человек от разных причин. Посчитайте, сколько за сутки умерло от коронавирусной инфекции, и посчитайте процент. Умерло 13 человек. Процент 0,02%.
- Исходя из этой летальности, многие говорят, что еще не вечер, испанку вспоминают, например.
- Испанка – это H1N1, это грипп. Он только-только тогда появился среди человеческой популяции. Абсолютно новый вирус, который был значительно агрессивнее, чем коронавирус… Давайте посмотрим, что происходит сейчас. Вот начнется летний период. Давайте посмотрим, как вирус гриппа себя летом в лаборатории ведет. Он в шкафу в термостате стоит, и он не хочет в клетках размножаться, засыпает и сидит спокойно. А осенью, в конце октября – начале ноября начинает агрессивно работать. У него что, таймер стоит? Пока этого никто не знает. Дело в том, что факторы вирулентности вирусов глубоко никто еще не изучал. Я одну работу видел по туберкулезу – нашли фактор вирулентности бактерии туберкулеза. А по вирусам вообще непонятно.
- Пресс-секретарь президента Дмитрий Песков купил для личного пользования блокатор вирусов. Он пришел с таким бейджиком. Носить его можно на костюме. Действительно есть такая штука или это такое самоуспокоение?
- Я не знаю, что он делает. Кто-то мне начал говорить о том, что выделяет какой-то газ, при котором погибает вирус. Но я не хотел бы вдыхать еще какой-то газ из воздуха, кроме чистого воздуха. Мы делаем упор не на то сейчас, несем колоссальные затраты на дезинфекцию, в отдельных местах, может быть, и не очень обоснованную. Ну, будет чисто, и хорошо! Но вопрос заключается в другом. Не надо это преподносить как борьбу.
Эпоха карантина.Чем себя занять, сидя дома на карантине? Может быть, перевоплотиться в героя какой-нибудь картины?
ЧИТАЙТЕ ТАКЖЕ
Сократят ли летние каникулы и как будем сдавать ОГЭ и ЕГЭ: Минпросвещения ответило на главные вопросы о школе в период пандемии коронавируса
Замминистра просвещения Дмитрий Глушко дал интервью в прямом эфире на канале KP.RU в TikTok (подробности)
Пандемия COVID-19 движется по планете, и на её фоне как-то забываются привычные болезни. А они между прочим никуда не делись, ими по-прежнему болеют. Остается насущный вопрос всех родителей: нужно ли ставить плановые прививки во время карантина по коронавирусу или лучше отложить это мероприятие?
Количество заболевших коронавирусом в России на сегодня
(Кликните по кнопке "Подробнее", чтобы посмотреть интерактивную карту с актуальной статистикой заболеваемости COVID-2019 на сегодняшний момент)
Не опасны ли прививки для ребенка во время эпидемии?
Разумеется, родители переживают за здоровье малышей тем более, что COVID-19 тяжелое и смертельно опасное заболевание.
Ни у одной возрастной группы нет иммунной защиты против этой инфекции. Однако, судя по общемировой статистике дети до 10 лет переносят коронавирусную инфекцию в легкой форме. Летальных исходов и тяжелых осложнений практически нет. К примеру, имеются недавние данные о гибели младенца , рожденного от COVID-положительной матери в США, но на общем фоне – это единичные случаи.
Поэтому плановые прививки, которые положено делать по Национальному календарю, сами по себе не опасны. Наоборот они даже важны:
Если масса родителей будет их игнорировать, снизится иммунная прослойка по определенным заболеваниям (краснухе, паротиту и т.д.) и пострадает коллективный иммунитет;
Ребенок с большой долей вероятности заболеет известной болячкой, когда после карантина вернется в детский сад или школу, и тяжелее её перенесет. Не будем забывать, что эпидобстановка по кори в России остается неблагоприятной.
При этом сезонные прививки (например, от клещевого энцефалита), которые не относятся к обязательным, можно отложить.
На самом деле ситуация двоякая: водить детей в поликлиники, нарушая условия самоизоляции и подвергая себя риску заразиться коронавирусом, или все-таки повременить.
В России карантинные мероприятия продлены до конца апреля. Это время некритично для плановой вакцинации, тем более, что в любой поликлинике приняты догоняющие графики проставления обязательных прививок. Но если карантин затянется – лучше все-таки проставить все вовремя.
Не следует водить малыша на плановую прививку, если при явных симптомах болезни (не только COVID-19) вроде температуры, кашля, насморка и т.д. Лучше отложить вакцинацию до полного выздоровления.
Ещё один случай – аллергическая реакция на компоненты прививки, либо тяжелые побочные эффекты после предыдущей дозы вакцины.
Чем совершенно точно можно пренебречь – это пробой Манту (туберкулиновой пробой). Это плановое мероприятие, проводимое раз в год.
Если вы сомневаетесь, ставить или нет прививки во время пандемии коронавируса своему ребенку, обратитесь за консультацией к участковому педиатру и следуйте его рекомендациям.
Кому ещё нужно проставить прививки в период пандемии COVID-19
Причин тому две:
COVID-19 наложится на сезонный грипп или что-то вроде гепатита А, и организм больного точно не справится с двумя болезнями;
Переболев коронавирусной инфекцией, человек становится крайне уязвим к другим болезням, вроде гриппа или какого-нибудь опоясывающего лишая.
Какие прививки точно стоит сделать во время карантина по коронавирусу:
Вакцина от пневмококковой инфекции. Центр по контролю за заболеваниями США (CDC) и органы здравоохранения других западных стран настоятельно рекомендуют ставить её всем людям старше 60 лет. Недавно, например, привилась и канцлер ФРГ Ангела Меркель;
Прививки от гепатитов B и A;
Желательна прививка от сезонного гриппа (но через пару недель уже станет неактуальной).
Кроме того, вероятно, COVID-19 можно переболеть дважды. Ученые пока не совсем понимают: у переболевшего развивается пожизненный или временный иммунитет. Есть информация о единичных случаях повторного заражения (например, о двух таких пациентах из Японии ). Скорее всего перед нами второй вариант по типу сезонного ОРВИ.
Кому ещё следует ставить прививки во время пандемии коронавирусу:
Люди с хроническими заболеваниями (ревматоидный артрит и прочие аутоиммунные, сахарный диабет, ишемическая болезнь сердца и т.д.);
Люди с ожирением или избытком веса;
Люди, перенесшие в прошлом тяжелое инфекционное заболевание (уже упомянутый гепатит, туберкулез, пневмония и т.д.).
Как обычно в такой ситуации, решение ставить плановые прививки или нет во время эпидемии COVID-19 лежит на родителях. Если карантин не затянется надолго, их можно отложить.
Среди населения до сих пор бытует неверное представление будто корь — это лёгкое заболевание, и ребёнок обязательно должен им переболеть. В не столь далёкие времена в семьях даже существовала традиция: как только заболевал один член семьи, здоровые начинали тесно контактировать с ним, чтобы также заразиться. Такое представление крайне ошибочно и опасно! Корь — далеко не простое безобидное заболевание. Из данной статьи вы узнаете, как протекает болезнь, ее симптомы и последствия, сколько раз в жизни делают прививку от кори и через какой промежуток времени.
Насколько опасна корь?
Корь − контагиозное заболевание, передающееся воздушно-капельным путём. Она не только протекает в острой форме, но и чревата осложнениями, тяжёлыми поражениями глаз, всей нервной системы, также возможен летальный исход. Самой большой опасностью для детей считается ослабление иммунитета, в результате чего в лучшем случае может развиться отит или пневмония. Хотя эти заболевания для особенно маленького ребёнка могут закончиться трагически, но все же в подавляющем большинстве случаев с такими осложнениями в наши дни успешно справляются.
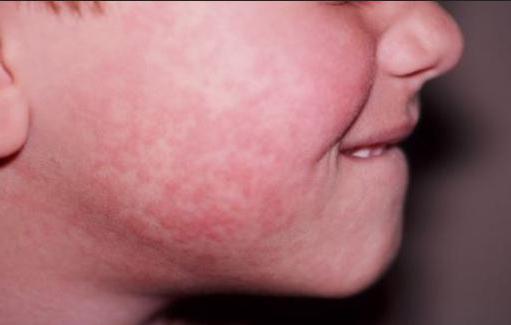
Более опасным считается, когда вирус сохраняется в организме после выздоровления, проникая при этом глубоко в мозговую оболочку. В этих случаях часто развиваются тяжёлые, медленно прогрессирующие повреждения, как головного, так и спинного мозга (менингит, энцефалит, менингоэнцефалит).
Как лечить корь?
Учёные долгие годы пытались найти метод борьбы с этой болезнью. И пока полностью победить её не удалось, все же в некоторой мере протекание этого заболевания можно улучшить и даже предотвратить с помощью введения вещества гамма-глобулина. Но он эффективен лишь в том случае, если введён в организм не позже шестого дня после контакта с заболевшим. В этом случае, хотя заражение уже произошло, но само заболевание ещё не успело развиться. Вычислить этот момент очень сложно, ведь вы можете даже не подозревать о таком контакте. К тому же гамма-глобулин защищает вашего ребёнка всего лишь примерно три недели, а затем белковые структуры этого вещества распадаются.
Профилактика кори
Более эффективной защитой и профилактикой болезни на данный момент является вакцинация − прививка от кори. Сколько раз делают ее, должен знать каждый взрослый. Вакцинация необходима всем без исключения, особенно детям дошкольного возраста, так как болезнь они переносят наиболее тяжело.
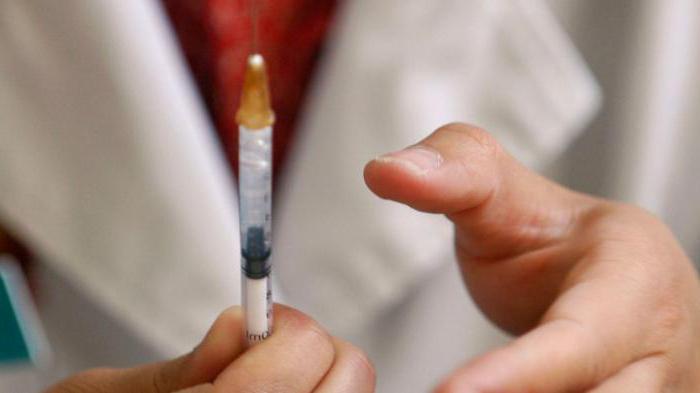
Сегодня вакцины производятся наивысшего качества, бывают моновалентными (из одного компонента) и поливалентными (из нескольких компонентов), последние помимо кори предотвращают такие заболевания как краснуха, паротит и ветряная оспа.
Сколько раз нужно делать прививку от кори?
Все знают про прививку от кори, сколько раз делать ее и через какой промежуток времени. Но на этот вопрос смогут ответить немногие. В различных странах возраст для первой прививки определен по-разному, в основном, это связано с продолжительностью жизни людей, их иммунитета и количества заболеваний. В любом случае, вакцинация от кори в несколько десятков раз снижает риск заболеть, вне зависимости от места проживания человека. Каждому необходимо знать, почему так важна прививка от кори, сколько раз делают ее детям и взрослым, какой интервал должен соблюдаться между вакцинациями.
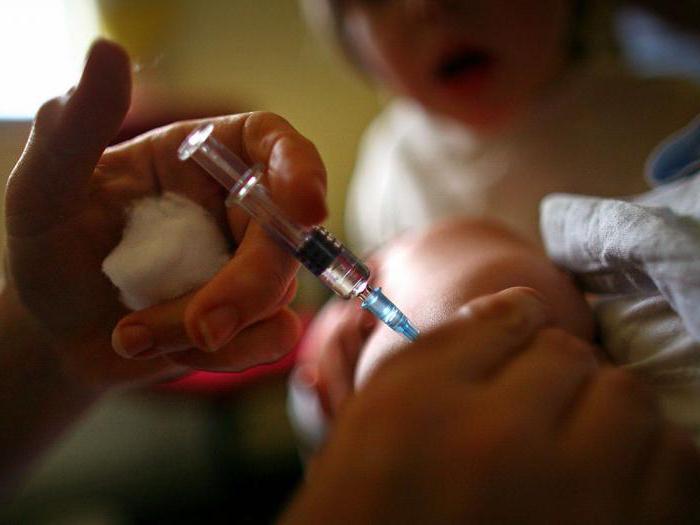
Прививка от кори: сколько раз делают ее в России?
В России в обязательном порядке необходимо делать прививку от кори. Сколько раз делать зависит от того, когда была сделана 1 вакцинация:
- Если в 9-12 месяцев, то прививок должно быть сделано 4-5 (9 мес., 15-18 мес., 6 лет, 15-17 лет, 30 лет). Связано это с тем, что вакцинация в 9 месяцев формирует иммунитет у малышей лишь на 80-90% (в 1 год иммунизация равна 100%), поэтому 10-20% детей требуется делать прививку повторно.
- Если в 1 год, прививок будет всего 3-4 (1 г., 6 лет, 15-17 лет, 30 лет).
После прививки в течение 1-2 суток может держаться температура или возникнуть легкое недомогание. Следует помнить, что между вакцинациями должно пройти не менее шести месяцев. Сегодня педиатр или терапевт обязан пояснить, что такое корь, сколько раз делают прививку от этой болезни и зачем это нужно.
Что делать, если вы или ваш ребёнок всё же столкнулись с этой болезнью?
Вирус кори не реагирует на действие лекарств, поэтому даже сильнейшие антибиотики не могут оказать на него никакого влияния. Лечение медикаментами врач назначает лишь в случаях развития осложнений.
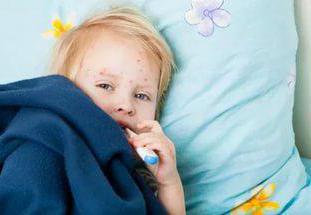
Самой лучшей и важной помощью в борьбе с этой болезнью будет правильный уход за больным. Солнечные лучи смертельно действуют на микроорганизмы, а свежий воздух оздоравливает организм. Поэтому поставьте кровать в освещённом лучами месте, но так чтобы свет не попадал непосредственно в глаза. Чаще проветривайте комнату и ежедневно протирайте пол в помещении влажной тряпкой. У больного корью ребёнка зачастую гноятся глаза, всё это в виде сухих корочек остаётся на веках в уголках глаз. Чтобы облегчить состояние, промывайте больному глаза тёплой прокипевшей несколько минут водичкой. Очень мучительны при болезни кашель и насморк, затрудняющие дыхание, поэтому ребёнку необходимо часто предлагать тёплое питье.
Что еще необходимо знать?
Большого внимания заслуживает кормление больного. Аппетит во время болезни будет понижен, поэтому подбирайте пищу лёгкую, питательную и в то же время вкусную и аппетитную. Нет необходимости соблюдать какую-либо диету, но желательно внести в меню продукты, богатые витаминами. Также не заставляйте есть насильно, но следите за тем, чтобы ребёнок больше пил фруктовых соков, морса, чая. После приема пищи необходимо прополоскать рот кипячёной водичкой. Это убережёт от стоматита, который часто является осложнением кори.
Каждому взрослому сегодня необходимо знать, зачем нужна прививка от кори, сколько раз делают ее в течение жизни и через какой период времени.
Зарубаев В.В. – доктор биологических наук, старший научный сотрудник боратории экспериментальной вирусологии Санкт-Петербургского научно-исследовательского института эпидемиологии и микробиологии им. им. Пастера.
Смирнов В.С. – доктор медицинских наук профессор, ведущий научный сотрудник лаборатории молекулярной иммунологии ФБУН Санкт-Петербургского НИИ эпидемиологии и микробиологии имени Пастера.
Надежно защитить организм от вируса может только вакцина. В настоящее время интенсивно разрабатывается вакцина против коронавируса, но пока до реального результата путь еще не близкий. Коронавирусная инфекция – это всего лишь частный случай (и далеко не самый опасный) в огромном море различных респираторных заболеваний. В разные годы в периоды эпидемических подъемов заболеваемости респираторные инфекции обусловленные данным видом вирусов составляли от 5 до 30%. Следовательно, комплекс профилактических мероприятий в отношении ЛЮБОЙ респираторной инфекции должен включать определенные мероприятия социальной и медицинской направленности, в числе которых. наиболее важное место отводится адекватной медикаментозной профилактике.
Чтобы не заболеть в эпидемический период, можно полагаться на профилактический прием противовирусных средств. Так, например, с профилактической целью принимают Ремантадин, Тамифлю, Ингавирин, Арбидол, Триазавирин и другие препараты. При этом, если рассматривать препараты прямого противовирусного действия, то ихпрофилактический прием следует строго контролировать, поскольку низкие дозы препарата, используемые в течение длительного времени, создают предпосылки для развития устойчивости вируса к лекарствам. Так же необходимо помнить о достаточно значимой токсичности некоторых противовирусных препаратов (Тамифлю, Занамивир, Реленза) в связи с чем их прием, согласно инструкции по медицинскому применению, ограничен 2-3 днями. Если же говорить о препаратах, направленных на клеточные мишени (Цитовир-3), то подобный риск исключен, поскольку клетки нашего организма слишком сложны, чтобы вырабатывать такую устойчивость. В этой связи комплексные препараты, такие как Цитовир-3, могут служить важным фактором профилактики, в том числе экстренной профилактики (при подозрении на инфицирование, но до появления клинических симптомов) заболевания гриппом и ОРВИ. Этот препарат активирует механизмы врождённого иммунитета в клетках, а также регулирует воспалительные реакции, предохраняя организм от избыточного воспаления, которое особенно часто развивается при гриппе. По данным клинических исследований, он обладает достоверной лечебно-профилактической эффективностью, что проявляется в снижении частоты заболеваемости, сокращении его продолжительности, а также в существенном снижении частоты тяжелых и затяжных форм гриппа и ОРВИ.
Также наиболее разумной и приемлемой альтернативой может стать применение иммуномодулирующих средств, например, таких как Тимоген. Смысл его применения в период повышенной заболеваемости ОРВИ состоит в том, что препарат повышает сопротивляемость организма человека к заражению вирусом (путем активации клеток врожденного и приобретенного иммунитета). Проще говоря, для того, чтобы возбудитель вызвал заболевание у человека, принимающего Тимоген с профилактической целью, доза вируса должна быть выше, чем для тех, кто этого не делает. Чаще всего доза вируса, с которой может встретиться человек, применяющий Тимоген, недостаточна для развития манифестного (реального) заболевания, но ее достаточно для формирования устойчивости к циркулирующим вирусам (т.е. продукции специфических антител). Разумеется, из этого не следует, что, например, Тимоген спрей следует применять постоянно (круглогодично), но периодическое применение препарата в период повышенной заболеваемости (эпидемический сезон) среди населения короткими курсами, продолжительностью 7-10 дней окажется полезным и позволит снизить риск возникновения ОРВИ.


Рис. 7 Коронавирус.
а-электронная микрофотография; б – схема (свободная иллюстрация: htths://dreamstime.com/moonnoom.info). Обозначения: (сверху вниз по часовой стрелке) -гликопротеиновый шип (белок S); белок He; трансмембранный гликопротеин в ансамбле с малым белком Е (комплекс М+Е); рибонуклеиновая кислота (RNA); нуклеопротеин (белок N).
Вирион коронавируса (рис. 7) частицу преимущественно сферической формы, содержащую спиральную одноцепочечную RNA позитивной полярности размером около 32000 нуклеотидов, ассоциированную с N-белком (рис. 7, б). Комплекс RNA-белок N окружен липидной оболочкой, в которую встроены три структурных белка. Гликопротеин S, выступающий из поверхности капсида в виде шипа, выполняет функции прикрепления и слияния вириона с клеткой-мишенью, белок М управляет организацией вириона, в ансамбле с небольшим белком Е — сборкой вириона [Neuman, et al., 2011; Travis, Machamer, 2012].
Существует множество клинических проявлений коронавирусной инфекции, варьирующих от насморка до тяжелых поражений практически всех отделов респираторного тракта – таких как SARS и сходного с ним MERS. Как уже сказано выше, тяжесть заболевания в существенной степени зависит от серотипа вируса. В общем виде, самыми типичными симптомами являются ринит, умеренная головная боль, кашель, чихание, боль при глотании. SARS может развиться при заражении SARS-CoV, причем дети более восприимчивы, чем взрослые, если последние не страдают каким-либо иммунодефицитом (что по-видимому и наблюдается в настоящее время в Китае). Средняя продолжительность заболевания в типичных случаях составляет 5–7 дней. Естественно, случаи SARS имеют существенно более тяжелое течение, нередко заканчивающееся гибелью больного [Herold, et al., 2012; Neuman, et al., 2011; Poon, et al., 2004]. При лечении коронавирусной инфекции обычно применяется симптоматическая терапия. Специфическое лечение и вакцинопрофилактика коронавирусной инфекции в настоящее время отсутствуют.
Сухой (непродуктивный) кашель может проявляться как симптом множества серьезных заболеваний органов дыхания.
Он намного опасней, чем влажный из-за мучительных интенсивных приступов, раздражающих дыхательные пути, и отсутствия выделений. Мокрота, в которой активно размножаются болезнетворные микроорганизмы, не выводится из организма, что способствует затяжному течению заболевания.
Среди наиболее распространенных факторов, провоцирующих непродуктивный кашлевой синдром, выделяют:
- вирусные или бактериальные заболевания, вызывающие воспаление верхних дыхательных путей;
- приступ бронхиальной астмы;
- коклюш;
- аллергические реакции;
- наличие инородного тело в дыхательных путях;
- сердечная недостаточность;
- туберкулез;
- онкологические заболевания органов дыхания;
- глистные инвазии;
- ГЭРБ;
- болезни горла, провоцирующие сильное раздражение слизистых оболочек.
В зависимости от длительности кашля он классифицируется следующим образом:
Развитие аденоидов является следствием избыточного разрастания тканей носоглоточных миндалин, которые расположены глубоко в своде глотки. В нормальном состоянии они совсем небольшие, их главная функция — служить естественной защитой от проникновения в организм различных инфекций. Разрастаясь, ткани перекрывают отверстия носоглотки и евстахиевых труб, что может привести к нарушениям слуха или невозможности полноценно дышать носом.
Аденоидные вегетации выявляются в основном у детей от 3 до 10 лет. Начиная с 12 лет выросшие миндалины начинают уменьшаться в размерах, а к 18 годам атрофируются совсем. У взрослых людей эта патология диагностируется очень редко.
Любой вид кашля всегда служит проявлением того или иного заболевания, поэтому, чтобы его вылечить, нужно сперва найти причину и воздействовать конкретно на нее. Лечение каждого из типов кашлевого синдрома требует своего подхода и определенных лекарственных препаратов.
- инфекционные заболевания верхних, нижних дыхательных путей (риниты, гаймориты, ларингиты, бронхиты, трахеиты, плевриты, туберкулез, абсцесс легкого);
- попадание в дыхательные пути инородного предмета;
- наличие опухолей гортани, бронхов, аневризма аорты;
- онкологические болезни (рак легкого).
Гипертермия — один из основных симптомов большинства инфекционных и вирусных заболеваний. Повышение температуры тела более 37 °С указывает на наличие воспалительного процесса, требующего срочной диагностики и лечения.
При проникновении в организм возбудителей заболевания, иммунная система начинает с ними бороться, вырабатывая защитные клетки и образуя особые вещества пирогены. Попадание в кровь пирогенов приводит к гипертермии, при которой иммунные процессы протекают особенно активно.
Какие же заболевания сопровождаются жаром?
Грипп. Начинается внезапно с озноба, среди прочих симптомов головная боль, ломота в теле, рези в глазах.
Пневмония. Помимо температуры, сопровождается болями в грудной клетке, усиливающимися при вдохе, выделением бурой мокроты.
Корь, краснуха, скарлатина. Симптомы этих заболеваний похожи: слабость, гипертермия, увеличение лимфоузлов, сыпь.
Пиелонефрит. Острое воспаление органов малого таза (почки, простата, яичники) сопровождается резкими тянущими односторонними или двухсторонними болями в области поясницы, отдающими в низ живота.
Проблемы со щитовидной железой. К появлению жара добавляются раздражительность, плаксивость, резкое снижение или набор веса, быстрая утомляемость.
Ревматизм. Аутоиммунное заболевание проявляется воспалением суставов, нарушением общего иммунного статуса организма.
Инфекционный менингит. Сильный жар до 40 °С, головная боль, рвота, мышечные спазмы, сыпь. Требуется немедленная госпитализация.

Наружный отит – инфекционное заболевание, при котором на коже наружного слухового прохода развивается воспалительный процесс.
По данным статистики, острой формой этой болезни ежегодно страдают 4-5 человек из 1000, а хронической — около 5% населения земного шара. Наиболее подвержены этому заболеванию дети 7-12 лет, а также профессиональные пловцы, дайверы и люди, чья профессия связана с длительным пребыванием в воде.
Различают инфекционный и неинфекционный виды наружного отита. Первый развивается под воздействием болезнетворных микроорганизмов, второй связан с местным раздражением кожи или аллергическими реакциями.
Возбудителями чаще всего являются:
- синегнойная палочка;
- грибки кандида и аспергиллы;
- стрептоккоки и стафилоккоки.

Существуют несколько распространенных причин воспаления наружного уха, среди которых:
Частая или неправильная чистка слуховых проходов. Ушная сера — естественная защитная смазка, обладающая сильными антибактериальными свойствами. Если чистить уши чаще, чем раз в неделю, недостаток смазки приведет к размножению патогенных микроорганизмов. Ни в коем случае нельзя производить очистку ушей иглами, спицами, спичками или зубочистками во избежание травмирования кожи и проникновения инфекции. Используйте для этих целей только специальные ватные палочки.
Попадание внутрь уха воды или инородных тел. Любое инородное тело, попавшее в наружный слуховой проход, может поцарапать кожу, вызвать отек и раздражение, что опять же приводит к развитию инфекционного процесса.
Ослабление иммунных сил организма в результате переохлаждения, хронических заболеваний, частых вирусных инфекций, иммунодефицитных состояний.
Осложнение после перенесенных заболеваний. Например, у многих детей на фоне среднего отита развивается наружный из-за вытекания гноя после перфорации барабанной перепонки.
При остром или хроническом ларингите воспаляются слизистые оболочки связок и гортани, что чаще всего является осложнением после перенесенных вирусных инфекций. Особенно опасно это заболевание для детей младшего возраста из-за вероятного развития так называемого ложного крупа, т.е. отека гортани, при котором перекрываются пути поступления воздуха.
Ларингиты классифицируются по нескольким критериям, включающим форму протекания, виды, причины развития воспаления.
По характеру протекания различают острую и хроническую форму болезни.
Острая редко развивается самостоятельно, чаще всего она возникает как сопутствующая патология ОРВИ при естественном распространении воспаления из верхних дыхательных путей на нижние. Риск заболеть увеличивается при дополнительном воздействии следующих факторов:
- вдыхание воздуха, содержащего пыль или другие раздражающие вещества;
- увеличенная нагрузка на голосовые связки, приводящая к их перенапряжению;
- наличие желудочно-пищеводного рефлюкса;
- общее или местное переохлаждение организма;
- злоупотребление спиртными напитками, табакокурение;
- возрастные изменения гортани.
Хроническая форма обычно развивается при недолеченной острой или же из-за постоянного влияния факторов, способствующих развитию патологии.

По виду воспаления выделяют следующие виды заболевания:
- гнойно-инфильтративный;
- острый катаральный;
- хронический;
- ложный круп;
По причинам возникновения патология бывает:
Читайте также:


