Дрожжевую заеду дифференцируют с заедой

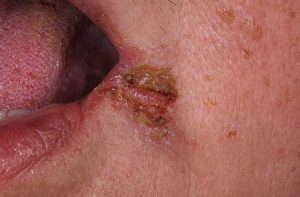
Рис. 11.24. Микотическая заеда.
Чешуйки и корочки в углах рта, покрывающие трещины.
Хронический атрофический кандидоз у лиц, длительно пользующихся съемными пластиночными протезами, характеризуется чаще всего поражением слизистой оболочки рта под протезами (гиперемия, эрозии, папилломатоз) в сочетании с микотической (дрожжевой) заедой и кандидозным атрофическим глосситом, при котором спинка языка малиново-красного цвета, сухая, блестящая, нитевидные сосочки атрофичные. Беловато-серый налет имеется в небольшом количестве лишь в глубоких складках и на боковых поверхностях языка. Налет снимается с трудом. Под микроскопом в нем обнаруживаются споры и мицелий гриба рода Candida. Эта триада (воспаление неба, языка и углов рта) настолько характерна для атрофического кандидозного стоматита, что диагностика его не представляет затруднений.
Дифференциальную диагностику проводят с красным плоским лишаем; аллергическим стоматитом, вызванным действием акриловых пластмасс, различными формами медикаментозного стоматита, сифилитическими папулами.
Микотическая (дрожжевая) заеда наблюдается преимущественно у лиц пожилого возраста с заниженной высотой прикуса вследствие неправильного протезирования, выраженного стирания твердых тканей зуба или адентии (рис. 11.24). Наличие глубоких складок в углах рта и постоянная мацерация этих участков кожи слюной создают благоприятные условия для образования кандидозной заеды. Больные жалуются на жжение, болезненность в углах рта. Заболевание характеризуется появлением в углах рта серых, прозрачных чешуек, нежных корочек или налета, легко снимающихся, после удаления которых обнажаются сухие и слабомокнущие эрозии или трещины. Процесс чаще всего двусторонний и локализуется в пределах кожной складки. Наряду с поражением углов рта процесс может перейти на слизистую оболочку красной каймы губ, в результате развивается кандидозный хейлит. Он характеризуется гиперемией, отечностью, наличием сероватого цвета чешуек и мелких поперечно расположенных трещин. При растягивании красной каймы губ возникает болезненность.
Микотическую заеду следует дифференцировать от стрептококковой заеды, для которой характерны обильная экссудация, гиперемия, распространяющаяся за пределы кожной складки. Щелевидная эрозия покрыта медово-желтыми корками. Следует также проводить дифференциальную диагностику с твердым шанкром и сифилитическими папулами, локализованными в углах рта, имеющими уплотнение в основании. Окончательный диагноз ставится на основании результатов микроскопического исследования соскоба с участка поражения, а также реакции Вассермана. Кандидозные заеды дифференцируют также от гипо- и авитаминоза В 2 .
Диагноз. Диагностика кандидоза основывается на типичных жалобах больных, клинической картине и данных лабораторных исследований (микроскопического исследования соскоба с поверхности слизистой оболочки рта). Необходимы также клинический анализ крови и исследование содержания глюкозы в сыворотке крови. Проводится осмотр кожи и ногтей. По показаниям - консультации миколога, эндокринолога, гинеколога.
Кандидоз диагностируют на основании обнаружения в соскобе с поверхности пораженной слизистой оболочки рта гриба рода Candida. Проводят микроскопическое исследование соскобов с поверхности слизистой оболочки рта и съемных протезов. Забор материала для исследования необходимо проводить натощак до чистки зубов и полоскания рта, либо через 4–5 ч после приема пищи или полоскания.
В полости рта условно-патогенный гриб рода Candida присутствует в незначительных количествах в виде округлых (молодых) или удлиненных (зрелых) клеток. Диаметр одиночных клеток колеблется от 2 до 5 мкм, диаметр почкующихся клеток может достигать 12–16 мкм. В норме грибы рода Candida в препарате-соскобе обнаруживаются в виде единичных дрожжеподобных клеток, что не дает права ставить диагноз кандидоза. При заболевании кандидозом в препарате-соскобе обнаруживается скопление почкующихся дрожжеподобных клеток и тонкие ветвящиеся нити псевдомицелия (рис. 11.25). Нити псевдомицелия образуются за счет удлинения клеток и расположения их в длинные цепочки, которые и называются псевдомицелием. Настоящего мицелия дрожжеподобные грибы почти не имеют. Острое течение заболевания сопровождается преобладанием клеточных форм, округлых, частично почкующихся. При хроническом течении выявляются преимущественно нити псевдомицелия и цепочки из округлых удлиненных почкующихся клеток.

Рис. 11.25. Кандидоз. Соскоб со слизистой оболочки рта при остром кандидозе.
1 - споры; 2 - псевдомицелий. Микрофотография, х 1200
Микроскопические исследования материала следует проводить повторно после окончания курса лечения и исчезновения клинических признаков заболевания.
Идентификацию полученных культур дрожжеподобных грибов проводят на основании морфологических признаков бактериальных клеток и внешнего вида выросших колоний. Для получения культур грибов рода Candida используют твердые и жидкие питательные среды с углеводами. В некоторых случаях для диагностики проводят серологические исследования.
Лечение. Лечение больных кандидозом включает воздействие на возбудителя и лечение сопутствующих заболеваний, повышение факторов специфической и неспецифической защиты, санацию полости рта, рациональное питание. Больные с упорно протекающими хроническими формами кандидоза должны быть обследованы. Лечение генерализованных и висцеральных форм кандидоза проводят врачи-микологи.
Важным условием успешного лечения кандидоза является тщательное обследование больного и лечение сопутствующих заболеваний, в особенности желудочно-кишечной патологии, сахарного диабета, лейкоза. При упорно текущей кандидозной заеде необходимо протезирование, при котором в первую очередь следует восстановить высоту прикуса.
Общее лечение. Для воздействия на возбудителя заболевания необходимо назначить внутрь такие противогрибковые препараты, как нистатин или леворин по 500 000 ЕД 6–8 раз в день после еды, суточная доза должна быть не менее 3 000 000 ЕД.
Препараты принимают в течение 10 дней. Таблетки рекомендуется размельчить и, положив под язык, сосать, так как они плохо всасываются в желудочно-кишечном тракте. Леворин лучше назначать в виде трансбуккальных (защечных) таблеток. Каждая таблетка содержит 500 000 ЕД леворина.
Хороший противогрибковый эффект получен от сосания декамина, который назначают в виде карамели: по 1–2 карамели 6–8 раз в день (каждые 3–4 ч). Одну - две карамели помещают под язык или за щеку и держат до полного рассасывания, не производя по возможности глотательных движений, чтобы препарат как можно дольше находился в контакте со слизистой оболочкой рта. В одной карамели содержится 0,00015 г декамина. Амфоглюкамин назначают внутрь по 200 000–500 000 ЕД 2 раза в день после еды.
Для лечения хронических упорно протекающих форм кандидоза слизистой оболочки рта применяют амфотерицин В, который назначают из расчета 250 ЕД на 1 кг массы тела и местно в виде мази. Более выраженное противогрибковое действие оказывает дифлюкан. Его назначают в капсулах по 50-100 мг (в зависимости от тяжести заболевания) 1 раз в сутки. Дифлюкан имеет длительный период полувыведения.
Для уменьшения сухости в полости рта и воздействия на грибковую флору назначают 2–3 % раствор йодида калия по 1 столовой ложке внутрь 2–3 раза в день после еды. Причем свои фунгистатические свойства йод проявляет в период выделения его через кожу, слизистую оболочку рта и слизистые железы. Кроме того, йод хорошо стимулирует саливацию. Больным кандидозом необходимо полноценное высококачественное питание с уменьшением количества легкоусвояемых углеводов. Внутрь назначают витамины группы В (В 1 , В 2 , В 6 ), РР, С.
Местное лечение. Включает использование противогрибковых препаратов. Для аппликаций и смазывания слизистой оболочки рта применяют 0,5 % декаминовую мазь, мазь амфотерицина В (30 000 ЕД/г), 1 % мазь и 1 % раствор клотримазола (канестена). Для обработки слизистой оболочки рта и красной каймы губ используются растворы анилиновых красителей, в первую очередь фиолетовых (1–2 % раствор генцианового фиолетового, 2 % метиленового синего, раствор фукорцина). Эффективны средства, ощелачивающие среду в полости рта, что губительно действует на грибковую флору. С этой целью применяют полоскания 2–5 % раствором буры (натрия тетробората), 2 % раствором натрия гидрокарбоната, 2 % раствором борной кислоты. При этом за 1 раз выполаскивают не менее 1 стакана, повторяя процедуру 5–6 раз в день. Для аппликаций и смазывания используют 20 % раствор буры в глицерине, люголевский раствор в глицерине и др.
При дрожжевой заеде и хейлите хороший эффект дает нистатиновая мазь (по 100 000 ЕД на 1 г основы), 5 % левориновая мазь, 0,5 % декаминовая мазь. Для местного лечения лучше назначать несколько разных препаратов и менять их в течение дня или через день.
Важное значение в лечении имеет тщательная санация полости рта, исключение всякого рода травмы слизистой оболочки. Санацию полости рта можно начинать через 2–3 дня после начала противогрибкового лечения. При остром и хроническом кандидозе необходима тщательная обработка протезов теми же средствами (за исключением красителей), которые используются для обработки слизистой оболочки рта.
[youtube.player]- Что такое Кандидоз полости рта
- Что провоцирует Кандидоз полости рта
- Патогенез (что происходит?) во время Кандидоза полости рта
- Симптомы Кандидоза полости рта
- Диагностика Кандидоза полости рта
- Лечение Кандидоза полости рта
- Профилактика Кандидоза полости рта
- К каким докторам следует обращаться если у Вас Кандидоз полости рта
Что такое Кандидоз полости рта
Кандидоз (candidosis) - заболевание, которое вызывается дрожжеподобными грибами рода Candida.
На слизистой оболочке рта и кожных покровах обитают различные виды дрожжеподобных грибов в виде сапрофитов. Патологические изменения чаще всего вызывают Candida albicans, Candida tropicalis, Candida pseudotropicalis, Candida krusei, Candida guilliermondi. Локализация Candida в полости рта разнообразная: различные участки слизистой оболочки, кариозные полости, корневые каналы. Candida albicans является представителем резидентной микрофлоры полости рта человека и обнаруживается в небольшом количестве и неактивном состоянии у 50-70 % лиц при отсутствии клинических признаков кандидоза. Возбудитель обнаруживается также на поверхности здоровой кожи, в моче, кале, мокроте и др. Candida albicans состоит из овальных почкующихся клеток величиной 3- 5 мкм. Гриб любит "кислую" среду (рН 5,8-6,5) и вырабатывает многочисленные ферменты, расщепляющие белки, липиды и углеводы. Проникая внутрь клеток эпителия, иногда до базального слоя, грибы размножаются в них.
Проявление патогенных свойств грибов рода Candida зависит главным образом от состояния макроорганизма. Главную роль в развитии кандидоза играет ослабление иммунной системы. Кандидоз возникает, как правило, на фоне более или менее выраженного иммунодефицита или дисбаланса иммунной системы.
Развитию кандидоза могут способствовать тяжелые сопутствующие заболевания: злокачественные новообразования, ВИЧинфекция, туберкулез, эндокринопатии (сахарный диабет, гипотиреоз, гипопаратиреоз, гипо и гиперфункция надпочечников). Заболевания желудочнокишечного тракта, особенно пониженная кислотность желудочного сока и ахилия, часто обусловливают развитие кандидоза слизистой оболочки рта. Нарушение углеводного обмена при сахарном диабете является благоприятным фоном для развития кандидоза. Кандидоз слизистой оболочки рта нередко становится первым клиническим признаком бессимптомно протекающего сахарного диабета. Во всех случаях хронического кандидоза, особенно рецидивирующего, необходимо проводить исследование крови на содержание глюкозы для исключения сахарного диабета.
Развитию кандидоза полости рта способствует длительное лечение кортикостероидными препаратами, цитостатиками, которые подавляют иммунную систему организма и усиливают вирулентность дрожжеподобных грибов.
Вследствие широкого применения антибиотиков за последние годы значительно увеличилось количество больных кандидозом слизистой оболочки рта. Длительный прием антибиотиков нарушает состав резидентной микрофлоры полости рта, в результате чего формируется дисбактериоз. Происходят угнетение резидентной микрофлоры полости рта и резкий рост вирулентности условнопатогенных грибов Candida, вызывающих заболевание слизистой оболочки рта (суперинфекция, аутоинфекция). Подобное действие оказывает длительное применение различных противомикробных препаратов (трихопол, хлоргексидин, сангвиритрин и др.). Прием антибиотиков может вызвать также дисбактериоз кишечника, следствием чего являются гипо и авитаминозы В,, В2, В6, С, РР, что в свою очередь отрицательно сказывается на функциональном состоянии слизистой оболочки рта (она становится подверженной влиянию кандидозной инфекции).
Кандидоз может возникнуть вследствие лучевых воздействий, употребления алкоголя и наркотиков, оральных контрацептивов.
В отдельных случаях кандидоз развивается вследствие инфицирования извне. Источником заражения является больной человек, и инфицирование может произойти через поцелуй, половой контакт, при прохождении новорожденного через инфицированные родовые пути.
Большое значение в развитии кандидоза придают состоянию слизистой оболочки рта и ее иммунитету. Возникновению кандидоза способствует хроническая травма слизистой оболочки рта острыми краями зубов, некачественными протезами, разрушенными коронками зубов и др. Снижение резистентности слизистой оболочки рта вследствие хронической травмы способствует более легкому проникновению в нее грибов рода Candida и последующему заболеванию. Установлено аллергизирующее действие протезов из акриловых пластмасс при длительном их контакте со слизистой оболочкой рта. Кроме того, грибы рода Candida хорошо растут на поверхности съемных протезов из акриловых пластмасс, поддерживая хроническое воспаление слизистой оболочки под протезом.
Кандидоз слизистой оболочки рта чаще встречается у детей грудного возраста и пожилых людей, особенно ослабленных хроническими, тяжело протекающими заболеваниями.
Выделяют несколько клинических форм кандидоза (классификация Н.Д.Секлакова):
- поверхностный кандидоз слизистых оболочек, кожи и ногтей;
- хронический генерализованный (гранулематозный) кандидоз детей;
- висцеральный (системный) кандидоз.
Врачстоматолог осуществляет лечение больных кандидозом слизистой оболочки рта, который может протекать изолированно либо с поражением других слизистых оболочек и кожи. В некоторых случаях при наличии неблагоприятных факторов, прежде всего выраженного иммунодефицита, а также несвоевременном и недостаточном лечении кандидоз слизистой оболочки трансформируется в генерализованную форму с поражением внутренних органов. Прогноз в подобных случаях весьма серьез11 ы й.
Проявления кандидоза слизистой оболочки рта разнообразны и зависят от возраста больного, состояния иммунной системы, наличия сопутствующих заболеваний, приема лекарственных препаратов (антибиотики, кортикостероиды) и других факторов.
По клиническому течению различают острую и хроническую формы. Острый кандидоз может протекать в виде молочницы (острый псевдомембранозный кандидоз) или острого атрофического кандидоза. Хронический кандидоз также существует в двух клинических формах: хронический гиперпластический и хронический атрофический. Они могут развиваться как самостоятельные формы либо трансформироваться одна в другую.
Острый псевдомембранозный кандидоз, или молочница (candidosis acuta, s. soor), - это одна из наиболее часто встречающихся форм кандидоза слизистой оболочки рта. У детей грудного возраста молочница наблюдается часто и протекает сравнительно легко. У взрослых острый псевдомембранозный кандидоз часто сопутствует какимлибо общесоматическим заболеваниям: сахарному диабету, заболеваниям крови, гиповитаминозам, злокачественным новообразованиям и др.
Поражается чаще всего слизистая оболочка спинки языка, щек, неба, губ. Она гиперемированная, сухая. На фоне гиперемии имеется белый налет, напоминающий свернувшееся молоко или творог, возвышающийся над уровнем слизистой оболочки. В начале заболевания он легко снимается при поскабливании шпателем, под ним обнаруживается гладкая, слегка отечная, гиперемированная поверхность. В тяжелых, запущенных случаях налет становится более плотным и удаляется с трудом, под ним обнажается эрозивная поверхность слизистой оболочки рта.
Больные жалуются на жжение во рту, боль при приеме пищи, особенно острой.
Острый псевдомембранозный глоссит следует дифференцировать от десквамативного глоссита, при котором на спинке языка появляются участки десквамации эпителия, постоянно мигрирующие по спинке языка и окруженные венчиком слущивающегося эпителия. Острый кандидозный стоматит дифференцируют от лейкоплакии и красного плоского лишая. При последних белесоватые пленки и узелки на поверхности слизистой оболочки образуются вследствие гиперкератоза, и поэтому снять их при поскабливании невозможно. Проводят дифференциальную диагностику кандидоза и мягкой лейкоплакии, или белого губчатого невуса, при котором поражение локализуется преимущественно по линии смыкания зубов и на слизистой оболочке губ. Цвет слизистой оболочки при мягкой лейкоплакии в области поражения беловатосерый, поверхность ее шероховатая, неровная, имеются множественные мелкие поверхностные эрозии (ссадины). Окончательный диагноз ставят на основании данных бактериоскопического исследования.
Острый атрофический кандидоз (candidosis acuta atrophica) характеризуется значительной болезненностью, жжением и сухостью в полости рта. Слизистая оболочка огненнокрасная, сухая. При поражении языка его спинка становится малиновокрасного цвета, сухая, блестящая, нитевидные сосочки атрофированы. Налет отсутствует или сохраняется в глубоких складках, снимается с трудом и представляет собой конгломерат спущенного эпителия и большого количества грибов рода Candida в стадии активного почкования (мицелий, псевдомицелий).
Острый атрофический кандидоз следует дифференцировать от аллергической реакции на пластмассу съемных протезов. Важную роль в этом случае играет клиническое наблюдение за динамикой изменения слизистой оболочки рта после элиминации протеза и проведения бактериоскопического исследования.
Общее состояние больных острым кандидозом не страдает.
Хронический гиперпластический кандидоз (candidosis chronica hyper plastica) характеризуется образованием на гиперемированной слизистой оболочке рта толстого слоя плотноспаянного с ней налета в виде узел ков или бляшек. Налет обычно располагается на спинке языка, на небе. На языке чаще поражается область, типичная для ромбовидного глоссита.
Хронический гиперпластический кандидоз на небе имеет вид папиллярной гиперплазии. В случаях длительного, упорно протекающего заболевания налет пропитывается фибрином, образуются желтоватосерые пленки, плотно спаянные с подлежащей слизистой оболочкой. При поскабливании шпателем налет снимается с трудом, под ним обнажается гиперемированная кровоточащая эрозивная поверхность. Больные жалуются на сухость во рту, жжение, а при наличии эрозий - на болезненность. Эту форму кандидоза следует дифференцировать от лейкоплакии и красного плоского лишая.
Хронический атрофический кандидоз (candidosis chronica atrophica) проявляется сухостью в полости рта, жжением, болезненностью при ношении съемного протеза. Участок слизистой оболочки, соответствующий границам протезного ложа, гиперемированный, отечный, болезненный.
Хронический атрофический кандидоз у лиц, длительно пользующихся съемными пластиночными протезами, характеризуется чаще всего поражением слизистой оболочки рта под протезами (гиперемия, эрозии, папилломатоз) в сочетании с микотической (дрожжевой) заедой и кандидозным атрофическим глосситом, при котором спинка языка малиновокрасного цвета, сухая, блестящая, нитевидные сосочки атрофичные. Беловатосерый налет имеется в небольшом количестве только в глубоких складках и на боковых поверхностях языка, снимается с трудом. Под микроскопом в налете обнаруживают споры и мицелий гриба рода Candida. Эта триада (воспаление неба, языка и углов рта) настолько характерна для атрофического кандидозного стоматита, что диагностика его не представляет затруднений.
Дифференциальную диагностику проводят с красным плоским лишаем; аллергическим стоматитом, вызванным действием акриловых пластмасс; различными формами медикаментозного стоматита; сифилитическими папулами.
Микотическая (дрожжевая) заеда наблюдается преимущественно у лицпожилого возраста с заниженной высотой прикуса вследствие неправильного протезирования, выраженного стирания твердых тканей зубов или адентии. Наличие глубоких складок в углах рта и постоянная мацерация этих участков кожи слюной создают благоприятные условия для возникновения кандидозной заеды. Больные жалуются на жжение, болезненность в углах рта. Заболевание характеризуется появлением в углах рта легко снимающихся серых прозрачных чешуек, нежных корочек или налета. После удаления этих элементов обнажаются сухие и слабомокнущие эрозии или трещины. Процесс чаще всего двусторонний, локализуется в пределах кожных складок. Процесс может перейти на слизистую оболочку красной каймы губ, в результате развивается кандидозный хейлит. Он характеризуется гиперемией, отечностью, наличием сероватого цвета чешуек и мелких поперечно расположенных трещин. При растягивании красной каймы губ возникает болезненность.
Микотическую заеду следует дифференцировать от стрептококковой заеды, для которой характерны обильная экссудация, гиперемия, распространяющаяся за пределы кожной складки. Щелевидная эрозия покрыта медовожелтыми корками. Следует также проводить дифференциальную диагностику с твердым шанкром и сифилитическими папулами в углах рта, имеющими уплотнение в основании. Окончательный диагноз ставят на основании результатов микроскопического исследования соскоба с участка поражения, а также реакции Вассермана. Кандидозные заеды дифференцируют также от гипо и авитаминоза В2.
При постановке диагноза кандидоза основываются на типичных жалобах больных, клинической картине, данных лабораторных исследований (микроскопическое исследование соскоба с поверхности слизистой оболочки рта), результатах клинического анализа крови, исследования содержания глюкозы в сыворотке крови. Производят осмотр кожи и ногтей, по показаниям направляют больного на консультацию к микологу, эндокринологу, гинекологу.
Кандидоз диагностируют на основании обнаружения в соскобе с поверхности пораженной слизистой оболочки рта грибов рода Candida. Проводят микроскопическое исследование соскобов с поверхности слизистой оболочки рта и съемных протезов. Забор материала для исследования необходимо производить натощак до чистки зубов и полоскания рта либо через 4-5 ч после приема пищи или полоскания рта.
В полости рта условнопатогенные грибы рода Candida присутствуют в незначительных количествах в виде округлых (молодых) или удлиненных (зрелых) клеток. Одиночные клетки диаметром от 2 до 5 мкм, диаметр почкующихся клеток может достигать 12-16 мкм. В норме грибы рода Candida в препаратесоскобе обнаруживаются в виде единичных дрожжеподобных клеток. При кандидозе в препаратесоскобе выявляют скопление почкующихся и непочкующихся клеток и тонкие ветвящиеся нити псевдомицелия. Нити образуются за счет удлинения клеток и расположения их в длинные цепочки, которые называются псевдомицелием. Настоящего мицелия дрожжеподобные грибы почти не имеют. Острое течение заболевания сопровождается преобладанием клеточных форм, округлых, частично почкующихся. При хроническом течении выявляются преимущественно нити псевдомицелия и цепочки из округлых удлиненных почкующихся клеток.
Микроскопические исследования следует проводить повторно после окончания курса лечения и исчезновения клинических признаков заболевания.
Идентификацию полученных культур дрожжеподобных грибов проводят на основании морфологических признаков бактериальных клеток и внешнего вида выросших колоний. Для получения культур грибов рода Candida используют твердые и жидкие питательные среды с углеводами. В некоторых случаях для диагностики кандидоза проводят серологические исследования.
Воздействуют на возбудителя, проводят лечение сопутствующих заболеваний, мероприятия для повышения специфической и неспецифической защиты, санацию полости рта, рекомендуют рациональное питание. Больные с упорно протекающими хроническими формами кандидоза должны пройти обследование у терапевта. Лечение генерализованных и висцеральных форм кандидоза проводят врачимикологи.
Для успешного лечения больного кандидозом важны тщательное обследование и лечение сопутствующих заболеваний, особенно желудочнокишечной патологии, сахарного диабета, лейкоза. При упорно текущей кандидозной заеде необходимо протезирование, при котором в первую очередь следует восстановить высоту прикуса.
- Общее лечение
Назначают внутрь противогрибковые препараты нистатин или леворин по 1000000 ЕД 4-6 раз в день после еды в течение 10 дней. Суточная доза должна быть не менее 4000000 ЕД. Таблетки рекомендуется размельчить и, положив под язык, сосать, так как они плохо всасываются в желудочнокишечном тракте. Леворин лучше назначать в виде трансбуккальных (защечных) таблеток. (Каждая таблетка содержит 500 000 ЕД леворина.)
Хороший противогрибковый эффект наблюдается при сосании декамина в форме карамели: по 1-2 карамели 6-8 раз в день (каждые 3- 4 ч). В одной карамели содержится 0,00015 г декамина. Однудве карамели помещают под язык или за щеку и держат до полного рассасывания, не производя по возможности глотательных движений, чтобы препарат как можно дольше находился в контакте со слизистой оболочкой рта.
Амфоглюкамин назначают внутрь по 200 000 ЕД 2 раза в день после еды. При тяжелых и упорно протекающих формах кандидоза слизистой оболочки рта используют амфотерицин В из расчета 250 ЕД на 1 кг массы тела (на курс до 2 000 000 ЕД) и местно в виде мази. Препарат оказывает хорошее резорбтивное действие.
Выраженное противогрибковое действие оказывает дифлюкан. Его назначают в капсулах по 50-100 мг (в зависимости от тяжести заболевания) 1 раз в сутки. Дифлюкан имеет длительный период полувыведения.
Для уменьшения сухости в полости рта и воздействия на грибковую флору назначают 2-3 % раствор йодида калия по 1 столовой ложке внутрь 2-3 раза в день после еды. Свои фунгистатические свойства йод проявляет в период выделения через кожу, слизистую оболочку рта и слизистые железы. Кроме того, йод хорошо стимулирует саливацию. Больным кандидозом необходимо полноценное высококачественное питание с уменьшением количества легкоусвояемых углеводов. Внутрь назначают витамины группы В (В,, В2, В6), РР, С.
- Местное лечение
Для аппликаций и смазывания слизистой оболочки рта применяют 0,5 % декаминовую мазь, мазь амфотерицина В (30 000 ЕД/г), 1 % мазь и 1 % раствор клотримазола (канестен). Слизистую оболочку рта и красную кайму губ обрабатывают растворами анилиновых красителей, в первую очередь фиолетовых (1-2 % раствор ген цианового фиолетового, 2 % метиленового синего, раствор фукорцина). Эффективны средства, ошелачивающие среду в полости рта, что губительно действует на грибковую флору. С этой целью применяют полоскания 2-5 % раствором буры (натрия тстроборат), 2 % раствором натрия гидрокарбоната, 2 % раствором борной кислоты. За 1 раз выполаскивают не менее 1 стакана, повторяя процедуру 5-6 раз в день. Для аппликаций и смазывания используют 20 % раствор буры в глицерине, люголевский раствор в глицерине и др.
При дрожжевой заеде и хейлите эффективна нистатиновая мазь (по 100 000 ЕД на 1 г основы), 5 % левориновая мазь, 0,5 % декаминовая мазь, I % мазь или крем клотримазола. Для местного лечения лучше назначать несколько разных препаратов и менять их в течение дня или через день.
Важное значение имеют тщательная санация полости рта, исключение всякого рода травмы слизистой оболочки. Санацию полости рта можно начинать через 2-3 дня после начала противогрибкового лечения. При остром и хроническом кандидозе необходима тщательная обработка протезов теми же средствами (за исключением красителей), которые используют для обработки слизистой оболочки рта.
Прежде всего необходим правильный и регулярный уход за полостью рта и протезами. При длительном лечении противомикробными препаратами, антибиотиками, кортикостероидами с профилактической целью назначают нистатин или леворин по 1 500 000 ЕД в день, витамины группы В (В1, В2, В6), С, щелочные полоскания полости рта. Для чистки зубов рекомендуют зубные пасты "Борглицериновая", "Ягодка", содержащие растворы буры в глицерине. Съемные протезы следует обрабатывать специальными средствами для их очистки.
[youtube.player]Заеды — это просторечное название заболевания, в официальной медицине именуемого ангулитом. Его симптомы знакомы многим: крохотные болезненные трещинки в уголках губ сопровождаются раздражением, жжением, краснотой. Если недуг запустить, он перерастет в гнойничковые образования и эрозии. При отсутствии лечения и гигиенического ухода легко переходит в хроническую форму.
В чем причины появления заеды?
Вы наверняка замечали, что болезнь обостряется в зимне-весенний период. Оно и понятно, ведь именно в это время иммунитет ослаблен — сказывается сезонный авитаминоз. При сниженном иммунитете бактериям и вирусам легче атаковать человека. Патогенная микрофлора, провоцирующая появление заеды, образуется по нескольким причинам. Например, заражение через грязные руки, посуду, чужую косметику, во время поцелуя, при отсутствии гигиены рта и губ. Трещинки могут стать следствием длительной терапии антибиотиком, это тоже подрывает иммунитет.
Постоянные заеды — характерный симптом железодефицитной анемии. В этом случае требуется терапия препаратами, содержащими железо, чтобы поднять уровень гемоглобина.
Заеда образуется из-за атаки собственной микрофлоры человека, которая называется условно-патогенной — стрептококковая бактерия и грибы рода кандида. В момент снижения иммунитета, авитаминоза, микротравмы, вирусной инфекции и прочих факторов эта собственная флора начинает атаковать хозяина и вызывать воспаление.
Отличить стрептококковую заеду от кандидозной можно по внешнему виду. Стептококковая имеет вид пузырька, который затем лопается с образованием гнойных корок, кандидозная выглядит в виде красной трещины в возможным сероватым налетом по краям, который легко снимается. Иногда путают герпес на губах с бактериальной заедой. Точно определить причину в каждом случае может только специалист — педиатр, терапевт, стоматолог, дерматолог. От того, насколько верно установлена причина, зависит быстрота и качество лечения заед.
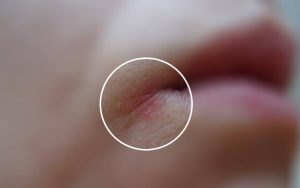
Специалисты выделяют 7 основных факторов риска:
• постоянная сухость кожи губ и периоральной зоны;
• микротравмы и корочки на губах;
• переохлаждение, длительное пребывание на улице во время ветра, частые простуды;
• наличие хронических общих заболеваний;
• недостаток витаминов и питательных веществ в пище;
• больные зубы, отсутствие коронок и зубных протезов, плохой уход за ротовой полостью, несвоевременная ее санация.
Потрескались уголки губ: что делать?
При первых неприятных симптомах заеды необходимо сразу же обработать антибактериальным и противовоспалительным средством. Можно нанести на ватку раствор Хлоргексидина или Мирамистина и аккуратно промокнуть трещинку. Дать коже высохнуть, после чего чистыми пальцами или ватной палочкой нанести противовоспалительную мазь. Стоматологи рекомендуют в таких случаях гель Холисал, мазь Виферон, витамин А и Е наружно. В случае бактериальной стрептококковой заеды используют мази с антибиотиками (эритромициновая, синтомициновая и др.), при грибковой инфекции необходимо местное лечение противогрибковыми мазями (нистатиновая).
Если заеды беспокоят с незавидной регулярностью, имеет смысл сдать дерматологический анализ — соскоб с поврежденной кожи. Также врач может назначить общий анализ крови и мочи, мазок из ротовой полости. Если причина ангулита кроется в нарушении здоровья внутренних органов, следует приготовиться принимать прописанные доктором препараты внутрь.
Наряду с этим важно пропить поливитаминный комплекс и подкорректировать рацион, исключив из него продукты-аллергены и обогатив полезной пищей. Пока трещинки не заживут, не следует готовить острые, соленые, грубые и другие раздражающие блюда. Кроме того, надо потеплее одеваться в мороз, защищать губы от обветривания, увлажнять их гигиеническими помадами и оберегаться от простудных вирусов.
Меры профилактики
Вылечив заеды, необходимо позаботиться о том, чтобы они не образовались в будущем. Предупредить рецидив помогут следующие рекомендации:
• регулярно закаливайте организм, откажитесь от курения, питайтесь здоровыми и богатыми витаминами продуктами;
• не злоупотребляйте сладостями и пищей, не несущей никакой пользы организму, а только подрывающей иммунитет;
• ежедневно ухаживайте за полостью рта, вовремя лечите кариес и протезируйте зубы;
• не допускайте обезвоживания кожи губ — используйте увлажняющие кремы и бальзамы, помады несколько раз в день;
• следите за качеством косметики, никогда не красьте губы чужим блеском или помадой;
• избегайте подолгу находиться на ветру и сквозняках;
• оберегайте область рта от микробов: не касайтесь губ грязными руками и нечистыми платками-полотенцами, не грызите ногти и кончики ручек-карандашей. Словом, избегайте контакта губ со всем, на чем могут массово сидеть микробы и вирусы.
[youtube.player]Читайте также:


