Эффективное лечение кори

Общие сведения
Корь – это вирусное заболевание, имеющее инфекционный характер и острое течение. Для болезни характерна высокая температура, которая может доходить до 40,5 °C, а также воспалительный процесс слизистых дыхательных путей и рта. Еще одним характерным признаком этой болезни является конъюнктивит и пятнисто-папулезная сыпь на коже.
Первые описания заболевания корью появились еще в далекой древности. Болезнь широко распространена в мире и сегодня, однако ею, как правило, болеют дети. Раньше корь называли также коревой краснухой, но сейчас такое обозначение не используется, чтобы не путать это заболевание с краснухой. Наиболее серьезно эта болезнь протекает у ослабленных детей. Поэтому до сегодняшнего дня в развивающихся странах корь часто становится причиной детских смертей.
Распространение
Корь является очень заразной болезнью: как свидетельствуют данные медиков, восприимчивость к вирусу приближается к 100%. Как правило, корь у детей диагностируется в возрасте от 2 до 5 лет. Намного реже заболевание поражает взрослых людей, которые не переболели корью в детстве. У новорожденных детей есть так называемый колостральный иммунитет, который ребенку достается от матерей, ранее переболевших корью. Такой иммунитет защищает малыша первые три месяца. После того, как человек переболел корью, у него формируется стойкий иммунитет, и повторно болезнь не развивается. Впрочем, подобные случаи все же документально зафиксированы на фото и описаны специалистами.
Как правило, корью дети болеют в зимне-весенний период, причем каждые 2-4 года наблюдается увеличение количества заболевших. Сегодня в странах, где проводится массовая вакцинация, корь у взрослых и детей встречается редко, или же имеют место мини-эпидемии болезни.
Возбудителем болезни является РНК-содержащий вирус семейства парамиксовирусов. Вне организма человека он очень быстро погибает вследствие воздействия разных внешних факторов. Корь передается между людьми воздушно-капельным путем. Больной человек выделяет вирус со слизью, когда чихает, кашляет.
Таким образом, источник инфекции – это заболевший корью человек. Заразным для других людей он является от двух последних дней инкубационного периода до четвертого дня недуга с высыпанием. Начиная с пятого дня высыпаний, больного уже считают незаразным.
Инфекция попадает в организм сквозь слизистые оболочки верхних дыхательных путей, а также иногда воротами служат конъюнктивы. Во время инкубационного периода в организме еще есть относительно небольшое количество вирусов, поэтому их можно нейтрализовать введением противокоревого иммуноглобулина. Именно такая мера профилактики практикуется тем, кто контактировал с больными корью до 5 дня болезни.
В организме человека вирус поражает в основном верхние отделы дыхательных путей, конъюнктиву, также незначительно страдает желудочно-кишечный тракт.
Симптомы кори

Симптомы кори у человека начинают проявляться после инкубационного периода, который продолжается примерно 1-2 недели. Медики классифицируют корь, выделяя типичную форму заболевания разных степеней тяжести, а также атипичную форму кори. Течение болезни подразделяется на три этапа, которые всегда проходят последовательно. Это три периода: катаральный; высыпания; реконвалесценции.
Начало катарального периода у больного всегда происходит остро. Пациент жалуется на проявление общего недомогания, сильную головную боль. У него нарушается сон и ухудшается аппетит. Температура тела повышается, причем, при тяжелой форме кори она может достигать 40 °С.
У взрослых больных интоксикация проявляется намного более выражено, чем у детей. Уже в первые дни болезни у человека отмечается сильный насморк со слизистыми выделениями, которые иногда переходят в слизисто-гнойные. Ребенка или взрослого пациента беспокоит постоянный сухой кашель. У детей он становится грубым, при этом наблюдается осиплость голоса, стенотическое дыхание. Кроме этого симптома ребенка беспокоит отечность век, конъюнктивит, выделяется гной. Иногда вследствие этого явления утром ребенок просыпается со слепленными веками. Больного сильно раздражает яркий свет.
Осматривая больного ребенка, врачи определяют наличие одутловатости лица, зернистость на задней стенке глотки, гиперемию слизистой оболочки ротоглотки. В то же время у взрослых больных такие симптомы кори неярко выражены, но при этом у них наблюдается лимфаденопатия, присутствуют сухие хрипы в легких и жесткое дыхание. Иногда также непродолжительное время наблюдается кашицеобразный стул.
Через 3-5 дней самочувствие больного становится немного лучше, лихорадка уменьшается. Но спустя один день интоксикация организма и катаральный синдром опять усиливается, а показатели температуры тела снова значительно увеличиваются. Именно в это время можно обнаружить кардинальный клинический признак кори – появление пятен Филатова-Коплика-Вельского на слизистой оболочке щек рядом с малыми коренными зубами. Иногда такие пятна также появляются на слизистой оболочке десен и губ. Это белые пятна, немного выступающие и при этом окруженные тонкой каймой гиперемии. Немного раньше или одновременно с этими пятнами на слизистой неба возникает коревая энантема. Это красные пятна, имеющие неправильную форму. Их размер примерно равен головке булавки. Через несколько суток они сливаются с общей гиперемированной поверхностью слизистой.
У детей длительность катарального периода составляет 3-5 дней, у взрослых больных он может достигать 8 суток.
После завершения катарального периода его сменяет период высыпания. В это время на теле больного появляется яркая пятнисто-папулезная экзантема, которая постепенно сливается. Между пятнами наблюдаются участки здоровой кожи. В первый день этого периода сыпь наблюдается за ушами, на голове под волосами. Чуть позже, в этот же день, она охватывает лицо, шею, верхнюю часть груди. На второй день сыпь переходит на верхнюю часть рук и туловище. На третьи сутки лицо начинает очищаться, но при этом сыпь появляется на ногах и дистальных отделах рук.
В процессе диагностики болезни именно нисходящую последовательность сыпи считают наиболее существенным признаком для дифференциации кори. Более обильная сыпь характерна для взрослых больных, а если болезнь протекает очень тяжело, то могут проявляться геморрагические элементы.
Во втором периоде кори катаральные явления становятся более интенсивными: отмечается сильный кашель и насморк, постоянное слезотечение, светобоязнь. Лихорадка и интоксикация ярко выражены. Если больного обследуют в этот период, то у него обнаруживаются симптомы трахеобронхита, а также умеренная артериальная гипотензия и тахикардия.
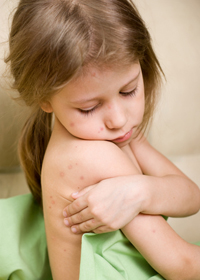
В третьем периоде — реконвалесценции (или пигментации) состояние больного становится более стабильным. Температура тела приходит в норму, состояние улучшается, катаральные проявления исчезают. Сыпь постепенно бледнеет, причем, это происходит точно в том же порядке, как и ее появление. На месте сыпи остаются пятна светло-коричневого оттенка. Примерно через неделю пигментация полностью исчезает, но на ее месте кожа может шелушиться. Такое явление в основном отмечается на лице пациента.
Встречаются также и другие варианты течения кори, если имеет место атипичная форма болезни. При митигированнаой кори, которая проявляется у тех людей, которые получили активную либо пассивную иммунизацию против болезни, или ранее уже болели ею, инкубационный период более продолжительный. Течение недуга легкое, интоксикация выражена мало, катаральный период сокращен. Отсутствуют также пятна Филатова-Коплика-Вельского. Сыпь может быть восходящей либо возникнуть по всему телу одновременно.
Еще одна атипичная форма кори — абортивная корь. Ее начало такое же, как и при типичной форме болезни. Но через 1-2 дня после начала оно прерывается. Сыпь отмечается лишь на лице и туловище, температура повышена только в день появления сыпи.
Существуют также субклинические типы кори, но их можно диагностировать только во время серологического исследования парных сывороток крови.
Диагностика кори
При кори диагноз устанавливается с учетом наличия характерных симптомов, описанных выше. Одним из определяющих факторов в процессе установления диагноза считается наличие недавнего контакта больного с человеком, у которого диагностирована корь.
В процессе диагностики проводится общий анализ крови, при котором в случае кори определяется лимфопения и нейтропения. Производится также лабораторное изучение мазков секрета, взятого из дыхательных путей. При установлении диагноза также важно определить титр вырабатываемых антител к вирусу кори.
Следует дифференцировать болезнь от скарлатины, краснухи, псевдотуберкулеза, дерматитов и других болезней, для которых характерны высыпания на коже.
Лечение кори
Заболевшего ребенка или взрослого нужно изолировать, ему рекомендовано соблюдать постельный режим. Комнату следует проветривать как можно чаще, также важно каждый день проделывать влажную уборку. Больному необходимо пить много жидкости, специальная диета при этом не требуется. Важен тщательный уход за глазами и полостью рта. Для комфорта больного его защищают от яркого света.
Практикуется симптоматическое лечение кори: применяются средства против кашля, сосудосуживающие капли в нос, парацетамол при высокой температуре. Назначаются также антигистаминные лекарственные средства. В глаза закапывается 20% раствор сульфацила-натрия.
Если у человека развивается пневмония, другие осложнения, то ему назначается курс антибиотиков. В качестве профилактической меры и в процессе лечения применяются большие дозы витамина А, витамин С.
Если у больного имеет место неосложненная форма заболевания, то ее чаще всего лечат в домашних условиях. В стационаре пребывают больные, у которых отмечаются тяжелые формы кори и осложнения болезни. Также госпитализируют больных по эпидемиологическим показаниям.
Если диагностирован коревой энцефалит, больному назначаются большие дозы преднизолона и антибактериальные медикаментозные средства.

Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами такое заболевание, как – корь, а также ее симптомы, фото, причины, периоды развития, диагностику, лечение, профилактику и другие вопросы, связанные с этим заболеванием. Итак…
Что такое корь?
Корь (лат. morbilli) – острое инфекционное заболевание вирусной природы, характеризующееся сыпью, высокой температурой тела, воспалением ротоглотки и покраснением глаз.
Корь — заразное заболевание, с практически 100% восприимчивостью организма к инфекции, основной причиной которой является попадание в организм вируса кори. Механизм передачи инфекции – воздушно-капельный, через чиханье, кашель, разговор на близком расстоянии, использование одной посуды с носителем инфекции. Иногда инфицирование происходит от беременной женщины к плоду.
В большинстве случаев, вирус кори поражает детский организм, поэтому корь у детей встречается чаще всего. Корь у взрослых также встречается, однако в основном только у лиц с патологией иммунной системы или у тех, которые не болели ней в детском возрасте, т.к. после этого заболевания, организмом вырабатывается стойкость иммунитета к данному типу вируса. Если будущая мама однажды переболела корью, стойкость к данному вирусу передается и к новорожденному младенцу, но только на 3 месяца после рождения. Далее иммунная система меняется и становится восприимчивой к вирусу кори.
Острое течение кори может привести к летальному исходу ребенка, поэтому ее относят к группе смертельно-опасных заболеваний. Среди других осложнений кори можно отметить инфекционные заболевания дыхательных путей, желудочно-кишечного тракта и мозговых оболочек.
Возбудитель кори – вирус кори, являющийся РНК-вирусом рода морбилливирусов, семейства парамиксовирусов.
Источник инфекции – больной корью человек, который заразен за 6 и менее дней до появления на нем сыпи, а также в первые 4 дня после появления сыпи, после чего больной считается незаразным.
Путь передачи кори:
- воздушно-капельный, который подразумевает под собой перенос инфекции через слизь, выделяемую при чиханье, кашле, разговоре на близком расстоянии. Помните, частым инструментом распространения инфекции является закрытое, плохо-проветриваемое пространство, например – помещения в детских садах, школьные классы, офисы, общественный транспорт и т.д. Инфекция очень быстро концентрируется в воздухе, где находиться ее носитель, и если помещение не проветривать, она с легкостью достигает верхних дыхательных путей здорового человека.
- контактно-бытовой – через использование с носителем инфекции одной посуды. Не соблюдение этого простого правила безопасности часто становится причиной различных инфекционных заболеваний в школе и на работе.
- вертикальный путь – заражение плода происходит инфицированной беременной женщиной.
Вирус погибает при кипячении, обработке дезинфицирующими средствами, облучении. При комнатной температуре его активность сохраняется не более 2 суток, при низких температурах -15-20 °С – несколько недель.
Инкубационный период кори в среднем составляет 7-14 дней, после чего появляются первые признаки заболевания. Если в период инкубации, но не позднее 5 суток после контакта с больным, ввести противокоревой иммуноглобулин, распространение инфекции, как и развитие кори нейтрализуется.
Изначально, инфекция попадает в носовую и ротовую полость, а также глотку, где за счет благотворной для инфекции среды (тепло и влага), она начинает активно размножаться. Далее происходит накопление вируса в эпителиальных клетках и регионарных лимфатических узлах, после чего он проникает в кровеносные сосуды и распространяется по всему телу. Органами-мишенями для коревой инфекции, где она после переноса оседает прежде всего являются – миндалины, лимфатические узлы, бронхи, легкие, печень, кишечник, селезенка, головной мозг и миелоидная ткань костного мозга. В местах накопления вируса образовываются многоядерные гигантские клетки, инфекция повторно накапливается в клетках макрофагальной системы.
Развитие кори в классическом виде (типичная форма) происходит в 3 стадии (периода) – катаральная, высыпания и реконвалесценции.
1 стадия кори (катаральный период) проявляется после периода инкубации вируса и характеризуется острым началом. Первыми признаками кори являются общее недомогание, слабость, головные боли, покраснение глаз (конъюнктивит), потеря аппетита. Также повышается температура тела, которая в тяжелых случаях достигает 39-40 °С. Далее появляется обильный насморк, при котором могут присутствовать даже гнойные выделения, сухой кашель, осиплость голоса, стенотическое дыхание (в некоторых случаях), светобоязнь, гиперемия и зернистость слизистых ротовой полости и глотки, зернистость задней стенки глотки.
Корь у взрослых характеризуется более выраженными признаками интоксикации организма, увеличением лимфатических узлов, преимущественно шейных (лимфаденопатия), хрипами в легких при дыхании.
Одним из основных признаков катарального периода также является пятна Филатова-Коплика-Вельского, представляющие собой белые, слегка выступающие уплотнения, с красными каемками, расположенные на слизистых оболочках ротовой полости, чаще – на щеках напротив малых коренных зубов, реже – губах и деснах. До этих пятен, или вовремя с ними, на нёбе появляется коревая энантема – небольшие красные пятна, которые спустя пару суток сливаются с общей гиперемией слизистых ротоглотки.
Длительность катарального периода кори составляет 3-5 суток, у взрослых – до 8 суток.
2 стадия кори (период высыпания) – характеризуется максимальной концентрацией коревого вируса в крови и появлением яркой пятнисто-папулёзной экзантемы, которая по мере развития увеличивается, захватывая здоровые участки кожного покрова. В начале сыпь появляется на голове – за ушами и волосистой части, после, обычно на вторые сутки, покрывает верхнюю часть туловища человека и руки, на третий день экзантема появляется на нижней части человека и ногах, в это же время, сыпь на голове начинает бледнеть.

Сыпь при кори у взрослых обычно сильнее, нежели у детей, иногда с появлением геморрагических элементов.
Период высыпания сопровождается усилением симптоматики кори катарального периода, а также появлением приступов тахикардии, артериальной гипотензии (пониженное артериальное давление)
После первых 4-5 дней сыпи, иммунитетом вырабатываются антитела, которые нейтрализуют вирус, однако патологический процесс развития болезни продолжается.
3 стадия кори (период пигментации) обычно наступает на 4-5 день после сыпи – характеризуется снижением признаков кори, улучшением самочувствия больного, понижением температуры тела, что происходит за счет выработки иммунитетом антител, которые нейтрализуют коревой вирус.
Сыпь по телу, опять же, начиная с головы и до нижней части тела, начинает бледнеть, превращаясь в светло-коричневые пятна, которые в свою очередь, дней через 7 исчезают. На их месте, преимущественно на лице, появляется отрубевидное шелушение кожи.
Иммунитет после борьбы с инфекцией ослабевает, и в последующие недели, а иногда и месяцы медленно восстанавливается. Организм во время восстановления является уязвимым для других видов инфекции, особенно бактериальной природы, и патогенным факторам.
После борьбы с корью вырабатывается стойкие иммунитет к этому типу инфекции, поэтому повторное заболевание корью маловероятно.
Корь является одной из частых причин смерти детей, возрастом до 5 лет. Статисты отмечают, что по состоянию на 2011 год, корь забрала жизни у 158 000 человек, причем большая часть была детьми.
Всемирная организация здравоохранения (ВОЗ) разработала план по борьбе с корью, который основывается на вакцинации населения. ВОЗ отмечают, что количество смертей с 2000 по 2014 года, при использовании вакцинации детей, снизилось на 79%.
О случаях эпидемии кори, по состоянию на 2017 год нигде не отмечено. В некоторых странах иногда происходят вспышки мини-эпидемий.
Обострения же обычно проявляются в осенне-зимне-весенний период (ноябрь-май), когда организм подвержен переохлаждению и гиповитаминозам, причем распространенность заболевания имеет свою цикличность – подъем каждые 2-4 года.
МКБ-10: B05;
МКБ-9: 055.
Корь – симптомы

Инкубационный период кори длится около 7-14 дней (в среднем), после чего появляются первые признаки болезни.
- Общее недомогание, слабость, повышенная утомляемость;
- Повышение температуры тела до 39 °С и выше;
- Насморк с обильными, иногда гнойными выделениями;
- Сухой кашель, у детей – лающий;
- Головные боли, светобоязнь;
- Конъюнктивит (резь в глазах и их покраснение, повышенная слезоточивость);
- Отсутствие аппетита.
- Сыпь по всему телу, распространяющаяся начиная с головы, после опускающаяся до нижней части тела и ног;
- Белые (как скопление манной крупы) и красные пятна в ротоглотке;
- Высокая температура тела;
- Кашель, осиплость голоса, иногда хрипы при дыхании;
- Конъюнктивит, светобоязнь;
- Опухлость лица;
- Общее недомогание, слабость;
- Отсутствие аппетита.
Важно! Симптомы кори у взрослых обычно более выражены, нежели у детей!

Среди осложнений кори можно выделить:
Причины кори

Возбудитель кори – вирус кори (англ. Measles morbillivirus, ранее Measles virus), являющийся РНК-вирусом рода морбилливирусов (Morbillivirus), семейства парамиксовирусов (Paramyxoviridae).
Метод передачи инфекции – воздушно-капельный, контактно-бытовой и вертикальный (от беременной к плоду) пути.
Восприимчивость человека к вирусу достигает практически 100%.
Классификация кори
Классификация кори производиться следующим образом…
Типичная форма:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Атипичная форма:
- Абортивная корь – начинается остро, с такой же симптоматикой, как и типичная форма кори, однако через пару дней признаки болезни исчезают, при этом сыпь распространяется только на верхнюю часть тела.
- Митигированная корь – появляется у лиц с пассивным или активным иммунитетом по отношению к вирусу, и характеризуется более длительным инкубационным периодом, слабовыраженной симптоматикой, одновременным высыпанием по всему телу, минимальными признаками интоксикации организма;
- Стертая;
- Бессимптомная.
- Легкая форма;
- Средняя форма;
- Тяжелая форма;
- Гладкое течение;
- Течение с осложнениями.
Диагностика кори
Диагностика кори включает в себя следующие методы обследования:
Дополнительными методами обследования могут быть:
- Ларингоскопия;
- Рентгенография (рентген);
- Исследование мокроты на предмет ее чувствительности к антибиотикам.
Анализ на корь берется из крови, носоглоточных смывов, мочи и секрета конъюнктив.

Лечение кори

Как лечить корь? Лечение кори на данный момент направлено на подавление симптомов и укрепление иммунной системы. Специфического лекарства против вируса кори пока что нет (по состоянию на 05.2017 г). На этапе тестирования, против вируса кори показал свою эффективность рибавирин, однако его на данный момент в лечении против этого заболевания не используют. Также, некоторые специалисты для лечения кори применяют препараты на основе интерферона.
Лечение кори включает в себя следующие пункты:
- Постельный режим;
- Симптоматическое лечение;
- Дезинтоксикационная терапия, обильное питье;
- Укрепление иммунной системы;
Не осложненная форма кори лечится в домашних условиях, осложненная – в стационаре.
Постельный режим при тяжелых инфекционных заболеваниях направлен на аккумулирование организмом сил, необходимых для борьбы с инфекцией. Кроме того, больного необходимо изолировать от других людей, которые не болели ранее корью, поэтому при первых признаках кори, ребенка нужно удержать от похода в детский сад или школу, взрослому нужно воздержаться от похода на работу.
В помещении, где находится больной нужно немного притушить свет.
Важно! Перед применением лекарственных препаратов, обязательно проконсультируйтесь с лечащим врачом. Помните, лекарственные препараты имеют ряд побочных эффектов, поэтом заниматься самолечением крайней не рекомендуется!
Детям, вместо лекарственных препаратов лучше применять холодные компрессы на лоб, шею, запястья и подмышки.
Важно! Муколитические средства давать детям, возрастом до 2х лет запрещено!
Для полоскания ротоглотки применяют отвар из ромашки аптечной, или же раствор хлоргексидина.
При покраснении глаз, назначается их промывание крепким чаем.
Антибиотики. При сопутствующем инфицировании организма бактериальной инфекцией, назначается курс антибактериальных препаратов (антибиотиков). Антибиотики назначаются на основе диагностики и зависят от конкретного вида бактерий.
Вирусная и бактериальная инфекция, а также продукты их жизнедеятельности, накапливаясь в организме вызывает симптомы интоксикации (отравления) организма, которая проявляется в виде тошноты, приступов рвоты, отсутствия аппетита, повышенной температуры тела и других проявлений.
Для выведения токсинов из организма применяется дезинтоксикационная терапия, которая включает в себя:
Для укрепления иммунитета назначается дополнительные дозы витаминов, особенно при кори показана большая доза витамина А (ретинол), которая минимизирует риск смертности, а также повышенную дозу витамина С (аскорбиновая кислота).
Последствия кори
Последствия кори могут быть весьма неожиданными. Так, например, некоторые медицинские работники считают, что вирус кори может спровоцировать в будущем развитие таких болезней, как – красная волчанка, ревматоидный артрит, рассеянный склероз, системная склеродермия, энцефалит и другие.
Народные средства против кори

Важно! Перед применением народных средств против кори обязательно проконсультируйтесь с лечащим врачом!
Липа. Засыпьте в термос 2 ст. ложки цветков липы и залейте их 500 мл воды. Дайте средству настояться около 3 часов, процедите и принимайте настой в течение дня, несколько раз.
Малина. 2 ст. ложки малины залейте стаканом кипятка, дайте средству настояться около 1 часа, укутав теплой тканью. Пить настой нужно по 1 стакану, 3 раза в день.
Калина. 1 ст. ложку калины засыпьте в термос и залейте ее стаканом кипятка. Дайте средству настояться около 5 часов и принимайте его 3-4 раза в день, за 20 минут до приема пищи.
Ромашки и шалфей. 2 ст. ложки сбора из ромашки и шалфея залейте стаканом кипятка, накройте средство и дайте ему настояться около 1 часа, после процедите. Применять настой нужно для полоскания горла, 2-3 раза в сутки.
Отруби. При шелушении кожи благотворно на нее воздействует принятие ванны с отваром из отрубей. Только температура воды должна быть не ниже 35 °С.
Шиповник. 2 ст. ложки плодов шиповника залейте 500 мл воды, вскипятите средство, после дайте ему настояться около 2 часов. Пить нужно по половине стакана 2 раза в день. Шиповник отлично укрепляет иммунитет, т.к. это один из продуктов, который содержит в себе максимальное количество витамина С.
Профилактика кори

Профилактика кори включает в себя следующие превентивные мероприятия:
К какому врачу обратится при кори?

Корь – видео
Причины возникновения кори
Корь - вирусное заболевание, характеризующееся острым началом с продромальной лихорадкой, катаральным и интоксикационным синдромами, этапной макулопапулезной экзантемой и патогномоничной энантемой (пятна Коплика).
Заболевание известно со времен глубокой древности. Его подробное клиническое описание сделали арабский врач Разес (IX в.), англичане Т. Сиденгам и Р. Мортон (XVII в.). С XVIII в. корь рассматривают как самостоятельную нозологию. Была доказана ее вирусная этиология (1911 год), выделен возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954 год). В течение XX в. наблюдалось в среднем около 3-4 млн. случаев кори в год. Она и до сих пор является одной из ведущих причин смерти среди детей раннего возраста в мире, несмотря на наличие достаточно безопасной и эффективной вакцины.
Возбудитель заболевания - вирус кори, принадлежащий к роду Morbillivirus, семьи Paramyxoviridae. Вирус кори, кроме типичной острой формы, вызывает такое тяжелое заболевание, как подострый склерозирующий панэнцефалит. Его возбудителем считается персистивный, резистентный к иммунной защите макроорганизма вирус кори, который испытывает дальнейшие мутации. Подострый склерозирующий панэнцефалит происходит у одного из 100 тыс. больных коровой инфекцией. В отличие от вируса гриппа вирус кори не имеет животного резервуара и представлен только одним серотипом РНК-содержащего вируса кори. ВОЗ сейчас признает 23 генотипа вируса кори, которые распространены в различных географических регионах.
Вирус проявляет гемагглютинирующую и гемолизирующую активность; активность нейраминидазы отсутствует, в отличие от других парамиксовирусов. Культивируется на клетках почек человека и обезьян. Получены аттенуированные штаммы этого вируса, которые используют в живой противокоревой вакцине. Вирус малоустойчив к окружающей среде - он быстро инактивируется под воздействием солнечного света, при нагревании до 50 °С, под действием дезинфицирующих средств. Вирус кори остается вирулентным в воздухе в течение 1 часа после выделения в окружающую среду от больного. При комнатной температуре сохраняет активность около 1-2 суток, при низкой температуре - в течение нескольких недель.
Единственный источник инфекции - больной человек. Механизм передачи - воздушно-капельный. Причина возникновения кори заключается в том, что возбудитель попадает в организм через верхние дыхательные пути или конъюнктивы. В Северном полушарии заболеваемость имеет тенденцию к росту в зимний период. В тропических регионах она более постоянна. В довакцинную эпоху максимальное количество случаев заболевания было отмечено в возрасте 5-9 лет, до 20-летнего возраста более 90% имели антитела к вирусу. С внедрением прививок заболеваемость стала распространяться среди подростков и взрослых в странах с эффективной прививочной программой. В большинстве экономически неразвитых стран эпидемическая ситуация заболеваемости корью остается нестабильной и сегодня. Естественная восприимчивость людей очень высокая, постинфекционный иммунитет обычно сохраняется в течение жизни. Повторные заболевания корью казуистические.

Входными воротами для вируса кори является эпителий носовой части горла или конъюнктив. Через 2-3 дня после инвазии и репликации вируса в эпителии и регионарных лимфатических узлах происходит первичная виремия с последующим распространением инфекции в СМФ. Существует и вторая волна виремии, что происходит через 5-7 дней после первичного инфицирования. Вирус кори размножается также в коже, почках и мочевом пузыре. Пятна Коллика и коревая экзантема, предполагается, становятся результатом реакции гиперчувствительности замедленного типа. Коревая пневмония обычно имеет интерстициальный характер. Эпителий дыхательных путей некротизируется, что приводит к присоединению вторичной бактериальной инфекции. Патологические изменения в роковых случаях кори обычно обусловлены комбинированным влиянием вирусной и вторичной бактериальной инфекции. С 3-го дня сыпи виремия резко снижается, а с 4-го дня вирус в крови, как правило, отсутствует; с этого времени начинают проявлять вируснейтрализирующие антитела. При коревой инфекции наблюдается значительное нарушение клеточного иммунитета. Возможность формирования стерильного пожизненного иммунитета, несмотря на временную иммуносупрессию, называется "иммунологический парадокс кори". Современные теории свидетельствуют в пользу аутоиммунных реакций как возможной причины возникновения в разные сроки поражений ЦНС (острый и подострый коревой панэнцефалит, подострый склерозирующей панэнцефалит).
Согласно международной классификации болезней выделяют следующие клинические формы:
- корь, осложненная энцефалитом,
- корь, осложненная менингитом,
- корь, осложненная пневмонией,
- корь, осложненная средним отитом,
- корь с кишечными осложнениями,
- корь с другими осложнениями
- корь без осложнений.
В клинической классификации различают типичный и атипичный варианты течения кори. Типичный вариант имеет обычные степени тяжести: легкий, средний и тяжелый:
- легкое течение типичной кори характеризует удовлетворительным состоянием больного, температура тела повышена максимум до 38,5 °С, сыпь невыраженная, необильная, пятнисто-папулезного характера, со слабо выраженной тенденцией к слиянию и бледной пигментацией;
- в случае среднетяжелого течения заболевания синдром интоксикации выражен, самочувствие больного значительно нарушено; отмечают редкую рвоту, снижение аппетита, температура тела повышается до 39,5 °С; сыпь обильная, яркая, с большим количеством папулезных элементов, склонная к слиянию;
- тяжелое течение проявляется значительным синдромом интоксикации, частыми судорогами, расстройствами сознания, обильной рвотой, повышением температуры тела более 39,5 °С; наблюдают значительные геморрагические проявления.
Этапы классической коревой инфекции можно разделить на следующие клинические периоды:
- инкубационный,
- продромальный (катаральный),
- период сыпи,
- восстановление.
Инкубационный период заболевания корью длится от 8 до 17 дней. Однако при условии получения постконтактной профилактики иммуноглобулином или плазмой крови инкубационный период кори обычно удлиняется до 21 суток.
Продромальный период обычно длится 2-3 дня, но иногда может растягиваться до 8 дней. Продромальный период характеризуется появлением лихорадки, общеинтоксикационных проявлений, конъюнктивита, насморка, кашля. Конъюнктивит может сопровождаться слезотечением или светобоязнью. Одновременное наличие у больного кашля, насморка и конъюнктивита составляет коревую триаду Стимсона. Лихорадка иногда может быть очень высокой, до 40 °С и более. Патогномоничным симптомом в продромальный период считается появление энантемы, известной как пятна Коплика. Эти пятна появляются за 48 часов до появления типичной экзантемы; у взрослых их можно обнаружить до 2-го дня периода сыпи. Пятна Коплика представляют собой беловато-сероватые элементы размером от 1 до 3 мм, окруженные гиперемированной каймой и расположенные на слизистой оболочке ротовой полости напротив коренных зубов, хотя могут распространяться и на другие отделы слизистой оболочки и на нёбе, их описывают как "щепотки соли на красном фоне". Пятна со временем могут сливаться и обычно существуют от 12 до 72 часов. Кроме того, на мягком и твердом небе может появляться еще и неспецифическая энантема в виде безболезненных пурпурных пятен. Пятна Коплика и неспецифическая энантема представляют собой фокусы дегенерации, некроза и ороговения эпителия. Иногда в продромальный период на коже может возникнуть непродолжительная розоватая крапчатая скарлатиноподобная или пятнистая сыпь (так называемый раш-сыпь). У пациентов с тяжелой формой кори развиваются генерализованная лимфаденопатия и спленомегалия.
В период сыпи наблюдают очередное повышение температуры тела до 39-40 °С, состояние больного значительно ухудшается. Этот период характеризуется усилением насморка, кашля, трахеобронхитом; таких больных беспокоит светобоязнь и слезотечение. Тахикардия и гипотензия выражены умеренно. Со стороны ЦНС отмечают вялость, сонливость, отказ от еды, в тяжелых случаях развиваются бред и галлюцинации. Может появляться умеренная диарея. У взрослых в первые дни сыпи могут сохраняться пятна Коплика. Коревая экзантема характеризуется этапностью сыпи: в 1-й день элементы сыпи появляются за ушами, на волосистой части головы, в тот же день они возникают на лице и шее, верхней части грудной клетки. На 2-й день высыпания появляются на туловище, руках и бедрах, на 3-й день распространяются на голени и стопы, а на лице начинают бледнеть. Наиболее густо элементы сыпи расположены на лице, шее и верхней части туловища; состоят из пятен и папул неправильной формы (макулопапулезная сыпь), диаметр папул, как правило, составляет более 10 мм. Элементы сыпи склонны к слиянию, образуя сложные фигуры с фестончатыми краями. Однако даже при самой густой экзантеме можно выявить участки полностью нормальной кожи. В тяжелых случаях на фоне коревой экзантемы заметны кровоизлияния (петехии).
Любые масштабы и степень слияния сыпи коррелируют с тяжестью заболевания. Обычно сыпь не распространяется на ладони и подошвы. Нисходящая последовательность сыпи характерна для кори и служит очень важным дифференциально-диагностическим признаком. У взрослых сыпь бывает обильнее, чем у детей. Клиническое улучшение обычно наступает в течение 48 часов после появления сыпи на коже. К 5-му дню с появления сыпи все ее элементы или исчезают, или замещаются пигментацией, а затем появляется отрубевидное шелушение. Пигментация сохраняется 1-1,5 недели.
В период реконвалесценции характерными симптомами являются выраженная астения, повышенная утомляемость, раздражительность, сонливость, снижение сопротивляемости к воздействию бактериальной флоры вследствие состояния анергии. Кашель может сохраняться в течение 1-2 недели после исчезновения сыпи. Поскольку коревая инфекция может вызывать кратковременную иммуносупрессию в связи с угнетением Т-клеточного ответа, у больных могут активизироваться латентные инфекции, в частности туберкулез. Следует отметить, что даже у иммунокомпетентных лиц старше 20 лет, течение кори в целом тяжелее, чем у детей. Он характеризуется поздним появлением кожной сыпи, меньшей выраженностью катаральных симптомов, геморрагических проявлений; нередко возникают боли в животе и понос, развиваются пневмония, другие микробные суперинфекции. Прогноз течения может быть серьезным в условиях дефицита питания и наличии иммунодефицита.
Митигированная корь развивается после пассивной иммунизации иммуноглобулином или после введения в инкубационный период препаратов крови, плазмы, криопреципитата, а также (очень редко) после активной иммунизации против кори. Этот вариант отличается от классического варианта длительным инкубационным периодом, и слабовыраженным интоксикационным синдромом или его отсутствием вообще, сокращенным катарального периода. Пятна Коплика чаще всего отсутствуют. Сыпь часто сохраняет типичный вид, но при этом этапность отсутствует: она может возникнуть одновременно по всей поверхности туловища и конечностей или иметь восходящую последовательность.
Отличием экзантемы при атипичной кори также является наличие компонентов крапивницы, которые обычно возникают сначала на косточках и запястьях. Следует подчеркнуть, несмотря на легкость течения заболевания, пациенты с митигированным вариантом остаются опасным источником коревой инфекции.
Абортивная корь начинается вроде типично, но прекращается через 1-2 дня после появления сыпи, которая локализуется на лице и туловище. Повышение температуры тела наблюдают обычно только в 1-й день сыпи. Также встречаются субклинические варианты кори, которые можно верифицировать только при серологическом исследовании парных сывороток крови.
Как лечить корь?
Лечение кори предполагает госпитализацию лишь при тяжелом её течении или при возникновении осложнений. Чтобы избежать и того, и другого необходимо обратиться за помощью к профессиональному медику, под руководством которого и будет проводиться терапия.
Назначают полный покой. Длительность постельного режима зависит от степени интоксикации и ее продолжительности. Целесообразен особый уход за полостью рта, конъюнктивой.
Этиотропную терапию против кори не разработано.
В случае выраженной интоксикации назначают большое количество жидкости. В первые дни периода сыпи целесообразна парентеральная детоксикация солевыми и глюкозными растворами. Также назначают антигистаминные, отхаркивающие препараты. В случае тяжелой лихорадки применяют нестероидные противовоспалительные препараты (НПВП) - парацетамол, анальгин. Существуют данные о положительном эффекте интерферона в случае назначения его в ранние сроки взрослым больным.
Антибиотики при типичном течении не назначают, они могут быть уместны при осложненном бактериальной инфекцией течение кори.
Изоляция больных необходима с начала продромального периода до 4-х суток после появления сыпи.
С какими заболеваниями может быть связано
Корь справедливо признана вирусным заболеванием, часто оказывающимся фоном для развития бактериальных инфекций и связанных с этим осложнений. У 20% больных корью развиваются такие осложнения:
- средний отит,
- бронхит,
- ларингит и/или ложный круп,
- пневмонии,
- тяжелая форма энцефалита (развивается примерно у одного из 1000 больных корью). Смертность достигает 40% или у больного остаются тяжелые неврологические последствия;
Отдельную категорию осложнений образуют осложнения беременности - преждевременные роды, внутриутробное инфицирование плода и развитие врожденных аномалий; различной степени бронхиты и пневмонии, послеродовые септические заболевания у матерей.
Лечение кори в домашних условиях
Лечение кори обычно проводится в домашних условиях, однако уместно абсолютное следование врачебным назначениям. Еще одним немаловажным моментом оказывается необходимость введения карантина - с 9-го дня по 21-й день от начала контакта.
Длительность постельного режима зависит от степени интоксикации и ее продолжительности. При развитии диареи возможно применение стола № 2-4 по Певзне-ру, в других случаях специальная диета нецелесообразна.
Для активной иммунопрофилактики кори применяют живую коревую вакцину. Прививки проводят детям, не болеть корью, с 12-15- месячного возраста. Ревакдинаиию проводят так же, как и вакцинацию, однократно в 6 лет, перед школой. Ее цель - защита детей, у которых по той или иной причине иммунитет не сформировался. Взрослые, рожденные до 1957 года, считаются иммунизированными против кори. Лицам, родившимся позже, необходимо вводить не менее одной дозы вакцины при отсутствии медицинских противопоказаний, перенесенной инфекции в анамнезе или лабораторно подтвержденного иммунитета.
Какими препаратами лечить корь?
Анальгин, Парацетамол - нестероидные противовоспалительные препараты, применяемые в случае тяжелой лихорадки.
Существуют данные о положительном эффекте интерферона в случае назначения его в ранние сроки взрослым больным.
Лечение кори народными методами
Поскольку этиотропного лечения кори на сегодняшний день не разработано, акцент в лечении делается на устранение симптомов и предупреждение осложнений. В рамках симптоматического лечения допустимо использование народных средств, например, для облегчения сыпи, лихорадки, прочих симптомов. Любой рецепт лекарства требует утверждения компетентным специалистом, обсудить можно следующие рецептуры:
- 1 ч.л. сушеного корня петрушки залить стаканом кипятка, оставить настаиваться в течение 8-10 часов, а после процедить; принимать по 1 ст.л. трижды в день перед едой;
- 2 ст.л. плодов малины залить стаканом кипятка, оставить настаиваться в течение часа; принимать трижды в день по 1/3 стакана;
- 2 ст.л. цветов липы залить 3 стаканами кипятка, проварить на медленном огне 20 минут, когда остынет, процедить; выпивать за день два стакана;
- 1 ч.л. корня лекарственного алтея залить стаканом кипяченой воды, настоять около 20 минут; принимать по 1 ст.л., разбавленной в 1/3 стакане холодной воды;
- соединить в равных пропорциях траву садового чабера, ползучего тимьяна, горького истода, корень большого лопуха; 70 грамм полученного сбора залить литром воды и проварить на медленном огне около получаса, настоять еще 15 минут и процедить; принимать по 1 ч.л. в течение каждого часа;
- соединить в равных пропорциях лекарственный алтей, огуречник, вязолистый лабазник, барбарис обыкновенный; 50 грамм полученного сбора залить литром кипятка и настоять 20 минут, процедить; принимать по 50 мл отвара 4-5 раз в сутки.
Лечение кори во время беременности
В случае развития кори у беременных примерно в трети случаев, особенно в период сыпи, наступают преждевременные роды, что обусловлено кровоизлияниями в плаценту и матку. У них часто наблюдают осложнения в виде бронхита, пневмонии и послеродовых септических заболеваний. В 15% случаев возникновения кори в первые недели беременности может в дальнейшем привести к порокам развития плода; возможно его внутриутробное заражение.
К каким докторам обращаться, если у Вас корь
На основании жалоб пациента и сбора анамнеза врач может оценить клинико-эпидемиологические критерии диагностики кори:
- лихорадка, интоксикация, триада Стимсона (кашель, насморк, конъюнктивит), наличие патогномоничных симптомов (пятен Коплика) на 3-5-й день болезни;
- выраженная пятнисто-папулезная экзантема, имеющая тенденцию к слиянию на неизмененном фоне кожи, ее нисходящая этапность;
- контакт с больным корью.
В качестве специфической диагностики для подтверждения острой коревой инфекции используют серологические методы. Поскольку антитела класса ІgМ невозможно обнаружить в первые дни болезни, исследования нужно проводить начиная с 3-го дня после появления сыпи и в течение 1 месяца, чтобы избежать ложнопозитивных результатов. Для более позднего подтверждения применяют исследование парных сывороток, которое в случае кори демонстрирует превышающий 4-кратный рост титра антител класса ІgМ. Эти антитела можно обнаружить через 4 дня от начала периода сыпи, хотя в большинстве случаев их определяют примерно через неделю после ее появления. Пациенты с подострым склерозирующим панэнцефалитом имеют необычно высокие титры антител к вирусу кори в сыворотке крови и спинномозговой жидкости.
Вирус кори можно выделить из мазков носовой части горла. Для пациентов со сниженным иммунитетом и незначительным образованием антител серологическое подтверждение кори оказаться невозможным, и единственным методом становится выделение вируса из инфицированных тканей или же определение антигена методом иммунофлуоресценции (РИФ), когда производится качественное определение антигена по известному глобулину или антител по известному антигену.
В развитых странах используют также определение РНК вируса с помощью ПЦР.
Лечение других заболеваний на букву - к
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Читайте также:


