Эпидемиологический надзор при кори
Роспотребнадзор (стенд)
Корь 2019
В непривитой популяции один больной корью может заразить от 12 до 18 человек.
О ситуации по кори
По информации Европейского регионального бюро ВОЗ за период с января по декабрь 2018 г. (данные получены из стран по состоянию на 1 февраля 2019 г.) корью заразились 82 596 человек в 47 из 53 стран Региона. В 72 случаях заболевание закончилось летально.
Крайне неблагополучная ситуация по кори (наиболее высокие показатели заболеваемости) в Украине, Грузии, Албании, Черногории, Греции, Румынии, Франции.
Так, по итогам прошедшего года
Украина - 1209,25 случаев кори на 1 миллион населения,
Сербия - 579,3 на млн.,
Грузия – 563,8 случаев на млн.,
Албания - 499,6 случаев на 1 млн.,
Израиль – 345,3 случая на 1 млн.,
Черногория – 322,6 на 1 млн.,
Греция – 196,8 на млн.,
Киргизия – 164,4 на 1 млн.,
Молдова – 84 на 1 млн.,
Румыния– 55,1 на 1 млн.,
Франция – 44,7 на 1 млн. населения,
Италия - 42,5 случая кори на 1 млн. населения.
Распространению кори на территории Российской Федерации препятствует достаточный уровень популяционного иммунитета у населения к вирусам кори, поддерживаемый в результате системной плановой работы по иммунизации против кори граждан в рамках национального календаря профилактических прививок, а также широкие противоэпидемические и профилактические мероприятия, проводимые при регистрации первых случаев заболевания.
Обзор
Корь - одна из самых высокозаразных вирусных инфекций, известных человеку.
Важно понимать, что корь - это не небольшая сыпь и лихорадка, которая проходит через несколько дней. Корь – это опасное инфекционное заболевание, которое может вызвать серьезные осложнения, вплоть до летального исхода, особенно у детей младше 5 лет.
Риску заболеть корью подвергается любой человек, не имеющий иммунитета к вирусу кори (не привитой или не выработавший иммунитет).
Также в группу риска входят работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Источник инфекции – только больной корью человек.
Возбудитель кори – вирус.
Вирус кори передается воздушно-капельным путем, при чихании, кашле, во время разговора.
В случае инфицирования корью беременной, возможен трансплацентарный путь передачи.
Риск заражения корью велик даже при кратковременном общении с больным.
Обычно, все те, кто не прошел вакцинацию, при общении с больным заболевают.
Заразен заболевший с последнего дня инкубационного периода до первых 5 дней с момента появления сыпи. Заразный период может удлиниться до 10 дня с момента появления сыпи в случае развития осложнений.
Наиболее распространенные симптомы кори включают в себя:
- лихорадка (38 0 С и выше)
- общая интоксикация
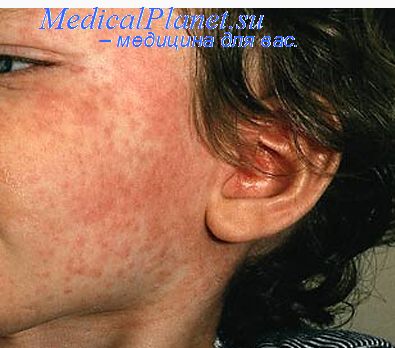
- поэтапное появление сыпи (1 день – лицо, шея; 2 день – туловище; 3 день – ноги, руки)
- кашель
- конъюнктивит
Осложнения кори:
- слепота
- энцефалит (приводящий к отеку головного мозга), происходит в 1 из 1000 случаев
- менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых)
- инфекции дыхательных путей (пневмония)
- корь может усугубить течение туберкулеза
- тяжелая диарея
- отит
Корь у беременных женщин ведет к потере плода.
1 ребенок из 300 получает осложнение кори в виде энцефалопатии.
После перенесенного заболевания формируется пожизненный иммунитет.
Профилактика кори
В Российской Федерации ведется строгая регистрация, учет и статистическое наблюдение за случаями заболевания корью.
При выявлении заболевшего корью, медицинские работники сообщают об этом, направляя экстренное извещение в территориальный орган, осуществляющий государственный санитарно – эпидемиологический надзор в течение 2 часов. По каждому случаю проводится эпидемиологическое расследование.
Также каждый случай заболевания корью регистрируются в электронной Единой международной системе индивидуального учета (CISID).
Эти важные мероприятия позволяют своевременно отреагировать и минимизировать риск распространения инфекции среди населения путем локализации очага инфекции.
О карантине
При выявлении очага инфекции в организованном коллективе (детском дошкольном, общеобразовательном, а также с круглосуточным пребыванием взрослых), контактировавшие с больным корью находятся под медицинским наблюдением в течение 21 дня. До 21 дня с момента выявления последнего заболевшего в учреждение не принимаются не привитые против кори и не болевшие корью.
Говоря о профилактике кори, следует начать с наиболее эффективной меры профилактики – вакцинопрофилактики.
Вакцинация против кори может проводиться как в плановом порядке, так и по эпидемическим показаниям.
Плановая вакцинация
В Российской Федерации иммунизация против кори проводится в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов. Прививка против кори детям проводится, как правило, одновременно с прививкой против эпидемического паротита (комплексной вакциной корь-паротит), а также против краснухи.
Плановая иммунизация детей проводится в возрасте 1 год и в 6 лет. Взрослых, не болевших корью ранее, не привитых или привитых против кори однократно, прививают в возрасте до 35 лет. До 55 лет включительно прививают взрослых, относящихся к группам риска (медицинские работники, работники образовательных организаций и пр.).
После двукратного введения вакцины, так же, как и после переболевания корью, формируется стойкий длительный иммунитет к этой инфекции.
Вакцина против кори эффективна и безопасна.
Иммунизация по эпидемическим показаниям
Проводится лицам, имевшим контакт с больным корью (при подозрении на заболевание), не болевшим корью ранее, не привитым, привитым однократно - без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в первые 72 часа с момента контакта с больным.
Детям, имевшим контакт с заболевшим корью, которые не могут быть привиты против кори по той или иной причине (не достигшим прививочного возраста, не получившим прививки в связи с медицинскими противопоказаниями или отказом родителей от прививок), не позднее 5-го дня с момента контакта с больным вводится нормальный иммуноглобулин человека.
Детям и взрослым, получившим вакцинацию в полном объеме, в сыворотке крови которых не обнаружены антитела в достаточном количестве, проводится повторная вакцинация.
В связи со слабой реактогенностью коревой вакцины, поствакцинальные осложнения возникают крайне редко.
Преимущество вакцинации заключается в том, что люди, которые получают правильные дозы, никогда не заболеют корью, даже если они заражены.
Если не известен вакцинальный статус?
Показателем наличия иммунитета к кори является присутствие в крови специфических иммуноглобулинов класса G (IgG).
При лабораторно-подтвержденном нормальном титре антител вакцинация не проводится.
Если титр антител ниже нормы, или вообще отсутствует – проводится вакцинация.
Особое внимание уделяется выявлению не привитых и не болевших среди труднодоступных слоев населения (мигрантов, беженцев, кочующих групп населения).
Для эффективной защиты населения от кори, охват прививками против кори должен составлять не менее 95%, т.е. 95% населения должно быть вакцинировано и ревакцинировано.
В соответствии с научными предпосылками и практическими возможностями борьба с корью должна осуществляться в три этапа: первый - предотвращение вспышек инфекции и летальных исходов болезни, второй - стойкое обеспечение спорадического уровня заболеваемости, третий - составление программы ликвидации инфекции (эрадикация возбудителя).
Уже имеются все научные предпосылки для решения задач первого этапа. Успешное решение задач борьбы с любой инфекцией в масштабах всей страны возможно только в условиях осуществления единой системы эпидемиологического надзора.
Целью национальной программы эпидемиологического надзора за корью является снижение заболеваемости во всех субъектах России до спорадического уровня путем недопущения вспышек инфекции, а также уменьшения тяжести заболевания, частоты осложнений и предотвращения летальных исходов болезни.
Эпидемиологический надзор за корью основан на эпидемиологическом наблюдении за факторами риска, определяющими интенсивность эпидемического процесса. Факторы риска при кори определяются: 1) фактической заболеваемостью с оценкой полноты выявления пациентов и эффективности диагностики, клинической симптоматики, прививочного анамнеза больных, распределения инфекции во времени, по территориям, по возрастным группам и контингентам населения; 2) фактической восприимчивостью к кори различных групп населения на разных территориях страны, определяемой с помощью количественных иммунологических тестов.
По распространенности этих факторов определяют контингента повышенного риска заболевания; такими контингентами являются группы населения на каждой конкретной территории, среди которых в настоящее время отмечаются наибольший уровень заболеваемости и наименьшая иммунная прослойка (защищенность).
В соответствии со спецификой факторов риска, свойственных коревой инфекции, эпидемиологический надзор включает 6 взаимосвязанных компонентов, осуществляемых планово и экстренно (в эпидемических очагах): 1) эпидемиологическое наблюдение; 2) иммунологический контроль; 3) клиническое наблюдение; 4) эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности мероприятий); 5) разработку рекомендаций по совершенствованию профилактических и противоэпидемических мероприятий.
Иммунологический контроль - это комплексное иммунологическое обследование различных возрастных и профессиональных групп населения, предусматривающее решение многообразных задач эпидемиологического надзора. Иммунологический контроль позволяет оценить фактическую привитость и защищенность детей против кори, уровни индивидуального и коллективного иммунитета, эффективность плановой и экстренной иммунопрофилактики, интенсивность эпидемического процесса, качество диагностики и полноту выявления больных.
Результаты иммунологического контроля позволяют обосновать меры по совершенствованию календаря профилактических прививок и экстренной коррекции иммунной прослойки. Плановый иммунологический контроль включает обследование организованных и неорганизованных детей каждого года жизни, а также взрослых (по 100 сывороток крови на каждый год жизни детей и каждую возрастную группу взрослых раздельно в городах и сельской местности). Экстренный иммунологический контроль проводится в очагах кори. Его объем зависит от размеров очага и определяется эпидемиологом. Все выявленные серонегативные к кори лица подлежат немедленной иммунизации.
Иммунологический контроль является неотъемлемой составной частью эпидемиологического надзора за инфекциями, управляемыми средствами специфической профилактики. Это целиком и полностью относится и к эпидемиологическому надзору за коревой инфекцией. Чем больших успехов в борьбе с корью удается добиться, т.е. чем ниже будет уровень заболеваемости, тем более важную роль и значение будет приобретать иммунологический контроль, особенно на этапе ликвидации этой инфекции.
Клиническое наблюдение осуществляется с целью раннего и полного активного выявления больных. Это особенно важно при заносе кори в детские коллективы, в которых регистрируются случаи заболевания среди привитых, клиническое течение которых без манифестно выраженных патогномоничных симптомов представляет известные трудности для дифференциальной диагностики.
Эпидемиологический анализ и эпидемиологическая диагностика (включая контроль фактической эффективности проводимых мероприятий) необходимы для прогнозирования тенденций эпидемического процесса и разработки эффективных мер борьбы с инфекциями.
Эпидемиологический анализ должен включать оценку следующих мероприятий: организация прививочной работы, своевременность, полнота охвата населения иммунопрофилактикой, обоснованность медицинских противопоказаний к прививкам, эффективность консультативно-прививочной помощи; фактическая привитость населения в се соответствие данным прививочной документации, фактическая защищенность населения; распространенность заболеваемости во времени, по территориям (в городской и сельской местности) и по возрастным группам населения, по детским учреждениям и т. п.; сроки диагностики и изоляции больных, клинические формы болезни, частота осложнений и летальных исходов; сроки и обоснованность проведенных противоэпидемических мероприятий, сроки ликвидации очагов с групповыми заболеваниями, доля вспышечной заболеваемости.
Эпидемиологический анализ должен составлять важнейший раздел работы эпидемиологов, однако до настоящего времени ему не уделяется достаточного внимания. Так, по данным С. С. Спотаренко и соавт. (1982), эпидемиологи сельских районных санэпидстанций уделяют эпидемиологическому анализу лишь 0,58-1,76% своего рабочего времени.
Основными критериями эффективности использования результатов эпиднадзора являются снижение заболеваемости, очаговости, летальности в сочетании с повышением качества проведения профилактических и противоэпидемических мероприятий.

Алгоритм действия медицинского работника при выявлении больного с подозрением на заболевание корью, краснухой и эпидемическим паротитом.
Составлен на основании Санитарно-эпидемиологических правил СП 3.1.2952-11 ПРОФИЛАКТИКА КОРИ, КРАСНУХИ, ЭПИДЕМИЧЕСКОГО ПАРОТИТА
Корь, краснуха, эпидемический паротит относятся к острым инфекционным вирусным заболеваниям преимущественно с воздушно-капельным путем передачи.
Корь в типичной манифестной форме характеризуется совокупностью следующих клинических проявлений:
- кашель и/или насморк, конъюнктивит;
- общая интоксикация, температура 38оС и выше;
- поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 - 5 дня болезни (1 день - лицо, шея; 2 день - туловище; 3 день - ноги, руки) и пигментация.
Краснуха в типичной манифестной форме характеризуется всеми перечисленными ниже проявлениями:
- непродолжительная мелкая пятнисто-папулезная сыпь, преимущественно на разгибательных поверхностях конечностей, спине и ягодицах;
- незначительный подъем температуры;
- лимфоаденопатия, увеличение задне-шейных лимфоузлов;
Врожденная краснушная инфекция (далее - ВКИ) возникает при внутриутробном инфицировании плода вирусом краснухи, которое может приводить к выкидышу, внутриутробной смерти или рождению ребенка с синдромом врожденной краснухи.
Синдром врожденной краснухи (далее - СВК) является одним из возможных исходов внутриутробного заражения вирусом краснухи, особенно в первом триместре беременности. Врожденные дефекты, ассоциированные с СВК, включают заболевания сердца, поражения глаз (катаракта, снижение остроты зрения, нистагм, косоглазие, микрофтальмия или врожденная глаукома), снижение слуха, отдаленные задержки умственного развития.
Эпидемический паротит характеризуется общей интоксикацией (слабость, недомогание, лихорадка) и одним или несколькими из следующих синдромов и симптомов:
- болезненное увеличение (распухание) одной или нескольких слюнных желез (одностороннее или двустороннее) - паротит;
- резкие боли в эпигастральной области, тошнота, многократная рвота, напряжение мышц живота, симптомы раздражения брюшины – панкреатит;
- у мужчин - сильные боли в области мошонки (чаще с одной стороны), иррадиирующие в нижние отделы живота, увеличение размеров яичка - орхит;
- у женщин - болезненность в подвздошной области (чаще с одной стороны) – оофорит;
- лихорадка до 39оС и выше, озноб, сильная головная боль, рвота, ригидность затылочных мышц, симптом Кернига и/или симптом Брудзинского – серозный менингит.
Окончательный диагноз кори, краснухи и эпидемического паротита устанавливается на основании клинических данных при наличии лабораторного подтверждения диагноза (обязательного для кори и краснухи) и/или эпидемиологической связи с другими лабораторно подтвержденными случаями данного заболевания.
Иммунитет к кори, краснухе, эпидемическому паротиту формируется после перенесенного заболевания или после проведения иммунизации против этих инфекций в установленном порядке. Показателем наличия иммунитета к кори, краснухе, эпидемическому паротиту является присутствие в крови специфических иммуноглобулинов класса G (далее – IgG).
Выявление больных корью, краснухой и эпидемическим паротитом, лиц с подозрением на эти заболевания проводится медицинскими работниками организаций,
В случае выявления больного корью, краснухой или эпидемическим паротитом или лиц с подозрением на эти заболевания, медицинские работники организаций и частнопрактикующие медицинские работники обязаны в течение 2 часов сообщить об этом по телефону и в течение 12 часов направить экстренное извещение установленной формы (N 058/у) в орган, осуществляющий государственный санитарно-эпидемиологический надзор на территории, где выявлен случай заболевания (далее – территориальный орган, осуществляющий государственный санитарно-эпидемиологический надзор).
Медицинская организация, изменившая или уточнившая диагноз, в течение 12 часов подает новое экстренное извещение на этого больного в территориальный орган, осуществляющий государственный санитарно-эпидемиологический надзор, указав измененный (уточненный) диагноз, дату его установления, результаты лабораторного исследования и первоначальный диагноз.
Для лабораторной диагностики кори, краснухи и эпидемического паротита применяются вирусологический, серологический и молекулярно-биологический методы исследования.
При выявлении IgМ к вирусу кори у лиц с лихорадкой и пятнисто-папулезной сыпью, обследуемых в рамках активного эпидемиологического надзора за корью, дополнительно проводится одновременное исследование двух сывороток крови на IgG.
Взятие крови для исследований осуществляется на 4-5 день с момента появления сыпи (1 сыворотка) и не ранее чем через 10-14 дней от даты взятия первой пробы (2 сыворотка).
Молекулярно-биологический метод применяется в целях определения генотипа возбудителя кори или краснухи, для чего на 1-3 день с момента появления высыпаний у больного проводится отбор проб клинического материала (моча, носоглоточные смывы, ликвор) для исследований.
Сбор, хранение и транспортирование материала для вирусологических, серологических и молекулярно-биологических исследований осуществляется в установленном порядке.
Первичные противоэпидемические мероприятия в очагах проводятся медицинскими работниками организаций, осуществляющих медицинскую деятельность.
При получении экстренного извещения специалисты территориальных органов, осуществляющих санитарно-эпидемиологический надзор, в течение 24 часов проводят эпидемиологическое обследование очага (очагов) инфекции: определяют границы очага (очагов) по месту проживания, работы, обучения, пребывания заболевшего (при подозрении на заболевание); круг лиц, бывших в контакте с заболевшим, их прививочный и инфекционный анамнез в отношении кори или краснухи, или эпидемического паротита; осуществляют контроль за проведением противоэпидемических и профилактических мероприятий в очагах.
При выявлении очага инфекции в дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых с момента выявления первого больного до 21 дня с момента выявления последнего заболевшего в коллектив не принимаются лица, не болевшие корью, краснухой или эпидемическим паротитом и не привитые против этих инфекций.
Источники инфекции – больные корью, краснухой, эпидемическим паротитом (или при подозрении на эти инфекции) – подлежат обязательной госпитализации в случаях:
- тяжелого клинического течения заболевания;
- независимо от формы течения заболевания – лица из организаций с круглосуточным пребыванием детей или взрослых; лица, проживающие в общежитиях и в неблагоприятных бытовых условиях (в том числе коммунальных квартирах); при наличии в семье заболевшего лиц из числа декретированных групп населения.
В направлениях на госпитализацию больных корью, краснухой и эпидемическим паротитом (или при подозрении на эти инфекции), наряду с анкетными данными указываются первоначальные симптомы заболевания, сведения о проведенном лечении и профилактических прививках, а также данные эпидемиологического анамнеза.
Госпитализированные лица должны находиться в стационаре до исчезновения клинических симптомов, но не менее чем:
- 5 дней с момента появления сыпи при кори,
- 7 дней - с момента появления сыпи при краснухе,
- 9 дней - с момента появления сыпи при эпидемическом паротите.
Допуск реконвалесцентов кори, краснухи и эпидемического паротита в организованные коллективы детей и взрослых разрешается после их клинического выздоровления.
За лицами, общавшимися с больными корью, краснухой или эпидемическим паротитом устанавливается медицинское наблюдение в течение 21 дня с момента выявления последнего случая заболевания в очаге.
В дошкольных организациях и общеобразовательных учреждениях, а также в организациях с круглосуточным пребыванием взрослых организуется ежедневный осмотр контактных лиц медицинскими работниками в целях активного выявления и изоляции лиц с признаками заболевания.
В очагах кори и эпидемического паротита определяется круг лиц, подлежащих иммунизации против этих инфекций по эпидемическим показаниям.
Иммунизации против кори по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие корью ранее, не привитые, не имеющие сведений о прививках против кори, а также лица, привитые против кори однократно – без ограничения возраста.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного. При расширении границ очага кори (по месту работы, учебы, в пределах района, населенного пункта) сроки иммунизации могут продлеваться до 7 дней с момента выявления первого больного в очаге.
Иммунизации против эпидемического паротита по эпидемическим показаниям подлежат лица, имевшие контакт с больным (при подозрении на заболевание), не болевшие эпидемическим паротитом ранее, не привитые или не имеющие сведений о прививках против эпидемического паротита.
Иммунизация против эпидемического паротита по эпидемическим показаниям проводится в течение 7 дней с момента выявления первого больного в очаге.
Детям, не привитым против кори или эпидемического паротита (не достигшим прививочного возраста или не получившим прививки в связи с медицинскими противопоказаниями или отказом от прививок) не позднее 5-го дня с момента контакта с больным вводится иммуноглобулин человека нормальный (далее – иммуноглобулин) в соответствии с инструкцией по его применению.
Сведения о проведенных прививках и введении иммуноглобулина (дата, название препарата, доза, серия, контрольный номер, срок годности, предприятие-изготовитель) вносят в учетные формы в соответствии с требованиями к организации вакцинопрофилактики.
Контактные лица из очагов кори, краснухи или эпидемического паротита, не привитые и не болевшие указанными инфекциями ранее, не допускаются к плановой госпитализации в медицинские организации неинфекционного профиля и социальные организации в течение всего периода медицинского наблюдения, указанного в пункте 5.7 настоящих санитарных правил.
Госпитализация таких пациентов в период медицинского наблюдения в медицинские организации неинфекционного профиля осуществляется по жизненным показаниям, при этом в стационаре организуются дополнительные санитарно-противоэпидемические (профилактические) мероприятия в целях предупреждения распространения инфекции.
Методом специфической профилактики и защиты населения от кори, краснухи и эпидемического паротита является вакцинопрофилактика.
Для обеспечения популяционного иммунитета к кори, краснухе, эпидемическому паротиту, достаточного для предупреждения распространения инфекции среди населения, охват прививками населения на территории муниципального образования должен составлять:
- вакцинацией и ревакцинацией против кори, краснухи, эпидемического паротита детей в декретированных возрастах – не менее 95%;
- вакцинацией против краснухи женщин в возрасте 18 - 25 лет – не менее 90%;
- вакцинацией против кори взрослых в возрасте 18 - 35 лет – не менее 90%.
Корь — острое тяжелое инфекционное заболевание, характеризующееся общей интоксикацией, катаральным поражением верхних дыхательных путей, поэтапным высыпанием пятнисто-папулезной сыпи.
Источниками инфекции являются больные клинически выраженными формами инфекции, возникающими и больные стертыми формами.
В допрививочный период проявления эпидемического процесса коревой инфекции характеризовались четко выраженными признаками: высокой интенсивностью, цикличностью в многолетней динамике — период 2 - 4 года, зимне-весенней сезонностью, преимущественным
поражением детей и высокой очаговостью. Специфическая профилактика кори в России, а также проведение эпидемиологического надзора за инфекцией привели к резкому снижению заболеваемости корью, практически полной ликвидации летальности и смертности населения от этой
В последние годы регистрируются низкие цифры заболеваемости корью (2,0—5,4 на 100 тыс. населения). Сглаживается сезонность, выравниваются показатели заболеваемости городского и сельского населения, а также заболеваемость разных возрастных групп населения.
Эпидемиологический надзор включает проведение многофакторного эпидемиологического анализа заболеваемости корью, привитости, состояния специфического иммунитета населения в стране в целом и в разрезе административных территорий, составление прогноза заболеваемости, разработку и реализацию дополнительных мероприятий по предупреждению вспышек кори.
Обязательными мероприятиями при проведении эпидемиологического надзора за корью являются:
• разработка и внедрение дополнительных форм и схем эпидемиологического анализа;
• анализ клинических проявлений коревой
• проведение выборочных серологических обследований с целью оценки коллективного иммунитета и принятие оперативных решений по его коррекции;
• разработка и внедрение критериев оценки эффективности профилактических и противоэпидемических мероприятий.
Профилактика кори осуществляется живой коревой вакциной, которая вызывает надежный и длительный иммунитет у 95—97% привитых, а также предотвращает развитие тяжелых форм и
осложнений. Календарь прививок неоднократно пересматривался, в настоящее время вакцинация осуществляется в возрасте 12 мес и ревакцинация в 6 лет. Вакцина вводится подкожно в дозе 0,5 мл однократно.
• тенденция снижения уровня заболеваемости и сведение его до спорадического уровня;
• изменение возрастной структуры заболеваемости на фоне общего снижения заболеваемости;
• удлинение межэпидемического периода заболеваемости и сезонного распределения случаев заболевания;
• снижение показателей очаговости;
• охват вакцинацией в возрасте 12 мес и ревакцинацией в возрасте 6 лет должен быть не менее 95% от числа подлежащих иммунизации;
• число серонегативных при плановом обследовании различных индикаторных групп населения не должно превышать 7%.
101 Туберкулез. Механизм развития эпидемического процесса. Пути передачи возбудителя. Характеристика эпидемического процесса (уровни, динамика, структура заболеваемости). Показатели отражающие распространение туберкулеза, их эпидемиологическая трактовка. Мероприятия по борьбе с туберкулезом.
Туберкулез— волнообразно протекающая хроническая инфекционная болезнь, характеризующаяся различной, но преимущественно легочной локализацией, полиморфизмом клинических проявлений, интоксикацией и аллергизацией организма. Наряду с легочным туберкулезом возможно развитие и внелегочных форм, поскольку туберкулез способен поражать все органы и ткани человеческого организма.
Туберкулез у людей вызывают только М. tuberculosis и М. bovis и существенно реже М. africanum.
Основным источником МБТ являются люди, больные заразными формами туберкулеза, при этом главная роль принадлежит больным с активным туберкулезом с локализацией процесса в легких. Особенность больного туберкулезом легких как источника инфекции состоит в том, что он может выделять МБТ постоянно или периодически в течение многих лет, а также при возникновении рецидивов заболевания. При первичном инфицировании М. tuberculosis инкубационный период длится от двух недель до нескольких месяцев. Точно установить срок максимального инкубационного периода при инфекции, которая относится к хроническим заболеваниям, развивается медленно и клинические признаки которой проявляются постепенно, весьма сложно. Все эти обстоятельства обусловливают необходимость длительного проведения противоэпидемических мероприятий в окружении больного. Люди, страдающие от внелегочных форм туберкулеза, хотя и могут выделять возбудитель во внешнюю среду, вряд ли представляют серьезную эпидемическую угрозу вследствие ограниченного рассеивания МВТ во внешней среде. Таким образом, так называемый резервуар туберкулезной инфекции включает в себя всех лиц, впервые заболевших туберкулезом, ранее выявленных больных туберкулезом (больные хроническими формами), а также инфицированных МВТ.
Механизм передачи — воздушно-капельный. Воздушно-пылевой путь имеет второстепенное значение. Воздушно-капельный путь особенно опасен в условиях внутрисемейного и внутриквартирного общения людей. Помимо названных способов заражения, следует назвать вертикальный — передачу МБТ через плаценту от больной туберкулезом матери плоду.
Эпидемический процесс при туберкулезе, его интенсивность оцениваются по нескольким показателям — инцидентности (заболеваемости), превалентности (болезненности), выявляемость (пораженность), инфи-
цированность, риску инфицированности, смертности и летальности, характеризующих различные стороны эпидемического процесса при этой инфекции. Основными эпидемиологическими показателями распростра-
ненности туберкулеза являются инцидентность, превалентность и инфицированность. Наиболее объективными и надежными критериями эпидемической ситуации по туберкулезу считаются инцидентность (заболеваемость) и смертность.
Инцидентность (заболеваемость) — количество больных с впервые в жизни выявленным туберкулезом в течение календарного года на 100 тыс. населения. Этот показатель зависит от качества и полноты выявле-
ния больных, от состояния диагностики, полноты регистрации и учета больных.
Смертность — показатель, отражающий число умерших в течение года на 100 тыс человек. Он служит основным критерием распространенности туберкулеза и эффективности борьбы с ним. Этот показатель наи-
более информативен, когда имеет место вскрытие всех умерших и высок уровень медицинского обслуживания.
Болезненность (превалентность). Для характеристики истинной распространенности туберкулеза как хронической инфекции используется показатель болезненности. Это число больных активным туберкулезом,
состоящих на учете в данный момент или на конец календарного года на 100 тыс. населения. Это моментный показатель, в 8—10 раз превышающий показатель заболеваемости и отражающий общее количество больных — источников инфекции в данном регионе, а также риск вероятности встречи с источником инфекции.
Выявляемость (пораженность) — количество больных активным туберкулезом, состоящих на учете на момент окончания сплошного флюорографического обследования, проведенного в короткий срок, в расчете
на 1000 обследованных. В регионах и странах, благополучных в отношении туберкулеза, показатель колеблется от 0,5 до 1 на 1000 обследованных. Для анализа эпидемической ситуации он редко используется, так как отсутствует массовое флюорографическое обследование населения.
Инфицированность — процент населения, перенесших первичную туберкулезную инфекцию из числа выявленных с помощью туберкулиновых проб. Это один из основных показателей, используемых во всем
мире. Инфицированность микобактериями характеризует резервуар возбудителей туберкулеза. Инфицированность зависит от возраста, эпидемической ситуации, сроков, прошедших от момента вакцинации или ревакцинации, массивности бактериовыделения, качества противотуберкулезной работы, степени контакта с источником инфекции.
Еще одним важным эпидемиологическим критерием является риск инфицирования, который отражает вероятность заражения микобактериями туберкулеза в течение года и характеризует интенсивность распро-
странения туберкулезной инфекции среди населения в данное время. Этот показатель определяют по положительному результату второй туберкулиновой пробы у лиц, отрицательно реагировавших на первую пробу год тому назад, на 100 или 1000 обследованных.
Динамика: Заболеваемость туберкулезом в России снижалась до начала 1990-х гг.
Самый низкий уровень отмечался в 1991 г. С 1992 года по 2003 год показатель заболеваемости вырос в 3 раза.За этот же период выросла заболеваемость среди детей, что является неблагоприятным признаком эпидемического процесса. Эпидемиологически неблагоприятным признаком является также нарастание бациллярных контингентов — основных источников инфекции. Показатель болезненности изменялся медленно и был обусловлен изменениями заболеваемости, смертности, эффективности лечения и продолжительности жизни. В связи с тем, что инфицированность зависит от эпидемической ситуации, массивности бактериовыделения, качества противотуберкулезной работы, изменение этих показателей (ухудшение) не может не отражаться на инфицировании, которая возросла с 1995 г. и продолжает оставать-
ся на достаточно высоком уровне.
Структура : Среди заболевших туберкулезом преобладают взрослые, прежде всего лица мужского пола. Так, в настоящее время доля мужчин среди заболевших туберкулезом возросла до 65%, изменилась и возрастная структура заболевших, ранее были лица (50—64 года), то с ухудшением эпидемической си-
туации наиболее активно включаются в эпидемический процесс лица более молодого возраста. Особенно показательным критерием эпидемического неблагополучия всегда считалось значительное увеличение числа больных туберкулезом среди детей. В период подъема заболеваемости отмечается утяжеление клинической и социальной структуры больных туберкулезом. Увеличилась доля сочетанных форм туберкулеза и ВИЧ-инфекции. Среди больных преобладают социально-дезадаптированные лица (мигранты, алкоголики, лица БОМЖ, наркоманы).Главными причинами, вызывающими увеличение распространенности
туберкулезной инфекции, являются: ухудшение социально-экономических условий жизни населения; увеличение миграционных процессов; рост численности социально-дезадаптированных групп населения и контингентов, находящихся в местах заключения, а также недостаточное финансирование лечебных и профилактических противотуберкулезных мероприятий.
Целью противоэпидемических мероприятий в очагах туберкулеза является предупреждение новых случаев инфицирования МБТ и заболеваний в окружении больного, а также привитие больному навыков, снижающих его опасность как источника инфекции для окружающих не только в очаге по месту жительства, но и за его пределами.
Для специфической профилактики туберкулеза используется живая ослабленная вакцина БЦЖ(бацилла Кальмета- Герена). Вакцинация живой вакциной рассчитана на то, что в организме человека будет создаваться подобие первичного очага, который определенное время будет поддерживать нестерильный иммунитет. Вакцинацию проводят на 3—7-й день жизни ребенка с ревакцинацией детей в 7 и 14 лет с отрицательной реакцией Манту. Вакцина защищает от тяжелых форм туберкулеза (туберкулезного менингита, диссеминированного туберкулеза), снижает риск развития туберкулеза на 50%.
Брюшной тиф и паратифы. Источники инфекции и пути передачи. Характеристика эпидемического процесса (уровни, динамика, структура заболеваемости). Типы эпидемий. Мероприятия в очаге. Специфическая профилактика.
Брюшной тиф и паратифы А и В вызываются сальмонеллами(Salmonella typhi, S. paratyphi A, S. schotmuelleri ). Между собой они различаются по ряду биохимических свойств, что отражает определенные особенности их метаболизма, а также по антигенной структуре — как по соматическим О-антигенам (по этим антигенам они отнесены к разным группам: палочка паратифа А — к А-группе, паратифа В — к В-группе, возбудитель брюшного тифа включен в D-группу), так и по жгутиковым Н-антигенам.У возбудителя брюшного тифа имеется еще поверхностный соматический Vi-антиген, который в значительной степени определяет вирулентность культуры. Возбудители тифо-паратифозных заболеваний, как и все другие микроорганизмы, существующие за счет фекально-орального механизма передачи, обладают во внешней среде достаточной устойчивостью, поэтому применительно к ним прибегают к использованию различных физических (прежде всего кипячение) и химических дезинфицирующих средств. Пути передачи: пищевой, водный, контактно –бытовой. При паратифах А и В источник инфекции — человек, больной или бактерионоситель.
Заболеваемость брюшным тифом в РФ в среднем не высока (0,1-0,3 на 100 тыс. населения).
Наиболее неблагополучным остается Дагестан,на долю которого приходится 37% заболеваемости в стране, и некоторые другие регионы, где система водоснабжения не всегда отвечает современным требованиям (использование воды открытых водоемов, недостаточное обеззараживание воды и т. п.).
Ежегодно в РФ регистрируется от 2 до 9 подобных острых водных вспышек. Эти вспышки могут возникать иногда в результате аварийных ситуаций, причем если контаминация воды обнаруживается не сразу, то эпи-
демический процесс несколько растягивается. Брюшной тиф и паратиф В встречаются повсеместно, а паратиф А распространен в основном в странах с жарким климатом. Однако с ухудшением социальных условий, резким ростом миграционных процессов, при возникновении войн, которые неизбежно ведут к значительным перемещениям множества людей, паратиф А может поразить и население развитых стран.
Сезонность заболеваемости брюшным тифом и паратифами, если учитывать только спорадические случаи (т. е. исключить эпизоды вспышек, особенно крупных, которые могут изменить сложившуюся закономерность внутригодовой динамики), достаточно характерна. Максимальный уровень заболеваемости приходится на летне-осенний период .Это связано с возрастанием летом восприимчивости людей к возбудителям кишечных инфекций, а также, возможно, с активизацией водного фактора (ухудшение качества воды в водопроводной системе, купание, рыбная ловля, различная сезонная трудовая деятельность у водоемов, ис-
пользование для питья воды случайных водоемов при туристских походах и т. д.). Кроме того, в местах, где для питьевых и хозяйственных целей используется вода открытых водоемов (реки, озера), возможна определенная активизация эпидемического процесса весной, связанная со стоком в водоемы талых вод.
Возрастная структура заболеваемости достаточно характерна — самая высокая инцидентность отмечается в наиболее активных группах населения, т. е. среди взрослых молодых людей. В отличие от большинства кишечных инфекций брюшной тиф чаще поражает неорганизованных (т. е. домашнего воспитания) детей.
Мужчины поражаются чаще, вероятно, в связи с влиянием социальных факторов: работой на предприятиях с техническим водопроводом, профессиональной деятельностью у водоемов и др.
В системе мероприятий в борьбе с брюшным тифом ведущее положение занимает обеспечение населения водой, отвечающей современным требованиям к ее качеству, а также контроль за качеством молочных продуктов и соблюдением технологического и санитарно-гигиенического режима приготовления готовой продукции в заведениях общественного питания. Выявленные больные подлежат изоляции, надо, однако, учитывать, что больные выделяют возбудителя в достаточно большой концентрации лишь на 2-й неделе болезни и позже. Таким образом, надо признать небольшое эпидемическое значение изоляции больного в самые первые дни болезни (в данном случае речь идет о сроках реальной опасности больного брюшным тифом, а не обязательности ранней изоляции лихорадящего больного, что должно выполняться неукоснительно). В очагах проводится текущая дезинфекция, которая предусматривает обеззараживание выделений (фекальные массы, моча) с помощью сильных дезинфектантов в высокой концентрации (10% хлорная известь, 5% хлорамин и т. д.). После изоляции больного проводится заключительная дезинфекция. В системе борьбы с тифо-паратифозными заболеваниями сейчас могут использоваться гретые и фенольные инактивированные вакцины, а также, возможно, живая вакцина, полученная за рубежом, и положительный эффект в эпидемиологических опытах. Однако в современных условиях, поскольку хорошие результаты достигаются с помощью мер, обеспечивающих доброкачественное водоснабжение, вакци-
нация используется только по эпидемическим показаниям.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Читайте также:


