Если на работе эпидемия кори
Корь уже не относится к исчезнувшим заболеваниям. За последние годы количество зараженных пациентов заметно увеличилось. Критическая ситуация активно обсуждается СМИ, врачи призывают срочно прививаться всем, у кого отсутствуют антитела, а пациенты тем временем впадают в панику.

В 2018 году было официально объявлено об эпидемии кори в России после того, как было зарегистрировано более 2000 случаев заражения. В 2019 году, судя по прогнозам, ситуация будет аналогичной.
Как защититься, стоит ли проходить вакцинацию и что следует знать об этом заболевании и его возможных осложнениях?
Что такое корь?
Корь – инфекционное вирусное заболевание, протекающее в острой форме и характеризующееся выраженной симптоматикой. Возбудитель – Measles virus.
Отличительная особенность – высокий уровень заразности, так как вирус легко переносится воздушно-капельным путем от носителя к здоровому человеку.
Вероятность заражения при контакте с больным пациентом – 95%. Достаточно дышать с ним одним воздухом и находиться рядом.
Особенности распространения вируса кори
При этом изолированные помещения и стены зачастую не помогают защититься от заражения, так как вирус умеет мигрировать по воздуху и обладает невероятной выносливостью. Он распространятся через вентиляционные системы, окна и двери вместе с потоком воздуха.

Когда особенно заразен человек, заболевший корью?
Практически постоянно с момента заражения. Уже в инкубационный период, пока не появились первые симптомы, больной является заразным для окружающих. После выздоровления он по-прежнему остается заразным еще около 4-5 суток.
Инкубационный период после заражения вирусом
Первые дни больной может не догадываться о том, что заболел корью, так как инкубационный период составляет в среднем 7-14 суток. В это время самочувствие может быть стабильным. Жалобы начинают появляться позднее, когда вирус в организме освоился и стал активным.
Как понять, что вы больны корью?
Корь может напоминать ОРВИ или ОРЗ, но только первое время. У нее есть свои особенности проявления, по которым врач легко отличает ее от других заболеваний.

Первые симптомы кори возникают примерно через 1-2 недели после заражения. Реже это происходит раньше.
Основные симптомы кори
- Повышение температуры до 40 градусов.
- Слезоточивость из глаз.
- Покраснение и сильное раздражение глаз.
- Кашель.
- Насморк.
- Воспаление слизистых оболочек (горла, носа, глаз).
- Пятна на лице и теле.
Первые симптомы кори
- Пятна Коплика на слизистых оболочках розового или серого цвета.
- Легкие недомогания, напоминающие простуду: слабость, раздражение слизистой, небольшой насморк, покраснение глаз.
Симптомы прогрессирующей кори
- Выраженный насморк и кашель.
- Сильная слезоточивость из глаз.
- Пятна на лице и теле (на 6-8 день)
- Зуд и жжение в области локализации пятен.
- Повышение температуры до 40 градусов.
- Озноб, жар, усталость.
Редкие симптомы кори
- Диарея.
- Тошнота.
- Рвота.
Как отличить корь от ОРВИ?
Характерный симптом кори, о котором следует знать, чтобы отличить от других заболеваний с похожими внешними проявлениями, – это пятна Коплика серого, сизого или белесого оттенка. У пятен есть красная кайма.
Где обычно появляются пятна?
В большинстве случаев первые пятна кори обнаруживаются на слизистых оболочках. Наиболее распространенные зоны локализации – внутренняя сторона щек и область на слизистой в полости рта за нижними зубами.

Но иногда первые пятна появляются на других участках. При прогрессии заболевания они распространяются по всему телу, могут возникать на лице и шее.
Чем опасна корь?
Корь одинаково опасна для детей и взрослых, так как приводит к различным последствиям. Самое страшное последствие – летальный исход. Такой риск действительно есть, если пациенту не была оказана первая помощь.
Корь очень коварна: во время долгого инкубационного периода она обычно никак о себе не заявляет, потом неожиданно прогрессирует, из-за чего состояние больного резко ухудшается.
Осложнения кори
- При проникновении инфекции в полость уха возможна последующая потеря слуха.
- Пневмония (воспалительный процесс в легких).
- Энцефалит (отек мозга).
- Склерозирующий панэнцефалит головного мозга.
- Судороги.
- Утрата когнитивных способностей.
- Риск самопроизвольного прерывания беременности у женщин.
Корь у детей
Дети быстрее заражаются корью в связи с несовершенной иммунной системой, мгновенно становятся источником вируса и в течение нескольких часов заражают им окружающих. Это во многом объясняет причину частых эпидемий в детских садах, школах и прочих учреждениях.

Для новорожденных и детей до 2-3 лет заболевание является особенно опасным, так как обычно развивается очень стремительно. Врач и родители могут не успеть предпринять срочные меры, что может привести к несчастному случаю.
Корь у взрослых
Взрослые легко заражаются корью в транспорте и в других местах общего скопления людей, а также на улице.
Вирус не боится высоких и низких температур, поэтому выживает практически в любых условиях.
Взрослые переносят корь с высокой температурой и в острой форме, но случаи летальных исходов у них реже, чем у детей. Подключается зрелый иммунитет, начинается активная борьба с вирусом. Если принять необходимые препараты и сразу обратиться к врачу, можно избежать осложнений.
Лечение кори
Что делать при выявлении первых симптомов кори? Вызывать врача на дом (если температура не очень высокая) или скорую помощь (при высокой температуре): заболевание является заразным, поэтому идти в поликлинику и другие медицинские пункты не следует. Даже если нет высокой температуры, лучше вызвать врача на дом и взять больничный.

Поддерживающая терапия
В настоящее время медики не знают лекарственных препаратов и средств, которые помогли бы подавить активность вируса кори. Однако это не означает, что в лечении нет необходимости.
Методы и средства выбираются специалистом в зависимости от особенностей проявления симптоматики:
- При инфекции глаз, ушей, сильном насморке и высокой температуре назначаются антибактериальные препараты и жаропонижающие средства.
- При диарее и рвоте назначаются растворы для восстановления электролитов.
- При любых симптомах рекомендуется принимать витамин А. Медики считают, что благодаря этому витамину риск некоторых осложнений сводится к минимуму.
Вакцинация против кори
Никто не может застраховаться от возможного заражения данным заболеванием. Подтверждено, что оно очень легко распространяется с потоком воздуха, поэтому в группу риска попадают практически все.
Исключением являются те, кто успел пройти вакцинацию. ВОЗ утверждает, что вакцинация в настоящее время – единственный способ защитить себя от кори.
В каком возрасте стоит прививаться от кори?
Вакцинация является двухэтапной и бесплатной в России. Рекомендуется делать прививки в возрасте 12-15 месяцев (первый этап) и в 4-6 лет (второй этап). Вакцинация является обязательной для всех маленьких детей.

Если по каким-либо причинам вы не проходили вакцинацию в детстве, это необходимо сделать сейчас. Прививка против кори допустима в любом возрасте.
Противопоказания к вакцинации
- Тяжелый иммунодефицит.
- Беременность.
- Злокачественные опухоли.
- Выраженные реакции на другие прививки в прошлом (необходимо подробно рассказать врачу).
Какая вакцина используется в России в настоящее время?
Популярная вакцина – MMR. Она защищает не только от кори, но и от краснухи и паротита.

Как понять, нужна ли вам прививка от кори?
Проверьте статус вакцинации! Изучите документы, подтверждающие факт вакцинации в прошлом. Для этого нужно обратиться в районную поликлинику: в архивах хранятся все данные с историей вакцинаций каждого пациента.
Вам делали прививку дважды? Значит, повторять вакцинацию не нужно, так как вы надежно защищены от кори. Если в истории вакцинации отмечено, что вы делали прививку только один раз, вам потребуется вторая прививка.
Если получить точную информацию о своих прививках невозможно, выход все равно есть. Вы можете сдать в специальных лабораториях анализ на антитела к вирусу кори. В большинстве клиник данная услуга является платной (примерная стоимость – 750-1500 рублей).
Предупреждены – значит вооружены!
Если у вас есть сомнения, вы не знаете, была ли вакцинация от кори раньше, пройдите обследования. Если вы уверены, что у вас нет защиты от вируса, пройдите вакцинацию в обязательном порядке.
В последние несколько месяцев появилось огромное количество сообщений о вспышках кори. На карантин закрываются школы, детские сады, даже корпус Высшей Школы Экономики оказался закрытым на карантин. В чем же причина такой паники, каковы предпосылки развития эпидемии и как можно себя обезопасить?
Что такое корь?
Корь — острое инфекционное вирусное заболевание с высоким уровнем контагиозности(приближающимся к 100 %), которое характеризуется высокой температурой (до 40,5 °C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулёзной сыпью кожных покровов, общей интоксикацией.
Следует помнить, что наиболее подвержены риску заражения дети до года, поскольку вакцинация от кори раньше 12 месяцев не проводится,они тяжело переносят эту инфекцию и могут погибнуть.
Как понять, что вы заболели корью?
Перечислю основной симптомокомплекс:
У кори выделяют 3 стадии:
1) Катаральная стадия.
У детей длится 3-5 суток, у взрослых до 8 суток.
Она характеризуется повышением температуры тела от 37,5 до >40, снижением аппетита, слабостью.
Затем появляются признаки воспалительного процесса в области верхних дыхательных путей: интоксикация, конъюнктивит, сухой кашель, обильный насморк.
Такие симптомы как покраснение глаз, светобоязнь, склерит и отек век говорят о развитии конъюнктивита.
Корь у взрослых характеризуется более выраженными признаками интоксикации организма, увеличением лимфатических узлов, преимущественно шейных (лимфаденопатия), хрипами в легких при дыхании.
2) Стадия высыпаний

Характеризуется максимальной концентрацией вируса в крови и появлением сыпи.
В начале сыпь локализуется за ушами, на крыльях носа, на волосистой части головы, шее. Сыпь увеличивается в размерах, в некоторых местах происходит слияние. На вторые сутки, как правило, сыпь покрывает верхнюю часть туловища и руки, на третий день экзантема появляется на нижней части туловища и ногах, в это же время, сыпь на голове начинает бледнеть.
3) Стадия пигментации
Общее состояние больных улучшается – нормализуется температура, затухают воспалительные процессы. Сыпь начинает шелушиться и приобретает темно-коричневый цвет. Пигментация протекает в том же порядке, в котором появлялись пятна. Примерно через 7-14 дней шелушение и сыпь исчезают, не оставив следов на кожном покрове.
Если врач заподозрил корь – самое правильное решение – срочная госпитализация в стационар. Только квалифицированные специалисты смогут предотвратить развитие тяжелых осложнений и летальный исход.
Самое эффективное средство защиты от кори – вакцинация! Она проводится двукратно: в год и 6 лет. Вакцина входит в национальный календарь прививок и вводится бесплатно в любой районной поликлинике. Вакцинация не может стать причиной заболевания корью. В состав препарата входит инактивированный вирус, контакт с которым способствует выработке антител и формированию иммунитета, но не может привести к инфицированию. Также следует отметить, что вакцинированный ребенок не заразен. Что касается побочных эффектов, то с 5 по 18 сутки описаны случаи возникновения кореподобной сыпи, которая проходит в течение трех суток. Не стоит беспокоится, сыпь — не является признаком инфекции, это лишь индивидуальная реакция на препарат, не угрожающая какими-либо последствиями.
Что делать если произошел контакт с заболевшим корью?
- Детям до года показано введение иммуноглобулина в первые 6 дней после контакта.
- Дети старше года, однократно привитые, срочно получают вторую прививку в первые 3 суток после выявления контакта.
- Дети старше года без сведений о прививках или непривитыепрививаются двукратно с интервалом в 3 месяца в первые 3 суток после контакта.
- Непривитые, неболевшие корью взрослые делают 2 прививки от кори с интервалом в 3 месяца.
- Люди, прошедшие двукратную вакцинацию или же переболевшие корью могут ничего не делать.
Если Вас волнует наличие иммунитета от кори, практически в любой лаборатории можно заказать анализ крови на титр антител против вируса кори. Если он низкий – пройти вакцинацию снова. Это убережет Вас от тяжелого заболевания.
Корь, еще недавно почти забытая детская болезнь, снова на слуху, и не где-то в отсталых странах, а в самой что ни на есть Европе. И это не какая-то новая, невиданная корь, а обычная, старая, давно известная врачам: инфекционное острое вирусное заболевание с контагиозностью (заразностью), приближающейся к 100%, что больше и чем у гриппа, и чем у оспы, грозящее больному целым букетом осложнений. Если коротко, то главная причина ее возвращения — беспрецедентный рост активности идейных противников вакцинации во всем мире.
Заболевание вызывается вирусом семейства парамиксовирусов и характеризуется лихорадкой, высокой температурой (до 41°C), воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной сыпью на кожных покровах с общей интоксикацией организма.
Обычно корью болеют невакцинированные дети в возрасте от двух до пяти лет; значительно реже — взрослые, не переболевшие корью в детском возрасте или невакцинированные. После перенесенного заболевания развивается стойкий иммунитет, повторное заболевание корью человека без патологии иммунной системы сомнительно, хотя и такие случаи описаны. В странах, проводящих тотальную вакцинацию против кори, заболевание встречается в виде единичных случаев или мини-вспышек (5–15 человек).
Но в 2017 году из публикаций министерств здравоохранения европейских стран стало известно, что в Европе наблюдается эпидемический подъем заболеваемости корью. Случаи заболевания были выявлены в 14 европейских странах, а общее число пораженных составило более 40 тыс. человек.
20 августа 2018 года Всемирная организация здравоохранения (ВОЗ) сообщила о рекордной заболеваемости в Европейском регионе: инфицированных за первые шесть месяцев 2018 года — более 41 тыс. человек, 37 случаев с летальным исходом. Это самый высокий показатель заболеваемости с 2010 года. В Греции, Грузии, Италии, России, Сербии, Франции и на Украине было зафиксировано более 30 тыс. случаев инфекции.
А за весь 2018 год в Европе, согласно данным ВОЗ, было зарегистрировано около 83 тыс. случаев кори. Из них более 54 тыс. случаев — на Украине, 16 со смертельным исходом. По сравнению с 2017 годом в 2018-м число случаев кори в Греции возросло в два раза, во Франции — в шесть раз.
В России заболеваемость корью в 2018 году составила 1,7 случая на 100 тыс. человек, то есть всего немногим больше 2,5 тыс. случаев (для сравнения: в довакцинальную эру, до 1970 года, заболеваемость составляла более 130 человек на 100 тыс. населения, или до 300 тыс. случаев кори в год).
В 2019 году ситуация в некоторых странах, к сожалению, только ухудшилась. На Украине с начала 2019 года до 5 марта уже зафиксировано 21 355 заболеваний корью, что приближается к половине общего числа случаев за 2018 год, восемь человек умерли. И это несмотря на начавшуюся массовую вакцинацию! Соседняя Белоруссия запросила противокоревую вакцину из России, получила 100 тыс. доз и уже начала так называемую догоняющую вакцинацию, для того чтобы привить ранее непривитых людей.
Для обеспечения иммунитета и предотвращения вспышек болезни рекомендуются две дозы вакцины (в возрасте 1 года и 6 лет), так как примерно у 15% вакцинированных детей после первой дозы иммунитет вырабатывается слабовато.
Эксперты ВОЗ отмечают, что причиной эпидемии кори стало резкое снижение уровня вакцинации, особенно в маргинальных группах населения Европы. Численность этих групп действительно заметно возросла в ЕС — с наплывом беженцев с Ближнего Востока, Африки и Азии, но существует еще одно важное обстоятельство, которое, к сожалению, набирает силу. Это предубеждение против вакцинации как таковой у вполне благополучных и даже образованных граждан стран, которые принято называть цивилизованными.
Такое предубеждение против вакцин родилось не на пустом месте и подпитывается как бюрократическим подходом органов здравоохранения к поголовной вакцинации населения (с использованием, по всей вероятности, просроченных или неправильно хранившихся вакцин), так и псевдонаучными трудами и лекциями антивакцинаторов.
Так было и с корью.
Вакцина против кори применяется самостоятельно или в комбинации с другими вакцинами, включая вакцины против паротита, краснухи и ветряной оспы: в составе комбинированных вакцин MMR и MMRV. Показано, что вакцина работает одинаково хорошо во всех лекарственных формах.
Более десяти лет его сенсационные результаты проверяли сотни исследователей в десятках стран. Его результаты не смогла воспроизвести ни одна лаборатория. И 28 января 2010 года комиссия Главного британского медицинского совета подтвердила, что более 30 пунктов обвинения в его адрес, включая 4 обвинения в нечестности и 12 обвинений в том, что он использовал в своих целях умственно неполноценных детей, справедливы, а его выводы — неверны.
В разных странах во второй половине XIX — начале XX века стали появляться данные санитарной статистики, и тут же врачи сделали вывод о четкой корреляции между заболеваемостью корью и плотностью населения. Наибольшая заболеваемость и смертность фиксировались в крупных городах с высокой плотностью населения, большим числом образовательных учреждений и детских приютов, наименьшая — в небольших городках и сельской местности.
Но только этим дело противников вакцин не ограничилось. Причины аутизма начали искать в других компонентах вакцин. Ниже рассмотрены другие идеи антивакцинаторов.
Мертиолят и аутизм
Соединения солей ртути в микрограммовых количествах как исключительно эффективные антигрибковые и антибактериальные препараты столетиями применяются для дезинфекции и консервации биологически активных жидкостей. Добавляются они в очень малых количествах и в некоторые мультидозовые вакцины. Многочисленные научные публикации, в том числе последних лет, доказали, что в таких количествах соединения ртути безвредны и полностью выводятся из организма за три-четыре недели без всяких последствий. Никаких связей с применением этих вакцин и аутизмом, а также другими симптомами и заболеваниями не найдено.
Соединения ртути не так уж редки и в обычной жизни. Во-первых, в некоторых реках России и других стран встречаются соли ртути. Для нее определена предельно допустимая концентрация, которая в части горных рек превышена из-за чисто природных причин. В небольших количествах (до 0,2 мг/кг) соли ртути содержатся в следующих продуктах: рыба (особенно в скумбрии, тунце и меч-рыбе), другие морепродукты, орехи, какао-бобы и даже шоколад. И ведь никто себе не отказывает в этих продуктах! В дозе вакцины содержится всего-то от 8 до 50 мкг мертиолята, или 0,05 мг соли ртути максимум, то есть столько же, сколько в 250 г рыбы. Вывод: все дело в количестве и в конкретном соединении ртути; некоторые из них действительно опасны, а другие в применяемых количествах безвредны.
Главные пути передачи этой инфекции — воздушно-капельный и близкоконтактный. Больным человеком частицы вируса выделяются во внешнюю среду в большом количестве со слизью во время кашля, чихания, сорбируются на предметах обихода, и другие люди могут получить эту инфекцию путем касания этих предметов руками, а потом — касания теми же руками своих слизистых оболочек или путем вдыхания вируссодержащего воздуха.
Окись алюминия и аутизм
Много подозрений было на возможную связь с разными болезнями вводимой с инактивированными вакцинными препаратами в качестве усилителя иммунитета окиси алюминия (Al2O3) или его малорастворимых солей. Поиски этих возможных вредных воздействий ведутся до сих пор. Кое-что нашли, но — у работников алюминиевых заводов: раздражение глаз или небольшие негативные последствия в случае нарушений техники безопасности на производстве (отсутствие респираторов или защитных очков). Также зафиксирована корреляция между частотой неврологических заболеваний в Папуа — Новой Гвинее и явным избытком солей алюминия в питьевой воде в этой стране, но речь там идет о весьма значительных концентрациях этих солей.
Алюминий — самый распространенный металл и третий по распространенности химический элемент в земной коре после кислорода и кремния, а его соли — важный компонент глин и вообще почв. После дополнительных исследований токсичности соединений алюминия ни одна страна мира не отменила использование окиси или фосфата алюминия в вакцинах.
Концентрации солей алюминия в водоемах России колеблются от 0,001 до 10 мг/л. В России норматив их содержания в воде хозяйственно-питьевого использования составляет 0,2 мг/л. А в одной дозе вакцины АКДС окиси алюминия содержится не более 50 мкг, или 0,05 мг. То есть в стакане питьевой воды его может быть столько же, сколько в дозе вакцины!
По некоторым биологическим исследованиям, поступление алюминия в организм человека было сочтено фактором в развитии болезни Альцгеймера, но эти исследования были позже раскритикованы и вывод о связи одного с другим опровергнут.
По результатам многолетнего применения известно, что вакцина безопасна, в том числе для пациентов с ВИЧ-инфекцией. Побочные реакции обычно слабо выражены и быстро проходят.
За мир без вакцин
Это удивительно, но тенденция отказываться от прививок развивается везде: и в США (где к концу марта случаев кори стало больше, чем за весь прошлый год), и в европейских странах, и на Украине, и в России. Люди верят слухам, пересказам каких-то сумасбродных случаев, разоблаченному фальсификатору Эндрю Уэйкфилду, израильскому гомеопату Александру Котоку и не верят всемирно известным ученым. Просто какая-то вакханалия безграмотности и нежелания изучать возникающие вопросы во всей их полноте!
Вот последняя новость из США: в номере журнала Science от 8 марта 2019 года опубликована заметка о заседании 27 февраля Комитета советников по практикам иммунизации США (ACIP USA), где приняли участие 15 экспертов и 165 интересующихся граждан, из которых впервые 80 мест забронировали противники вакцин. Их обилие, правда, не добавило аргументов в дискуссию, и процент вакцинированных в США по-прежнему один из самых высоких в мире. А рост сомнений граждан американские специалисты связывают с неуверенной позицией Дональда Трампа, президента США: он обещал создать специальную группу ученых по дополнительной проверке вакцин, но так ее и не создал. Между тем в тех же США стихийно идет формирование групп 15–18-летних подростков в социальных сетях, объединяющих их в стремлении вакцинироваться, несмотря на отрицательные позиции их родителей.
Из-за резкого роста заболеваний в Италии принят жесткий закон, запрещающий принимать в детские государственные учреждения не привитых против основных заболеваний детей. В Германии принят аналогичный закон. По этому же пути идут еще несколько европейских стран.
Разработка, проверка и внедрение вакцин в практику — величайшее достижение человечества. ВОЗ в ежегодных докладах оценивает вакцины как изобретение, которое в наибольшей степени увеличило продолжительность и качество жизни людей. Побочные реакции у вакцин есть, но они в тысячи и десятки тысяч раз меньше, чем у заболеваний, от которых они защищают. Они предотвращают десятки тысяч смертей и миллионы осложнений. Отказ от них — огромный риск, а принимать во внимание ничем не подтвержденные и по большей части выдуманные рассказы противников вакцинации — ошибка, которая может стоить жизни, в том числе детской.
Сергей Нетёсов, член-корреспондент РАН, заведующий лабораторией биотехнологии и вирусологии Новосибирского государственного университета
На острове Самоа арестовали активиста, выступающего против вакцинации в разгар эпидемии кори.

За последние полтора месяца от вспышки кори на Самоа погибли более 60 человек, большинство из которых — дети до 4-х лет, а число случаев заболевания превысило 4 тыс. По мнению представителей Всемирной организации здравоохранения, вина за распространение кори лежит на антипрививочниках.

Кампания против вакцинации развернулась на Самоа в 2018 году, когда двое детей умерли после прививок от кори — вскоре на острове приостановили программы иммунизации населения. Позднее выяснилось, что к смерти привела ошибка медсестер, которые смешивали лекарство с мышечным релаксантом вместо воды.
![]()
Новость №824: Число заболевших корью во всем мире выросло в три раза

![]()
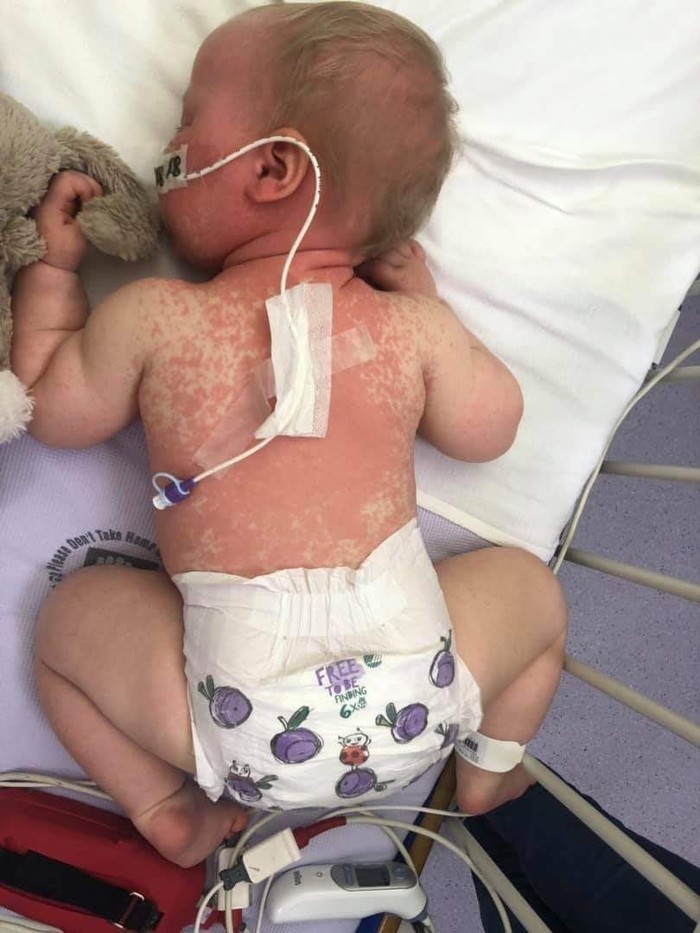
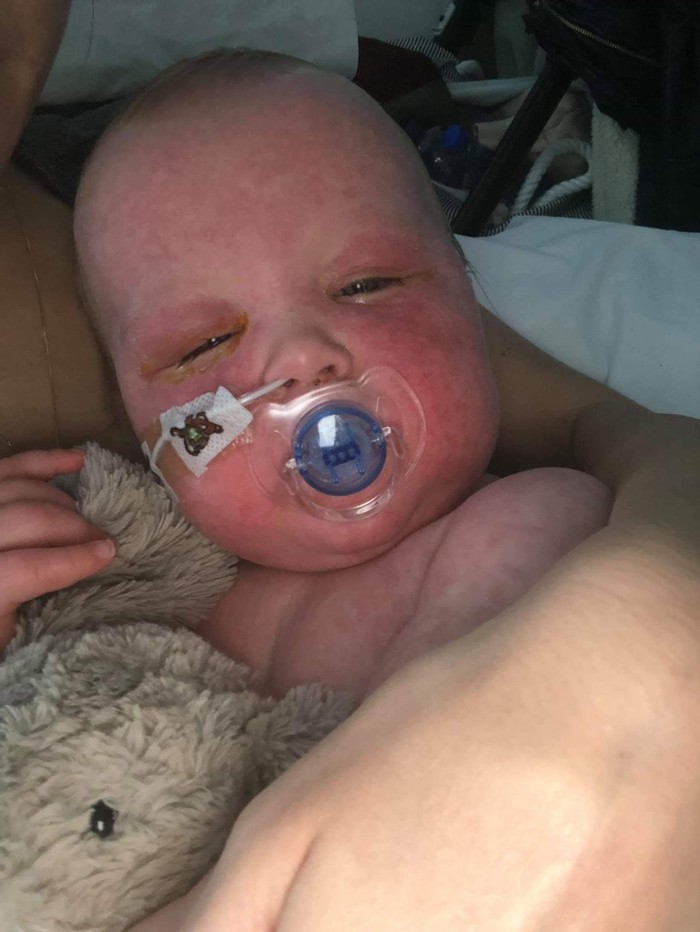
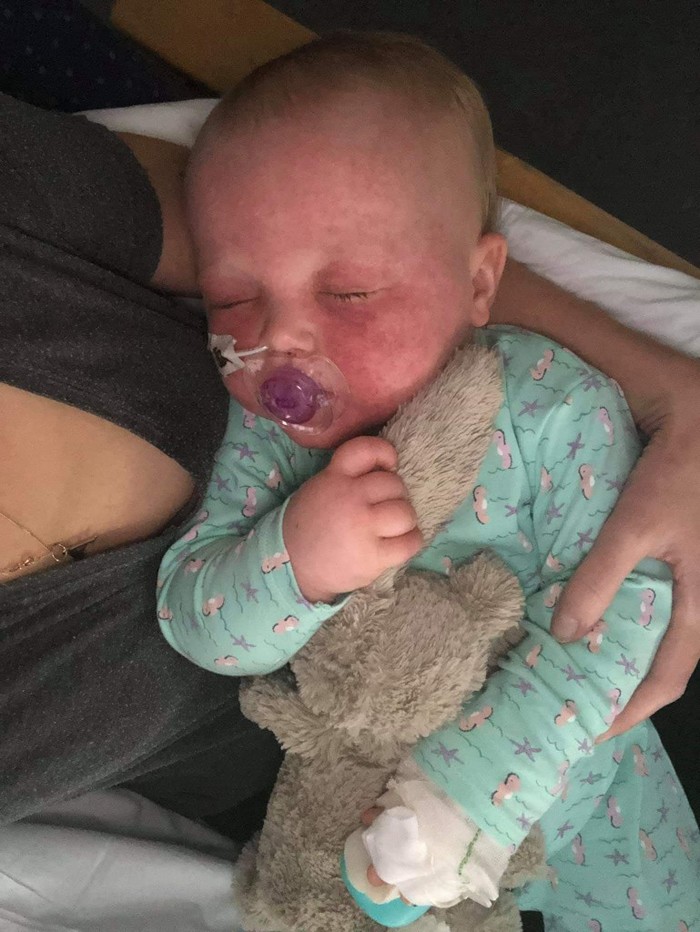
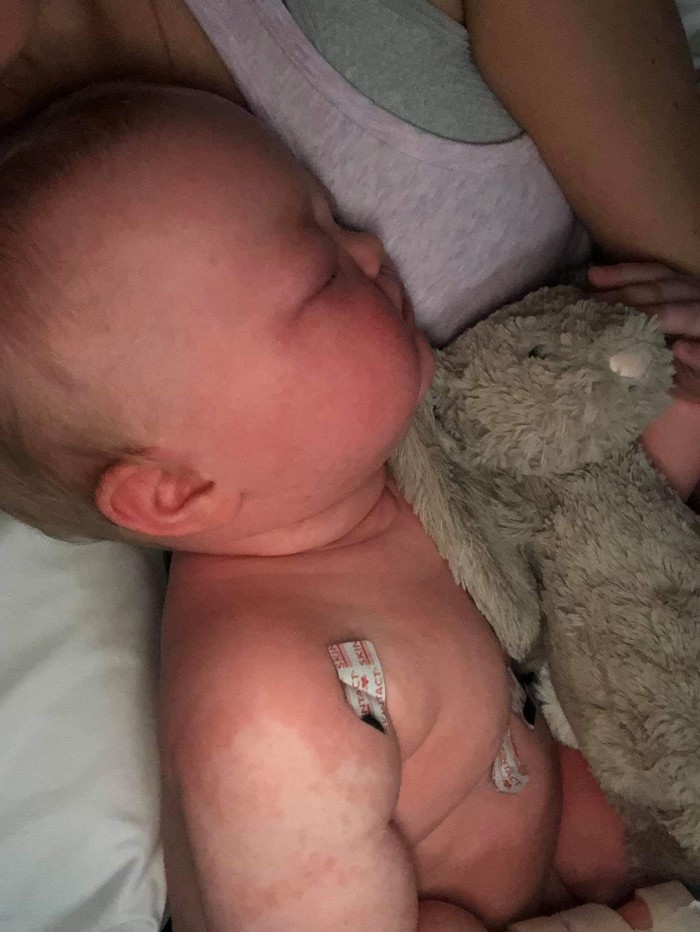
Эмоциональный пост лондонской семьи, младенец которой сейчас выздоравливает от кори
ПОЖАЛУЙСТА, ПРОЧИТАЙТЕ И ПОДЕЛИТЕСЬ СО ВСЕМИ РОДИТЕЛЯМИ. СПАСИБО.
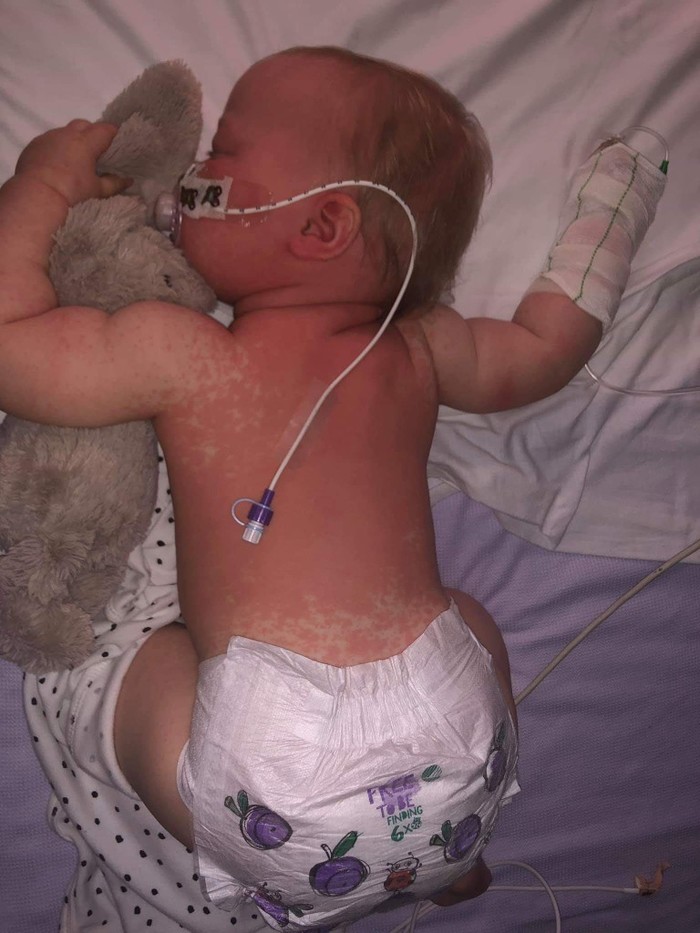
Врачи и медсестры в больнице Челси Уэст спросили нас, будем ли мы делиться фотографиями нашей заболевшей Альбы, чтобы рассказать другим о пользе вакцинации.
Размещение этих душераздирающих фотографий нашей красивой девочки, которая заразилась корью, чрезвычайно трудно для нас, ведь мы все еще находимся в больнице, спустя 8 суток после госпитализации. И все же мы решили сделать это.
Она была слишком мала для вакцинации MMR, когда заболела - это значит, что ей пришлось бороться с этим вирусом-убийцей без специфического иммунитета.
Корь - это не "просто сыпь", она может вызвать слепоту, энцефалит и пневмонию.
Чтобы ее остановить, нам нужно привить как можно больше людей. Сделайте прививки своим детям!
Вакцина MMR не вызывает опасных для жизни проблем, в отличие от дикого вируса кори. От прививки ваши дети могут почувствовать недомогание в течение суток или около того, но поверьте мне, это ничто, по сравнению с тем кошмаром, через который мы проходим сейчас.
Это было абсолютно невыносимо - смотреть, как наша дочь борется с этим вирусом, особенно когда ее глаза были полностью закрыты отеком на 4 дня. Она была в темноте эти дни, а высокая лихорадка у нее продолжалась более двух недель. В больнице ей проводили разные манипуляции, которые были мучительны сами по себе: сканировали, делали рентгенограммы, кололи вены для забора крови, проводили люмбальные пункции, устанавливали периферические венозные катетеры, брали мазки, снимали ЭКГ, кормили через желудочный зонд, давали дышать кислородом, накачивали лекарствами, противовоспалительными-обезболивающими-антибиотиками, или как там они еще называются.
Так вот все это, что случилось с нашей малышкой, можно было предотвратить, если бы все дети, которые старше ее, просто были бы привиты от кори, и создали бы "защитный слой" (коллективный иммунитет) до момента, когда ее саму можно было бы вакцинировать.
Говорите об этом, не оставайтесь в стороне, распространите информацию о важности вакцинации.
Сделайте это, чтобы все дети были привиты против кори. Потому что без помощи врачей и медсестер, наш прекрасный ребенок сегодня уже не был бы с нами.
![]()
Корь у ребенка
поделилась историей, которая случилась у нас в марте. @d.k51, по Вашей просьбе делаю пост.
Когда я была беременна, решила для себя, что мой ребенок будет привит по календарю, как положено. В роддоме сделали БЦЖ, с гепатитом протупили немного, и я решила узнать у педиатра, как и когда его сделать. Но в 1,5 месяца дочь перенесла обструктивный бронхит, была госпитализирована. Вслед за этим вышла из строя пищеварительная, затем нервная система. Прививки откладывались не по медотводу, а "давайте подождем, мама, Ваш ребенок пока не совсем здоров, пусть окрепнет". Когда эти все моменты мы взяли под контроль, понеслись другие проблемы, а затем другие. Так и вышло, что к 2м годам у дочери только от туберкулеза есть прививка и больше ни одной.
2 марта ночью я почувствовала, что дочь горячая. Это была суббота. Температуру сбили, кашля, насморка не было. После обеда снова температура. Снова сбили. Дотянули до понедельника, поехали на прием к педиатру. В понедельник уже был насморк и кашель, температура также поднималась до 38,5. Педиатр назначила фероны и бромгексин (дочь аллергик, сиропов от кашля ей нельзя давать) и жаропонижающее, капли в нос. К вечеру дочь отказалась полностью от еды и воды. Скормить ей таблетку от кашля не получалось, мы поняли, что придется рано или поздно ехать в стационар, так как лечения нет. Пока у нее был силы, даже закапать нос не вышло - она просто вырывалась и убегала. Во вторник ситуация не изменилась, я стала готовиться к госпитализации. К вечеру дочь обмякла, но с жаропонижающим (пришлось использовать свечи, потому как скормить не выходит - плюется, срыгивает, давится, кричит, убегает) вела себя более-менее активно. В среду утром дочь уже только лежала на руках, при попытке уложить в кровать плакала. Мы поехали в стационар. В стационаре при осмотре врач увидела геморрагическую сыпь на ногах. В принципе, разобраться с сыпью было сложно, потому что на момент поступления сыпь на дочери была 3х видов - атопическая, аллергическая (это у нее давно), геморрагическая. Плюс обезвоживание (не ест, не пьет 3 дня), и началась интоксикация. Реаниматолог сказал, случай не его, в отделении справятся. Поставили диагноз пневмония (рентген подтвердил). Тут же начались капельницы.
Прямо во время капельниц у дочери вздувались и краснели веки (звоночек раз) и появлялась сыпь (4й вид). Насморк уже был гнойный к этому времени. Врач подумала, что это аллергия на антибиотик, и его заменили. На всякий случай, добавили димедрол и супрастин (не одновременно). Ночью началась одышка, экстренно делали еще уколы. Я ходила с ней по палате, спала всего 1,5 часа. 8 марта я обратила внимание, что на груди у дочери яркая оранжево-красная сыпь, которой раньше не было (звоночек два). На утренней капельнице снова отекли и покраснели веки, и я увидела эту же сыпь на лице, за ушами, в волосистой части головы. Когда пришла врач, я сказала, что в интернете видела фото, сыпь похожа на корь. Врач сказала, это вряд ли - с пневмонии корь не начинается. На ногах геморрагической сыпи стало больше. Врач подумала и привела другого врача. Я заново рассказала, как заболел ребенок. Второй врач подумал и перевел нас в открытый бокс. Дочь по-прежнему лежала спокойно только на руках, по-прежнему в тяжелом состоянии. Эту ночь тоже не спала нормально (она на мне, я стояла или сидела, поспать только 2 часа вышло). В тот же день я увидела засохшую кровь в ухе и сказала врачу. Позвали лора, лор подтвердила отит (и поцарапала проход, как оказалось позже). На другой день пришла другая врач, осмотрела слизистую рта, посмотрела на сыпь (сыпь уже была по всему туловищу спереди и немного на спине), подтвердила диагноз корь и нас перевели в закрытый бокс. Сыпь пошла до ступней, а потом сошла. На ее месте появилось сначала не сильное, а затем и обильное обширное шелушение.
К отиту, пневмонии, кори добавился конъюнктивит. Так как дочь была обессилена, закапать нос было не тяжело, плюс капали ухо тоже.Остальные лекарства через катетер. В глазах отделяемое ушло самостоятельно, но мы уже были готовы и глаза лечить, конечно же. В общей сложности она не ела и не пила воду 8 дней. Из этих 8 дней она 4 дня пила яблочный детский сок. Из еды просила соломку, яблоко. Полегчало на 11й день болезни, она вставала, носилась по палате, играла, капризничала.
Как полегчало и когда ребенок уже был не заразен, отпустили домой, набрали кровь на анализ (подтвердить или опровергнуть корь). Я обратила внимание, что дочь трет и другое ухо. Пошли в поликлинику, и там отит. А в первом кровь (травма). Еще полторы недели лечили уши. Насморк, зараза, гнойный дней 10 держался, хотя промывали и капали нос.
По анализу крови корь подтвердилась. Выписку отдали нам на днях.
Читайте также:


