Герпетический дерматит у беременных
Распространенность заболевания одинакова во всем мире и составляет 1:60.000.Заболевание возникает преимущественно на 5–6 мес беременности, то есть, во II–III триместрах , редко раньше - на 3–4 мес. и после родов. Возникнув один раз, дерматоз может рецидивировать при каждой последующей беременности. Нередко он резко обостряется после родов, но постепенно, в течение нескольких недель или месяцев разрешается даже без лечения . Чаще заболевание регрессирует через некоторое время после родов, но может персистировать и в течение ряда лет.
Патогенез до конца не выяснен, но в 61 – 80% случаев существует ассоциация с HLA – DR3 и 52 – 53% - с HLA – DR4.Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование пузырей. Основной инициирующий фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости.
В пребуллезном периоде развития общее состояние больной без видимой причины ухудшается, повышается температура, беспокоитзуд, жжение, боли. Через несколько дней в периумбиликальной области появляются сильно зудящие полиморфные высыпания (эритематозно-папулёзно-везикулёзно-буллёзные элементы), расположенные преимущественно на коже живота, конечностей. Высыпания имеют тенденцию к группировке.
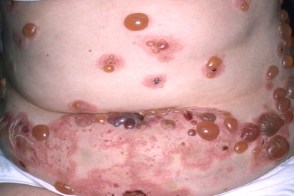
У некоторых больных процесс принимает генерализованный характер. Для герпеса беременных характерно развитие на коже туловища, конечностей эритематозно-уртикарных пятен, на фоне которых или по их периферии спустя некоторое время (2–3 сут) появляются мелкие, как просо, конусообразные или овальные пустулоподобные или пузырьковые элементы . Пузырьки сливаются между собой, вскрываются, их содержимое ссыхается в корки. Реже на эритематозном фоне возникают пузыри с плотной покрышкой, серозно-гнойным или геморрагическим содержимым.
На высоте развития болезни возникает довольно пёстрая картина: эритематозные фестончатые очаги поражения, в пределах которых находятся герпетиформно расположенные множественные везикуло-буллёзные и пустулёзные элементы с участками, покрытыми серозно-кровянистыми корками. в зоне бывших пузырей видны очаги гиперпигментации. В пузырях обнаруживают увеличенное количество эозинофилов, что сопровождается повышением температуры. Высыпания разрешаются и вновь возникают в виде отдельных вспышек. На слизистых оболочках высыпания появляются в исключительных случаях.
В результате трансплацентарной передачи антител IgG от матери к плоду, у 10% новорожденных появляются везикулярные или уртикарные высыпания, спонтанно регрессирующие в течении нескольких дней-недель.
Заболевание диагностируют на основании выявления у беременных герпетиформных везикул и пустул на отёчном основании. Диагностические гистопатологические критерии - эозинофильный экзоцитоз, некроз базальных клеток, подэпидермальное расположение пузыря, а также линейное отложение C3 компонента комплемента и IgG в зоне базальной мембраны.
При гистологическом исследовании в области очагов поражения обнаруживают отёк дермы, периваскулярные инфильтраты, состоящие из мононуклеарных клеток и эозинофилов; в эпидермисе - спонгиоз, внутриклеточный отёк, эозинофильный экзоцитоз. Характерная особенность при герпесе беременных - развитие очагового некроза базальных клеток, напоминающих коллоидные тела при красном плоском лишае . Некроз базального слоя ведёт к образованию подэпидермальных пузырей. Вокруг пузырей всегда обнаруживают выраженный воспалительный инфильтрат, содержащий много эозинофилов с фрагментированными ядрами.
Прямая РИФ позволяет обнаружить линейное отложение C3 компонента комплемента в зоне базальной мембраны. Реже обнаруживают C1 и C4 компоненты. Примерно в половине случаев, иногда реже, выявляется отложение IgA, IgM. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50%.
Существует мнение о возможной аутоиммунной роли тиреотоксикоза в патогенезе заболевания, поэтому больных герпесом беременных следует обследовать у эндокринолога.
Дерматоз дифференцируют с субкорнеальным пустулёзом и буллёзным пемфигоидом.
- Субкорнеальный пустулез Снеддона-Уилкинсона , в отличие от герпеса беременных, развивается как у мужчин, так и у женщин. При нем процесс располагается субкорнеально, характерными являются фликтены, спонгиоформные пустулы, субкорнеальные пузыри и пузырьки, тогда как при герпесе беременных процесс располагается субэпидермально и преобладают уртикарные, герпетиформные элементы.
- Буллезный пемфигоид в отличие от герпеса беременных развивается у пожилых людей и характеризуется возникновением не только экзантемы, но и энантемы, что при герпесе беременных является исключительным явлением.
При герпесе беременных лечение нередко представляет собой сложную задачу, особенно если высыпания существуют в течение длительного времени, в том числе после родов. С осторожностью применяют сульфоновые препараты, витамины группы B, антибиотики.
При тяжело протекающих упорных формах болезни:
- Глюкокортикоидная терапия (в дозе 0.5 мг/кг, с постепенным снижением до поддерживающей дозировки в зависимости от активности заболевания) . Эффективен метилпреднизолон. Во всех случаях назначения глюкокортикоидов необходимы консультации акушера-гинеколога и неонатолога.
- Циклоспорин, дапсон, азатиоприн или метотрексат (после родов)
Из наружных средств можно применять водные растворы анилиновых красителей, кремы и мази, содержащие глюкокортикоиды (III и IV классов) и антибиотики.
При ухудшении течения болезни показано прерывание беременности.
Прогноз в большинстве случаев благоприятный.

Герпетический дерматит – это заразное кожное заболевание, развивающееся в результате воздействия на организм вирусов герпеса. Патология характеризуется хроническим протеканием, сопровождается частыми рецидивами, требует проведения комплексной терапии, проявляется сыпью, жжением и сильным зудом.
Причины герпетического дерматита
Причиной развития герпетического везикулярного дерматита является вирус герпеса 1,2 типа. По фото можно посмотреть характерные признаки патологии кожных покровов при дерматите.
Сопутствующие причины, по которым наиболее часто появляется герпетический дерматит на лице и теле:
- Заболевание с высокой долей вероятности передается по наследству, особенно если женщина переболела герпесом во время беременности.
- Высыпания могут являться ответной реакцией человеческого организма на какое-либо ранее перенесенное заболевание (ОРВИ, ОРЗ, грипп, ангина и т.д.).
- Доброкачественные и злокачественные образования также могут стать поводом появления герпеса.
- Аллергия, связанная с попаданием в организм избыточного количества йода либо глютена с продуктами питания способствует появлению герпесного дерматита.
- Резкое переохлаждение зимой.
- Запредельные нагрузки, нервные потрясения, стресс, перенапряжение.
- Значительное снижение защиты иммунной системы.
- Нарушение гормонального фона.
Герпетический дерматит у ребенка чаще всего передается по наследству, преимущественно от матери. В редких случаях он может развиться в результате воздействия на неокрепший детский организм других вирусов и патогенных микроорганизмов. Чаще всего ребенок заражается везикулярным дерматитом контактным путем (игра с игрушками, с которыми до этого играл заболевший ребенок), используя личные предметы гигиены болеющего, его одежду либо постельные принадлежности. Лечение герпетического дерматита у детей не проводится по фото, маленького пациента необходимо в обязательном порядке показать педиатру либо дерматологу.
Самым опасным периодом развития заболевания является возраст до 3 лет. У грудных детей, возраст которых не достиг полугода, герпес не активируется из-за отсутствия в крови маленького ребёнка антител lgG.
Симптомы герпетического дерматита
Самый основной симптом заболевания: сыпь на губах. В редких случаях герпетические бляшки при отсутствии должного лечения распространяются на половые органы, могут поражать жизненно важные органы, что усугубляет течение заболевания и требует более серьезного лечения.
Вирус присутствует у более чем 90% людей, большая часть из которых хотя бы раз в жизни переболела герпесом и является скрытым носителем вируса.
При классическом проявлении заболевания симптоматика проходит через полторы-две недели. В частых случаях, при отсутствии должного лечения, либо прерывания терапии без ее должного завершения, патология может перейти в стадию рецидива, с периодически возникающими обострениями.
Опасность вируса — в его быстром распространении. Выживаемость патогенных микроорганизмов отлично сохраняется при предельно низких либо высоких температурах в течение суток. В организм здорового человека вирус герпеса попадает в результате прямого контактирования с вирусоносителем, поэтому заражение чаще всего происходит именно контактным путем. Можно легко заразиться при прикосновении к пораженной герпесом коже, используя предметы личной гигиены заболевшего человека, во время интимной близости либо через постельное белье. Поэтому, можно сделать вывод: герпетический везикулярный дерматит заразен!
Наиболее опасным этапом развития заболевания является период, когда пузырьки самопроизвольно вскрываются — выделяющаяся жидкость способствует распространению сыпи на здоровые части тела. Попав на верхние слои кожи герпес практически в 100% случаев останется в человеческом организме и проявляет себя при малейшем снижении иммунной защиты.
Симптомы герпетического везикулярного дерматита выражаются не только в образовании пузырчатой сыпи. Заболевание развивается накануне с ощущением слабости, головной боли, умеренного повышения температуры тела. На некоторых участках кожи заболевшие ощущают покалывание с появлением незначительного покраснения: отечного и болезненного.
Данная симптоматика сменяется розовой сыпью разного диаметра. Высыпания имеют четкие контуры, которые через несколько часов после появления наполняются серозным содержимым. Сыпь сопровождается сильным жжением и зудом. Самопроизвольное вскрытие пузырьков происходит через двое-трое суток после появления их на эпидермисе. После вскрытия везикулы начинают подсыхать и шелушиться. Если организм в состоянии самостоятельно за счет своего собственного иммунитета побороть вирус, симптомы быстро исчезнут и проявят себя только при наличии определенных факторов.
Описание симптомов герпетического везикулярного дерматита перед лечением
- сыпь в виде пузырьков;
- сильные зудящие ощущения;
- неприятное жжение;
- сбой в работе желудочно-кишечного тракта;
- бессонница;
- незначительное (до 37,5 о С) повышение температуры тела;
- повышенная утомляемость.
Длительность инкубационного периода варьируется от 1 дня до 26 суток. Ярко выраженная симптоматика заболевания будет в течение первых нескольких недель.
Лечение герпетического дерматита
Лечение герпетического дерматита у взрослых не проводится по фото, пациент должен в обязательном порядке посетить врача-дерматолога. Характеризуется продолжительной терапией, полностью подбирается под индивидуальные особенности организма пациента, зависит от:
- стадии заболевания;
- формы самого дерматита;
- возраста заболевшего;
- площади, пораженной герпесом кожи;
- количества высыпаний.
Лечение герпетического дерматита народными средствами
Одним из самых эффективных народных средств, позволяющих деликатно без побочных эффектов бороться с герпетическим вирусом является настойка эхинацеи. Ее можно купить в готовом составе в аптечной сети, можно приготовить самостоятельно. Основной принцип — антибактериальное воздействие на вирус герпеса. Высушенные соцветия эхинацеи следует залить водкой, настаивать две недели в темной стеклянной таре. Прижигать получившейся настойкой точечно сыпные высыпания и дополнительно принимать во внутрь, добавляя 2 чайные ложки настойки на 200 грамм воды. Принимается настойка дважды в сутки.
Хорошей эффективностью в лечении герпетического везикулярного дерматита обладают настойки из чистотела, череды, душицы, которыми следует прижигать пораженные участки кожи.
Внутрь рекомендуется принимать отвары, приготовленные на основе шиповника, листьев березы, родиолы розовой либо женьшеня.
Лечение герпетического дерматита медикаментозными средствами
В обязательном порядке назначаются следующие виды препаратов для лечения дерматита герпетического век и открытых участков тела:
При незначительной локализации сыпных высыпаний на коже используются специальные мази/кремы для обработки. Таблетки стараются не назначаться. В некоторых случаях причиной дерматита могут быть сбои в работе желудочно-кишечного тракта либо повышенный риск развития аллергии на продукты питания. В данном случае без консультации врача аллерголога не обойтись — специалист назначает диету, позволяющую минимализировать риск обострения и рецидивов герпетического везикулярного дерматита. Это дополнительная, но важная мера в лечении и профилактики патологии.
Профилактика герпетического дерматита
В основе профилактики герпетического дерматита век, рук, слизистых оболочек — укрепление иммунитета всеми возможными способами. Во избежание авитаминоза в зимне-весенний период важно не только употреблять в пищу много свежих овощей и фруктов, но и принимать специальные поливитаминные комплексы. Важной составляющей профилактики является соблюдение правильного питания. При повышенной чувствительности организма к йоду либо глютену необходимо соблюдение строгой безглютеновой диеты либо диеты, в которой полностью отсутствуют продукты, содержащие даже в незначительном количестве йод (к примеру, морская капуста).
Герпетический дерматит представляет собой хроническое кожное заболевание, которое сопровождается появлением характерных пузырьковых высыпаний. Недуг связан с проникновением в организм вируса герпеса. Естественно, многие люди, столкнувшиеся с подобной проблемой, ищут дополнительную информацию. Почему развивается болезнь? Как вирус герпеса проникает в организм? Существуют ли способы избавиться от инфекции? Ответы на эти вопросы интересны многим читателям.
Герпетический дерматит: МКБ-10 и общая информация
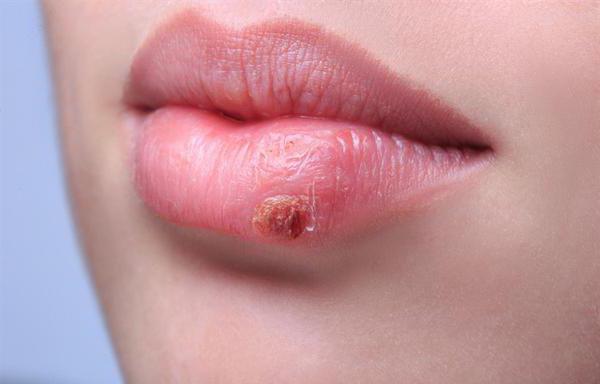
Система Международной классификации болезней присвоила данному заболеванию код В00.1. Герпетический дерматит представляет собой инфекционное заболевание, которое сопровождается появлением на коже пузырьковой сыпи с прозрачной жидкостью внутри. Как правило, высыпания образуются на коже лица, паха, поясницы. Недуг нередко поражает слизистые оболочки рта, глаз и половых органов. В наиболее тяжелых случаях воспалительный процесс распространяется на центральную нервную систему, но подобные осложнения регистрируются сравнительно редко.
От развития данного заболевания не застрахован никто. Согласно статистике, 90% людей на планете являются носителями герпетической инфекции.
Причины развития недуга
Как свидетельствует название, возбудителем данного недуга является вирус герпеса, в частности типа 1 и 2. Инфекция чаще всего проникает в организм при контакте с больным человеком, особенно если у него недуг находится на стадии вскрытия пузырьков.
Вирус распространяется и бытовым путем, например, при совместном использовании полотенец, одежды, предметов личной гигиены, игрушек и т.д. Инфекция передается во время поцелуев и незащищенных половых актов. Также возможно инфицирование ребенка при родах, если мать является носителем вируса.
Основные факторы риска
Сама по себе инфекция не является слишком опасной. Человек может быть носителем вируса в течение многих лет и даже десятилетий, не подозревая об этом. Вирус активируется на фоне снижения иммунной активности, что наблюдается, например, при неправильном питании, физическом или эмоциональном перенапряжении, сильном стрессе, во время простуды или инфекционных заболеваний.
К факторам риска относят также аутоиммунные реакции, вакцинации, сильное переохлаждение. Спровоцировать везикулярный дерматит могут нарушения в работе пищеварительного тракта или попадание в организм гельминтов. Имеет место и некоторая наследственная предрасположенность. Доказано, что не последнюю роль при развитии недуга играет непереносимость глютена, повышенная чувствительность к йоду и некоторые другие пищевые аллергии.
Разновидности герпетического дерматита и их особенности
По данным термином объединяют группу кожных воспалительных заболеваний, которые развиваются на фоне герпетической инфекции. На сегодняшний день выделяют несколько форм:
- везикулярный герпетический дерматит сопровождается появлением водянистых везикул;
- папулезная форма характеризуется образованием на коже мелких уплотнений;
- буллезный дерматит сопровождается появлением волдырей (как при ожогах);
- уртикароподобная форма недуга (сыпи напоминают ожоги от контакта с крапивой);
- параонкологический дерматит сопровождается появлением и ростом канцерогенных кожных новообразований.
Симптомы дерматита и особенности течения недуга
Когда появляются симптомы герпетического дерматита? В некоторых случаях высыпания можно заметить уже на следующие сутки после инфицирования, а других же проходит до 26-ти дней. В большинстве случаев сначала пораженные участки кожи отекают. Пациенты отмечают появление зуда, жжения, покраснений.
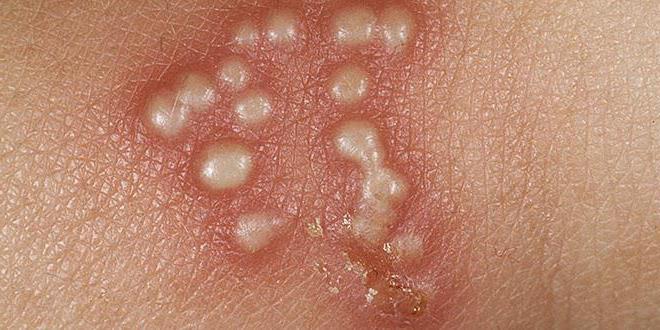
Спустя 1-2 дня начинают появляться мелкие пузырьки, заполненные жидкостью. Сначала она прозрачная, но через несколько суток становится мутной. Как правило, после этого везикулы начинают вскрываться, а на их месте образуются язвочки.
В некоторых случаях сыпь образуется не только на коже, но также на слизистых оболочках половых органов, глаз, ротовой полости (по типу стоматита).
Наблюдаются и симптомы общей интоксикации, в частности, небольшая лихорадка, слабость, боли в мышцах, ломота, диарея.
Диагностические мероприятия
Как правило, уже после осмотра кожной сыпи врач может заподозрить герпетический дерматит. Тем не менее иногда необходима дополнительная диагностика. На анализ берут образцы крови и слюны, а также жидкость из пузырьков на коже. Во время исследований можно обнаружить увеличение количества эозинофильных гранулоцитов.
Серологическая диагностика дает возможность определить наличие специфических антител. При подозрении на развитие онкологического заболевания проводятся дополнительные тесты, в частности, биопсия. Поскольку в некоторых случаях активация дерматита связана с пищевыми аллергиями и повышенной чувствительностью к некоторым химическим компонентам (в частности, к йоду), врач может назначить проведение аллергопроб и исследования работы щитовидки.
Герпетический дерматит: лечение

Схема лечения составляется индивидуально для каждого пациента, так как многое здесь зависит от наличия сопутствующих заболеваний и состояния организма. Как правило, используются некоторые стандартные группы препаратов:
Герпетический дерматит — хроническое заболевание. Стоит понимать, что терапия способна лишь снять симптомы. Полностью очистить организм от вирусной инфекции практически невозможно.
Народные средства: что поможет?

Герпесный дерматит — проблема, лечение которой требует комплексного подхода. И в некоторых случаях помочь могут и средства народной медицины, созданные на основе растительного сырья.
- Полезными считаются отвары из облепихи, спорыша, можжевельника, солодки, календулы. Из можно принимать внутрь или добавлять в воду для купаний. Это травы обладают выраженными противовоспалительными свойствами и действуют как антигистаминные средства.
- Периодически нужно принимать настойки и отвары из женьшеня, эхинацеи, элеутерококка, шиповника. Эти средства можно приобрести в аптеке или приготовить самостоятельно. Лекарства положительно влияют на работу иммунной системы, укрепляют организм, тем самым препятствуя активации вируса герпеса.
- В домашних условиях можно приготовить мазь для обработки пораженных участков кожи. С этой целью нужно смешать сухую траву красавки со свиным жиром в пропорции 2:1. Смесь готовят при температуре в 90 градусов в течение шести часов.
Разумеется, перед применением любых домашних средств нужно поговорить с лечащим врачом и провести тест на наличие аллергической реакции.
Профилактика появления обострений

Следуя некоторым рекомендациям, можно предотвратить обострение заболевания. Как известно, герпетический дерматит активируется на фоне снижения иммунной активности. Именно поэтому крайне важно поддерживать нормальную работу организма. Специалисты рекомендуют придерживаться правил здорового питания, включать в рацион достаточное количество овощи и фрукты. Полезной будет физическая активность, прогулки на свежем воздухе, правильный режим работы и отдыха, а также отсутствие стрессов и нервных перенапряжений.
В периоды снижения иммунной активности (например, во время простуд и прочих заболеваний, менопаузы, беременности) стоит принимать мультивитаминные комплексы.
Некоторые формы герпетиформного дерматита активируются при употреблении в пищу некоторых продуктов питания, например, тех, которые содержат глютен или соединения йода. В таких случаях нужно придерживаться соответствующей диеты.
При появлении первых же симптомов недуга важно обратиться к врачу — вовремя начатая терапия значительно ускоряет процесс выздоровления.
Герпетический дерматит – заболевание кожи, которое развивается на фоне поражения эпидермиса вирусом герпеса первого или второго типа. Это хроническая болезнь, сопровождаемая рецидивами и требующая комплексного лечения. Проявляется высыпаниями на плечах, руках, бёдрах и ягодицах, реже – на других участках тела, сопровождается зудом и жжением.
Особенности герпетического дерматита
Вирус прекрасно выживает в окружающей среде и сохраняется при температуре от –70 до +60 градусов почти сутки. В организм он проникает при непосредственном контакте с вирусоносителем, или заражение происходит контактным путём – через кожу, при половых актах, через постельное бельё и предметы личной гигиены, у детей – через игрушки. В период беременности поражается плод, возникает опасность различных патологий и преждевременных родов. Самый опасный этап – вскрытие пузырьков: содержащаяся в них жидкость распространяет сыпь на другие участки тела. Приникая через верхние слои эпидермиса, вирус навсегда остаётся в организме и проявляется при снижении сопротивляемости.
Чаще всего болезнь диагностируется у людей с пониженным иммунитетом и проблемами наследственного характера. В зависимости от вида высыпаний герпетический дерматит делится на:
- Папулёзный – папулы.
- Буллезный – волдыри, как при ожогах.
- Везикулезный – везикулы.
- Уртикароподобный – как следы от крапивы.
- Параонкологический – реакция организма на онкологические болезни.
- Строфулоидный, трихофитоидный, экзематоидный – атипичные формы.
Фото герпетического дерматита представлены ниже.

Симптомы герпетического дерматита
Ещё до появления сыпи появляется недомогание и общая слабость, немного повышается температура. На отдельных участках тела ощущается покалывание, появляются покраснения и небольшая отёчность. После этого выступает розовая сыпь размером от 5 мм до 2 см с чёткими контурами, пузырьки наполнены гнойным содержимым. В местах высыпаний чувствуется жжение и зуд, через несколько дней пузырьки лопаются, подсыхают и шелушатся. Если организму удаётся справиться с вирусом, сыпь исчезает, а при определённых условиях проявляется снова. У беременных герпетический дерматит возникает в 1-3 триместре.
- Пузырьковая сыпь.
- Зуд и жжение кожи в местах высыпаний.
- Нарушение сна.
- Субфебрильная температура.
- Нарушение работы ЖКТ.
- Быстрая утомляемость.
- Общая слабость.
Сыпь может появиться на любом участке тела, но чаще – на лице, шее и руках. Слизистые оболочки поражаются только в 10% случаев.
Причины герпетического дерматита
Точные причины герпетического дерматита учёные ещё не установили, но есть факторы, которые способствуют развитию заболевания:
- Передача по наследству.
- Реакция организма на первичное заболевание.
- Онкология.
- Инфекции.
- Вирусы.
- Аллергия на глютен и йод.
- Болезни ЖКТ.
- Результат прививок.
- Переохлаждение.
- Чрезмерные физические нагрузки.
- Эмоциональное истощение.
- Гормональные нарушения.
- Снижение иммунитета.
В организме человека вирус герпеса может оставаться долгие годы, под действием этих факторов он переходит в активное состояние.
Герпетический дерматит у детей
Герпесный дерматит у детей носит наследственный характер или развивается на фоне других вирусов. Пути заражения – через игрушки, предметы гигиены, постельное бельё, одежду. Болезнь наиболее опасна детям до 3 лет, у малышей до 6 месяцев её не бывает – в крови ещё нет антител lgG. Но они обязательно должны быть у матери, иначе может развиться тяжёлая форма герпетического дерматита. В некоторых случаях его причиной может быть снижение иммунитета или нарушение обмена веществ.
Диагностика герпетического дерматита
При возникновении первых признаков герпетического везикулярного дерматита можно обратиться к врачу-дерматологу. Он осмотрит поражённые участки кожи, назначит исследования гнойного содержимого и соскобов. Установить диагноз позволяет и проба по Ядассону – компресс из йодида калия и вазелина. Если через сутки на том месте, куда он прикладывался, появятся покраснения или папулы, это будет подтверждением герпетического дерматита. Дополнительно врач назначит общий анализ крови – показательным будет увеличенное количество эозинофилов.
Самый точный метод диагностирования герпетического дерматита – прямой иммуннофлуоресценции. Гистология биоматериала позволяет убедиться в присутствии антител и иммуноглобулинов, обнаружить скопление эозинофилов и нейтрофилов под внешним слоем кожи. Пациентам старшего возраста назначается рентген, кардиограмма, УЗИ и другие исследования, которые дают возможность исключить онкологические заболевания.
Лечение герпетического дерматита
При нормальном иммунитете герпес проходит сам и не переходит в герпетический везикулярный дерматит. В других случаях требуется продолжительное лечение. Его схема зависит от вида дерматита, возраста пациента, количества сыпи и мест поражения.
При незначительном распространении сыпь обрабатывается мазями, аэрозолями или кремами, таблетки не назначаются. Если причина герпетического дерматита – нарушение работы ЖКТ или склонность к аллергии, врач рекомендует диету, исключающую алкоголь, шоколад, орехи, молоко, продукты с высоким содержанием глютена и йода. Их желательно заменить рисом, гречкой и кукурузой. Кроме того, он может назначить Эксальб, Фамцикловир, Виферон, Валацикловир, Вектавир и др. Не менее эффективны и народные средства, однако они хороши только как дополнение к основному лечению. Обращаясь к народной медицине, следует обязательно проконсультироваться с врачом.
Бороться с вирусом герпеса помогает настойка эхинацеи, действующая ка антибиотик. Залейте сухие цветы водкой, оставьте в стеклянной посуде на 2 недели. Прижигайте поражённые места, употребляйте внутрь по 2 раза в сутки (2 ч. ложки на 200 мл воды). Не менее эффективны настойки череды, полыни, душицы, чистотела, употребляемые наружно, и отвары женьшеня, радиолы розовой, шиповника, берёзового листа, корня солодки, употребляемые внутрь.
Осложнения герпетического дерматита
Здоровому человеку вирус герпеса не опасен, поэтому герпетический дерматит не развивается и не может вызвать осложнения. Эта болезнь опасна на фоне первичных инфекций, иммунных и онкологических заболеваний. При отсутствии лечения она переходит в хроническую форму и поражает внутренние органы, становится причиной развития тяжёлых заболеваний. Опасен дерматит и во время беременности – заражается плод, возникает опасность патологий и преждевременных родов.
Профилактика при герпетическом дерматите
Основные профилактические меры по борьбе с герпесным везикулярный дерматитом – употребление витамин в период авитаминоза, правильное питание и здоровый образ жизни. Люди, чувствительные к глютену или йоду, должны соблюдать безглютеновую диету или диету, исключающую йодсодержащие продукты.
Помните: лечение герпетического дерматита на ранней стадии требует меньше времени и сил. Поэтому нужно быть внимательным к своему здоровью, а при первых же признаках болезни обращаться к врачу. Самолечение недопустимо и может привести к тяжёлым последствиям.
Читайте также:


