Гиперкератотическая форма красного плоского лишая
Красный плоский лишай это
Это хроническое воспалительное заболевание, поражающее кожу, слизистые оболочки, волосы и ногти, при котором иммунопатогенез включает Т-клеточную иммунотоксичность.
Иммунный процесс может быть представлен следующим образом. Антиген располагается на поверхности клеток базального слоя эпителия. Макрофаги передают информацию об антигене лимфоцитам Т4 (Т-хелперам), которые активируясь, секретируют цитокин, известный как интерлейкин-1, активирующий размножение этих лимфоцитов. ИЛ-1 включает гены Т4 клеток, которые обеспечивают синтез ИЛ-2, и рецепторов для ИЛ-2 на поверхности клеток Т4. Приклеивание ИЛ-2 к своему рецептору инициирует процесс пролиферации клона клеток, каждая из которых способна распознавать и реагировать с данным антигеном.
Распространенность красного плоского лишая
При красном плоском лишае (КПЛ) поражение полости рта часто сопутствует, а в ряде случаев предшествует поражению кожи. Это одно из наиболее распространенных заболеваний кожи, которое проявляется изолированным поражением полости рта. Красный плоский лишай является зудящим папиллосквамозным дерматозом, который поражает лиц обоего пола, чаще женщин, и может проявляться в любом возрасте.
Поражение слизистой встречается у 60-70% больных с кожными проявлениями, и может быть единственным проявлением заболевания в 20-30% случаев. Наиболее излюбленной локализацией КПЛ во рту являются слизистая щек, языка и десен. Поражения имеют длительное хроническое течение. В 40 % случаев типичная форма разрешается спонтанно, экссудативная форма спонтанно разрешается в 12 %, эрозивно-язвенная форма спонтанно не разрешается.
Этиология
Этиология заболевания неизвестна, но существует много патогенетических факторов, которые могут провоцировать развитие заболевания. Часто отмечается комбинированное проявление КПЛ с аутоиммунными заболеваниями, с заболеваниями, связанными с нарушениями метаболизма (диабет, гиперхолестеринэмия), и генетической предрасположенностью.
Патогенетические факторы:
1. Нервно-психологические факторы и вегетативные расстройства. Хронический стресс, повышенная возбудимость, утомление и другие психогенные расстройства часто предшествуют возникновению заболевания и влияют на его течение.
2. Инфекционные, токсические и иммунологические расстройства. Рассматривается вирусная этиология КПЛ, хотя в настоящее время она не доказана, однако, ее нельзя полностью исключить, имея в виду проявления некоторых вирусных заболеваний.
3. Большая группа медикаментов, такие как антималярийные препараты, тяжелые металлы, пенициллин, салицилаты и др. могут провоцировать проявления КПЛ. Эта провокация сопровождается иммунологическими реакциями (обычно 4 типа иммунных реакций по классификации Гэлла-Кумбса) и блокированием активности мелких слюнных желез. Присутствие иммуноглобулинов и комплемента отмечается в области эпидермо-дермальной границы кожи подтверждает роль иммунных механизмов повреждения при КПЛ.
4. Наследственная предрасположенность. Часто заболевание проявляется у членов одной семьи.
5. Местная травма. Положительный изоморфный феномен, когда неспецифический раздражитель вызывает характерные для КПЛ элементы поражения (реация Кэбнера). Исследования показали, что местная травма слизистой оболочки способствует проявлению заболевания, так как высыпания появляются в зоне повреждения и в ответ на него.
Проявления КПЛ на коже:

Мелкие, полигональные, плоские папулы. Они могут сливаться в бляшки, поверхность которых покрыта тонкими, блестящими чешуйками. Папулы резко ограничены от окружающей кожи. В начале заболевания папулы красного цвета, но вскоре приобретают фиолетовый оттенок, позже появляется коричневатый оттенок. Центр папулы имеет пупкообразное вдавление.
Папулы могут возникать на любом участке кожи, но обычно возникают симметрично на разгибательной поверхности предплечий, кистей рук, нижних конечностях и туловище. Первичным проявлением КПЛ на коже является сильный зуд, часто непереносимый, однако расчесывание лишь изредка приводит к появлению эрозий и экскориаций.

Сетка Уикхема
Поверхность папулы имеет очень тонкие серовато-белые линии, которые получили название полосы Уикхема (сетка Уикхэма, которую на каждой папуле можно отчетливо видеть после смазывания поверхности растительным маслом).

Проявления в полости рта
В полости рта КПЛ проявляется не так как на коже, и классически характеризуются образованием белых или серых милиарных папул, сгруппированных в виде линий, окружностей и сетей, формируя характерный рисунок на слизистой, напоминающий кружево, кольца и полосы на слизистой щек, и в меньшей степени на языке, деснах, твердом небе и губах.


Классификация красного плоского лишая
- Типичная (ретикулярная) форма
Красный плоский лишай, типичная форма:


На неизмененной слизистой белесоватые папулы, не снимающиеся при поскабливании, образующие сетчатый рисунок.
Красный плоский лишай, типичная форма:

Папулы на спинке языка в виде слившихся бляшек.
Красный плоский лишай, гиперкератотическая форма:

Папулы и бляшки на спинке и боковой поверхности языка
Красный плоский лишай, эрозивная форма:

На слизистой оболочки щек белые папулы, сливающиеся в ажурный рисунок, на фоне которых определяются эрозии.
Красный плоский лишай, эрозивно-язвенная форма:

Эрозии и язвы на фоне отечной и гиперемированной слизистой оболочки боковой поверхности языка в сочетании с папулами.
Микроскопические проявления КПЛ
Типичные поражения включают гиперпаракератоз или гиперортокератоз, утолщение зернистого слоя, акантоз, с межклеточным отеком шиповатого слоя, некроз или жидкую дегенерацию клеток базального слоя с появлением тонкой полоски эозинофильного гомогенного распада на месте базального слоя и инфильтрацию лимфоцитами и отдельными плазматическими клетками субэпителиального слоя соединительной ткани. Проявления дискератоза не отмечаются.


Дифференциальная диагностика
Типичную форму с:
Гиперкератотическую форму с:
Псевдомембранозной формой кандидоза.
Экссудативно-гиперемическую форму с:
Хроническим рецидивирующим афтозным стоматитом,
Многоформной экссудативной эритемой.
Эрозивно-язвенную форму с:
Хроническим рецидивирующим афтозным стоматитом,
Эрозивно-язвенной формой лейкоплакии,
Доброкачественной и злокачественной пузырчаткой,
Аллергическим и токсико-аллергическим поражением,
Лечение
Лечение пациентов с красным плоским лишаем часто требует совместных усилий дерматологов, гастроэнтерологов, иммунологов, эндокринологов и других специалистов.
Тщательная санация полости рта, устранение местных раздражающих факторов. Исключение курения, алкоголя, острой и горячей пищи.
Медикаментозное лечение:
Седативная терапия (настойки валерианы, пустырника, малые транквилизаторы – сибазон, фенозипам, рудотель),
Концентраты витамина А местно и внутрь,
Наиболее часто рекомендуют местное назначение кортикостероидов в виде растворов мазей или инъекций под очаги поражений (триамцинолон ацетонид 0,1% раствор 3 раза в день на пораженные области)
При тяжелых формах – системное назначение кортикостероидов.
Антималярийные препараты (делагил 0,25 мг 3 раза в день)
Иммунномодуляторы (такролимус, левамизола гидрохлорид)
Рекомендуется местное назначение циклоспорина.
Циклоспорин является иммуннодепресантом, угнетающим генную транскрипцию IL-1, IL-2, IFN и других факторов, продуцируемых стимулируемыми антигеном Т-лимфоцитами, следовательно, угнетает Т-клеточные цитокины.
Применяется циклоспорин в растворе 100мг на 1 мл 3 раза в день после еды в течение 8 недель. После аппликаций пациентам не рекомендуется пить, есть и курить в течение 30 минут.
Анализ крови и измерение артериального давления необходимо контролировать через месяц проведения лечения.
Существует много публикаций, что фотохемотерапия с псораленом эффективна при лечении кожных форм красного плоского лишая. Два главных побочных эффекта ПУВА терапии включают тошноту и рвоту после псоралена и 24 часовой период повышенной чувствительности к свету после внутреннего приема медикамента. С другой стороны сложная архитектоника полсти рта затрудняет дозирование ультрафиолетового облучения.
Аллергические реакции немедленного типа. Аллергические реакции замедленного типа.
Пародонтит - самостоятельная нозологическая форма заболевания пародонта
Определение пузырчатки. Классификация пузырчатки. Акантолитическая пузырчатка . Неакантолитическая пузырчатка (пемфигоид). Герпетиформный дерматит Дюринга. Дифференциальная диагностика .
[youtube.player]Красный плоский лишай – хроническое воспалительное заболевание кожи и слизистых оболочек. Характеризуется разнообразными высыпаниями, типичными элементами которых являются папулы, и зудом. Волосы и ногти поражаются реже.
Впервые заболевание было описано английским дерматологом Вильсоном (Уилсоном) в 1869 году, поэтому второе название болезни – лишай Вильсона (Уилсона).
Заболеваемость в России среди взрослых от 18 лет и старше в среднем составляет 11,3 на 100 тыс. населения. Лишай может возникать у людей любого возраста, но слизистые оболочки чаще поражаются у лиц женского пола (60–75%), возраст которых от 30 до 60 лет.
Красный плоский лишай не заразен и не передается от человека к человеку. После исчезновения высыпаний наступает период ремиссии, а при наличии благоприятных условия для развития заболевания сыпь появляется вновь.
Самой тяжелой считает форма, при которой сыпь поражает слизистые оболочки, в этом случае болезнь может периодически обостряться на протяжении 20 лет.
Виды красного плоского лишая
Общепринятой классификации болезни не существует, поскольку она характеризуется различной клинической картиной поражения кожи и слизистых оболочек. Наибольшее клиническое значение имеет поражение слизистой оболочки полости рта, хотя при красном плоском лишае высыпания могут отмечаться также на слизистых оболочках пищевода и аногенитальной области.
Наиболее часто встречаются следующие формы поражения кожи:
- Типичная.
- Эрозивно-язвенная.
- Фолликулярная.
- Гипертрофическая, или веррукозная.
- Атрофическая.
- Пузырная.
- Пигментная.
Различают шесть форм поражений слизистой оболочки полости рта и красной каймы губ:
- Типичная.
- Эрозивно-язвенная.
- Гиперкератотическая.
- Буллезная.
- Экссудативно-гиперемическая.
- Атипичная.
Причины красного плоского лишая
Этиология болезни неизвестна. К основным причинам красного плоского лишая относят:
- Нарушение обменных процессов. При этом выявляется неадекватная реакция клеток организма на внешние раздражители.
- Генетическая предрасположенность. Очень часто болезнь проявляется у близких кровных родственников.
- Неврогенный фактор. Известны случаи, когда сыпь начала появляться у пациента после того сильных эмоциональных потрясений.
- Болезни пищеварительной системы (гастрит, панкреатит, колит). Поражение слизистых оболочек рта часто наблюдается при патологиях желудочно-кишечного тракта.
- Эндокринные и сосудистые заболевания. В некоторых случаях симптомы красного плоского лишая обнаруживаются у пациентов с сахарным диабетом или гипертонией.
- Дентальные патологии. На появление сыпи на слизистой оболочке влияют травмы, нанесенные острыми краями зубов или зубными протезами.
- Интоксикация. Сыпь может появляться на кожных покровах или слизистых оболочках пациентов после приема лекарственных средств или воздействия химических раздражителей.
Симптомы красного плоского лишая
Местами локализации красного плоского лишая являются сгибательные поверхности предплечий, лучезапястные суставы, внутренняя поверхность бедер и разгибательная поверхность голеней. Также сыпь может появляться в подмышечных впадинах или в паху. Высыпания в очень редких случаях затрагивают лицо, кожу головы, подошвы и ладони.
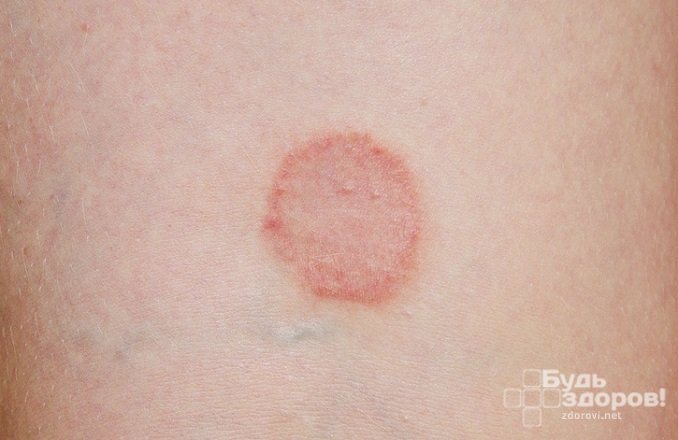
Симптомом красного плоского лишая является сыпь, состоящая из плоских бесполосных пузырьков размером 2–3 мм и располагающаяся на разных частях тела. Папулы розовато-фиолетового или малиново-красного оттенка с небольшой выемкой в центральной части. Если их внимательно рассмотреть, поверхность кажется блестящей.
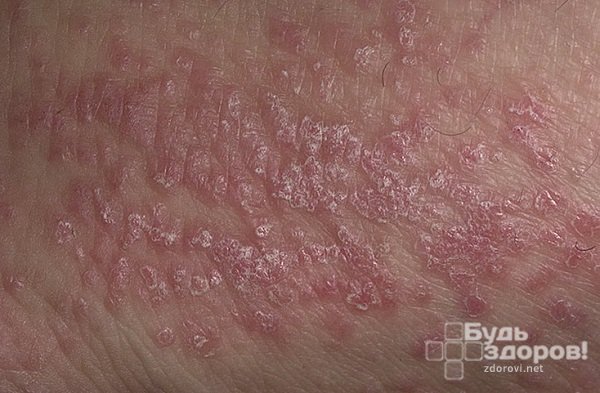
Атрофическая, гипертрофическая и эрозивно-язвенная формы заболевания плохо поддаются лечению.
Очаги поражения представляют собой уплотненные возвышения над поверхностью кожи неправильной формы. Изначально размеры очагов небольшие, но в дальнейшем они могут увеличиваться и сливаться, образуя большие бляшки, поверхность которых начинает шелушиться и покрываться мелкими чешуйками.
Шелушение является не слишком интенсивным, чешуйки отделяются с трудом. Но в редких случаях оно может усилиться, а по своей клинической картине болезнь начинает напоминать псориаз.
Происходит неравномерное утолщение рогового слоя кожи. После того как сыпь исчезает, остаются участки с гиперпигментацией, они очень стойкие и наблюдаются в течение длительного периода.
Сыпь может сопровождаться зудом и болевыми ощущениями различной интенсивности. У некоторых пациентов эти признаки очень выражены, они могут стать причиной нарушения аппетита, сна и появления симптомов невроза.
У 10% пациентов красный плоский лишай поражает волосистую часть головы. При этом появляются темно-красные уплотнения, вызывающие сильный зуд. По мере прогрессирования заболевания у человека начинают выпадать волосы.
У 25% всех больных с диагностированным заболеванием наблюдается поражение слизистых оболочек рта и половых органов. При появлении красного плоского лишая в полости рта на слизистых оболочках возникают серые очаги, покрытые мелкими узелками размером с булавочную головку.
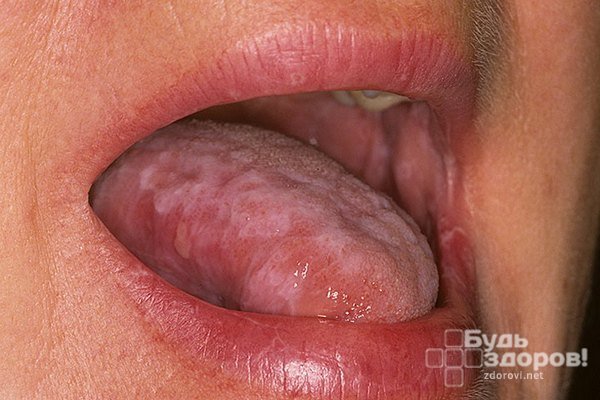
Они располагаются группами, образующими причудливые формы в виде сеточек, кружев или кругов. Сыпь на поверхности языка отличается и выглядит как очаги белого цвета с четкими зазубренными контурами, выступающими над слизистой оболочкой.
Высыпания могут размещаться на красной кайме губ, в этом случае появляются фиолетовые бляшки с шелушащейся поверхностью, покрытые серовато-белой сеточкой. Чаще всего красный плоский лишай располагается на нижней губе.
На половых органах сыпь локализуется в области головки полового члена или входа во влагалище. Это может привести к сужению уретры, что негативно влияет на процесс мочеиспускания.
Сыпь может стать причиной зуда и раздражения в области промежности. У некоторых пациентов возникают болевые ощущения во время интимной близости, что отрицательно влияет на сексуальную жизнь.
У пациентов с красным плоским лишаем могут поражаться ногтевые пластины. На них возникают продольные полосы, напоминающие гребешки. На ногтях появляются мутные пятна. В результате воспалительной реакции в области ногтевого ложа возникает покраснение.
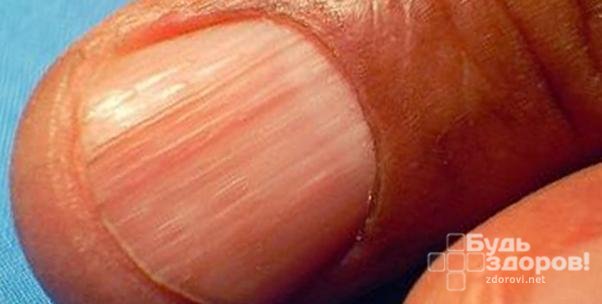
Симптомы болезни определяются ее формой.
Достаточно редкая форма недуга, при которой сыпь локализуется на голенях и стопах. При этом развиваются следующие симптомы:
- Пузырьки размером до 5 мм в диаметре, внутри которых находится прозрачная жидкость. В некоторых случаях содержимое их может быть кровянистым. Они могут появляться на чистой коже или наряду с другими высыпаниями, проявляющимися в виде бляшек.
- Одновременно на кожных покровах могут возникать очаги, типичные для простой формы заболевания.
Встречается редко, наибольшее количество сыпи располагается на ушах (задней поверхности), шее, лбу, животе, кистях рук и ягодицах. Эта форма заболевания никогда не затрагивает подошвы, ладони, половые органы, нос, щеки, подбородок, кожу между лопаток и над ключицами. Для заболевания характерны симптомы:
- Сыпь представляет собой узелки, сливающиеся в очаги, располагающиеся в форме цепочек и выглядящие как ожерелье.
- Узелки округлые, куполообразные, размером с вишневую косточку.
- Иногда могут возникать мелкие узелки, располагающиеся на близком расстоянии так, что создается видимость линейных рубцов.
- Сыпь может напоминать бусы и занимает большие участки кожи.
Некоторые специалисты говорят о том, что это не разновидность красного плоского лишая, а самостоятельная болезнь.
При этой форме болезни на коже пациента появляется два типа очагов. Одни напоминают типичную форму заболевания, другие чаще всего локализуются на волосистой части головы. Патологический процесс поражает волосяные луковицы.
На коже образуются узелки конической формы, верхушка которых венчается шипом. После того как образования исчезают, на этом месте наблюдаются рубцы, которые находятся ниже по отношению к другим участкам кожи.
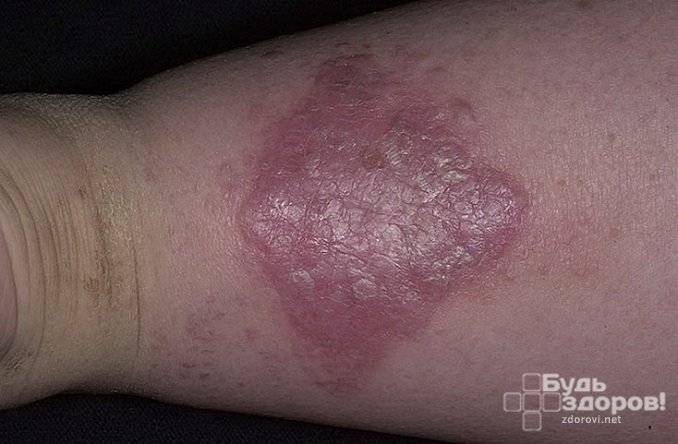
Сыпь располагается на передней поверхности голеней. В других местах она возникает очень редко. Признаками бородавчатой формы являются:
- Бляшки коричневатого или фиолетового цвета, поверхность которых покрывают мелкие бородавки.
- В области сыпи роговой слой кожи утолщается.
- Эти участки могут окружать типичные для красного плоского лишая высыпания.
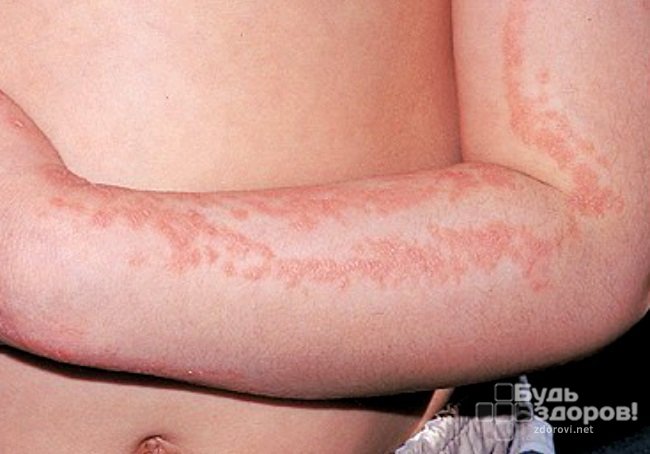
В начале заболевания у пациента возникают симптомы, характерные для типичной формы заболевания. После исчезновения папул и пузырьков возникают участки плотной и атрофированной кожи.
При поражении волосистой части головы может возникнуть точечное облысение. При этом практически всегда наблюдается уплотнение рогового слоя кожи на разгибательных поверхностях рук и ног.
В этом случае сыпь локализуется по ходу нервных стволов в области туловища или нижних конечностей. Сами высыпания напоминают герпес.
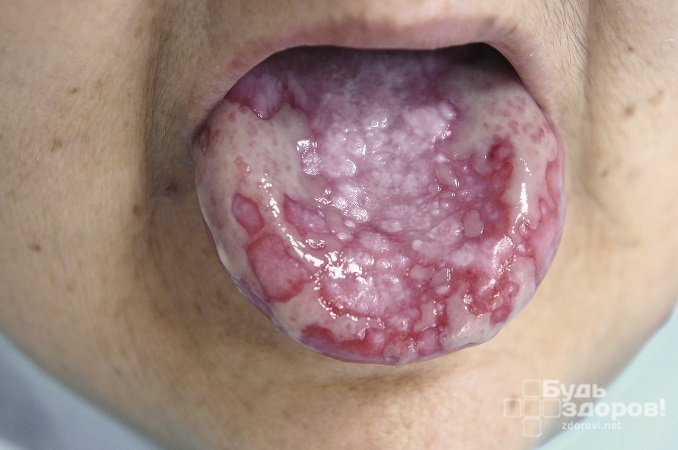
При появлении красного плоского лишая в полости рта на слизистых оболочках возникают серые очаги, покрытые мелкими узелками размером с булавочную головку.
При этой форме болезни поражаются слизистые оболочки. Болезнь очень тяжело поддается лечению. На слизистых оболочках ротовой полости и губах появляются изъяны с неправильными контурами, покрывающиеся налетом и пленкой. Со временем они могут изъязвляться.
Эти участки окружены покраснением. Если шпателем снять пленку с дефекта, под ней открывается кровоточащий участок. У большинства пациентов очаги не слишком большие и малочисленные, они не вызывают никаких ощущений.
Сложность лечения этой формы лишая Вильсона в том, что после начала терапии дефекты исчезают, а при отмене возникают вновь в другом месте. Процесс может длиться годами.
Диагностика
Диагностирует заболевание врач-дерматолог. В большинстве случаев при типичной форме болезни это не представляет сложности, так как наблюдаются типичные признаки в виде очагов на коже характерной окраски, их очертания и небольшой выемки в центе. Тяжелее поставить диагноз в том случае, если произошло поражение слизистых оболочек.
Лабораторные исследования важны в случаях, если необходимо исключить другие патологии, так как при красном плоском лишае никаких отклонений в анализах крови и мочи не выявляется.
Для уточнения диагноза проводят простой тест. На кожу в области очагов поражения наносят немного растительного масла, что позволяет четко увидеть признаки заболевания. Они могут представлять мелкие белые точки или полоски, располагающиеся в толщине кожи и просвечивающиеся сквозь нее. Возникают они в результате того, что в области патологических изменений неравномерно утолщается роговой слой кожи.
Если сыпь располагается на слизистых оболочках, то она может иметь сходство с такими заболеваниями как:
- Системная красная волчанка.
- Лейкоплакия.
- Сифилис.
Симптомы красного плоского лишая на кожных покровах могут напоминать:
- Псориаз.
- Сифилис.
- Атопический дерматит.
- Базальноклеточный рак кожи.
- Лекарственную аллергию.
- Многоформную экссудативную экзему.
Лечение
Поскольку до сих пор не выявлены настоящие причины красного плоского лишая, то нет единой схемы лечения, которая позволит избавиться от болезни. После обращения пациента к врачу выявляются хронические заболевания органов желудочно-кишечного тракта, нарушения обменных процессов и иммунной системы.
Если сыпь располагается на слизистых оболочках, необходимо провести обработку полости рта. Также следует откорректировать питание, исключить из рациона продукты, которые раздражают слизистую оболочку (пряности, острые блюда, алкогольные напитки).
В комплексном лечении красного плоского лишая используют препараты следующих групп:
- Кортикостероиды. Препараты в виде таблеток или инъекций применяют, если эрозивный процесс, поражающий слизистые оболочки, мешает приему пищи, или болезнь поражает большие участки кожных покровов и, не смотря на начатое лечение, прогрессирует.
- Антигистаминные средства. Их назначают в том случае, если красный плоский лишай появился после воздействия на организм аллергенов, или когда болезнь сопровождается сильным зудом
- Ретиноиды. Производные витамина А уменьшают воспалительный процесс и ускоряют регенерацию кожи. Препараты этой группы эффективны при поражении красной каймы губ и слизистой оболочки рта.
- Каротиноиды. Применяются при поражении слизистых оболочек половых органов, или ротовой полости, особенно при эрозивно-язвенной форме заболевания.
- Адаптогены. Препараты этой группы помогаю улучшить работу иммунной системы и позволяют организму более активно бороться с заболеванием.
- Антидепрессанты и седативные средства. Используют в том случае, если заболевание вызывает невротические расстройства или нарушения сна.
Наружно для лечения красного плоского лишая применяют кортикостероиды, дегтярно-нафталанные или антигистаминные средства. При бородавчатой форме заболевания их наносят под повязку. Также кортикостероиды являются эффективными в том случае, если болезнь поражает волосистую часть головы. Их наносят по краю бляшки, а не в центре.
При появлении красного плоского лишая в полости рта применяют средства с триамцинолом или флуоцинолом в комбинации с антисептиками, это помогает избавиться от сыпи и предотвращает развитие кандидоза.
Симптомом красного плоского лишая является сыпь, состоящая из плоских бесполосных пузырьков размером 2–3 мм и располагающаяся на разных частях тела.
Особую роль в лечении красного плоского лишая играют физиотерапевтические методы:
- Рефлексотерапия.
- Магнитотерапия.
- Электрофорез.
- Фонофорез.
- Лазеротерапия.
Прогноз
При правильно подобранном лечении красного плоского лишая в течение 1–2 недель наблюдается улучшение. Полностью сыпь исчезает в течение полутора месяцев. Гиперпигментация кожных покровов на месте высыпания может сохраняться длительное время.
Атрофическая, гипертрофическая и эрозивно-язвенная формы заболевания плохо поддаются лечению. Их симптомы могут наблюдаться у пациента на протяжении нескольких месяцев или лет.
Длительный язвенный процесс, поражающий слизистые оболочки, может привести к образованию плоскоклеточного рака.
Осложнения
В большинстве случаев красный плоский лишай не несет угрозы здоровью, но он может стать причиной следующих нарушений:
- Появление рубцов и шрамов на коже.
- Выпадение волос без последующего восстановления.
- Возникновение спаек, в результате чего диагностируется фимоз или сужение влагалища.
- Деформация ногтевых пластин.
Болезнь может стать серьезным косметологическим дефектом, поэтому пациенты, у которых наблюдается красный плоский лишай, часто страдают невротическими расстройствами.
Методы профилактики
Для того чтобы предотвратить развитие заболевания необходимо:
- Соблюдать правила личной гигиены.
- Избегать стрессовых ситуаций.
- Правильно питаться, ограничивая жаренную, жирную, соленую и острую пищу, а также мед и пряности.
- Заниматься спортом.
- Укреплять иммунную систему.
- Избавиться от вредных привычек.
Видео с YouTube по теме статьи:
[youtube.player]Эпидемиология
Классификация
Этиология и патогенез
Клинические признаки и симптомы
Диагноз и рекомендуемые клинические исследования
Дифференциальный диагноз
Типичную форму плоского лишая следует дифференцировать с плоской лейкоплакией, сифилитическими папулами; гиперкератотическую форму — с веррукозной лейкоплакией; эрозивно-язвенную форму — с аллергическим стоматитом, доброкачественной неакантолитической пузырчаткой, красной волчанкой, болезнью Боуэна; буллезную форму — с сосудисто-пузырным синдромом.
Дифференциальную диагностику плоского лишая проводят и с кандидозом, но следует учитывать возможность присоединения грибковой инфекции к основному заболеванию.
Клинические рекомендации
Всем больным необходима санация полости рта с заменой пломб из амальгамы, устранением травмирующих факторов, исключением разнородных металлов, рациональным протезированием. Рекомендуется исключить горячую, острую, кислую пищу, крепкий алкоголь, курение.
Для нормализации деятельности нервной системы, устранения тревожности применяют седативные ЛС:
Валерианы корневищ экстракт внутрь 1 драже 1 —2 р/сут, длительно или
Глицин сублингвально 0,1 г 2—3 р/сут, длительно.
Возможно также применение других ЛС растительного происхождения и гомеопатических ЛС:
Коэнзим композитум п/к под элемент поражения 2,2 мл 1 —3 р/нед, 5 инъекций или
Мукоза композитум п/к под элемент поражения 2,2 мл 1 —3 р/нед, 10 инъекций.
В более тяжелых случаях используют транквилизаторы (после консультации с психоневрологом):
Диазепам внутрь 5—15 мг 1—2 р/сут, 4 нед или
Медазепам внутрь 10 мг 2—3 р/сут, 4 нед или
Мидазолам внутрь перед сном 7,5—15 мг 1 р/сут, 4 нед или
Нитразепам внутрь за 30—40 мин до сна 5—10 мг 1 р/сут, 4 нед.
Медазепам назначают в качестве дневного транквилизатора, мидазолам и нитразепам — в качестве снотворных средств.
Для аппликационной анестезии с целью обезболивания слизистой оболочки перед приемом пищи, медикаментозной обработкой элементов поражения используются местные анестетики:
Бензокаин/глицерин местно 5/20 г перед каждым приемом пищи, до клинического улучшения или
Лидокаин, 2,5—5% мазь или 10% аэрозоль, местно перед каждым приемом пищи, до клинического улучшения.
Для обезболивания перед приемом пищи вместо глицерина в растворе бензокаина можно использовать оливковое или персиковое масло. Для обработки полости рта и элементов поражения слизистой оболочки и предотвращения их инфицирования используются антисептики.
Обработка производится рыхлыми ватными тампонами, смоченными в теплом растворе антисептика, применяются также ротовые ванночки:
Водорода пероксид, 1% р-р, местно 1—2 раза или
Калия перманганат, 0,02% р-р, местно 1—2 раза или
Сангвинарин/хелеритрин, 1% р-р, местно 1—2 раза или
Хлоргексидин, 0,06% р-р, местно 1—2 раза или
Этакридин, 0,05% р-р, местно 1—2 раза.
В качестве противовоспалительной и десенсибилизирующей терапии при эрозивно-язвенной и буллезной формах назначают ГКС:
Преднизолон внутрь 20—25 мг 1 р/сут, 10 сут, затем дозу уменьшают каждые 7—10 сут на 5 мг или
Триамцинолон внутрь 16—20 мг 1 р/сут, затем дозу уменьшают каждые 7—10 сут на 5 мг
±
Преднизолон, 0,5% мазь, местно на пораженные участки 1—3 р/сут, до клинического улучшения или
Триамцинолон, 0,1% мазь, местно на пораженные участки 2—3 р/сут, до клинического улучшения или Флуметазон/клиохинол, мазь, местно на пораженные участки 2—3 р/сут, до клинического улучшения или Флуметазон/салициловая кислота, мазь, местно на пораженные 2—3 р/сут, до клинического улучшения.
Для очищения поверхности эрозий и язв применяют ферменты протеолитические, которые наносят на элемент поражения:
Трипсин 5 мг (в изотоническом р-ре натрия хлорида) местно 1—2 р/сут или
Химотрипсин 5 мг (в изотоническом р-ре натрия хлорида) местно 1—2 р/сут.
Для стимуляции местного иммунитета применяют:
Имудон внутрь за 1 ч до еды (табл. держать во рту до полного рассасывания) 1 табл., 8 р/сут, 10—20 сут или
Лизоцим, 0,25% р-р, местно 1 р/сут, до клинического улучшения.
В качестве противоаллергических ЛС применяют антигистаминные средства:
Клемастин 1 мг 2 р/сут, 10—15 сут или
Лоратадин внутрь 10 мг 1 р/сут, 10—15 сут или
Мебгидролин 50—200 мг 1—2 р/сут, 10—15 сут или
Хифенадин внутрь после еды 0,025—0,05 г 3—4 р/сут или
Хлоропирамин внутрь 0,025 г 2—3 р/сут, 10—15 сут или
Цетирризин внутрь 0,01 г 1 р/сут, 10—15 сут.
Для подавления аутоаллергического процесса и уменьшения сопровождающего его воспаления используют также иммунодепрессанты:
Хлорохин внутрь 0,25 г 1 р/сут, 10 сут, затем под слизистую оболочку 1,5 мл 1 р/сут, до клинического улучшения.
Для уменьшения болезненности при введении хлорохина используют:
Лидокаин, 1% р-р, под слизистую оболочку 0,5 мл 1 р/сут, до прекращения введения хлорохина.
После купирования острого процесса назначают ЛС, стимулирующие процессы регенерации, и витамины:
Бетакаротен местно на очищенный участок пораженной слизистой оболочки 1—3 р/сут, до клинического улучшения или Облепихи масло местно на очищенный участок пораженной слизистой оболочки 1—3 р/сут, до клинического улучшения или
Солкосерил, мазь или дентальная адгезивная паста, местно на очищенный участок пораженной слизистой оболочки 1—3 р/сут, до клинического улучшения или
Шиповника масло местно на очищенный участок пораженной слизистой оболочки 1—3 р/сут, до клинического улучшения
+
Ретинол внутрь 50 000 МЕ 2 р/сут, 20—30 сут (используют как противовоспалительное, иммуностимулирующее средство, улучшающее трофику тканей)
+
Витамин Е внутрь 50—100 мг 1 р/сут, 20—30 сут (используют как активный антиоксидант с целью стимуляции синтеза белков, снижения проницаемости капилляров)
+
Аскорбиновая кислота внутрь 50—100 мг 3—5 р/сут или 5% р-р в/м 1 мл 1 р/сут, 20—40 сут (используют с целью регуляции окислительно-восстановительных процессов, стимуляции регенерации тканей, активизации фагоцитоза и синтеза антител)
+
Кальция пантотенат внутрь 0,1 г 2—4 р/сут, или 5% р-р местно в виде аппликаций на длительно не заживающие эрозии 2—4 р/сут, или 10% р-р в/м 2 мл 1—2 р/сут, 20—40 сут (используют с целью нормализации обмена жирных кислот, стимуляции образования ацетилхолина, стероидных гормонов, утилизации продуктов дезаминирования аминокислот)
+
Никотиновая кислота внутрь после еды 0,025—0,05 г 3 р/сут, 20—40 сут или 1% р-р в/м, в/в или под очаг поражения 1 мл 1 р/сут, 10—15 сут (используют с целью нормализации обменных процессов и периферического кровоснабжения).
Оценка эффективности лечения
Осложнения и побочные эффекты лечения
Экстракт корневищ валерианы может вызывать абдоминальные боли, кожные аллергические реакции. При приеме ГКС возможно замедление иммунных процессов. При длительном приеме слизистая оболочка полости рта становится атрофичной, происходит задержка жидкости в организме, потеря ионов калия, развивается остеопороз, нарушение толерантности к глюкозе, надпочечниковая недостаточность.
При использовании антигистаминных ЛС возможно появление тошноты, сухости в полости рта, головной боли; некоторые ЛС из данной группы вызывают сонливость и общую слабость (клемастин, хлоропирамин). Никотиновая кислота (витамин РР) может вызывать гипотонию, покраснение кожи, головокружение, кожные аллергические реакции; длительный прием может вызвать нарушение функции печени. Кальция пантотенат (витамин В5) при применении внутрь и парентерально может вызывать тошноту, рвоту, изжогу, проходящие самостоятельно.
Ошибки и необоснованные назначения
Прогноз
Обязательно последующее диспансерное наблюдение. Эрозивно-язвенная и гиперкератотическая формы относятся к факультативным предраковым состояниям (1% случаев озлокачествления).
[youtube.player]Читайте также:


