Инфекционист о ветряной оспе
Ветряная оспа (варицелла, ветрянка) является острым и очень заразным заболеванием. Оно вызвано первичной инфекцией вирусом ветряной оспы. Вспышки ветряной оспы возникают во всём мире, и при отсутствии программы вакцинации затрагивают большую часть населения к середине молодого возраста.

Когда возникла ветряная оспа?
Ветряная оспа была известна с древних времён. В течении некоторого времени она считалась лёгким течением натуральной оспы и только в 1772 году она была выделена в отдельное заболевание. А в 1909 году было установлено, что ветряная оспа и опоясывающий лишай имеют одного и того же возбудителя, что впоследствии было подтверждено лабораторными исследованиями. Последующее изучение особенностей вируса привело к разработке живой аттенуированной вакцины против ветряной оспы в Японии в 1970-х годах. Вакцина была лицензирована для использования в Соединенных Штатах в марте 1995 года.
Чем вызывается ветряная оспа и как можно заразиться?
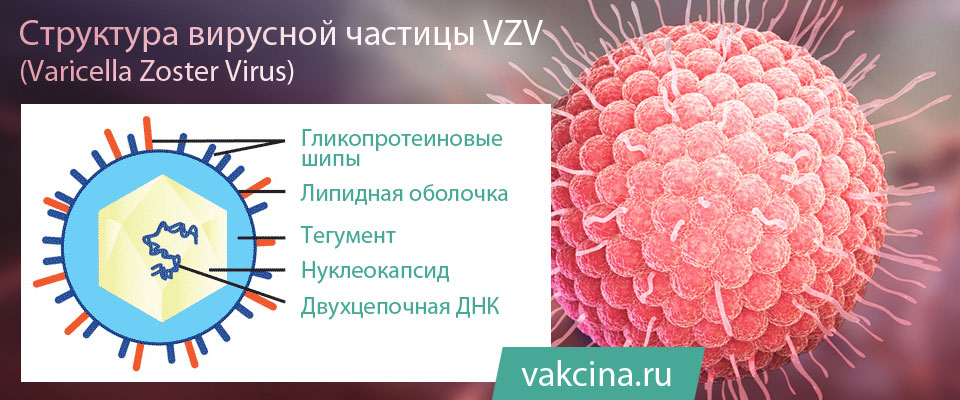
Varicella zoster virus (VZV) – это вирус, который является возбудителем ветряной оспы и принадлежит к семейству герпесвирусов. Как и другие вирусы этой группы, он обладает способностью сохраняться в организме после первичной инфекции.
После того, как человек переболел ветрянкой, VZV не покидает его организм, а сохраняется в сенсорных нервных ганглиях.
Таким образом, первичная инфекция VZV приводит к ветряной оспе, а опоясывающий герпес является результатом реактивации скрытой инфекции этого вируса, которая обусловлена снижением иммунитета вследствии различных обстоятельств (переохлаждение, стрессы и др.) либо сопутствующими заболеваниями, которые сопровождаются иммунодефицитом (злокачественные заболевания крови, ВИЧ и т. д.). За наличие этого свойства вирус ветряной оспы и относится к группе возбудителей медленных инфекций. Стоит отметить, что вирус ветряной оспы и сам имеет иммунодепрессивное свойство.
Считается, что VZV имеет короткое время выживания в окружающей среде. Все герпесвирусы чувствительны к химическому и физическому воздействию, в том числе к высокой температуре.
Источником инфекции является человек больной ветряной оспой или опоясывающим герпесом. Вирус содержится на слизистых оболочках и в элементах сыпи. Заразным больной считается с момента появления сыпи до образования корочек (обычно до 5 дня с момента последних высыпаний).

Вирус ветряной оспы обладает высокой контагиозностью, то есть с очень большой вероятностью передаётся через респираторные капли или прямой контакт с характерными поражениями кожи инфицированного человека. С этим связан тот факт, что большая часть населения заболевает уже в детском возрасте.
На возраст до 14 лет приходится 80-90 % случаев. Также для ветряной оспы характерна высокая восприимчивость (90-95 %).
Большинство стран имеют тенденцию к более высокому уровню заболеваемости в городских населённых пунктах (700-900 на 100 000 населения) и значительно меньшему в сельских регионах. Эпидемиология заболевания отличается в разных климатических зонах, например, существенная разница наблюдается в умеренном и тропическом климатах. Причины этих различий плохо изучены и могут относиться к свойствам вируса (которые, как известно, чувствительны к теплу), климату, плотности населения и риску воздействия (например, посещение в детском саду или школе или число братьев и сестёр в семье).
Относительно нетяжёлое течение и невысокая летальность долгое время были причиной предельно спокойного отношения к этой инфекции.
Однако, на данный момент, как результат многочисленных исследований, было установлено, что возбудитель может поражать не только нервную систему, кожу и слизистые, но и лёгкие, пищеварительный тракт, мочеполовую систему.

Вирус оказывает неблагоприятное влияние на плод, при возникновении заболевания у беременных женщин. При этом стоит помнить, что мать может передать инфекцию плоду, если она больна ветряной оспой или опоясывающим герпесом (вирус способен проникать через плаценту на протяжении всей беременности).
Какие проявления ветряной оспы (ветрянки)?
Вирус ветряной оспы проникает через дыхательные пути и конъюнктиву. Считается, что вирус размножается в слизистой носоглотки и региональных лимфатических узлах.
Первичное попадание вируса в кровь возникает через несколько дней после заражения и способствует попаданию вируса в эпителиальные клетки кожи, где и происходит дальнейшее размножение вируса и соответствующие кожные изменения.
Затем происходит вторичное попадание в кровь. Следует помнить, что поражаться может не только эпителий кожи, но и слизистые желудочно-кишечного тракта, дыхательных путей, мочеполовая система. Учитывая то, что вирус является тропным к нервной ткани в нервных узлах, корешках чувствительных нервов и спинном мозге могут развиваться дегенеративные и некротические изменения.
Инкубационный период. Период от попадания вируса в организм до начала клинических проявлений составляет от 5 до 21 дня после воздействия, чаще 1-2 недели. Инкубационный период может быть более долгим у пациентов с ослабленным иммунитетом.
У инфицированных людей может быть мягкий продромальный период, который предшествует наступлению сыпи. У взрослых это может быть от 1 до 2 дней лихорадки и недомогания, но у детей чаще всего сыпь является первым признаком заболевания.
Начало чаще всего острое. Лихорадка длиться 2-7 дней, при тяжёлом течении дольше. Больные жалуются на возникновение зудящей сыпи, ломоту в теле, снижение аппетита, нарушение сна, головную боль. Могут наблюдаться тошнота и рвота.
Первые элементы сыпи появляются на лице и туловище, а затем на волосистой части головы и конечностях; наибольшая концентрация поражений находится на туловище с появлением подсыпаний в течении 4-6 дней. При этом элементы сыпи присутствуют на нескольких стадиях развития (например, покраснения и папулы могут наблюдаться одновременно и в той же области, что и везикулы и корочки).
Сыпь также может возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.
Элементы сыпи обычно имеют диаметр от 1 до 4 мм. Везикулы (пузырьки) являются поверхностными, однокамерными и содержат прозрачную жидкость, окружены красным ободком. Со временем они подсыхают и превращаются в корочки, после отторжения которых остается временная пигментация и изредка маленькие рубчики.

Количество элементов сыпи колеблется от единичных до множественных. Везикулы могут разорваться или загноиться до того, как они высохнут и приобретут вид корочек. Высыпания сопровождаются выраженным зудом.
У 20-25 % больных высыпания могут возникать на слизистых рта, дёснах. Обычно они быстро вскрываются, образуют эрозии и сопровождаются болезненностью, жжением и повышенным слюноотделением.
Около 2-5 % заболевших имеют элементы сыпи на коньюнктивах.

Также при ветряной оспе, как правило, увеличиваются лимфатические узлы (подчелюстные, шейные, подмышечные, паховые).
Восстановление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету. Но в последнее время всё чаще наблюдаются случаи повторного заболевания ветряной оспой. Это не является обычным явлением для здорового человека, и чаще всего происходит у лиц с ослабленным иммунитетом.
Болезнь обычно имеет нетяжёлое течение, но могут возникать осложнения, включая бактериальные инфекции (например, бактериальные кожные поражения, пневмония) и неврологические (например, энцефалит, менингит, миелит), которые могут закончиться летальным исходом.
Вторичные бактериальные инфекции кожных покровов, которые вызваны стрептококком или стафилококком, являются наиболее распространённой причиной госпитализации и амбулаторных медицинских визитов. Вторичная инфекция стрептококками инвазивной группы А может вызвать абсцессы и флегмоны.
Пневмония после ветряной оспы обычно является вирусной, но может быть и бактериальной. Вторичная бактериальная пневмония чаще встречается у детей моложе 1 года. Она характеризуется нарастанием температуры до 40⁰С, нарастанием бледности и цианоза кожи, появлением загрудинного сухого кашля и одышки. Больные могут принимать вынужденное положение в постели.
Поражение центральной нервной системы при ветряной оспе варьируются от асептического менингита до энцефалита. Вовлечение мозжечка с последующей мозжечковой атаксией является наиболее распространенным проявлением нарушений центральной нервной системы, но, как правило, имеет положительный исход.
Энцефалит – одно из самых опасных осложнений ветряной оспы (10-20 % заболевших имеют летальный исход). Проявляется это осложнение головной болью, тошнотой, рвотой, судорогами и часто приводит к коме. Диффузное вовлечение головного мозга чаще встречается у взрослых, чем у детей. Вместе с энцефалитом или самостоятельно может возникнуть ветряночный менингит.
Редкими осложнениями ветряной оспы являются синдром Гийена-Барре, тромбоцитопения, геморрагическая и буллёзная ветряная оспа, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
После заражения вирус остается скрытым в нервных клетках и может быть реактивирован, вызывая вторичную инфекцию - опоясывающий герпес. Обычно это происходит у взрослых в возрасте старше 50 лет или при ослаблении иммунитета и связано с болезненной сыпью, которая может привести к постоянному повреждению нервов.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) возникает у людей, как проявление реактивации латентной инфекции, вызванной вирусом, который находился в нервных ганглиях, после перенесённой ветряной оспы. Локализация последующих высыпаний будет зависеть от того, в каком нервном узле находился вирус (VZV) в латентном (спящем) состоянии.

Локализация сыпи при поражении узла тройничного нерва – на волосистой части головы, в области лба, носа, глаз, нижней челюсти, нёба, языка; при наличии вируса в спинальных ганлиях - на шее, туловище, верхних и нижних конечностях.
Особенностями сыпи при опоясывающем герпесе являются:
- везикулы располагаются на коже группами вдоль соответствующего нерва,
- начинается заболевание чаще всего с болевых ощущений, после чего следует покраснение и соответствующие высыпания,
- со временем боль становится всё меньше и меньше,
- процесс всегда односторонний,
- обычно высыпания сопровождаются повышением температуры, недомоганием, слабостью.
Какие существуют методы диагностики ветряной оспы?
Обычно диагноз ставится на основании клинической картины и объективного осмотра больного.
Для подтверждения диагноза лабораторными методами берут кровь, спинномозговую жидкость, а также содержимое пузырьков и пустул. Как ориентированный метод проводят микроскопию.
В современной практике используются серологические методы диагностики (ИФА, РСК, РНГА, РИА). При этом кровь берут дважды: в начале заболевания и в период реконвалесценции. Реакция считается положительной, если титр антител вырос в 4 раза и более.
Стоит заметить, что наиболее часто используются ИФА и ПЦР. Также существует метод культивирования вируса, но в связи с трудоёмкостью и большими затратами, сейчас не используется.
Пациентов с неосложненным течением чаще всего лечат в домашних условиях. Элементы сыпи обрабатывают концентрированным раствором перманганата калия. Кислород, который выделяется вследствии этого, предотвращает присоединение вторичной инфекции, а также снижает зуд. При небольшом количестве высыпаний можно использовать бриллиантовый зеленый.

Только при тяжелых или осложненных вариантах необходимо лечение, которое направлено на возбудителя. Это препараты ацикловир, валацикловир, фамцикловир, принимать которые можно только после консультации врача-инфекциониста или семейного доктора. Противовирусное лечение является обязательным при опоясывающем герпесе. Также возможно локальное применение мазей ацикловира.
При выраженном зуде заболевшим ветряной оспой необходимо принимать антигистаминные препараты. При сильных болях у пациентов с опоясывающим герпесом – анальгетики. Если имеет место высокая температура и сильная интоксикация показана дезинтоксикационная терапия (внутривенное введение определенных растворов). Лицам, у которых снижен уровень иммунитета, показан иммуноглобулин.
Как предупредить заболевание ветряной оспой?

При проведении клинических испытаний было установлено, что лица, которые были вакцинированы, либо не подвержены ветряной оспе, либо переносят её в очень лёгкой форме.
Необходима вакцинация тем категориям людей, которые имеют сниженный иммунитет и, как следствие, высокую возможность тяжелого и осложненного течения заболевания. К ним относятся следующие категории:
- лица имеющие злокачественными заболевания,
- ВИЧ-инфицированные,
- те группы людей, которые имеют тяжёлую хроническую патологию,
- пациенты, которые принимают глюкокортикостероиды.
Показана вакцинация:
- с профилактической целью, особенно рекомендована категориям повышеного риска:
- обычная вакцинация в возрасте 12-15 месяцев,
- обычная вторая доза в возрасте 4-6 лет. - для экстренной профилактики тех, кто не болел ветряной оспой и не был привит, но при этом контактирует с больными.
Минимальный интервал между дозами вакцины против ветряной оспы составляет 3 месяца для детей в возрасте до 13 лет.
Хотя однодозовые программы эффективны для профилактики тяжёлой болезни ветряной оспы, что подтверждается исследованием, проведенным в Австралии (она является одной из немногих стран, которые включили вакцинацию против ветряной оспы в рамках своей национальной программы иммунизации), данные свидетельствуют о том, что для прерывания передачи вируса требуется введение двух доз. Возникающие школьные вспышки и высокие показатели ветряной оспы, хотя обычно и не тяжёлые, побудили некоторые страны осуществить двухдозовый график вакцинации.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком

Александр Кудин, заведующий отделением городской детской инфекционной клинической больницы, кандидат медицинских наук, доцент, рассказал о том, почему не стоит бояться вируса Коксаки, зачем прививаться от ветрянки и гриппа и как вылечиться от простуды без лекарств.
— С какими инфекционными заболеваниями у детей вы чаще всего сталкиваетесь в своей работе?
— Самые распространенные инфекции и у детей, и у взрослых — респираторные. Это то, что в народе называется простудой. Наше отделение также занимается лечением кишечных инфекций, они вторые по частоте.
К нам поступают дети с разными заболеваниями, которые могут сопровождаться рвотой: с пиелонефритами (воспалительное заболевание почек бактериальной этиологии. — Прим. TUT.BY), сейчас из-за сезонности много пациентов с пневмонией, отитами.
— Если это простая простуда, то в инфекционку же вряд ли отправят?
— В этом случае не надо отправлять, но иногда отправляют. Бывает, что у ребенка высокая температура и мама сильно беспокоится, или врачи решили перестраховаться, поэтому и направляют к нам.
— С лета актуален вопрос по поводу вируса Коксаки. И Минздрав давал рекомендации по этому поводу отдыхающим в Турции, и к нам в редакцию приходили письма читателей, где родители предполагали, что у их детей Коксаки. В то же время на пресс-конференциях медики объясняли журналистам, что фактов вируса Коксаки в Беларуси нет, и чтобы его определить, нужна лабораторная диагностика.

Александр Кудин, заведующий отделением городской детской инфекционной клинической больницы, кандидат медицинских наук, доцент
— Но так ли опасен Коксаки?
— Эта популярная тема про Коксаки возникла после того, как в Турции была якобы вспышка этой инфекции. Я не знаю, кто в Турции сказал, что это Коксаки. Ту форму болезни, которая тогда была, чаще всего вызывает энтеровирус 71-го типа. Хотя нечто подобное могут вызвать и другие энтеровирусы. Самих энтеровирусов очень много, только их серотипов больше 60. Есть ЕСНО-вирусы, вирусы Коксаки типов А и Б, даже гепатит А вызывает определенный энтеровирус…
Для пациентов и врачей в общем-то неважно, какой энтеровирус вызвал то или иное заболевание. Энтеровирусная инфекция, как большинство вирусных инфекций, не требует никакого специального лечения. Нужны просто терпение, время и небольшая помощь, чтобы легче перенести инфекцию. Человек в большинстве случаев с вирусными инфекциями справляется сам, ему надо только не мешать и немножко помочь.
Поэтому был там Коксаки, или ЕСНО-вирус, или энтеровирус 71-го типа — не имеет значения. Чаще всего все заканчивается благоприятно: за пять-семь дней дети выздоровели и забыли об этом. Но любые энтеровирусы способны поражать различные органы, хоть это и бывает редко. Самое неприятное, когда вирус поражает центральную нервную систему и сердце, вызывая развитие менингитов, энцефалитов и кардитов. Эти ситуации требуют специального лечения.
Поэтому в принципе энтеровирусная инфекция не требует лечения, а требует наблюдения. Активно подключаться нужно только при поражении указанных органов.
— При энтеровирусной инфекции обязательно будут понос и высокая температура?
— Энтеровирусы влияют на слизистые дыхательных путей и желудочного тракта, мышечной ткани, сердечной мышцы. Симптомов энтеровирусной инфекции около десятка, поэтому нет четко очерченной специфической картины, как при кори или ветрянке, где мы точно знаем, как должна развиваться болезнь. При энтеровирусной инфекции может быть все что угодно, в том числе и лихорадка с диареей.
— И сыпь, и температура?
— Температура в таких случаях часто высокая, боль в горле может быть сильнее, чем при ангине.
— Как ребенок может заразиться этой инфекцией?
— Вирус хорошо сохраняется в воде. Ребенок поплавал в бассейне или море, хлебнул воды — и, если не повезло, заразился энтеровирусом. Это самый частый путь передачи. Также, но реже, вирус передается воздушно-капельным путем, контактным, пищевым. Например, человек взял в руки плохо вымытый фрукт, руки плохо помыл и донес вирус до рта или съел немытый плод — и заболел.
— Эти инфекции больше характерны для курортных стран как Турция?
— Нет. С конца августа до октября у нас в отделении с этими энтеровирусами лежала почти половина больных. Может, я чуть преувеличиваю, но их было очень много.

— Вы говорите, что ребенка не надо трогать и что ничего страшного с ним не происходит во время энтеровирусной инфекции. Но как тогда его лечить?
— Ему нужно обеспечить хороший отдых, правильное питание, достаточное питье и сбивать температуру, если она очень высокая.
— И она сама пройдет?
— Не поверите, но пройдет.
— И Коксаки?
— Разницы нет. Инфекция Коксаки лечится так же.
— Если у врача есть подозрения на энтеровирусную инфекцию, ее нужно подтверждать лабораторно?
— А зачем? Какой смысл, если все подходы к лечению одинаковые?
— Что в этом случае можно сказать родителям, которые все-таки паникуют. Мы наблюдали за этой паникой и в соцсетях, когда люди выкладывали фотографии детей, считая, что это что-то крайне опасное.
— Если родители адекватные, то они должны прислушаться к тому, что говорят врачи, а если они не верят врачам, то кто бы ни говорил, они все равно не поверят и будут паниковать, пока ребенок не поправится.
Приведу другой пример: бывает так, что мамы обижаются, когда сюда поступают, и я им ничего не назначаю из лечения. Но значит так нужно вашему ребенку: то есть никак. Когда я заканчивал институт, думал, что чем больше таблеток, тем лучше. Но сейчас я понимаю: чтобы не назначить лекарство, нужно знать значительно больше, чем чтобы его назначить.
— От ветрянки сегодня прививают?
— Прививать начали несколько лет назад, но эта вакцина достаточно дорогая по сравнению с другими вакцинами.
— Почему раньше не прививали?
— У нас не было вакцины.
— Как вам кажется, ребенка от ветрянки лучше привить или пусть переболеет?
— Теоретически лучше привить. Даже если ребенок заболеет после прививки, то болезнь он перенесет легче. Ветрянка у некоторых детей чревата вероятностью развития осложнений. Чаще всего это или гнойные осложнения со стороны кожи и мягких тканей, или поражение нервной системы. Но все это редко бывает. Однако, если это случится конкретно у вашего ребенка, то вам будет безразлична статистика.

— В каком возрасте нужно прививать ребенка от ветрянки и нужно ли повторять вакцинопрофилактику?
— Детям такую прививку можно делать после 6 месяцев. Повторять ее не нужно. Но там сама прививка состоит из двух этапов, при этом прививают живой вакциной. Такие вакцины дают хороший иммунитет с иммунологической памятью, поэтому одного раза хватает на всю жизнь. Человек так или иначе будет контактировать с этим вирусом. Если вирус попадет в подготовленный организм, естественный иммунный ответ разовьется быстрее, и защита будет сильнее.
На мой взгляд, наиболее важно, чтобы привились от ветрянки взрослые, которые ею не болели и не контактировали с больными. Ведь при контакте тоже мог сформироваться иммунитет, и человек даже не знал, что перенес ветрянку в такой скрытой форме.
В целом ветряная оспа у взрослых протекает тяжелее, чем у детей: больше сыпи и сильнее интоксикация. И если вы в детстве не болели и не контактировали с больными ветрянкой, пришли в гости, а вам открыл дверь ребенок в зеленке, то все — время пошло. С этого момента у вас есть три дня, чтобы привиться и тем самым предупредить развитие ветряной оспы.
— Ребенок, который переболел, может заболеть во второй раз?
— Теоретически не должен, но практически — да. Иммунитет после перенесенной инфекции в редких случаях не срабатывает. Я в своей жизни видел человек десять, которые повторно болели ветряной оспой. Пятеро из них — мои студенты. Когда я преподавал в университете, говорил, что все должны увидеть ветрянку, потрогать и заработать иммунитет. Заработали. Ничего — все живы и здоровы.
— Как узнать, в каком состоянии у тебя иммунная система, не сдавая лабораторный анализ?
— Если человек дожил до пяти-шести лет, а тем более до 20, то никаких больших проблем с иммунной системой у него, скорее всего, нет. Не надо нигде ничего искать. Если человек часто болеет простудами, значит у него есть какие-то особенности работы врожденного иммунитета против вируса. Это может быть на уровне выработки интерферона или на уровне рецепции интерферона, или его разрушения. Там много механизмов, почему может плохо работать эта система.
Если вы уже взрослый человек, то значит, никакого грубого иммунного дефицита у вас нет. Конечно, за исключением ситуаций, когда человек болен СПИДом. Вот если он заработал эту инфекцию, то постепенно иммунодефицит без лечения будет прогрессировать и человек будет часто болеть. Но если вы шесть-восемь раз в год болеете простудой, и так всю жизнь — это особенности организма. Поверьте мне, даже если вдруг вы найдете причину, все равно эту наследственную вещь не исправить.

— Как укрепить иммунитет ребенка?
— Надо правильно и хорошо питаться, отдыхать, заниматься закаливанием и проводить вакцинацию. Ведь поднять иммунитет можно с помощью прививки. Вам предложили вакцинироваться против той же ветрянки — не отказывайтесь, против гриппа — вакцинируйтесь. Во-первых, вы зарабатываете иммунитет против конкретной инфекции, во-вторых, особенностью работы нашей иммунной системы является то, что прежде, чем выработать защиту против конкретного возбудителя, активируются факторы врожденного иммунитета. То есть активируется то, что защищает человека вообще от всего.
Правильное питание важно, потому что 70% всей лимфоидной ткани человека — это иммунная ткань, она сгруппирована в кишечнике. Правильное питание обеспечивает нормальный рост микробов кишечника, а те в свою очередь будут стимулировать местный и общий иммунитет.
Сон тоже важен. Взрослому надо спать не меньше семи часов, у детей потребности больше, им нужно минимум восемь часов. Поэтому, если ребенок заболел, важно дать ему хорошо отдохнуть. Подремал полчаса, проснулся, хочет поиграть — пусть поиграет, когда вы увидите, что он снова стал какой-то вялый, нужно прилечь. Он может не спать, а просто подремать в спокойном состоянии — и ему станет после этого лучше.
Я сам когда-то проверил этот способ лечения простуды. Три дня вел себя именно так: спал, как хотел, ел, как хотел — и через три дня был здоров. Я был поражен. Другое дело, что взрослый человек себе не может этого позволить. После этого я так больше никогда не расслаблялся. Но я знаю, что это во многих случаях должно помочь, если мы говорим о вирусной инфекции. Но если речь идет о бактериальной, то там чаще всего требуется антибактериальное лечение.
— Но вы знаете, что есть родители, которые в принципе против прививок.
— В Европе отказываются от прививок. В итоге несколько лет назад во Франции было 30 тысяч случаев кори. Там, где отказываются, сразу получают эти инфекции. Ведь их возбудители никуда не делись, они циркулируют.
— В своей практике вы встречали родителей, которые наотрез отказывались прививать ребенка?
— Встречал, но они чем-то из этих инфекций по итогу и болели.
— По кори были вспышки в Украине. Если привитый ребенок поедет туда с родителями, какой шанс, что он может заразиться?
— К сожалению, нет таких прививок, которые после вакцинации дают 100% защиту. Отличный результат, если 95% из привитых детей заработают иммунитет. Но если ребенка привили по всем правилам качественной вакциной и его состояние во время прививки было нормальное, то вакцинация должна защитить.

— Смысл прививать детей от гриппа в этом году еще есть?
— Пока нет подъема заболеваемости, смысл есть. На мой взгляд, в декабре еще можно спокойно прививаться. Уже какой-то иммунный ответ сформируется даже через семь дней после прививки. Прививать детей против гриппа можно с шести месяцев.
— Может быть так, что родители, которые кутают своих детей в детстве и оберегают от малейшего ветерка, тем самым ухудшают им иммунитет?
— Ухудшить или улучшить иммунтет — это не совсем корректное выражение. Кто-то может получить от родителей генетически высокий уровень иммунитета, но при этом пить, курить и не реализовать его на 100%, поэтому и часто болеть. А у кого-то изначально могут быть исходные данные хуже, но человек реализует все возможности по полной.
— В чем специфика детской городской инфекционной больницы?
— У нас больница рассчитана на 600 с небольшим коек. И к большому счастью, мы заполнены не всегда, потому что должен быть какой-то резерв коечного фонда. То есть заполняемость должна быть на уровне 70%. Если больше — это значит, что не будет резерва для разобщения детей с разными по этиологии и срокам заболевания инфекциями.

— Часто у людей предубеждения по поводу инфекционных больниц: не хотят туда ехать, потому что опасаются подхватить еще какую-нибудь инфекцию. Насколько это оправданно?
— Если бы у нас была возможность, чтобы все пациенты находились в отдельных палатах, такой риск был бы минимальным. Но сейчас к нам в день в приемное отделение поступает 80 человек, в сезон гриппа — может доходить до 150 больных, сами понимаете, содержать всех в отдельных палатах просто невозможно. В новом корпусе у нас палаты на двоих человек. Но представьте ситуацию: поступают оба пациента с рвотой и температурой, мы их кладем в одну палату, но у одного из них на следующий день развился понос, а у другого — нашли пневмонию. И если понос возник из-за ротавирусной инфекции, то и второй пациент может ею заболеть. Что можно сделать в этой ситуации? Ничего.
Если есть возможность лечиться дома, то надо лечиться дома. Обязательно нужно ехать в больницу, когда у ребенка выраженная вялость, нарушение сознания, повторная многократная рвота, не сбивается температура, судороги, отказ от еды и питья, сниженное мочеотделение. Врач обязательно должен осмотреть малыша, если у него появилась сыпь с высокой температурой, так как в ряде случаев это может быть проявлением очень серьезного заболевания. Но если у ребенка в возрасте старше года температура 38 градусов, которая сбивается, стул три раза и один раз в день рвота, что ему делать в больнице?
— Как часто родители стремятся без показаний покинуть больницу раньше времени?
— Так бывает часто. Они сюда приезжают, им снимают интоксикацию, ребенку становится лучше, и многие хотят уехать домой, не до конца вылечившись. Мы стараемся этому не препятствовать за редким исключением, когда сами не уверены в том, как болезнь будет дальше развиваться. Это маме кажется, что все хорошо, а на самом деле мы по каким-то признакам понимаем, что здесь не все определено.
Читайте также:


