Источник заболевания ветряная оспа акт расследования
ВЕТРЯНАЯ ОСПА (ВЕТРЯНКА)
Ветряная оспа – острое высокозаразное инфекционное заболевание преимущественно детского возраста, характеризующееся доброкачественным течением, умеренной общей интоксикацией и пузырьковой сыпью.
Причина. Возбудитель – вирус из семейства герпесвирусов, во внешней среде нестоек и погибает через несколько минут.
Источник инфекции – больной человек. Заразным он становится за 2 сут до появления сыпи и сохраняет эту способность до подсыхания корочек. Ветряной оспой можно заразиться от больного опоясывающим лишаем, так как возбудитель этих заболеваний один и тот же.
Передается заболевание воздушно-капельным путем. Заражение через третьих лиц и предметы, бывшие в употреблении у больного, практически исключается ввиду малой стойкости вируса во внешней среде.
Восприимчивость к ветряной оспе высокая. Заболевание переносится в основном в детском возрасте.
Процесс развития болезни. Вирус, попав на слизистые оболочки верхних дыхательных путей, проникает в них, размножается и попадает в кровь, которой разносится по всему организму, но преимущественно оседает в коже. Здесь происходит его дальнейшее размножение и повреждение кожи с образованием пузырьков.
Заболевание ветряной оспой беременной женщины на ранних сроках беременности приводит к развитию порока развития плода, незадолго до окончания беременности – к заболеванию новорожденного.
После заболевания развивается стойкая невосприимчивость. Повторных заболеваний ветряной оспой не бывает.
Признаки. Инкубационный период продолжается от 10 до 23 дней.
Начало заболевания острое. Появляется слабость, повышается температура тела до 38 о С и на коже любого участка тела, в том числе и волосистой части головы, обнаруживается сыпь. Вначале это пятнышки, которые вскоре начинают несколько возвышаться над уровнем кожи, розового или красного цвета с четкими контурам округлой формы. Через несколько часов на них образуются прозрачные блестящие пузырьки от 1 до 5 мм диаметре, похожие на капли воды и окруженные узким розово-красным ободком. Через 2-3 дня пузырьки подсыхают и дают плоские поверхностные желтые или светло-коричневые корочки, которые спустя 6-8 дней отпадают, как правило, не оставляя после себя рубцов.
Ежедневно появляются новые элементы сыпи между старыми, которые претерпевают те же изменения. Общее число их увеличивается. В результате на теле больного одновременно имеются пятнышки, пузырьки, корочки.
У трети больных на небе и других участках полости рта, слизистых оболочках половых органов также появляется сыпь в виде пятнышек, затем пузырьков, которые вскрываются и на их месте остаются поверхностные язвочки, покрытые беловатым или светло-желтым налетом. При этом больной испытывает затруднение при жевании и глотании пищи, беспокоит усиленное слюноотделение.
Лихорадка, высыпание на коже и слизистых оболочках продолжается в течение 5-10 дней. Отпадение корочек и полное очищение кожи от остатков сыпи затягивается еще на несколько дней.
Лечение большинства больных проводится на дому и направлено на предотвращение развития осложнений за счет попадания в повреждения кожи вторичной инфекции. Оно ограничивается постельным режимом на 6-7 дней, молочно-растительной пищей, обильным питьем и гигиеническим уходом. Особое внимание уделяется чистоте постельного и нательного белья. С целью ускорения подсыхания пузырьков рекомендуется смазывать их 10% раствором марганцевокислого калия. Для ослабления зуда кожи применяется обтирание кипяченой водой с уксусом с последующим припудриванием тальком. Для предотвращения расчесов кожи необходимо следить за регулярной короткой стрижкой ногтей. После подсыхания всех пузырьков показаны теплые гигиенические ванны.
Предупреждение болезни. Беременным женщинам, заболевшим ветряной оспой за 5 дней до родов или через 48 ч после родов, вводится иммуноглобулин, содержащий антитела против вируса ветряной оспы.
Изоляция выздоравливающих прекращается через 5 дней после появления последнего элемента сыпи.
Дети в возрасте до 7 лет, бывшие в контакте с больным ветряной оспой и не болевшие ею, разобщаются до 21-го дня с момента контакта.
[youtube.player]
Алгоритм действий при возникновении случаев заболевания
ветряной оспой
Ветряная оспа – острое антропонозное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в виде опоясывающего лишая.
Этиология. Возбудителем ветряной оспы является вирус – Varicella-zoster-virus. Относится к семейству Herpesviridae. Чувствителен к ультрафиолетовому и рентгеновскому облучению даже в малых дозах. Устойчив к действию низких температур, к повторному замораживанию и оттаиванию. Является ДНК-содержащим вирусом размером 120-150 нм, окружен оболочкой, содержащей липиды. Во внешней среде малоустойчив, при температуре 50-52 С° инактивируется через 30 мин. Вирус чувствителен к жирорастворителям и дез. средствам.
Источник инфекции. Источником инфекции является только больной человек манифестной формой заболевания. Период заразительности начинается с последних дней инкубационного периода, достигает максимальной высоты в первые дни высыпаний, заканчивается через 5 дней после появления последнего элемента сыпи. После перенесенной инфекции возбудитель длительное время способен персистировать в организме человека. У таких лиц под воздействием различных неблагоприятных факторов возникают рецидивы заболевания в виде опоясывающего лишая. При тесном и длительном контакте с больным опоясывающим лишаем он может явиться источником заражения ветряной оспой. У детей, матери которых перенесли ветряную оспу во время беременности, часто на первом году жизни наблюдается заболевание опоясывающим лишаем. Ветряная оспа и опоясывающий лишай являются разными формами одного и того же инфекционного процесса.
Инкубационный период составляет от 11 до 21 дня, чаще всего – 13-17 дней.
Механизм передачи – аэрозольный.
Пути и факторы передачи. Появляющиеся на слизистой оболочке дыхательных путей наполненные жидким содержимым везикулы разрушаются и находящийся в них вирус при разговоре, кашле, чиханье выделяется в окружающую среду в составе мелкодисперсного аэрозоля. Это обеспечивает его высокую летучесть и распространение воздушно-капельным путем в соседние комнаты, квартиры, с одного этажа на другой. Рассеивание возбудителя из ветряночных пузырьков кожи происходит менее интенсивно в связи с тем, что эпидермис препятствует диссеминации вируса во внешнюю среду. Из-за малой устойчивости вируса к воздействию факторов внешней среды передача через различные предметы и вещи, а также через третьих лиц, хотя и возможна, но не имеет эпидемического значения. Возможно внутриутробное заражение ветряной оспой плода, если мать перенесла эту инфекцию в период беременности.
Восприимчивость и иммунитет. У детей в возрасте до 6 месяцев имеются антитела, полученные от матери. В дальнейшем восприимчивость становится высокой и первая же встреча ребенка с возбудителем приводит к заражению и развитию заболевания. Так как большинство населения переносит эту инфекцию в детском возрасте, то после 15 лет восприимчивых людей к ветряной оспе остается очень мало. Перенесенное заболевание оставляет стойкий пожизненный иммунитет.
1. Мероприятия, направленные на источник инфекции
Больные выявляются на основании: обращения за медицинской помощью, эпидемиологических данных, результатов контроля состояния здоровья при утренних приемах в дошкольные учреждения, результатов активного наблюдения за состоянием здоровья детей.
Диагностика заболевания проводится по клиническим и эпидемиологическим данным.
Учет и регистрация
Больной ветряной оспой подлежит изоляции с момента появления сыпи. Чаще она осуществляется на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям (тяжелые и средне тяжелые формы инфекции).
Лабораторное подтверждение диагноза основано на вирусологическом исследовании содержимого кожных высыпаний, отделяемого носоглотки, крови. Экспресс-диагностика в ранний период проводится с использованием реакции иммунофлюоресценции, в период реконвалесценции применяют реакцию связывания комплемента.
В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Выписку переболевших осуществляют после клинического выздоровления и отпадения корочек.
Критерии допуска в коллектив
Переболевшие допускаются в коллектив после отпадения корок, но не ранее чем, через 2 недели от начала заболевания. При появлении повторных заболеваний в детском учреждении переболевший ветряной оспой может быть допущен в коллектив сразу после исчезновения клинических проявлений заболевания.
2. Мероприятия, направленные на разрыв механизма передачи
Проводится до госпитализации больного, или в течение всего времени его лечения на дому, а также в группе ДДУ, где он был выявлен, в течение 21 дня с момента его изоляции. Помещения, где находился (находится) больной хорошо проветриваются, проводится их влажная уборка не реже 2-х раз в день. Дезинфекцию проводить излишне, так как возбудитель болезни очень не стоек. В организованном коллективе выполняются мероприятия по максимальному рассредоточению детей (раздвигаются кровати, столы и т. д.), в отсутствие детей проводится ультрафиолетовое облучение.
В очагах ветряной оспы не проводится.
3. Мероприятия, направленные на лиц, общавшихся с источником инфекции
Врач, выявивший больного ветряной оспой, выявляет лиц, общавшихся с заболевшим на протяжении 21 дня до появления у него первых клинических признаков заболевания, в ДДУ, школе, семье.
Осуществляется участковым врачом сразу после выявления очага и включает оценку общего состояния, осмотр зева, кожных покровов (высыпания) и измерение температуры тела.
Врач, выявивший больного, устанавливает перенесенные общавшимися подобные заболевания (с признаками высыпания) и их дату, наличие подобных заболеваний по месту работы (учебы, воспитания) общавшихся.
За лицами, бывшими в тесном общении с источником инфекции, устанавливается на 21 день после его изоляции. Ежедневно 2 раза в день (утром и вечером) выполняется опрос, осмотр зева, кожных покровов и термометрия.
Результаты наблюдения вносятся в журнал наблюдений за общавшимися, в историю развития ребенка (ф. 112у), в амбулаторную карту больного (ф. 025у) или в медицинскую карту ребенка (ф. 026у).
Переболевшие ветряной оспой ранее медицинскому наблюдению не подлежат.
Прекращается прием новых и временно отсутствовавших детей в группу, из которой изолирован больной ветряной оспой, в течение 21 дня после изоляции больного.
Запрещается перевод детей из данной группы в другие группы в течение 21 дня после изоляции больного.
Не допускается общение с детьми других групп детского учреждения в течение 21 дня после изоляции больного. На это же время рекомендуется запретить участие карантинной группы (класса) в культурно-массовых мероприятиях. В классе, где учился заболевший, отменяется кабинетная система обучения.
Дети в возрасте до 7 лет, посещающие организованные коллективы, не болевшие ветряной оспой ранее и общавшиеся с источником инфекции в семье (квартире), не допускаются (разобщаются) в организованные коллективы в течение 21 дня с момента последнего общения с больным. Если момент контакта с заболевшим точно установлен, то дети могут быть допущены в коллектив в течение первых 10 дней, а разобщаются с 11 по 21 день с момента контакта.
Сведения о лицах, общавшихся с источником инфекции, передаются по их месту работы, учебы, воспитания.
Дети в возрасте старше 7 лет и лица, ранее переболевшие ветряной оспой, разобщению не подлежат.
Лабораторное обследование общавшихся не проводится.
При заносе ветряной оспы в детское лечебное учреждение детям, находившимся в контакте с источником инфекции в палате или даже палатах, выходящих в один коридор, рекомендуется вводить гаммаглобулин, полученный из крови реконвалесцентов, в дозе 1,5-3,0 мл в/м.
Санитарно - просветительная работа
Проводится беседа об опасности ветряной оспы и важности профилактических мероприятий.
[youtube.player]Профилактические мероприятия по предупреждению ветряной оспы - острой вирусная антропонозной инфекционной болезни с аэрозольным механизмом передачи возбудителя. Диагностика заболевания по клиническим и эпидемиологическим данным, его клиника и лечение.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 26.12.2016 |
| Размер файла | 15,0 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Ветряная оспа ( Varicella)- острая вирусная антропонозная инфекционная болезнь с аэрозольным механизмом передачи возбудителя . Характерна полиморфная макуло папулезно- везикулезная сыпь и лихорадка.
Больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи , обычно не госпитализируют .Дети до 3 лет , ранее не болевшие , подлежат разобщению и наблюдению с 11 до 21-го дня с момента контакта. Контактным детям с отягощенным фоном рекомендовано введение иммуноглобулина . Вирус нестойкий , поэтому дизенфекцию не проводят . Изоляции подлежат больные осоясывающим герпесом.
Как правило отсутствует. Описаны попытки применения активной иммунизации. Разработаны живые аттенуированные вакцины, которые , которые по наблюдениям их авторов , обеспечивают хороший эффект. Однако большинство специалистов считает проведение массовой вакцинации нецелесообразным.
Мероприятия в эпидемическом очаге .
Информация о заболевшем.
О случае заболевания или подозрении в нем, а также о случае носительства врач либо средний медицинский работник, независимо от его ведомственной принадлежности, направляет в ЦГЭ экстренное извещение (ф. 058у): первичное - устно, по телефону в течении 2 часов, окончательное - письменно после установления окончательного диагноза, не позже 12 часов с момента его установления.
Меры в отношении источника возбудителя.
Выявление .Больные выявляются на основании: обращения за медицинской помощью, эпидемиологических данных, результатов контроля состояния здоровья при утренних приемах в дошкольные учреждения, результатов активного наблюдения за состоянием здоровья детей.
Диагностика. Диагностика заболевания проводится по клиническим и эпидемиологическим данным.
Учет и регистрация. Первичными документами учета информации о заболевании являются: история карта амбулаторного больного (ф. 025/у), карта стационарного больного (ф. 003/у), история развития ребенка (ф. 112/у). Случай заболевания регистрируется в журнале журнал учета инфекционных заболеваний (ф. № 060/у).
Изоляция .Больной ветряной оспой подлежит изоляции с момента появления сыпи. Чаще она осуществляется на дому. Госпитализация в инфекционный стационар осуществляется по клиническим показаниям (тяжелые и среднетяжелые формы инфекции).
Лабораторное обследование .Лабораторное подтверждение диагноза основано на вирусологическом исследовании содержимого кожных высыпаний, отделяемого носоглотки, крови. Экспресс-диагностика в ранний период проводится с использованием реакции иммунофлюоресценции, в период реконвалесценции применяют реакцию связывания комплемента.
Лечение .В соответствии с протоколами (стандартами) обследования и лечения больных инфекционными и паразитарными болезнями, до клинического выздоровления и прекращения выделения возбудителей.
Критерии выписки .Выписку переболевших осуществляют после клинического выздоровления и отпадения корочек.
Критерии допуска в коллектив .Переболевшие допускаются в коллектив после отпадения корок, но не ранее чем, через 2 недели от начала заболевания. При появлении повторных заболеваний в детском учреждении переболевший ветряной оспой может быть допущен в коллектив сразу после исчезновения клинических проявлений заболевания.
Дератизация не проводится.
Меры в отношении факторов передачи возбудителя.
Проводится до госпитализации больного, или в течение всего времени его лечения на дому, а также в группе ДДУ, где он был выявлен, в течение 21 дня с момента его изоляции. Помещения, где находился (находится) больной хорошо проветриваются, проводится их влажная уборка не реже 2-х раз в день. В организованном коллективе выполняются мероприятия по максимальному рассредоточению детей (раздвигаются кровати, столы и т.д.), в отсутствие детей проводится ультрафиолетовое облучение.
Заключительная дезинфекция - не проводится.
Меры, направленные на лиц, общавшихся с источником инфекции.
Врач, выявивший больного ветряной оспой, выявляет лиц, общавшихся с заболевшим на протяжении 21 дня до появления у него первых клинических признаков заболевания, в ДДУ, школе, семье.
Клинический осмотр ветряной оспа инфекционный болезнь
Осуществляется участковым врачом сразу после выявления очага и включает оценку общего состояния, осмотр зева, кожных покровов (высыпания) и измерение температуры тела.
Сбор эпидемиологического анамнеза
Врач, выявивший больного, устанавливает перенесенные общавшимися подобные заболевания (с признаками высыпания) и их дату, наличие подобных заболеваний по месту работы (учебы, воспитания) общавшихся.
За лицами, бывшими в тесном общении с источником инфекции, устанавливается на 21 день после его изоляции. Ежедневно 2 раза в день (утром и вечером) выполняется опрос, осмотр зева, кожных покровов и термометрия.
Результаты наблюдения вносятся в журнал наблюдений за общавшимися, в историю развития ребенка (ф. 112у), в амбулаторную карту больного (ф. 025у) или в медицинскую карту ребенка (ф. 026у).
Переболевшие ветряной оспой медицинскому наблюдению не подлежат.
Прекращается прием новых и временно отсутствовавших детей в группу, из которой изолирован больной ветряной оспой, в течение 21 дня после изоляции больного.
Запрещается перевод детей из данной группы в другие группы в течение 21 дня после изоляции больного.
Не допускается общение с детьми других групп детского учреждения в течение 21 дня после изоляции больного. На это же время рекомендуется запретить участие карантинной группы (класса) в культурно-массовых мероприятиях. В классе, где учился заболевший, отменяется кабинетная система обучения.
Дети в возрасте до 7 лет, посещающие организованные коллективы, не болевшие ветряной оспой ранее и общавшиеся с источником инфекции в семье (квартире), не допускаются (разобщаются) в организованные коллективы в течение 21 дня с момента последнего общения с больным. Если момент контакта с заболевшим точно установлен, то дети могут быть допущены в коллектив в течение первых 10 дней, а разобщаются с 11 по 21 день с момента контакта.
Сведения о лицах, общавшихся с источником инфекции, передаются по их месту работы, учебы, воспитания.
Дети в возрасте старше 7 лет и лица, ранее переболевшие ветряной оспой, разобщению не подлежат.
Лабораторное обследование контактных - не проводится.
При заносе ветряной оспы в детское лечебное учреждение детям, находившимся в контакте с источником инфекции в палате или даже палатах, выходящих в один коридор, рекомендуется вводить гаммаглобулин, полученный из крови реконвалесцентов, в дозе 1,5-3,0 мл в/м.
Препаратов, применяющихся для профилактики у детей и взрослых ветряной оспы, в России используется всего два - Окавакс и Варилрикс. В состав вакцины Варилрикс включен неомицина сульфат (антибиотик), к которому встречается индивидуальная непереносимость. В этом случае используется вторая альтернативная вакцина Окавакс. Также отличием препарата Окавакс является то, что он вводится однократно, в то время как вакцина против ветряной оспы Варилрикс вводится двукратно. Перерыв при двукратном вакцинировании между инъекциями должен составлять не менее 6 недель, но не более 10. Преимущества однократного введения препарата достаточно спорны. По данным ВОЗ, долгосрочный иммунитет после одной прививки вырабатывается только у 78% вакцинируемых.
Размещено на Allbest.ru
Ветряная оспа, ветрянка - острое инфекционное заболевание, характеризующееся лихорадочным состоянием и папуловезикулезной сыпью. Таксономия вируса ветряной оспы. Резервуары инфекции, пути передачи. Роль вируса в городских экосистемах. Протекание болезни.
курсовая работа [210,4 K], добавлен 22.08.2011
Возбудитель ветряной оспы. Размножение вируса и аллергический ответ организма. Лихорадка и другие неспецифические проявления инфекции. Методы специфической профилактики ветряной оспы. Живая аттенуированная вакцина. Региональные программы иммунизации.
презентация [2,6 M], добавлен 28.02.2014
Исследование истории заболевания, вариоляции и вакцинации. Характеристика этиологии, клинической картины и патогенеза, особенностей возбудителя оспы. Изучение осложнений после болезни, диагностики, профилактики и основных методов лечения ветряной оспы.
реферат [30,0 K], добавлен 17.10.2011
Источник инфекции, механизм и пути передачи ветряной оспы. Репликация и накопление вируса с последующей вирусемией. Образование инфильтратов вокруг сосудов серого и белого вещества мозга. Классификация ветряной оспы. Тяжелые формы и осложнения болезни.
презентация [296,3 K], добавлен 18.03.2016
Ветряная оспа - острое инфекционное заболевание с воздушно-капельным путем передачи. Как возникает ветряная оспа. Основные эпидемиологические признаки. Дифференциальная и лабораторная диагностика. Лечение ветряной оспы. Мероприятия в эпидемическом очаге.
реферат [23,5 K], добавлен 12.12.2010
Гигиенические требования к трудовой деятельности детей. Воспитание правильной осанки. Предупреждение плоскостопия, профилактические мероприятия в условиях дошкольного учреждения и дома. Диагностика, симптоматика и методы лечения кори и ветряной оспы.
контрольная работа [24,4 K], добавлен 26.02.2010
Деятельность Нила Федоровича Филатова - одного из основоположников педиатрии. Определение самостоятельности заболевания ветряной оспы. Описание скарлатинозной краснухи и инфекционного мононуклеоза, ранних признаков кори и поражения сердца при скарлатине.
реферат [1,4 M], добавлен 05.04.2015
Симптоматика, особенности клиники наиболее известных детских инфекционных болезней: скарлатины, кори, коклюша, ветряной оспы, краснухи и эпидемического паротита. Роль прививок в их профилактике. Острая респираторная вирусная и аденовирусная инфекции.
реферат [46,3 K], добавлен 10.12.2010
Общая характеристика и возбудители сальмонеллеза - острой бактериальной кишечной инфекции с фекально-оральным механизмом передачи. Патогенез, формы и варианты течения заболевания. Лабораторная диагностика, профилактика и лечение пищевых токсикоинфекций.
презентация [1,8 M], добавлен 21.04.2014
Возбудитель менингококковой инфекции - острой инфекционной болезни, вызываемой Neisseria meningitidis, с аэрозольным механизмом передачи. Эпидемиологическая значимость источников инфекции, ее восприимчивость. Клиническая классификация и осложнения.
презентация [4,2 M], добавлен 18.05.2014
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
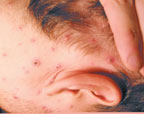 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
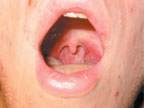 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
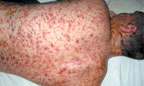 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Читайте также:


