Как лечить ребенка после прививки от кори
Корь у детей можно и нужно убрать из современного перечня заболеваний. Поскольку эта болезнь поражает только человека и вакцина против неё обеспечивает почти 100% защиту, то победить её становится реально. Прививка от кори входит в Национальный прививочный календарь. Ею прививаются дети, начиная с 1 года.
Корь считается детской инфекцией, но ею также болеют и взрослые люди. В мировом масштабе корь ежегодно поражала в допрививочном периоде до нескольких десятков миллионов человек, сейчас случаи заболеваемости до сих пор исчисляются сотнями тысяч, хотя с 2010 года страны должны были перейти на этап ликвидации кори в Европейском регионе и в России в т. ч.
Затрудняет процесс ликвидации широкая миграция населения, снижение количества людей, которым делается прививка от кори. Что же такого страшного несет корь у детей и почему важно серьёзно отнестись к её профилактике?
Характеристика возбудителя кори
Корь – это вирусное инфекционное заболевание.
Вирус кори имеет следующие особенности:
- очень нестоек во внешней среде. Погибает в течении часа, находясь в жидкости, и мгновенно при высыхании. Чувствителен к ультрафиолету и солнечному свету, кипячению (это учитывают при уходе за больным). При пониженных температурах может жить несколько недель;
- обладает высоким сродством к эпителию слизистых и к клеткам ЦНС;
- очень летуч и обладает почти 100% заражающей способностью (заражаются 95-98% контактных).
Корь – это антропонозная инфекция. Её источником является только заболевший человек, который передаёт инфекцию воздушно-капельным путём чихая, кашляя, сморкаясь и разговаривая.
Заразным человек становится за 5-6 дней до появления специфического симптома кори – сыпи. Заразиться можно, находясь в одном помещении с больным, в общественном транспорте. Иногда достаточно и просто зайти в течении часа в комнату после заболевшего.
Незаразным человек становится на 5 сутки периода высыпаний при неосложнённом течении инфекции.
Классические симптомы кори
Достигнув в развитии определённого уровня, вирус выдаёт своё присутствие следующими симптомами:
- явления конъюнктивита и ринита, сухой навязчивый кашель (катаральный период);
- серовато-белые пятна, напоминающие крупицы соли на внутренней поверхности щёк, дёсен (пятна Филатова-Коплика-Бельского). Появляются раньше сыпи на коже на 1-2 суток;
- лихорадка. Она, как правило, появляется с самого начала, усиливается в период высыпаний на коже;
- сыпь. Представляет собой совокупность пятен и папул, которые появляются в первую очередь на голове и лице (за ушами, на спинке носа — первые элементы). Для сыпи характерна постепенное, в течении нескольких дней (8-10), опускание с головы на тело, а затем — на конечности. Сыпь сначала яркая розово-красная, затем начинает темнеть в той же последовательности, в которой появлялась;
- синдром интоксикации. Уже при появлении катаральных симптомов человек себя чувствует плохо, ощущая головную боль, упадок сил, сонливость. В период высыпаний самочувствие может ухудшаться.
Характерен внешний вид больного: отёчные губы, нос, веки, красные слезящиеся глаза, яркая сыпь по всему лицу. При этом человек часто кашляет, имеет затруднённое носовое дыхание.
Это классические симптомы при типично протекающей кори. Могут быть атипичные формы с преобладанием симптомов воспаления желудочно-кишечного тракта, неяркой картиной сыпи или, наоборот, бывают формы с бурным течением болезни. У детей до 6 месяцев, матери которых имели защитный уровень антител, корь может протекать в лёгкой форме.
У взрослых преобладают средне-тяжёлая и тяжёлая формы инфекции. Отличает преобладание интоксикационного синдрома и высокий процент осложнений.
Какими осложнениями опасна корь?
- Летальный исход. Особенно уязвимы в этом отношении дети первых пяти лет жизни. В допрививочный период от кори ежегодно умирало свыше 10 млн детей. В настоящее время данная проблема ещё остро стоит в развивающихся странах (Пакистан, Индия, страны Африки). Смерть наступает в основном из-за осложнений.
- Поражение центральной нервной системы (энцефалиты, менингоэнцефалиты и др.), поскольку вирус обладает высокой тропностью к её клеткам.
- Присоединение бактериальной инфекции — развитие пневмоний, бронхоэктатической болезни, бронхиолитов, отитов и др.
- У детей с тяжёлыми нарушениями питания, авитаминозами осложняется течение конъюнктивита вплоть до развития слепоты.
- Корь осложняет течение хронических заболеваний и инфекций.
Диагностика кори
Конечно, знающему специалисту может быть достаточно внешнего осмотра, чтобы установить правильный диагноз. Однако для его подтверждения все же придется выполнить определенный перечень исследований: общеклинические анализы крови и мочи, исследование сыворотки крови на наличие антител к вирусу, обнаружение вируса в крови путем ПЦР-диагностики.
При осложненном течении могут быть назначены дополнительные методы: рентгенография органов грудной клетки, электроэнцефалография.
Профилактика заражения корью. Прививка от кори
Основной и самый эффективный способ профилактики кори — активная иммунизация детей согласно календарю прививок!
Плюсы вакцинации вытекают из её последствий
Здоровые дети вакцинируются от кори (одновременно и против краснухи с эпидемическим паротитом) в возрасте 12 месяцев. Ревакцинация осуществляется в 6 лет перед школой.
Особенности выполнения прививки у детей при медотводе:
- если ребёнок по каким-то причинам не был вакцинирован в нужные сроки, то прививку можно сделать в любом возрасте. Интервал между двумя прививкам должен быть не менее 6 месяцев.
После введении иммуноглобулина в качестве экстренной профилактики (он вводится, если имеются противопоказания к коревой вакцине и если прошло времени больше, чем 72 часа от контакта) прививку делают не ранее чем через 6 мес;
- если было переливание крови, то прививка делается через 3 мес;
- при нетяжёлых острых респираторных инфекций или других острых заболеваниях вакцинация проводится сразу после выздоровления;
- при тяжёлых болезнях (менингит, гломерулонефрит и др.) и состояниях вакцинацию проводят через 1-3 месяца после выздоровления;
- при обострении аллергических заболеваний прививка делается в период ремиссии на фоне антигистаминных препаратов;
- после иммунносупрессивной терапии ребёнок вакцинируется не ранее чем через 6 мес.
Все вакцины от кори – живые, т. е. в их состав входят ослабленные вакцинальные штаммы вируса кори. Инактивированные не используются, т. к. не дают нужного уровня защиты.
- Живая сухая культуральная вакцина от кори (ЖКВ). Производство России, вакцинные штаммы вируса культивируются на клетках, выделенных из эмбрионов японских перепелов. Содержит антибиотик гентамицина сульфат или канамицина сульфат, стабилизатор желатин и лс-18. Срок годности 15 мес.
- Рувакс — живая коревая вакцина. Производство Франция. Для культивирования вируса использованы клетки куриных эмбрионов. Есть некоторое количество альбумина, следы неомицина.
- М-М-R II живая вакцина, содержащая вакцинные штаммы вирусов кори, краснухи и эпидемического паротита. Производство США, содержит неомицин, альбумин человеческий, сыворотку телячьего эмбриона;
- Приорикс – вакцина против кори, паротита, краснухи. Производство Бельгии. Культивируют вирусы на клетках куриных эмбрионов и диплоидных клетках человека;
- Вакцина против кори, паротита и краснухи индийского производства. Содержит неомицин, сорбитол и желатин. Культивируется так же, как и предыдущая вакцина.
Все эти зарегистрированные вакцины имеют высокие показатели эффективности (выработка защитного уровня антител в 97-100%) и безопасности (проводились исследования по последнему пункту, учитывая данные за 10-летний прививочный период).
Нормальной реакцией на прививку от кори считается:
- Местная реакция — в месте укола (она быстро проходит в течение 2-3 суток). Это:
- покраснение (диаметром до 7 см);
- небольшой отёк до 4 см в диаметре.
- Общая реакция: происходит не ранее 4 дня и не позднее 14 дня после прививки от кори. Это:
- повышение температуры тела до 38.6 градусов;
- катаральные явления в виде ринита, кашля;
- небольшая бледно-розовая сыпь.
Это проявления привитой кори. Появляется у людей с повышенной чувствительностью к дикому вирусу. Лечения не требует, проходит за 1-3 дня.
Вакцина от кори переносится хорошо. Редко возникают такие осложнения как:
- анафилактическая реакция на вакцину (обусловлена гиперчувствительностью к куриному белку или антибиотику);
- судорожный синдром (возникает на фоне высокой температуры);
- геморрагический васкулит.
Вакцина от кори противопоказана:
- при беременности и женщинам, планирующим беременность в течении ближайшего месяца;
- людям с врождёнными и приобретёнными дефектами иммунной системы.
При тяжёлых формах аллергии анафилактического типа на яичный белок и аминогликозиды.
Тут возможны вариация: можно заменить вакцины, культивируемые на куриных эмбрионах, на другие препараты, которые выращиваются на яйцах японских перепелов и проводить вакцинацию в специальных прививочных центрах под соответствующим контролем.
Если ребенку подошла пора вакцинироваться… Советы родителям
Нужна ли прививка от кори взрослым?
После перенесённой кори иммунитет пожизненный. Постпрививочный иммунитет длится 15-25 лет. А взрослые хоть и менее восприимчивы, чем дети, но болеют тяжело.
Прививка от кори взрослым нужна следующим категориям граждан:
- всем лицам от 18 лет до 35 не имеющим достоверных сведений о прививках;
- лицам 35 -55 лет из группы риска (медицинские сотрудники, работники образовательной сферы), имеющим менее 2-х прививок от кори и/или не имеющим защитный уровень антител.
Лечение кори у детей
Если по каким-то причинам ребенок не привит, попадание вируса в его организм неизменно приведет к развитию инфекции. Лечится корь без осложнений в основном в домашних условия.
Лечение — симптоматическое: жаропонижающие препараты при повышении температуры; при конъюнктивите промывание и закапывание глаз; при насморке — обработка слизистой полости носа и сосудосуживающие препараты; при боли в горле — орошение слизистой антисептическими и противовоспалительными спреями; также могут быть назначены антигистаминные, противовирусные и иммуномодулирующие препараты.
Ребенку необходим охранительный режим: постельный на весь период лихорадки, малыша необходимо изолировать в отдельной комнате, задернуть шторы, убрать яркие источники света. Питание должно быть щадящим, частым, небольшими порциями. Питье теплое, обильное, витаминизированное.
Заключение
Корь была одной из главных причин смертности детей раннего возраста до массовой вакцинации. Сейчас, благодаря прививкам от кори, сформировался общественный иммунитет против инфекции и существует реальная возможность избавиться от неё в скором будущем. А насколько скором – зависит от нас самих.
[youtube.player]Корь – заразное заболевание вирусной природы. Патология протекает остро, сопровождается характерной сыпью, осложнениями. С целью защиты от заражения проводится вакцинация. Для профилактики применяют прививки, содержащие живых патогенов. Иногда такие препараты провоцируют побочные реакции.
Иммунизация является обязательной, но родители вправе написать отказ. У многих матерей и отцов возникает вопрос, может ли привитый ребенок заболеть корью, и заразен ли он для окружающих. Эффективность вакцины зависит от ряда факторов.
Можно ли заболеть корью, если есть прививка: вероятность заражения

Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Антигенный материал после проникновения в организм начинает стимулировать продукцию антител, которые способны защитить ребенка от заражения при очередной встрече с вирусом.
Сформированный в детстве специфический иммунитет остается на всю жизнь. Но прививка не дает стопроцентной гарантии того, что человек не заболеет корью. Эффективность вакцинации достигает 97%.
Это означает, что у 3% от общего числа привитых в крови не обнаруживается достаточное количество антител. Такие люди при встрече с вирусом кори могут заболеть. Но инфекционная патология у них будет протекать в облегченной форме.
Слабый специфический иммунитет может вырабатываться по таким причинам:

- индивидуальные особенности организма;
- использовался препарат низкого качества с вышедшим сроком годности либо испорченный из-за хранения в ненадлежащих условиях;
- нарушение техники постановки укола;
- в поствакцинальный период не были соблюдены рекомендации педиатра;
- недостаточный объем введенной дозы.
Есть категория детей, у которых вероятность заболеть корью после вакцинации достигает 7%. В эту группу входят лица со слабым иммунным ответом после первой прививки.
Симптомы поствакцинальной кори
Симптомы поствакцинальной кори аналогичны тем признакам, которые наблюдаются у непривитого больного. Единственное отличие состоит в выраженности клинической картины.
Симптомы коревой патологии у человека по стадиям приведены ниже:

катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным;- период высыпаний. Его длительность составляет 4-5 дней. Первые папулы возникают на лице и за ушами. Потом они распространяются на шею, грудь, спину, живот и конечности. Высыпания имеют вид розовых узлов неправильной формы. Поверхность коревых папул плоская, имеет красную окантовку. Элементы сыпи быстро увеличиваются в диаметре и сливаются в большие пятна;
- стадия реконвалесценции. Длится около недели. На месте папул остаются следы светло-коричневого цвета (из-за повышенной концентрации меланина). Кожа начинает сильно шелушиться. Температура снижается до уровня нормы. Кашель и насморк также уменьшаются.
Как протекает болезнь у привитых детей и взрослых?
Многое зависит от концентрации антител к вирусу в организме и общего состояния здоровья. Как правило, у вакцинированных людей признаки коревой патологии возникают на десятый день после заражения.
У большинства привитых детей и взрослых корь протекает в атипичной форме. Катаральные и интоксикационные симптомы слабо выражены.
Температура в течение всей болезни иногда держится на уровне 36,6-37 градусов. Сыпь чаще появляется сразу пятнами светло-розового цвета. Высыпания на теле носят единичный характер, быстро бледнеют и исчезают.
Посткоревая пигментация заметна не дольше недели. У ослабленных привитых лиц с низкой концентрацией антител в крови корь может протекать тяжелее.
Заразен ли вакцинированный человек для окружающих?
Для защиты от кори детям и взрослым колют вакцины, содержащие живые инактивированные вирусы. Люди, которым прививка категорически противопоказана по состоянию здоровья, интересуются, способен ли вакцинированный человек заразить окружающих.
Теоретически такое возможно, поскольку препарат содержит живого возбудителя. Но на практике случаев заражения от недавно привитого пациента зафиксировано не было.

Вакцинированный человек может быть заразным для окружающих в таких случаях:
- его организм ослабленный и не справился с введенным инактивированным возбудителем кори. В итоге начала развиваться настоящая вирусная патология;
- по каким-либо причинам специфический иммунитет не сформировался. Человек контактировал с больным корью, заразился и сам стал носителем вируса.
После вакцинации в крови у некоторых пациентов не обнаруживается достаточного количества антител. Тому есть ряд причин:
- была использована испорченная прививка;
- организм не отреагировал на вакцину из-за индивидуальных особенностей;
- медики неправильно ввели препарат.
На вопрос, есть ли вероятность заразиться корью от привитого, доктора отвечают по-разному. Одни утверждают, что это невозможно, поскольку в вакцине вирус ослаблен.

Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Другие медики говорят, что риск заражения присутствует, особенно у ослабленных людей.
Поэтому лучше не подвергать себя опасности и не общаться некоторое время с недавно прошедшим вакцинацию человеком.
Что делать после вакцинации, чтобы не заразиться?
После вакцинации надо соблюдать ряд правил поведения. Они касаются как привитых людей, так и тех, которые не имеют защиты от кори и общаются с иммунизированным. Несложные в выполнении рекомендации позволят избежать негативных последствий.
Недавно привитым детям и взрослым, чтобы не заразиться корью или другой инфекционно-вирусной патологией, важно следовать таким советам:
- гулять чаще на свежем воздухе, но избегать посещения людных мест. В поствакцинальный период все силы организма направлены на борьбу с антигенным материалом. Поэтому иммунитет пациента ослабевает, повышается риск заболеть. Сидеть целыми днями в душной квартире вредно. Поэтому надо гулять в зеленой зоне (в парке, саду, лесопосадке). После прививки у некоторых увеличивается температура. В случае гипертермии средней тяжести (37,2-37,6) лучше побыть дома;
- на прогулку одеваться соответственно погоде. Если человек переохладится или вспотеет из-за того, что одет слишком прохладно или жарко, его иммунитет снизится и увеличится риск заражения;
- в течение выработки антител к вирусу отказаться от лечения антибактериальными препаратами и иммунодепрессантами. Такие медикаменты могут стать причиной формирования неправильного иммунитета. В итоге человек будет подверженным коревому возбудителю;
- употреблять в сутки достаточное количество жидкости;
- не купаться до тех пор, пока не нормализуется температура (особенно, если в квартире холодно, и есть сквозняки);
- кушать только здоровую полезную пищу. Важно отказаться от употребления продуктов, которые способны провоцировать аллергию (экзотические фрукты, шоколад, цитрусовые, магазинные соки).\;
- не переутомляться, больше отдыхать;
- ограничить физическую активность. При занятии спортом человек потеет, у него снижаются защитные силы. Все это создает благоприятные условия для развития инфекционной патологии;
- взрослым лучше отказаться хотя бы на несколько дней от алкогольных напитков. Спиртное снижает иммунитет и тормозит выработку антител. В результате злоупотребления алкоголем в поствакцинальный период человек может заболеть корью или другой вирусной патологией.
Знакомым, родным и друзьям вакцинированного, которые не имеют антител против коревой болезни, нужно позаботиться о том, чтобы минимизировать вероятность заражения.

Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
- ограничить по возможности общение с привитым;
- если контакты неизбежны, то стоит начать прием витаминных комплексов, иммуностимуляторов для укрепления защитных сил. Схему лечения должен назначать доктор;
- не контактировать с вакцинированным, если у него на теле появились единичные элементы кореподобной сыпи.
Видео по теме
Об основных признаках заболевания и способах лечения кори в видео:
Таким образом, привитый от кори ребенок заболеть этой вирусной патологией может. Такое бывает, если малыш не прошел полный курс иммунопрофилактики, и в крови у него выявлена низкая концентрация антител.
Но при наличии вакцины патология протекает в облегченной форме, без негативных последствий. Это подтверждают отзывы родителей, чьи дети, будучи привитыми, перенесли корь.
[youtube.player]Корь является серьезным инфекционным заболеванием, предотвратить которое можно при грамотной и своевременной профилактике. Прививка от кори признана единственным вариантом, гарантирующим полноценную защиту от грозной болезни. Согласно официальной статистике, процент заболевших лиц (детей и взрослых) после вакцинации снижается на 85%.
Стоит ли делать прививку против кори
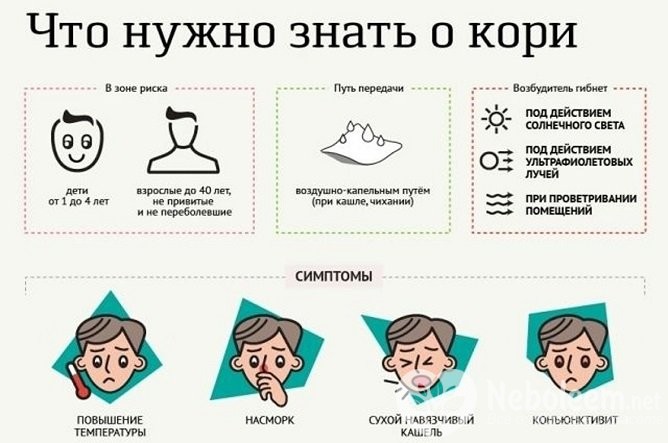
Вирус кори передается воздушно-капельным путем и имеет высокую степень распространения. Поскольку инкубационный период составляет две недели, больной человек заражает многих окружающих, прежде чем симптомы становятся очевидными. Несмотря на расхожее мнение, что перенесенная в раннем детстве корь не представляет опасности, медицинские данные по смертности не утешительны. По данным ВОЗ, даже при современной терапии фиксируются 5-10% смертельных исходов болезни. Поэтому использование вакцины просто необходимо!
Первичные проявления легко спутать с простудным заболеванием. Повышается температура, катаральные проявления, признаки общей интоксикации организма. Затем выступают пятна на слизистой во рту и к третьим суткам возникает характерная сыпь.
Даже если произошло заражение, прививка от кори значительно облегчит течение болезни и предотвратит серьезные осложнения.
Нарушения функций ЦНС, дыхательной или пищеварительной системы могут стать хроническими от перенесенного поражения или привести к глубокой инвалидности.
Повсеместная вакцинация предотвращает распространение инфекции, снижает уровень смертности и инвалидности. У большинства людей реакция на вакцину против кори незначительна, осложнения не возникают.
Препараты для иммунизации
Инфекционисты рекомендуют делать прививку следующими препаратами:
Правила подготовки ребенка к прививке
Особой подготовки ребенка не требуется, но обязательным условием допуска является состояние здоровья и самочувствие накануне вакцинации. Педиатр проводит осмотр и дает медицинское заключение о том, что пациент полностью здоров. Справка предъявляется родителями в прививочный кабинет. Если у ребенка присутствуют в анамнезе хронические заболевания, то за две недели рекомендуется пройти профилактический курс терапии.
При достаточно слабом иммунитете, ребенку прописываются антигистаминные средства для предотвращения возможных аллергических реакций.
За три дня до введения вакцины не следует включать в рацион новые продукты, изменять режим или посещать публичные места. Поскольку предстоит значительный стресс для иммунитета, родителям рекомендуется предостеречь ребенка от переохлаждения или от прямых солнечных лучей.
Проведение профилактических прививок
При грамотном выполнении программы и использовании качественного прививочного материала иммунитет к кори гарантированно вырабатывается на 20 лет. Родители должны быть знакомы с медицинским регламентом прививок от кори, особенностями самочувствия после вакцинации и другими важными моментами. В настоящее время все прививочные мероприятия производятся с письменного согласия родителей.
Отказ также фиксируется в амбулаторной карте, но родители должны понимать значение возникающих рисков.
По существующему регламенту, первая прививка от кори ставится детям в возрасте 1 года. Второй раз ребенок прививается в 6 лет перед поступлением в школу, третий раз подростку ставят вакцину в 15-17 лет. Как правило, у подавляющего большинства детей антитела вырабатываются от первой процедуры. Иногда требуются экстренные меры, если ребенок контактировал с заболевшим человеком. Положительный эффект может быть достигнут в первые три дня после возможного заражения.
По существующим нормативам, предельным возрастом вакцинации является 35 лет, но на практике бывают исключения. Если человек не может подтвердить проведенную в детстве иммунизацию против кори, то процедуру можно выполнить в любое время. При планировании поездки в опасный эпидемиологически район, прививаться следует за месяц до отъезда.

Прививка от кори должна выполняться с учетом сроков других вакцинаций. Если речь идет о живом ослабленном штамме, то вслед предыдущей процедуры должен пройти месяц. Инактивированные препараты могут вводиться в любой удобный момент без учета другого медикаментозного воздействия.
Прививка от кори осуществляется внутримышечно, вслед за осмотром пациента и грамотного выбора места инъекции. В стандартном случае, детям в год делается вакцинация в бедро, шестилетним — в плечо. Препарат должен вводиться глубоко в мышцу, причем педиатры не рекомендуют вводить вакцину в ягодицу. Если получилась подкожная инъекция, то вещество будет впитываться замедленно, эффект от введения выбранной вакцины окажется ниже требуемого. Взрослым пациентам и подросткам прививка ставится в плечо или под лопатку.
Обязательно следует обратить внимание на то, чтобы при вакцине раствор не попал на кожу. В результате неверного введения образуется уплотнение и средство не попадает в кровь. Потребуется ревакцинация, поскольку полностью предназначение процедуры окажется не выполненным.
Самочувствие впоследствии выполненной процедуры зависит от индивидуальных особенностей организма. Если ухудшение состояния наступает на 5-15 день вакцинации, то можно говорить об отсроченной реакции на введенный препарат. В месте введения может появиться уплотнение или болезненность при движении, но данные симптомы проходят за пару дней.

Что касается детей дошкольного возраста, то рекомендуется поберечь ребенка, снизить риск заражения ОРВИ, не водить ребенка в детский сад. Педиатры предостерегают от купанья детей, пока покраснение от вакцины не исчезнет. Все отклонения от нормального самочувствия естественны, особенно у ослабленных детей. В норме через 16 дней после прививки против кори не наблюдаются болезненные признаки. Если состояние ребенка вызывает опасение, то следует вызвать врача на дом.
Что считать нормой после вакцинации
Спустя время от попадания в организм штамма кори, начинается выработка антител к данному вирусу. Детский организм выставляет заслон инфекции и это выражается следующими реакциями:
- отечность и покраснение в месте введения;
- катаральные явления: кашель, покраснение горла, конъюнктивит;
- кожная сыпь, проходящая через 1 день;
- проблемы с аппетитом и общее недомогание, сонливость;
- повышенная температура, снимаемая жаропонижающими лекарствами.
Следует понимать, что недомогание от инъекции достаточно быстро проходит, это не патология, а защитная реакция.
Осложнения после прививки
Существенное нарушение самочувствия при прививке от кори фиксируются достаточно редко. Отклонения вызываются индивидуальной непереносимостью выбранного препарата или общим ослаблением иммунитета. Отрицательные реакции могут быть спровоцированы неверной техникой постановки укола или низким качеством вакцины. К стойким нарушениям здоровья относятся:
- судорожная фебрильная реакция;
- токсическая реакция — 6–11 дня прививания;
- поствакцинальный энцефалит;
- бактериальные осложнения, расстройства ЖКТ;
- аллергические реакции различной тяжести;
- пневмония, снижение уровня тромбоцитов.
Аллергии на прививку от кори связаны с вхождением в состав средства антибиотиков и фрагментов белка. Боли в животе сигнализируют об обострении хронических поражений ЖКТ. Следует учесть, что прививочный энцефалит считается крайне редким осложнением, при заболевании непривитых пациентов риск мозговых осложнений выше в разы.

Судороги сами по себе не являются признаком непереносимости защиты против кори. Это адекватная реакция организма на высокую температуру, которую необходимо контролировать и снижать при высоких цифрах.
Противопоказания для иммунизации
В регламентированных правилами случаях делать прививку не рекомендуется. Иногда отвод от профилактического мероприятия делается медиками на определенный период. В других ситуациях против кори нельзя прививаться никогда или до особого распоряжения инфекциониста.
При наличии проблем со здоровьем и повышенной температуры, после излечения и восстановления иммунитета потребуется пропустить один месяц. Причины временного переноса прививки от кори:
- острая инфекция различной природы;
- рецидив хронических патологий;
- беременность и период лактации;
- туберкулез легких;
- введение иммуноглобулинов, препаратов крови.
При противопоказаниях прививки могут повредить, осложнить течение основного заболевания и вызвать тяжелую реакцию.
Причины постоянного отвода от вакцинации:
- непереносимость антибиотиков (аминогликозидов);
- злокачественные опухоли;
- отрицательные реакции на предшествующие инъекции;
- аллергия на яичный белок;
- тяжелая форма приобретенного иммунодефицита.
Активная иммунизация человека от кори доказано является надежным и единственным способом профилактики серьезного заболевания. Инфекционное поражение представляет собой смертельную опасность, а лекарства от кори в медицине не существует. Родителям рекомендуется тщательно соблюдать время прививок, чтобы малыш рос здоровым и был надежно защищен.
На тот случай, если во время лечения вакцина вызовет у вас повышение температуры или другие осложнения, то незамедлительно обратитесь к врачу, что бы не усугублять последствия, вызванные сыпью. В том числе от краснухи, коревой инфукции и паротита.
[youtube.player]Читайте также:


