Как отличить прививки от оспы от бцж
БЦЖ – это калька с французского BCG - Bacillus Calmette-Gurin. В русском переводе звучит как Бацилла Кальмета - Герена. Именно эти два французских ученых создали в 1919 году вакцину против туберкулеза. Она приготовлена из штамма ослабленной живой коровьей туберкулезной палочки, которая практически утратила вирулентность (заразность) для человека, так как специально выращивалась в искусственной среде. За создание этой живой вакцины ученые получили Нобелевскую премию.
Манту - это не прививка, это аллергопроба, которая проводится с использованием туберкулина, представляющего собой смесь антигенов, преимущественно белкового происхождения, которые получают после обезвреживания микобактерий туберкулеза. Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции)
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия. После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была в введена в 1960–1961 годах.
Натуральная или чёрная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжёлым течением.
В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена. Прививка от оспы провоцирует влзникновения шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра.
Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унёс жизнь 40-летней Дженет Паркер, медицинского фотографа.
Столбняк – это очень тяжёлая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших. Болезнь относят к инфекционным, ее возбудитель - палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее её споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле. Благодаря такой распространённости столбняк имеет высокую степень опасности.
Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу.
Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга.
Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек. Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Как правило, вакцину против вируса гепатита B вводят новорождённым и взрослым по схеме двух, трех или четырёх доз. Минимального возраста для прививки не существует. Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем четыре месяца после первой. В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
[youtube.player]СССР и прививки: от чего нам прививали иммунитет
Сегодня у людей, родившихся до 1979 года на плече есть особая метка – шрам, которым остался после прививки от оспы. В 1970-х годах эту вакцинацию делали повсеместно. Доктора вводили живой вирус коровьей оспы, чтобы спровоцировать реакцию иммунитета. Теперь всех этих людей, в шутку, можно объединить в братство “Шрам”. А против чего еще прививали население в разные годы существования Союза?
Все родившиеся после войны поколения были привиты от туберкулеза, дифтерии и полиомиелита. Также все дети, родившиеся до 1979 года, прививались от оспы

Прививка от туберкулеза – БЦЖ

БЦЖ – это калька с французского BCG – Bacillus Calmette-Gurin. В русском переводе звучит как Бацилла Кальмета – Герена. Именно эти два французских ученых создали в 1919 году вакцину против туберкулеза. Она приготовлена из штамма ослабленной живой коровьей туберкулезной палочки, которая практически утратила вирулентность (заразность) для человека, так как специально выращивалась в искусственной среде. За создание этой живой вакцины ученые получили Нобелевскую премию.

Два слова о манту

Манту – это не прививка, это аллергопроба, которая проводится с использованием туберкулина, представляющего собой смесь антигенов, преимущественно белкового происхождения, которые получают после обезвреживания микобактерий туберкулеза. Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции)
Прививка от дифтерии – инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путем

АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия. После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет – вакцина входит в прививку АКДС

Полиомиелит – это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.

Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была в введена в 1960–1961 годах.
И именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года – после прививку отменили, в связи с полной победой над оспой во всем мире

Натуральная или чёрная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжёлым течением.
В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена. Прививка от оспы провоцирует влзникновения шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра.
Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унёс жизнь 40-летней Дженет Паркер, медицинского фотографа.
Обязательная прививка детей включая старшеклассников от столбняка была введена в 1967 году

Столбняк – это очень тяжёлая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших. Болезнь относят к инфекционным, ее возбудитель – палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее её споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле. Благодаря такой распространённости столбняк имеет высокую степень опасности.
Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.

Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу.
Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга.Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
В 1980 году введение обязательной прививки от эпидемического паротита (свинки)

Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек. Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Следующая “порция” обязательных прививок была введена лишь в 1998 году – двукратная прививка от краснухи, повторная прививка от кори и прививка от гепатита B.

Как правило, вакцину против вируса гепатита B вводят новорождённым и взрослым по схеме двух, трех или четырёх доз. Минимального возраста для прививки не существует. Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем четыре месяца после первой. В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни


По сообщениям РИА-Новости, американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ.
По словам ученых: “Страны, в которых универсальная вакцинация с помощью БЦЖ не была принята, в том числе Италия, Нидерланды и США, сильнее всего пострадали от COVID-19”
Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
[youtube.player]В последние дни появилось немало информации, свидетельствующей о том, что обязательная вакцинация населения вакциной БЦЖ от туберкулеза значительно снижает как скорость распространения коронавирусной инфекции, так и смертность от нее.
БЦЖ (сокр. от Бацилла Кальмета – Герена, фр. Bacillus Calmette – Guérin, BCG) – вакцина против туберкулёза, приготовленная из штамма ослабленной живой бычьей туберкулёзной палочки (Mycobacterium bovis), выращенная в искусственной среде и практически утратившая вирулентность для человека.
В отличие от России и других республик бывшего СССР, в которых с конца 1920-х годов применялась обязательная вакцинация населения, прежде всего новорожденных, а также в отличие от многих менее развитых стран с тяжелой эпидемической ситуацией по туберкулезу, в которых после Второй мировой войны проводилась политика обязательной вакцинации населения, в ряде развитых государств, относительно успешно остановивших распространение туберкулеза ранее, политика такой обязательной вакцинации либо прекратилась, либо же не проводилась вовсе.
Страны мира, проводящие различную политику по вакцинации населения вакциной БЦЖ

Выделяют три типа политики вакцинации вакциной БЦЖ:
— обязательная всеобщая, проводимая в том числе и в настоящее время (А);
— обязательная всеобщая, проводившаяся ранее, но к настоящему времени остановленная (В);
— необязательная, рекомендующая вакцинацию только для отдельных групп населения (С).
Взаимосвязь между различными типами политики вакцинации БЦЖ и распространением коронавирусной инфекции, а также уровнем смертности от нее можно увидеть на следующих графиках.


Фактор БЦЖ помогает объяснить:
— исключительно высокую смертность в Италии, Сан-Марино, Испании – странах, проводивших политику вакцинации БЦЖ, но прекративших ее (Италия – селективная вакцинация в период с 1970 г. по 2001 г., Испания – обязательная вакцинация в период с 1965 г. по 1981 г.);
— разницу в показателях заболеваемости, смертности, летальности между некоторыми романскими странами, в особенности между Испанией и Португалией (вопрос, задававшийся на этих страницах 19 марта) – странами, близкими по многим социальным, экономическим, политическим, институциональным характеристикам, но различающимися тем, что Португалия остановила программу обязательной вакцинации населения в 2017 г. (в то время, как Испания – в 1981 г.); как видно, этот 36-летний разрыв привел к 12-кратной разнице в смертности от коронавирусной инфекции:
Заболеваемость, смертность, летальность в некоторых романских странах на 28 марта

— разницу в смертности между западной и восточной частями Германии (в ГДР проводилась обязательная вакцинация всего населения):


— разницу в показателях заболеваемости, смертности, летальности между соседними Эквадором, Перу и Колумбией (Перу и Колумбия в настоящее проводят обязательную политику вакцинации: Перу – с 1945 г., Колумбия – с 1960 г., Эквадор ее отменил):

Главный вывод, какой можно сделать на основе данных по 96 странам мира, по которым есть информация о типах проводимой политики по вакцинации населения вакциной БЦЖ и данные о смертности от коронавирусной инфекции, заключается в следующем.

Обязательная и продолжаемая в настоящее время политика всеобщей вакцинации населения вакциной БЦЖ (А) снижает смертность от коронавирусной инфекции по сравнению: — со странами, проводившими такую политику ранее, но затем прекратившими ее (В) – примерно в 14 раз; — со странами, проводящими политику рекомендатаельной вакцинации только для отдельных групп населения (С) – примерно в 30 раз.
С распространением пандемии по всему миру указанный разрыв в смертности между странами, проводящими различную политику, возрастает.
Смертность от коронавирусной инфекции в странах, проводивших политику обязательной вакцинации населения, но затем прекративших ее (В), превышала аналогичный показатель в странах, проводящих в настоящее время политику обязательной вакцинации (А):
— две недели тому назад (на 14 марта) – в 3 раза;
— неделю тому назад (на 21 марта) – в 8 раз;
— сегодня (на 28 марта) – в 14 раз.
Смертность от коронавирусной инфекции в странах, проводящих политику рекомендательной вакцинации (С), превышала аналогичный показатель в странах, проводящих в настоящее время политику обязательной вакцинации (А):
— две недели тому назад (на 14 марта) – в 21 раз;
— сегодня (на 28 марта) – в 30 раз.
В объединенную группу стран, не проводящих сейчас политику всеобщей обязательной вакцинации населения вакциной БЦЖ (В и С), входят, в частности, 13 стран-членов НАТО: США, Канада, Великобритания, Германия, Франция, Бельгия, Нидерланды, Люксембург, Дания, Норвегия, Италия, Испания, Словения, а также Швейцария, Австралия, Израиль.
В странах, оппонирующих НАТО, в частности, в Китае и России, политика обязательной всеобщей вакцинации населения вакциной БЦЖ (А) проводится неукоснительно.
[youtube.player]
Вслед за локальными вспышками кори, пневмонии, менингита и прочих, казалось, почти побеждённых болезней, на Россию надвигается угроза туберкулёза. Основание — рост числа заражённых ВИЧ, большинство из которых умирает от туберкулёза. А смертоносная бацилла Коха легко меняет "хозяина", распространяясь воздушно-капельным путём. В свете новых данных эксперты обсуждают, насколько эффективна вакцина БЦЖ от туберкулёза, которую вводят младенцам в первые дни жизни подкожно. По мнению американских коллег, будущее за введением этой вакцины — внутривенно. Однако ряд российских экспертов опровергают эту теорию, объясняя, что и действующая норма не всегда защищает от тяжёлых форм туберкулёза.
Лайф разбирался в перспективах распространения туберкулёза и средствах защиты вместе с иммунологами и генетиками, ведущими разработки новых вакцин в России.
Затишье перед бурей

Официальная статистика последних лет (в сравнении с 90-ми и 2000-ми) показывает снижение общего числа заболевших. Однако, по словам врачей, это не говорит о каком-то прогрессе в борьбе с туберкулёзом: при иммунизации до сих пор используют разработку столетней давности — вакцину БЦЖ.
В этой работе коллеги из США предлагают вводить вакцины внутривенно, в то время как сейчас БЦЖ колют преимущественно подкожно либо в мочевой пузырь. Российские медики полагают, что внутривенный путь, который предлагают американцы, может, оказаться небезопасным.
— Внутривенное введение вакцин не практикуют из-за вероятности быстрого развития инфекции, — объяснил иммунолог, заведующий лабораторией ГУ НИИ вакцин и сывороток им. И.И. Мечникова РАМН Михаил Костинов.
По его словам, учёные из США вводят макакам пусть и ослабленные (аттенуированные), но всё же живые бактерии, и уверяют, что они слишком слабы, чтобы вызвать инфекцию у людей с нормальным иммунным ответом. Он задаётся вопросом: а как быть с ненормальным?
— При введении вакцины непосредственно в кровь и активном распространении по организму последствия непредсказуемы, — предупреждает профессор Костинов.
Нужно предвидеть возможность множества побочных реакций. Если в процессе производства или хранения вакцины допускается заражение другим инфекционным агентом, или бактерия недостаточно ослаблена — прямая инъекция в кровь чревата летальным исходом.
Клиническим испытаниям внутривенной вакцины должны предшествовать многие годы проверок на безопасность. Туберкулёз у взрослых развивается долго, неизвестны последствия при таком способе вакцинации.

— Подобные испытания на животных ничего не доказывают, — считает иммунолог Михаил Костинов. — От животных до человека сотни вакцин прошли испытания. Но на сегодня нет достойных аналогов БЦЖ. Пока она своё дело делает.
Член НТС, академик РАМН, академик-секретарь отделения профилактической медицины РАМН, директор ГУ НИИ вакцин и сывороток имени Мечникова Виталий Зверев в комментарии Лайфу заявил, что не рискнул бы колоть новую вакцину внутривенно своим детям и посоветовал сделать это её создателям, если у них есть уверенность.
— Мы, выпуская вакцины, испытываем их на себе и своих детях. Я не видел убедительных результатов, доказывающих эффективность внутривенного введения. Многие страны разрабатывают новую противотуберкулёзную вакцину, и уже есть серьёзные подвижки в российских научно-исследовательских институтах и в американских лабораториях. Конечно, вакцине БЦЖ нужна замена, мы прививаем почти всех столько лет, а количество больных растёт, — сказал он.
По словам Виталия Зверева, в Европе во многих странах давно отказались от БЦЖ, и показатели заболеваемости у них меньше. Эксперт не исключает, что это связано с активным распространением болезни в определённых социальных группах, в местах заключения или среди людей с пониженным иммунитетом, с диабетом, которых много в России.
В ходе беседы с корреспондентом Лайфа руководитель и участник разработок новых вакцин Виталий Даниленко подтвердил, что определённые группы привитых совершенно не защищены от туберкулёза.
— У нас растёт число ВИЧ-позитивных. Причём не так, как в Европе, а почти с той же скоростью, как раньше в Африке. Сейчас больше 1 миллиона инфицированы, через несколько лет будет 4 миллиона. Без новой вакцины миллионы россиян заразятся туберкулёзом, — сказал Даниленко.
При передаче ВИЧ, как правило, добавляется гепатит. С такой нагрузкой шансов уберечься от туберкулёза нет. Тем более с вакциной, которую создавали, даже не зная про ВИЧ. Кроме того, иммунные клетки, выработанные в ответ на вакцину БЦЖ, не реагируют на новые штаммы бактерии Коха.
— Одна из проблем на пути создания противотуберкулёзной вакцины — достаточно быстрая эволюция бактерии. Она легко приспосабливается к новому иммунному состоянию хозяина и благодаря мутации генов становится устойчивой к лекарствам и антибиотикам, — уточнил генетик.
В попытках создать вакцину во всём мире брали за основу ген лабораторного штамма, не учитывая специфику его мутации вне лаборатории, в организмах носителей, отдельно на российской, китайской или африканской территории и при перемещении по миру, объяснил Виталий Даниленко.
— Работая в рамках БРИКС вместе с коллегами из КНР и ЮАР, мы поняли ключевую ошибку в подходе мировой генной инженерии: нужно было конструировать вакцину, основываясь на особенностях различных групп населения. И учитывать, что в разных регионах циркулируют свои мутантные штаммы, — рассказал Даниленко.

Медики призывают не отказываться от вакцинации. Хоть и очевидно, что победить туберкулёз с помощью БЦЖ не получится: как минимум 90% заболевших были привиты, большинство — в роддоме. "Но если и её отменить, мы повторим судьбу империи инков, вымершей от брюшного тифа или кори," — предупреждает Виталий Зверев.
В отличие от современных прививок против кори, полиомиелита или оспы, которые практически на 100% гарантируют защиту (ну, по крайней мере, выживание в случае болезни), старая вакцина от туберкулёза гарантий не даёт. Однако и опасений не вызывает. Кроме профилактики лёгких форм туберкулёза с помощью БЦЖ лечат некоторые виды опухоли, например, мочевого пузыря. Также её применяют при болезни Альцгеймера.
— Но одно дело — вводить вакцину подкожно или в мочевой пузырь, и совсем другое — в кровь. Здесь нужна 100-процентная уверенность в её безопасности, — подчеркнул Виталий Зверев.
Доктор медицинских наук, главный научный сотрудник НИИ эпидемиологии и микробиологии им. Н. Гамалеи, член Нью-Йоркской академии наук Виктор Зуев в беседе с Лайфом назвал новые исследования введения вакцины в кровь "весьма интересными", учитывая способ передачи туберкулёза. И также обратил внимание на то, что бактерия Коха (открытая в 1882-м Робертом Кохом), которая вызывает опасную лёгочную инфекцию, способна на целый ряд "опасных мероприятий".
— Её даже называют бацилла Коха, а не просто бактерия. Но не путайте их активность с мутацией вирусов (например, гриппа). Это совершенно разные процессы, — считает Виктор Зуев.
Исследование эффективности внутривенного, а не подкожного введения ослабленных бактерий туберкулёза требует долгих подтверждений безопасности. И в случае с иммунодефицитом похоже, что их не будет. Эксперты объясняют, что российские разработки стоит ожидать на рынке лет через семь.
А пока нет надёжной защиты, чтобы избежать массового заражения. Напомним, в России с 1 января ужесточили порядок диспансерного наблюдения за больными туберкулёзом.
[youtube.player]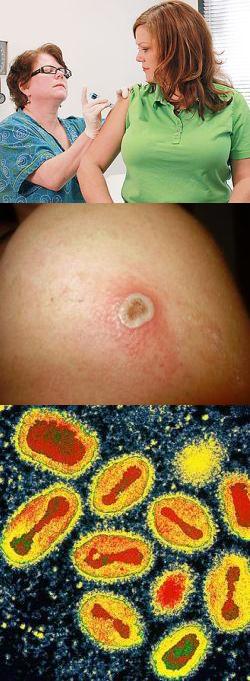
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
На сегодняшний день можно говорить о существовании двух основных видов оспы – ветряной и натуральной. Ветряная оспа является относительно безобидной, по сравнению с натуральной. Эпидемии натуральной оспы бушевали в России и на территории Европы примерно с X века, хотя отдельные упоминания об этой страшной болезни имеются и у древнеримских историков. Природные очаги оспы находятся в районе Восточной Сибири, Китая и Индии, и именно там эта инфекция появилась впервые. В Индии и Китае X века натуральная оспа уносила жизни от трети до половины населения. В Европу впервые оспу занесли солдаты армии Александра Македонского, а затем распространили по всему материку турки-османы, совершая свои завоевательные походы.
Смертность от натуральной оспы составляла от 50 до 70%, причем инфекция была так распространена, что в особых приметах полицейских сводок Франции XVII века указывалось – "не имеет следов оспы". Учитывая огромные масштабы эпидемий и разработку эффективных и безопасных вакцин, Всемирная организация здравоохранения в 60-х годах провозгласила намерение ликвидировать страшную инфекцию. В итоге в 1980 году оспа была побеждена, а последний подтвержденный случай был зарегистрирован в 1978 г. в Бангладеше. В связи с успешной ликвидацией черной (натуральной) оспы в мире, прививки против нее были отменены в 1980-х годах.
Однако сегодня специалисты вирусологи и эпидемиологи крайне обеспокоены, поскольку вирус черной оспы перешел на человекоподобных обезьян. Это означает, что он может вновь перейти в человеческую популяцию, когда коллективный иммунитет полностью исчезнет. Сегодня число не привитых от оспы людей огромно – это несколько поколений, которые родились после 80-го года. Но живы еще и предыдущие поколения, которые были привиты от оспы, именно благодаря этим людям и сохраняется коллективный иммунитет. В связи со сложившейся эпидемиологической обстановкой учены думают о целесообразности введения прививки от черной оспы вновь.
Прививка от оспы
На сегодняшний день в России прививка от оспы в плановом порядке делается людям, которые могут заразиться этой инфекцией по роду своей работы. Кроме того, имеется запас вакцин для прививания людей в случае обнаружения оспы на территории страны. На сегодняшний день в России имеются три вида противооспенных вакцин, которые применяются для разных целей:
1. Вакцина оспенная сухая живая (применяется накожно).
2. Вакцина оспенная сухая инактивированная (применяется для двухэтапной вакцинации против оспы).
3. Вакцина оспенная эмбриональная живая, в таблетках, предназначенных для орального применения (ТЭОВак).
Противооспенная вакцина в таблетках применяется исключительно для ревакцинации, то есть для активации иммунитета у привитых ранее людей. Инактивированная сухая вакцина содержит убитые вирусы оспы, и используется для первичного прививания, причем для создания иммунитета против инфекции требуется две дозы. Сухая оспенная вакцина с живыми ослабленными вирусами применяется для экстренного прививания, причем для формирования иммунитета достаточно одной дозы. Для проведения прививки от оспы необходимы специальные стерильные инструменты.
Сухая живая оспенная вакцина содержит ослабленные вирусы, которые получают путем выращивания их на кожных покровах телят крупного рогатого скота. Сухой препарат содержит 5% пептон и фенол в качестве стабилизатора и консерванта. Отдельно в стерильные ампулы запаивают растворитель для вакцины – 50% глицерин. Данный тип вакцины выпускают в ампулах по 10 и по 20 доз. Сухая вакцина при температуре 2 – 8 o С сохраняет свои свойства в течение 2 лет, а растворитель – 3 года.
Сухая инактивированная оспенная вакцина содержит убитые вирусы, которые выращивают на кожных покровах телят. Затем оспенные дефекты снимают с кожи телят, а вирусы убивают при помощи облучения радиоактивным кобальтом – 60. В качестве растворителя для сухой вакцины используют стерильный физиологический раствор.
Именно эта вакцина применялась в СССР для массового оспопрививания населения до 1980 года. Прививка проводилась в два этапа. Но этот тип вакцины можно применять только для первичной прививки, а ревакцинацию им проводить нельзя. Вакцина выпускается в стерильных ампулах по 10 доз, ее свойства сохраняются в течение 2 лет при температуре 2 – 8 o С.
Живая оспенная вакцина в таблетках применяется орально, исключительно для ревакцинации. Нельзя использовать вакцину у ранее непривитых людей. Таблетки содержат живые и ослабленные вирусы оспы, которые выращивают в куриных эмбрионах. В качестве стабилизатора применяют лактозу, а в качестве наполнителей – сахарозу, ванилин и стеарат кальция. Снаружи таблетки покрыты ацетилфталилцеллюлозной оболочкой, касторовым маслом и олеиновой кислотой. Одна таблетка – это одна доза прививки для ревакцинации.
Таблетка окрашена в серо-белый или коричневый цвет, отчетливо и приятно пахнет ванилином, сладкая на вкус. Выпускаются таблетки оспенной вакцины в блистерах или стеклянных флаконах.
Делают ли прививку от оспы?
Сегодня массовая вакцинация от натуральной оспы в России не проводится, поскольку инфекция была ликвидирована еще в 1980 году. Однако есть ряд категорий людей, которые имеют потенциальный риск заразиться черной оспой ввиду особенностей своей работы. Эти люди относятся к группе риска, и прививаются от оспы в обязательном порядке. Согласно постановлениям Министерства Здравоохранения России, в настоящий период времени обязательная прививка от оспы делается следующим категориям людей:
1. Работники территориальных органов по эпидемиологическому надзору.
2. Врачи, медицинские сестры и санитарки инфекционных отделений и больниц.
3. Врачи, лаборанты и санитарки вирусологических лабораторий.
4. Врачи, медицинские сестры и санитарки дезинфекционных подразделений.
5. Весь персонал больниц, скорой помощи и выездных бригад, который работает в очаге распространения оспы.
Сегодня в плановом порядке применяется двухэтапная вакцинация от натуральной оспы. На первом этапе подкожно вводят инактивированную оспенную вакцину, а на втором этапе через неделю прививают живую вакцину на кожной поверхности плеча. Все вышеперечисленные работники проходят вакцинацию от оспы, ревакцинация проводится через 5 лет. Экспериментаторы и ученые, работающие непосредственно с культурой вирусов черной оспы, должны проходить ревакцинацию один раз в 3 года.
В случае обнаружения случаев заболевания черной оспой на территории России, вакцинируют от оспы всех людей, проживающих в регионе, и всех работников, которые направляются в эту местность для выполнения своих обязанностей, в том числе медицинский персонал. Если люди были привиты раннее, то перед попаданием в очаг вспышки должны обязательно пройти ревакцинацию. Кроме того, отдельно выявляют все контакты заболевшего оспой, и прививают всех этих людей.
Если человек выезжает в потенциально опасные регионы, или род его деятельности связан с потенциальным риском инфицирования вирусом натуральной оспы (например, люди, работающие с человекоподобными обезьянами), он может обратиться в поликлинику по месту жительства и подать ходатайство о вакцинации. В этом случае вакцина специально заказывается, и человека прививают, а сведения об этом заносят в медицинскую документацию.
Вакцинация от натуральной оспы – техника проведения манипуляции
Второй этап вакцинации заключается в накожном нанесении живой оспенной вакцины на наружную часть плеча. Для нанесения вакцины выбирают место без рубцов от предыдущих прививок. Накожное нанесение можно осуществить методом скарификации или множественных вколов.
Для метода скарификации применяют оспопрививальное перо, а для множественных вколов – бифуркационную иглу с двумя зубьями. Перед нанесением вакцины участок кожи протирается спиртом и оставляется высыхать. Затем, при применении скарификационного метода, стеклянной палочкой на кожу наносят каплю вакцины. Затем растягивают кожу в области нанесения вакцины, и оспопрививательным пером надрезают кожу на 5 мм так, чтобы образовалась царапина, которая не кровоточит. Пером втирают вакцину в надрез, и оставляют кожу открытой в течение 10 минут. Если проводится ревакцинация, то наносят две капли вакцины и делают, соответственно, два надреза оспопрививальным пером. После прививки края разреза должны припухнуть и покраснеть.
Для метода множественных вколов берется бифуркационная игла, которая окунается в вакцину. Затем этой иглой производят пять уколов на коже, в пределах 0,5 см. Если человек ревакцинируется, то проводится 15 уколов. После уколов на коже выступают капли лимфы и крови, а её поверхность остается открытой в течение 10 минут.
В течение последующих 3 недель (21 дня) следует аккуратно относиться к месту прививки - его нельзя тереть, раздражать, расчесывать и обильно мочить. После появления корочек, и до их отпадения, необходимо накладывать марлевую сухую повязку на место инъекции, а также носить одежду с длинным рукавом из натуральных тканей. Повязку меняйте каждый день, при этом не прикасайтесь руками к ранке и не пытайтесь оторвать корочки. После смены повязки обязательно мойте руки.
Живая таблетированная вакцина против оспы используется только для ревакцинации. Таблетку можно принимать только при отсутствии серьезных заболеваний и ранок в полости рта. Вакцина в виде таблетки медленно рассасывается человеком во рту. После приема таблетированной вакцины, в течение получаса необходимо воздерживаться от курения, еды, питья и частого сглатывания слюны.
Все прививки и ревакцинации от натуральной оспы заносятся в медицинскую документацию. Если применяется одноэтапный метод прививания от оспы, то на кожу сразу наносится препарат методом скарификации или множественных вколов. При таком одноэтапном методе оспопрививания чаще наблюдаются осложнения, а реакции выражены сильнее, чем при двухэтапном варианте.
Первая прививка от оспы
Первая прививка от черной оспы делается инактивированной вакциной, поэтому практически не вызывает реакций со стороны организма человека. Однако от четверти до трети привитых через сутки после процедуры могут увидеть легкое покраснение на месте введения препарата. Покраснение может сопровождаться формированием небольшого уплотнения. Кроме местной реакции в виде красноты и уплотнения, возможно небольшое повышение температуры (до 37,5 o С). Эти реакции проходят самостоятельно в течение 1 – 2 дней.
Если вакцинация проводится одноэтапным методом (скарификационным или множественными вколами), то после попадания препарата в кровь могут развиваться более сильные реакции. В этом случае в месте нанесения вакцины формируются прививочные элементы. Через 3 – 4 суток после нанесения вакцины в этом месте формируется припухлость, покраснение и небольшая папула, постепенно увеличивающаяся в размерах. К 6 суткам вокруг папулы образуется красный ободок, и она переходит в везикулу - небольшой пузырек, наполненный жидкостью. Через 2 – 4 суток везикула переходит в пустулу, на месте которой образуется короста. После полного заживления ранки короста отпадает, а на ее месте остается рубец. Вся прививочная реакция от момента образования папулы до отпадения корочки протекает обычно в течение 21 дня.
В период образования вакцинальной коросты могут появляться и другие симптомы, например, повышение температуры вплоть до 39,0 o С, головная боль, воспаление лимфососудов, недомогание, слабость. Состоятельность прививки оценивают на 8 сутки после вакцинации. Прививка считается хорошей, если образовалась пустула. Если прививка оказалась неэффективной, то проводят вторичную вакцинацию на другом плече.
Данные постпрививочные реакции развиваются только у тех, кто прививается от оспы впервые. Если же человек проходит ревакцинацию методом скарификации или множественных вколов, то все реакции протекают значительно быстрее. Формирование папулы и ее схождение проходит в течение 4 – 5 суток, а у некоторых людей - за 1 – 2 дня. В редких случаях папула может превращаться в везикулу. Состояние прививки оценивают на 2 – 4 сутки после ревакцинации. Ревакцинация считается состоявшейся, если на коже сформировалась папула, пустула, везикула, покраснение или уплотнение.
Вторая прививка от оспы
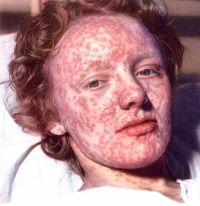
В редких случаях возможно развитие сильной реакции на вторую прививку от оспы, которая выражается в повышении температуры тела до 39,0 o С, формировании обширного участка красноты и отека, а также образовании нескольких папул. Возможно появление сыпи.
Эффективность прививки оценивают на 8 сутки после проведения вакцинации. Ели на месте нанесения препарата развилась пустула, то прививка привела к хорошему результату.
Место инъекции покраснело
Шрам после прививки
Сегодня многих людей интересует, делали ли им прививки от оспы, поскольку какие-то шрамы на плече есть, но вот от каких они вакцинаций - практически никто не помнит. В СССР вакцинация против оспы была отменена в 1978 – 1982 годах. Это означает, что все дети, родившиеся после 1982 года, уже не получали прививку от натуральной оспы. Многие пытаются возразить: "А как же шрам на плече? Ведь это оспина!". К сожалению, имеет место путаница, когда люди шрам от вакцины БЦЖ (против туберкулеза) принимают за характерную "оспину".
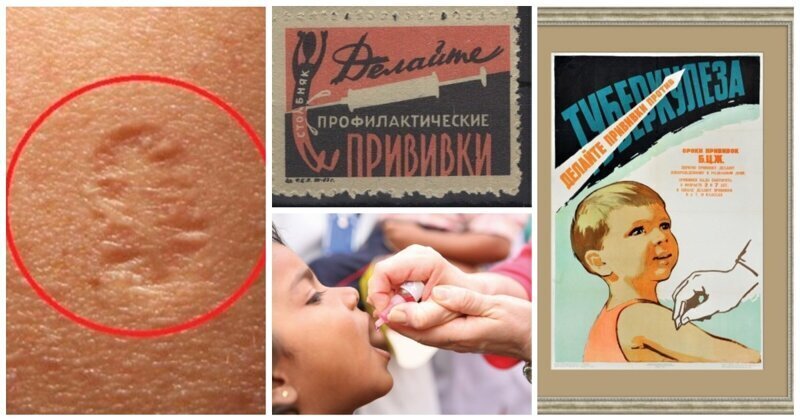
Шрам прививки от оспы достаточно крупный – от 5 до 10 мм в диаметре, причем кожа несколько утоплена. Вся поверхность шрама покрыта характерными неровностями в виде выпуклостей и точек, которые напоминают рытвины. Это шрам хорошо заметен на плече людей, которые родились ранее 1983 года. Кроме того, люди, привитые от оспы, имеют шрамы на обоих плечах.
Поколение людей, родившихся после 1982 года, не получало прививки от оспы, но вакцинировалось против туберкулеза. Прививка от туберкулеза также заживает с формированием шрама. Они, как правило, очень маленькие, еле заметные на коже плеча. Шрамов может быть один или два. Если прививка БЦЖ заживала с образованием большой корочки (максимум 1 см в диаметре), то шрам может быть крупным, и по размерам очень похожим на оспенный. Однако поверхность шрама от БЦЖ - ровная, гладкая, а не изрытая, в отличие от "оспины".
Когда проводят иммунизацию от оспы?
В настоящее время детей от оспы в плановом порядке не прививают. Если человеку по каким-либо причинам понадобилось вакцинироваться от оспы, то это можно сделать в любом возрасте, при отсутствии противопоказаний. Ребенка рекомендуется прививать не ранее 1 года, в случае необходимости. Рассмотрим, когда делается прививка от оспы при наличии различных патологий:
| Через какое время после выздоровления делается прививка от оспы | Заболевание |
| Сразу после выздоровления | Анемия вследствие дефицита железа, фолиевой кислоты, витамина В12 и т.д. |
| Бронхит | |
| Через 2 месяца | Любая острая патология |
| Ожоги | |
| Герпетические высыпания на коже | |
| Ветряная оспа | |
| Гнойничковые поражения кожи | |
| Хронический тонзиллит | |
| Аденоиды | |
| Любые операции | |
| Через 3 месяца | Хронический отит |
| Через полгода | Инфекционный гепатит (за исключением С) |
| Инфекция, вызванная менингококком | |
| Хронические инфекции, в том числе сепсис | |
| Патология желчевыводящих протоков | |
| Токсическое поражение почек (отравление солями тяжелых металлов и т.д.) | |
| Аллергические реакции | |
| Через год | Хроническое воспаление легких |
| Через три года | Пиелонефрит |
При наличии некоторых заболеваний прививка от оспы может быть поставлена только после осмотра узким специалистом, который оценит состояние человека, и способность адекватно перенести вакцинацию. К состояниям, при наличии которых необходим обязательный допуск специалиста к прививке от оспы, относят следующие:
- гидроцефалия;
- синдром Дауна;
- болезнь Литтля;
- травматические повреждения центральной нервной системы;
- судороги в прошлом, на фоне высокой температуры;
- патология психики;
- гипертония;
- порок сердца;
- стенокардия.
Противопоказания к вакцинации от оспы
Осложнения
Осложнения прививки от натуральной оспы развиваются исключительно на фоне недиагностированных состояний организма, при которых вакцинация должна была быть отложена, или противопоказана в принципе. Основой развития осложнений после прививки от черной оспы является наличие любых аллергий и иммунодефицитов любого происхождения.
Прививка от натуральной оспы может привести к развитию следующих осложнений:
- генерализованная вакциния (появление множественных оспенных высыпаний);
- некротическая и гангренозная вакциния (отмирание тканей в области появления оспенных высыпаний на различных участках кожи);
- вакцинальная экзема;
- менингоэнцефалит;
- энцефаломиелит;
- полирадикулоневрит;
- обострение любых имеющихся хронических патологий.
Прививка от ветряной оспы
Прививка от ветрянки взрослым
Вакцинация от ветрянки детей
Цена вакцины от ветряной оспы
[youtube.player]Читайте также:


