Какие папилломы являются предвестниками рака
Папилломы – это мягкие наросты на коже, которые появляются из-за действия вируса. В большинстве случаев они неопасны. Тем не менее существуют опасные штаммы вируса, из-за активности которых может образоваться злокачественная папиллома. Также врачи выделяют ряд факторов, провоцирующих развитие патологического процесса в клетках новообразования.
Причины развития злокачественных процессов
В подавляющем большинстве случаев пациенты сталкиваются с обыкновенными папилломами или вульгарными бородавками, что одно и то же. Такие наросты не опасны для здоровья, хоть и выглядят не эстетично. Их развитие провоцируют штаммы вируса с минимальным риском развития онкологии.
В то же время врачам известно около 100 типов вируса папилломы человека, примерно 10 из них могут провоцировать развитие рака. В первую очередь выделяют 16 и 18 тип вируса. Именно эти два типа провоцируют развитие рака шейки матки у женщин.
Опасность ВПЧ заключается в том, что при заражении вирус не сразу проявляет себя. При попадании в организм женщины онкогенного штамма могут отсутствовать видимые проявления болезни в течение длительного периода. Папилломы в этом случае появляются на слизистой влагалища и шейке матки, а вот наростов на кожи тела может не быть. Обычно такая форма заболевания диагностируется случайно во время планового осмотра у гинеколога. Обнаружив новообразование на шейке матки, врач направляет пациентку на сдачу анализов, по результатам которых и обнаруживается ВПЧ.
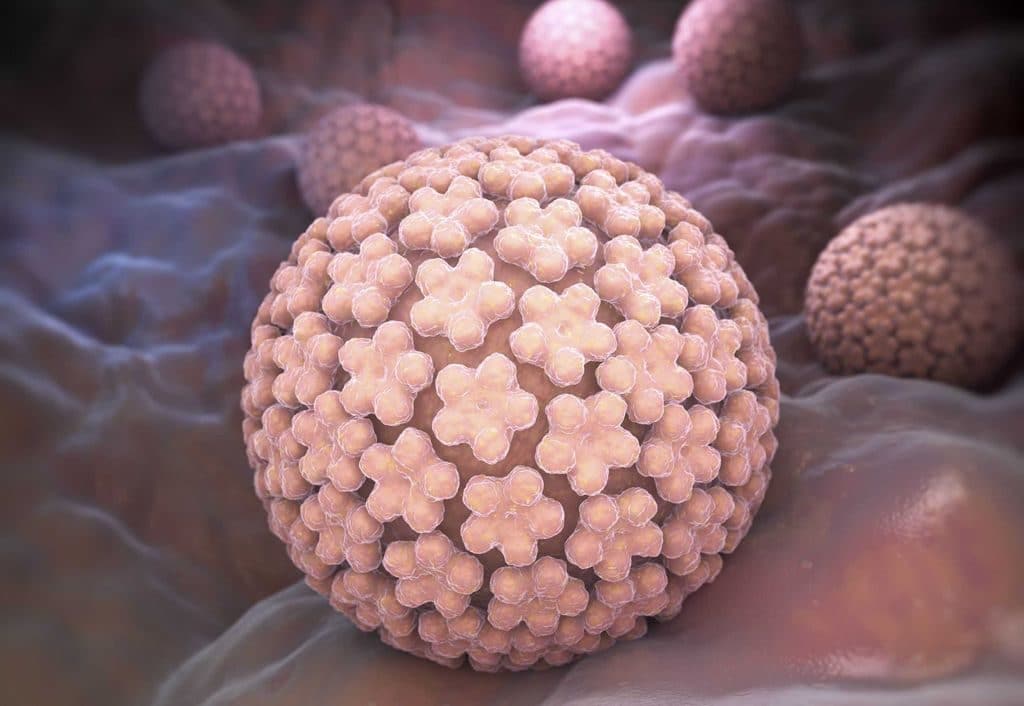
Некоторые типы ВПЧ сравнительно безобидны, другие же способны провоцировать рак
Вульгарные бородавки и рак
Злокачественная папиллома появляется не только во влагалище. По ряду причин обыкновенная папиллома, спровоцированная неопасным типом вируса, может начать перерождаться в злокачественное образование.
Злокачественная папиллома в этом случае появляется в результате:
- повреждения кожи;
- воздействие ультрафиолета;
- инфицирования папилломы;
- воспалительного процесса в организме;
- общего снижения иммунитета.
Процесс перерождения доброкачественного нароста в злокачественную папиллому на коже тела сопровождается рядом специфических симптомов, на которые сложно не обратить внимание. Заметив какие либо изменения, важно как можно раньше посетить врача и обследовать тревожащий пациента нарост.
Любое повреждение тела нароста может стать толчком к началу процессе перерождения клеток. Злокачественная папилломы может образовываться из-за длительного облучения ультрафиолетовыми лучами.
Признаки и симптомы озлокачествления папилломы
Разобравшись, может ли папиллома быть злокачественной, важно уметь распознать начало патологического процесса в клетках нароста. Обычно процесс перерождения сопровождается характерными признаками злокачественной папилломы. Среди них:
- внезапное изменение цвета нароста;
- увеличение размера;
- дискомфорт в области папилломы;
- выделение гноя, крови или сукровицы из головки бородавки;
- пульсирующая боль;
- появление гнилостного запаха.
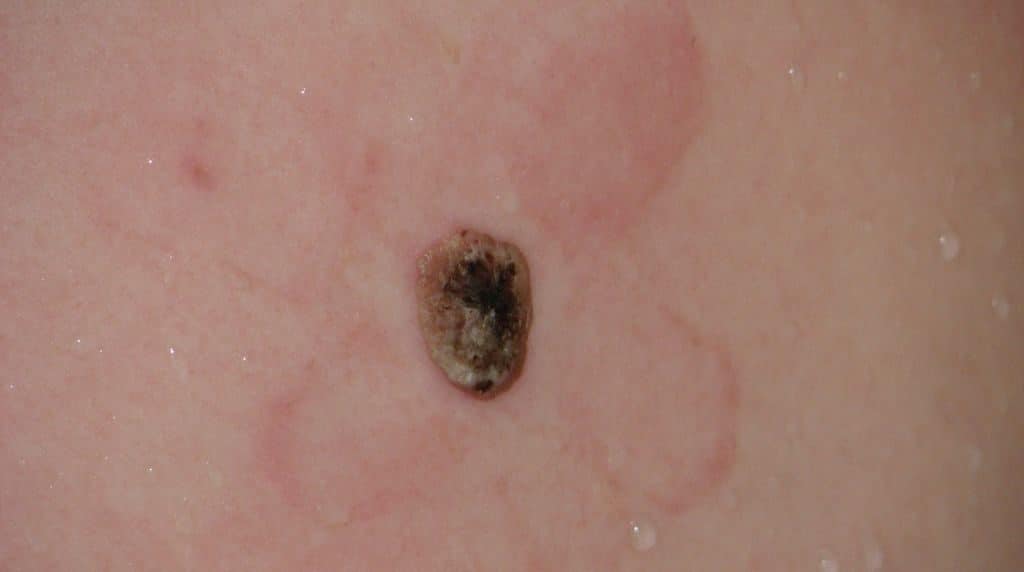
Если нарост поменял цвет или размер – это тревожный признак
Зная, как выглядят злокачественные папилломы на фото, можно сравнить изменения структуры бородавки и сделать соответствующие выводы.
Доброкачественные наросты могут перерождаться после травм и повреждений целостности. Обычно это сопровождается обильным кровотечением, а затем вокруг папилломы образуется ранка. Пока нарост заживает, необходимо наблюдать за его изменениями. Если из-под корочки начинает сочиться жидкость, появляется специфический запах и пульсирующая боль – это опасный сигнал. Необходимо срочно показать проблемный нарост онкологу.
Клетки доброкачественных папиллом могут начать перерождаться после облучения ультрафиолетом. Первым симптомом рака в этом случае становится увеличение размеров папилломы и изменение ее цвета. Нормальный оттенок бородавки – от светло-розового до светло-коричневого. Внезапное покраснение или почернение папилломы должно заставить насторожиться.
Перерождению клеток в раковые способствует контакт с бытовой химией, в результате которого происходит изменение в структуре наростов. При этом папиллома может многократно увеличиться в размере, по сравнению с доброкачественными наростами.
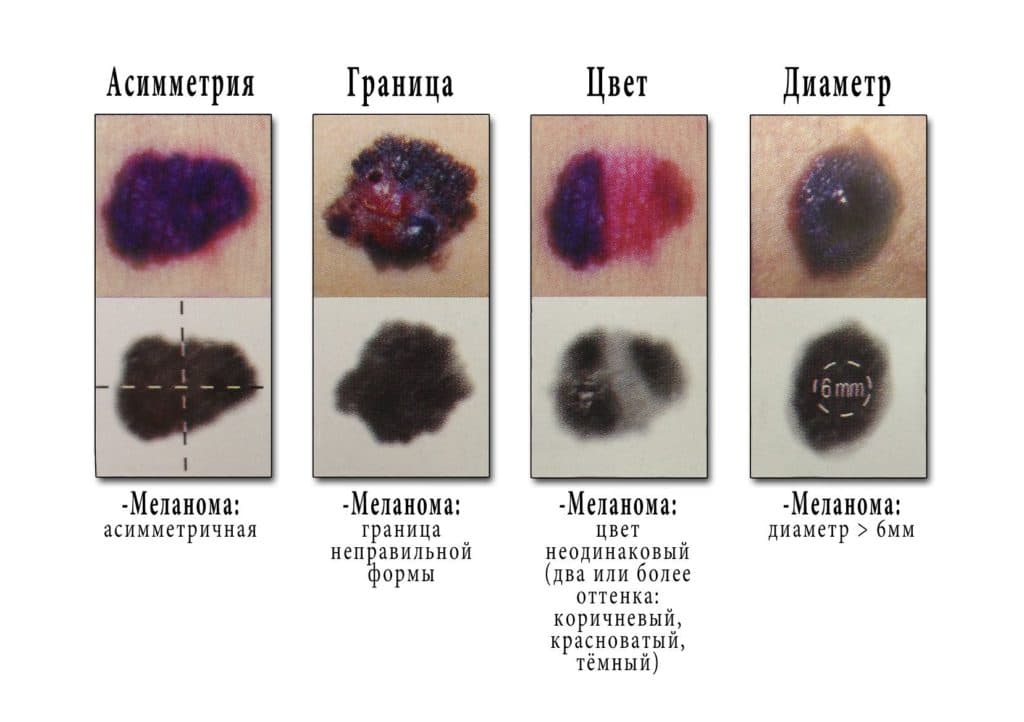
Любые изменения внешнего вида папиллом и родинок – повод для визита к доктору
Когда обратиться к врачу?
Замети появление неспецифической папилломы на коже, которая отличается по цвету или размеру от доброкачественных наростов, следует обратиться к онкологу.
Поводом для беспокойства также является повреждение бородавки в быту. Ее можно случайно поцарапать ногтями, натереть одеждой или срезать бритвой. В норме такое повреждение не вызывает осложнений, однако клетки некоторых папиллом могут перерасти в рак.
Диагностика рака
При подозрении на злокачественную папиллому, следует пройти ряд обследований. В первую очередь врач осмотрит нарост помощью специального устройства, многократно увеличивающего изображение. Заподозрить патологию можно при визуальном осмотре, на основании структурных изменений клеток кожи папилломы.
Затем необходимо сдать анализ ПЦР, который определяет типы папилломавирусов. Следующим этапом становится удаление бородавки с целью проведения гистологического исследования клеток. Лечить нарушению начинают только после подтверждения диагноза.
Принцип лечения
Лечение злокачественной папилломы заключается в ее удалении. Для этого применяют любой из профессиональных методов – криодеструкцию, лазерное выжигание, электрокоагуляцию. Если злокачественные клетки были обнаружены в наросте, дополнительно исследуется кожа вокруг новообразования. При распространении патологического процесса на здоровые ткани назначают традиционные методы лечения онкологии – лучевую и химиотерапию.
При папилломах на слизистой оболочки половых органах лечение также начинается с удаления нароста и исследования его тканей. Биопсию при подозрении на злокачественную папиллому не проводят. Эта процедура сопровождается повреждением клеток, что может негативно сказаться на скорости развития патологического процесса. При подтверждении рака проводится комплексное лечение у онколога.
Дополнительно пациенту могут быть назначены противовирусные препараты, подавляющие активность вируса. Это необходимо во избежание развития рецидива после химиотерапии. Категорически не рекомендуется пытаться удалить папиллому, изменившую цвет или форму, самостоятельно ы домашних условиях. При раке подручные средства для удаления бородавок (щелочи, кислоты, сок чистотела) многократно увеличивают риск для здоровья.
Методы профилактики
Самый эффективный способ профилактики опасных изменений в клетках папилломы – это предупреждение заражения вирусом. С этой целью проводится вакцинация, защищающая от опасных штаммов. Такая прививка назначается девочкам до 12 лет с целью предотвращения развития рака шейки матки в старшем возрасте.
Вакцинация против типа ВПЧ, вызывающего рак шейки матки, доказала свою эффективность
Женщинам, у которых был хоть один половой партнер, прививку не ставят. В этом случае профилактика заключается в регулярном осмотре у гинеколога. Время от времени необходимо сдавать анализ на выявление ВПЧ.
Касательно обыкновенных бородавок и неопасных папиллом, единственная эффективная профилактическая мера – это своевременное удаление мешающих наростов. Если новообразование часто травмируется, натирается одеждой либо подвержено действию солнечных лучей, врачи рекомендуют удалить его, во избежание развития онкологии. Современные методы удаления папиллом позволят избавиться от проблемы быстро и эффективно, не оставив даже следа на коже.
Заметив какие-либо изменения состояния папилломы, не нужно пытаться лечить ее самостоятельно. Важно помнить: своевременно выявленный рак эффективно лечится, поэтому не стоит терять драгоценное время на бессмысленные попытки самолечения.
[youtube.player]Наросты на теле пугают обладателей непривлекательным внешним видом, отсутствием однозначного ответа на вопрос: может ли папиллома перерасти в рак. Вопрос сложный, чтобы разобраться с ним, необходимо знать причины возникновения наростов на коже и провоцирующие перерождение клеток факторы.

Условия перерождения
Папилломы — образования доброкачественные. Их код по МКБ-10 В07. Возникновение обусловлено двумя основными факторами: наличие в организме вВПЧ и ослабление иммунных сил, вследствие чего вирусная активность возрастает, к месту нахождения вируса в коже усиливается кровоток. Клетки растут, мутируют, изменяют окраску. Место образования вирусных бородавок зависит от пути заражения вирусом папилломы, его вида.
Наукой изучено более сотни разновидностей папилломовирусов, большинство из них имеют низкую онкогенность и не способны переродиться в раковую опухоль. ВПЧ 16, 18, 31, 45, 56 типов наиболее опасные, увеличивают вероятность рака в 60 раз, самые безобидные 1-5, 10, 27, 53-55, 62, 67. Одновременно человек может быть носителем нескольких типов ВПЧ. Для женщин опасность представляют 16 и 18 онкогенные папилломавирусы, которые обнаруживаются при раке шейки матки. Устраняют возможность инфицирования с помощью прививок. Для этого прививают девочек до начала половой жизни, чтобы организм выработал антитела к двум штаммам ВПЧ из ста семидесяти.
Сами по себе кожные наросты являются косметическим дефектом и говорят о состоянии иммунодефицита, когда организму нужна помощь, чтобы побороть ВПЧ и загнать его в состояние ремиссии. Избавиться от вируса совсем нельзя, однако можно всю жизнь успешно держать его под контролем. Иммунитет может быть снижен по причине:
- ВИЧ-инфекции;
- хронических половых или лор-инфекций;
- нерационального питания;
- гормонального дисбаланса;
- эндокринных нарушений;
- болезней органов пищеварения;
- стрессов, недостаточного отдыха.
Чтобы в папилломе появились злокачественные клетки, необходимы следующие факторы:
- многократное механическое повреждение образования;
- многократное облучение радиацией, ультрафиолетом;
- наследственная предрасположенность к онкозаболеваниям;
- снижение иммунитета;
- длительные стрессы, депрессия;
- воздействие на организм канцерогенных веществ;
- хронические заболевания.

Разница между папилломой и злокачественной родинкой
Отличие между папилломой и злокачественной родинкой состоит в том, что папиллома — доброкачественный нарост, а злокачественная родинка — меланома, онкозаболевание. Факторы, которые провоцируют перерождение родинки или бородавки в опухоль — одни и те же:
- многократные механические повреждения;
- нахождение на активном солнце или в солярии;
- ЗППП;
- вредные привычки: курение, алкоголь;
- стрессовые ситуации.
Механизмы появления родинок и папиллом — различны. Невусы (родинки) — скопления меланоцитов, клеток, вырабатывающих меланин, благодаря которому, кожа имеет коричневатый оттенок. Бородавки – клетки эпидермиса без пигмента (меланина). ВПЧ можно заразиться следующими способами:
- аутозаражение, когда больной человек расчесывает место дислокации вируса и разносит инфекцию на другие участки тела;
- половой путь передачи;
- бытовой: через рукопожатия, пользование общими полотенцами, тапочками, мылом, в общественном транспорте;
- заражение ребенка от больной матери в процессе родов.
Доброкачественные бородавки и родинки на открытых участках тела (руках, ногах, шее, лице), в местах трения об одежду и аксессуары, следует удалять. При подозрении на патологические процессы удаленный материал направляют на исследование, чтобы определить наличие раковых клеток. Удалять необходимо образования, расположенные на слизистых оболочках и в местах, где нет возможности для самоосмотра, чтобы отслеживать изменения в форме или размерах наростов.
При обнаружении в удаленной родинке или папилломе злокачественных клеток, пациенту назначают дополнительные виды терапии: химио-, лучевую терапию или хирургическое вмешательство. Опасной является меланобластома, новообразование тяжело определить на начальной стадии. Прогноз лечения часто неутешительный. Развитие папилломатоза не несет риска рака.

Диагностика папиллом
При появлении папиллом диагноз врач ставит при осмотре. При отягощенном анамнезе и случаях меланомы у родственников пациенту назначают дополнительные обследования:
- ПЦР для выявления типа ВПЧ и его онкогенности;
- Digene-тест, определяющий онкогенные штаммы вирусов в организме;
- ПАП-тест проверяет наличие злокачественных клеток.
Обнаружение высокоонкогенных штаммов ВПЧ требует ряда дополнительных исследований:
- биопсия — исследование удаленного материала под микроскопом;
- уретроскопия — наличие ВПЧ в эпителии уретры.
Злокачественная папиллома на коже имеет следующие признаки:
- воспаленные ткани вокруг нароста;
- изменение окраски на более темную, вплоть до появления черных включений;
- выделение гнойного содержимого, сукровицы, крови.
Доброкачественные опухоли имеют свойство появляться на коже, веках глаз, волосистой части головы, слизистых половых органов, во рту: на гортани, на небе, на языке, в горле, в ушных раковинах, молочной железе, мочевом пузыре. Внутрипротоковые образования способны вызывать воспаления всего органа, их труднее диагностировать. Доброкачественные опухоли кожи и слизистой оболочки отличают одиночные и групповые, которые растут группами, по внешнему виду напоминают куриный гребень, могут иметь нитевидные ножки. К лечению таких образований для определения очага инфекции и предотвращения его разрастания дерматолог привлекает отоларингологов, гинекологов, маммологов, венерологов, офтальмологов. Помимо аппаратных методов удаления бородавок в медицинских учреждениях (лазер, криотерапия, электротоки, радионож), пациент проходит лечение:
- антибиотиками;
- иммуномодуляторами;
- противовирусными препаратами, в т.ч. инъекциями интерферона;
- витаминными комплексами.
Механизм появления онкологии при ВПЧ
Наличие вируса в слизистых оболочках и коже на фоне сниженного иммунитета вызывает рост папиллом. Риск возникновения злокачественных опухолей современная медицина не связывает с наличием на теле наростов. Образования на коже говорят, что иммунная система не способна контролировать ВПЧ, а не о том, что онкология близко. Чаще происходит с точностью до наоборот, у раковых больных появляются папилломы.
Сама папиллома перерасти в меланому не может ни при каких условиях. Стоит запомнить: даже наличие наростов на теле при восстановленном сильном иммунитете, который блокирует ВПЧ, пациенту онкология не грозит.
Папилломы и рак кожи появляются по причине ослабления иммунитета. Однако бородавки, хоть и не перерождаются, являются симптомом, говорящим о том, что защитные силы организма не справляются с инфекцией. Пациенту необходимо посетить врача для постановки диагноза и назначения подходящей противовирусной и иммуноукрепляющей терапии. Пациенту рекомендуется пересмотреть образ жизни: при необходимости сбросить вес, отказаться от вредных привычек, сбалансировать питание, повысить физическую активность.
Как предотвратить появление рака при папилломах
Для своевременного избавления от папиллом и предотвращения онкологии необходимо следовать правилам:
- при появлении кератом посетить дерматолога;
- удалить на открытых участках тела, в местах, где не доступен самоосмотр, где наросты подвергаются травмам;
- пройти курс противовирусного лечения;
- избегать стрессовых ситуаций;
- вести здоровый образ жизни;
- соблюдать правила личной гигиены;
- найти постоянного полового партнера;
- не избавляться от кожных дефектов дома, не заниматься самолечением;
- устранить факторы, способные перерождать клетки: пребывание на солнце в период его пиковой активности, использование солнцезащитной косметики, стабилизация гормонального фона.
Появление образований на коже — неприятный факт. Если соблюдать элементарные правила по уходу за телом, укреплять иммунитет, можно снизить риск появления на теле папиллом к минимуму.
[youtube.player]
— Дмитрий Викторович, верно ли, что большая часть населения — носители ВПЧ?
— Вирус папилломы человека очень распространенный и многоликий. Примерно 80 % всего населения хотя бы единожды в жизни переносили эпизоды ВПЧ-инфекции, зачастую бессимптомные и безобидные. Из 170 типов ВПЧ только 15 — онкогенные.
— К каким неприятностям может привести ВПЧ?
— Он может стать причиной бородавок и папиллом. После их удаления вирус часто десятилетиями никак о себе не заявляет. Большинство органов и тканей легко переносят эту инфекцию. Но есть и уязвимые для онкогенных типов вируса, в первую очередь это шейка матки.
— Для мужчин ВПЧ не представляет серьезной угрозы?
— Около 30 % мужчин тоже носители ВПЧ. И, разумеется, папилломы и бородавки у них тоже появляются, но их вызывают не онкогенные типы вируса. А случаи рака из-за ВПЧ у сильной половины встречаются исключительно редко.
— Какими путями передается этот вирус?
— Половым и контактно-бытовым. ВПЧ часто выбирает местом своей дислокации генитальную зону, включая область наружных половых органов. Поэтому даже использование презерватива не защищает от его передачи.
— Какие факторы способствуют тому, чтобы спящий вирус проснулся?
— Все факторы риска еще не известны. Но среди наиболее распространенных — воспалительные заболевания женской половой сферы, ИППП, снижение иммунитета, гормональные нарушения, переохлаждение, стресс, а также генетическая предрасположенность.
— Есть ли симптомы, которые должны насторожить женщину и заставить ее заподозрить у себя агрессивные типы ВПЧ?
— В том-то и коварство, что их нет даже на предраковом этапе. Появляются они только на раковой стадии (обычно на второй-третьей) в виде неплановых кровянистых или постоянных жидких выделений.

— Как устанавливается наличие ВПЧ у пациенток?
— В кабинете гинеколога берут мазок с шейки матки на цитологию и современными методами (а именно — полимеразной цепной реакцией (ПЦР)) определяют наличие ДНК вируса. Анализ показывает, есть у пациентки ВПЧ или нет. Основная задача — установить, в каком состоянии он находится: пассивном или активном. Поэтому обязательно нужно проверить, есть ли у женщины клеточные изменения. Для этого в нашей стране постепенно внедряется высокоточный метод жидкостной цитологии.
— В случае обнаружения клеточных изменений какое лечение назначают?
— Если вирус еще не вызвал серьезных поражений, а просто проявляет повышенную активность, то назначают противовирусные препараты и препараты для повышения иммунитета. Если же диагностируется предраковое состояние, то пораженный фрагмент шейки матки удаляют, чтобы не допустить рака.
— Случаются ли рецидивы, которые требуют повторного хирургического вмешательства?
— Да. Поэтому после лечения женщины все равно наблюдаются. Иммунитет к папилломо-вирусной инфекции возникает примерно у 10 % людей, которые ее перенесли, и то очень слабый. В этом ее особенность.
— Ежегодно в Беларуси выявляется около 1 тыс. новых случаев инвазивного рака шейки матки. Почему у нас эта онкология заметно более распространена, чем в развитых странах?
— Потому что в развитых странах выявление ВПЧ входит в плановое обследование. Все женщины от 18 до 65 лет (в некоторых странах — от 25 до 70) регулярно делают ВПЧ-тест, а также анализ на наличие клеточных изменений в шейке матки. И при необходимости лечат, чтобы не допустить развития рака. Есть уже прогнозы: скоро в ряде стран рак шейки матки станет очень редким заболеванием. Но и в Беларуси наблюдается динамика к лучшему: в структуре онкологии рак шейки матки переместился с лидирующих позиций в конец первой десятки.
— Почему чаще всего рак шейки матки обнаруживают у женщин в возрасте 45–50 лет?
— Зачастую ВПЧ попадает в организм с началом половой жизни. Но требуется не один десяток лет, чтобы факторы риска привели к резкой активизации вируса и онкологии. Хотя иногда рак шейки матки диагностируется и у девочек.
— В чем состоит профилактика рака шейки матки?
— Крайне важно регулярное посещение гинеколога: это позволяет не проморгать момент активизации ВПЧ. От проникновения вируса защищает вакцинация, которая в мире используется очень широко. Особенно она эффективна для девочек, которые не начали половую жизнь. Уточню только один момент. Существующие у нас вакцины — панацея не от всех 15 агрессивных и вызывающих рак типов ВПЧ, а только от двух (16-го и 18-го), которые вызывают 75 % случаев шейки матки. За рубежом есть вакцина, защищающая от 9 типов ВПЧ, но у нас она не зарегистрирована.
— Где можно привиться против ВПЧ?
— Почти в любой поликлинике на платной основе. Прежде чем вакцинироваться, необходимо посетить гинеколога.
[youtube.player]
Доказано, что папилломавирус человека провоцирует развитие рака шейки матки. Можно ли защитить себя? Недавно была разработана вакцина для профилактики вторжения инфекции. "Но проводить вакцинацию нужно девочкам до начала половой жизни, иначе эта мера недостаточно эффективна, - рассказала корреспонденту "MedPulse.ru" профессор Галина Минкина.
Сегодня известно свыше ста типов вируса папилломы человека (Human papillomavirus) - из которых примерно десять вызывают поражение половых органов.
По данным ВОЗ, за последнее десятилетие количество людей, подверженных папилломавирусной инфекции, не только не снижается, но и растет и уже составляет порядка 23,5% от всего населения.
После многочисленных исследований выявили, что некоторые типы этого коварного агрессора являются онкогенными, то есть способными провоцировать развитие злокачественных опухолей. На первом месте - рак шейки матки.
Папилломавирусная инфекция относится к заболеваниям, передаваемым половым путем. Заражение партнера происходит в 46-67% случаев. Достаточно незаметной микротравмы - ссадины, трещины на коже и слизистых оболочках - и условия для инфицирования созданы.
Проявлением заболевания являются генитальные кондиломы - образования, напоминающие бородавки. Располагаются незваные гости на слизистой оболочке половых органов и в близлежащих областях.
Не исключен также и бытовой путь инфицирования (при непосредственном контакте с больным человеком и через предметы личной гигиены). Дело в том, что вирус способен переноситься с помощью чешуек, отшелушившихся с папиллом, длительно находиться и размножаться на поверхности кожи и слизистых оболочках.
Заразиться может и медицинский персонал при проведении гинекологических манипуляций (аборт, роды, введение внуриматочной спирали), или новорожденный - во время прохождения через инфицированные родовые пути матери.
Факторы риска появления кондилом
- Контакт с половым партнером - носителем папилломовирусной инфекции.
- Наличие других заболеваний, передаваемых половым путем (гонорея, сифилис, генитальный герпес, хламидиоз, уреаплазма, микоплазмоз, трихомониаз и др.).
- Нарушение нормальной микрофлоры влагалища и кишечника.
- Снижение иммунитета (в результате хронического стресса,
От момента инфицирования до появления кондилом проходит обычно 1-3 месяца (но иногда и несколько лет!). Если у человека хороший противовирусный иммунитет, то папилломавирусная инфекция может активизироваться на некоторое время и пройти сама собой за 1-2 года (если только не произойдет повторное инфицирование). Однако обычно самостоятельно кондиломы не проходят.
По статистике, в 4-10% случаев в течение двух лет плоская кондилома способна вызвать дисплазию шейки матки (предрак) или перейти в злокачественную форму (рак шейки матки).
Трудно сохранить оптимизм и хорошее настроение женщине, у которой выявлена папилломавирусная инфекция. Психологический дискомфорт способен выбить из привычного ритма жизни, привести к депрессии и унынию, из которых без помощи грамотного специалиста выбраться трудно. Как правило, рекомендуется лечение обоих половых партнеров - во избежание повторного заражения.
Презерватив не обеспечивает адекватную защиту, так как кондиломы могут располагаться за его пределами; спермициды, кремы и гели также не защищают от папилломавируса и генитальных кондилом.
Поэтому если вы обнаружили у себя проявления болезни - не пытайтесь решить проблему самостоятельно. Важно преодолеть стеснительность, не уйти в себя, а обратиться к дерматовенерологу. Терапия наиболее результативна именно на ранних стадиях. После лечения психологическая травма будет автоматически устранена.
Основным методом обследования (помимо проводимых в таких случаях анализов на флору, микоуреаплазмы, хламидии) является микроскопия мазков. Так же у вас могут взять кусочек измененной ткани и исследовать его (биопсия).
Наиболее современным методом является лазерное испарение папиллом. Метод является безболезненным, бесконтактным, позволяющим при необходимости взять материал на гистологическое исследование, а самое главное, оставляющий минимальные следы воздействия на коже. Эффективность лазерной терапии заболеваний шейки матки составляет 70-90%.
Используется комбинированное применение различных методов для усиления эффекта лечения.
Успешность лечения кондилом составляет 50-95%, что зависит от точного соблюдении схемы проведения процедур. В 25% случаев не исключено повторное их появление в течение трех месяцев после лечения. Чаще всего это бывает связано с активностью недолеченной инфекции, а не с повторным заражением от половых партнеров.
Всем женщинам, независимо от наличия заболевания, показан ежегодный гистологический скрининг (контрольные исследования) для своевременного выявления дисплазии шейки матки, что преследует основную цель - предупреждение развития злокачественных опухолей.
Клинические исследования продемонстрировали: применение вакцины не только предупреждает большинство случаев папилломавирусной инфекции, но является мерой профилактики более грозного заболевания - рака шейки матки. Поскольку она эффективна, если сделана до инфицирования, то предпочтительно привиться еще до начала сексуальной жизни.
[youtube.player]
Насколько распространен вирус папилломы человека (ВПЧ)? Какие типы ВПЧ приводят к раку шейки матки, и как защитить себя?
Каждая женщина один раз в год обязана посетить гинеколога, чтобы врач забрал мазок на онкоцитологию, провел кольпоскопию и при необходимости (особенно для женщин после 30 лет) – изучил и исключил наличие вируса папилломы человека (ВПЧ).
ВПЧ поражает не только шейку матки. Именно с этим вирусом ассоциируются рак влагалища, рак прямой кишки, карциномы пениса и рак ротоглотки. Рак ротоглотки – один из крайне малочисленных видов онкологии, которым можно заразить.
В течение последних трех десятилетий стало ясно, что вирусы играют важную роль в развитии различных злокачественных новообразований человека и животных. Около 18% опухолей человека имеют вирусное происхождение.
ВПЧ не всегда приводит к раку шейки матки, но при раке он всегда присутствует. Вирус был открыт давно, но активно изучать его стали только в последнее десятилетие, после того, как в 2008 году Харальд цур Хаузен получил Нобелевскую премию за ассоциирование ВПЧ с раком шейки матки.
У каждого типа ВПЧ (их около 150) есть множество подтипов, из них онкогенные около 15 типов. Самые высокоонкогенные типы ВПЧ - типы 16 и 18.
Рак не появляется внезапно, это закономерный процесс. От инфицирования ВПЧ до развития I стадии рака должно пройти 5-10 лет.
Вовремя обнаружив процесс, можно приостановить его хирургическим лечением.
Успешному лечению могут помешать провоцирующие факторы: курение и постоянная смена половых партнеров.

Барьерная контрацепция (презервативы) не защищает от ВПЧ. Пути заражения: половой, трансплацентарный, пренатальный. Если ВПЧ обнаруживают у женщины во время беременности, высока вероятность, что ребенок тоже заразится.
Обращайте внимание на бородавки. Именно в них в основном происходит инфицирование. Бородавки могут появиться после посещений бассейнов и бань.
Существует классификация видов бородавок. Проще всего обнаружить остроконечные кондиломы. Их наличие является проявлением вторичного иммунодефицита.
Остроконечным кондиломы лечатся хирургическим путем. В медицинском арсенале есть терапия, поддерживающая противовоспалительные препараты, которые позволяют снижать риски повторных проявлений.
Вакцину против ВПЧ открыл австралийский ученый-иммунолог Ян Гектор Фазер. Исследуя вирус, он пришел к следующим выводам:
В молодом возрасте (до 22 лет), который характеризуется частой сменой половых партнеров, можно ничего не делать. Необходим грамотный подход к гигиене: нормальная биота влагалища (баланс лактобактерий в норме). Проверить баланс лактобактерий можно у гинеколога.

Нередко переносчиками этого заболевания являются мужчины. В настоящее время ВПЧ – это самая популярная инфекция, передающаяся половым путем. Но проявляется она только у людей с иммунодефицитом или в условиях какого-то хронического заболевания.
При хорошем здоровье ВПЧ может пройти самостоятельно.
Различают две основные стадии развития ВПЧ: продуктивная и трансформирующая. Продуктивная стадия - это стадия репродуктивной инфекции, при которой ДНК ВПЧ находится в инфицированной клетке в свободном состоянии. Эта стадия обратима. Трансформирующая стадия требует хирургического вмешательства, поскольку является первым шагом к опухолевой трансформации. Эта стадия ведет к потере иммунного контроля и частичной потере вирусного генетического материала, но с сохранением онкогенов E6 и E7 и их последующей гиперэкспрессией.
Главным фактором патогенеза дисплазии шейки матки считается инфицирование ВПЧ.
Риск в течение жизни заразиться ВПЧ через половой контакт составляет 80%. Однако носительство ВПЧ не является пожизненным. При отсутствии отягощающих факторов в течение трех лет дисплазии низкой степени тяжести, содержащие ВПЧ, подвергаются регрессии в 50-60% наблюдений.
В то же время, у 15-28% женщин с наличием ДНК ВПЧ высокоонкогенного риска (при нормальной цитологической картине) в течение двух лет развивается дисплазия.
Все инфекции, передаваемые половым путем, заразны, и ответственность за свою гигиену лежит на любом человеке.
Совершенно необходимо использовать барьерную контрацепцию как гигиенический фактор. Всегда, особенно в молодом возрасте. Однако от ВПЧ она не предохраняет.
Существуют двух- и четырехвалентных вакцины, которые не входят в национальный календарь прививок. Следовательно, эти прививки можно поставить только по желанию.
Первая вакцина – Кардасил. Защищает от штаммов 16, 18, 6 и 11 (два самых опасных и два неопасных). Эта вакцина не дает стопроцентной гарантии, но эффективно снижает риск заражения. Возраст вакцинации должен быть до начала половой жизни (можно ставить с 10 лет).
Вторая вакцина – Церварикс. Защищает от самых опасных типов вируса, 16 и 18.
Не забывайте поддерживать правила гигиены и здоровый образ жизни. Внимательно выбирайте половых партнеров.
Записала Нина Тимакова
Мнение автора может не совпадать с мнением редакции
[youtube.player]Читайте также:


