Комбилипен при нейропатии герпетической


товаров, может что- нибудь вам поможет. В крайнем случае хирургически удаляют нерв.
Герпес цзостреные изолированные поражения нервов - бич Якутска у пациентов
старше 60лет и моложе при наличии иммунодефицита.
Каких только форм не видел в Якутске этой весной! И в правду, если врач хочет узнать об этой заразе - ему надо набираться опыта в Якутске.
Особо мне интересны формы, имитирующие вертеброгенную патологию.
И диагностика сложна, напр при изолированном поражении седалищного нерва, надягодичной локализации (или при локализации в сплетении).
Многие наши неврологи ошибаются, связывая с дорсопатиями. А на деле - все намного запутаннее. Постепенно неврологический дефицит приводит к структуральным изменениям позвоночника, к коксо-вертебральному синдрому (и такое "natural history" посчастливилось пронаблюдать).
В группе риска пожилые люди (старше 60лет), работающие в коллективах (точнее в больных коллективах, где работают такие же пожилые люди с хроническими аденовирусными инфекциями, герпес-симплекс заразами - бич Якутска 2013 - это герпетические поражения глаз с формированием хронических очагов на конъюнктиве). Или ездящие на общественном транспорте.
Течение очень упорное. Со всеми "признаками натяжения" корешков. Начинается с ОРВИ (признак снижения иммунитета - та же аденовирусная 3дневная зараза), потом резко за 1-3дня поражается изолированно участок ствола, преимущественно смешанных нервов (двигательный и/или чувствительный с парасимпатикой). При поражении надягодичной части седалищного нерва - человек ходить не может, не может разогнуться.
НПВС, наркотические анальгетики к должному обезболиванию не приводят.
Боли мучительные, особенно в покое и постуральные. В острый период жгучие по S4,5,копчиковым, при большом поражении L5 с онемением и парестезиями от L4. Функция тазовых органов не нарушена.
Двустороннего поражения не встречал, хотя не исключаю такого. Клиника псевдокомпрессионной корешковой патологии ПОП-КОП. Клиники регионарной ишемии нет, как и сосудистой магистральной катастрофы в бассейне Депрож-Готтерона.
Локально у пожилого человека определяется (у всех!) как минимум легкое покраснение над очагом поражения. Важно это не пропустить! (с 10-14сут такое же локальное шелушение; у пожилых - локальный зуд и начесы; типичного шелушения часто у пожилых не бывает).
На МРТ, естественно, ничего не видно (если поражение острое; при хроническом течении очень быстрое прогрессирование дегенерации с признаками даже опережающего коксо-вертебрального синдрома).
Диффдиагностика с коксалгиями тоже непроста - из-за поражения парасимпатики "летучие триггерные" боли от верхушки вертела, по ходу гунтерова канала до колена и пр.
Зачастую симптом Менеля тоже положительный, да и все псевдо-симптомы воспаления крестцово-подвздошного сочленения, одностороннее. Блокада КПС к облегчению не приводит, как и блокады ТБС.
Параневральная блокада седалищного нерва в надоягодичной области микстом дипроспаном 2мл+лидокаин 1%/2%-2мл может облегчить состояние пациента на 6-8часов (добавление 70% спирта 1мл пролонгирует эффект на 1-2ч). Блокада пресакральная по Кателену тем же микстом дает облегчение на 3-5ч от силы.
Описал все это для оптимизации диагностики этих сложных состояний.
Возможна генерализация, невосстановление неврологического дефицита, если во время не начать лечение.
Вообще лечение должно проводиться в стенах инфекционного стационара. Заболевание это очень заразное, особенно контактным путем. Но зачастую это состояние лечат все: терапевты, неврологи, травматологи-ортопеды, ревматологи.
Для эффективной терапии нужно что? Специфический препарат - ацикловир, лучше валацикловир с первых суток локальной гиперемии над ягодицей.
Неврологический дефицит, как и боль отступают через 7-10суток. Желательно терапию усилить витаминотерапией, магнитотерапией с момента зуда-шелушения (но не ранее - увеличит зону поражения!), сосудистыми препаратами и пр.
После "излечения" не стоит уповать на полное отсутствие подобной симптоматики в будущем. И она с высокой долей вероятности может быть! Вирус этот хронический персистирующий в нервах. Главное что - не допустить снижение иммунитета и заболевания ОРВИ. Ассоциация с аденовирусами хуже некуда - может привнести дополнительные агрессивные черты к клинике (аденовирусы методом трансфекции переносят больше всего генетической информации) и самому вирусу герпеса (встречал случай псевдогерпетиформного дерматита при генерализации герпеса цзостер с формированием в последующем доброкачественных базалиом кожи).
В случае обострения - максимально раннее начало применения таргетированной терапии.
Жалобы на боль я слышу ежедневно. Людей сильно беспокоят:
- боли любой локализации при острых лейкозах;
- боли в левом подреберье при спленомегалиях;
- боли при сдавливании нервов увеличенными лимфоузлами;
- оссалгии при миеломной болезни.
В последнем случае боли могут быть наиболее выраженными, раньше многие эти больные получали наркотические анальгетики. Сейчас результаты лечения множественной миеломы значительно улучшились, морфин в моём отделении практически не назначается. Справляемся НПВС и трамадолом.

Но один случай с болевым синдромом мне запомнился на всю жизнь. Больная 1951 г.р. Диагноз: Множественная миелома. Лечение проводилось по современной схеме, включающей бортезомиб, циклофосфан, дексаметазон. Удалось провести 2,5 курса ПХТ. Оссалгии купированы, боли в костях не беспокоят. Но 3-ий курс ПХТ пришлось прервать в связи с выраженной периферической нейропатией.
Бортезомиб обладает таким побочным действием, гематологи об этом знают, поэтому отказались от в/в введения в пользу подкожного, так менее выражена нейротоксичность. Но у этой больной, несмотря на подкожное введение, развилась выраженная нейропатия. Которая проявлялась болями в голенях и стопах. Бортезомиб был отменён, мы назначили ей леналидомид, но боли прогрессировали настолько, что их не купировал ни один из имеющихся анальгетиков.
С такими сильными проявлениями я столкнулся впервые. Конечно, мы назначили терапию нейропатии (α -липоевая кислота, мильгама, лирика). Наш консультант-невропатолог одобрил это, но эффекта терапия не приносила.

В это время у нас шли реформы, связанные с переходом из украинского правого поля в российское. Нам не разрешали иметь в отделении наркотические анальгетики, т.к. не было оборудованной комнаты для хранения. Потом приняли решение, что мы у себя в отделении не будем назначать наркотики, а при необходимости их будут назначать и вводить анестезиологи.
Эти реформы встретили жестокий отпор со стороны анестезиологов, они прямо не подчинялись главврачу и начмеду. Я разрывался между мучающейся больной и коллегами, начальство мне обещало, что анестезиологи придут и введут морфин, а анестезиологи отвечали, что не могут бросить 15 больных на АИВЛ.
Больная просила анальгетик посильнее.

Через три дня инъекций морфина боли у неё поутихли, она вернулась в гематологию, а потом я выписал её домой. Дома она продолжала получать анальгетики, по-моему, тоже морфин. Трамадол ей не купировал боли. Такая индивидуальная особенность, я думаю.
Ваше сообщение об оссалгии наглядно показывает как бы неожиданную возможность возникновения болевой гиперреакции со сверхмучительными болями. Которые могут доводить пациента до психоза и суицида, с формированием хронической боли.
Не вдаваясь в подробности прежде всего центральных механизмов возникновения такой гиперреакции (феномен взвинчивания нейронов, NMDA эксайтотоксичность и др.) пускай и на фоне имеющейся и поддерживающей боль нейропатии, эту реакцию можно сравнить с очагом возгорания. И быстрым распространением огня — пожаром, который потом очень долго тлеет.
И вот здесь рекомендуется быстро и в максимальном объеме (пускай потом кому-то покажется, что пушками по воробьям) постараться купировать боль. У нас в анестезиологии это мультимодальная аналгезия (морфин, седуксен, НПВС, парацетамол все вместе и сразу).
Дозы не ограничиваем, конечно, в разумных пределах и готовы к возможному угнетению дыхания и падению АД. Иногда этого бывает недостаточно и приходится применять регионарные блокады (тут бы они очень были к месту при болях в стопах и голеностопах). Назначают мидазолам для поддержания медикаментозного сна. Иногда подключаем кетамин, как антагонист NMDA рецепторов.
Потом несколько дней промедол, хороша лирика, при психотических реакциях, если повезет, тизерцин. Такой подход позволяет в значительной степени блокировать переход острой нейропатической боли в хроническую. Но важно как только — так сразу и максимально. Вы подумаете — ну, понесло анестезиолога, разбежался, у нас только НПВС и трамал.
Но есть ОАР и очень правильно, что Вами была туда переведена больная. Просто анестезиологам надо объяснить для чего перевод, они должны понять. А вообще, во всем цивилизованном мире есть служба боли и у нас кое-где встречаются противоболевые палаты.
Патофизиологически представить эту ситуацию можно как:
- предрасположенность к боли в связи с миеломной болезнью, осложнившейся нейропатией,
- введенное лекарство как триггер боли за счет активации алгогенов (простагландинов, цитокинов, гистамина и др.) в костях,
- формирование гипералгезии с периферическим ноцицепторным (для чего нужны НПВС) и центральным нейронным (+опиоидные аналгетики, парацетамол) компонентами,
- трансформация гипералгезии в нейропатическую боль с вовлечением лимбических структур — психоэмоциональный компонент (+бензодиазепины, прегабалин),
- хронизация боли при недостаточном её купировании с самого начала. Схематично как то так. Я привожу её для того, чтобы показать обоснованность комплексной терапии этого пожара.
Вы очень точно заметили про неравнодушие, я бы добавил ещё и сопереживание боли с больным. Это почти полностью интуитивные чувства. И если они у коллеги в наличии, с ним почти всегда можно найти взаимопонимание в отношение больного, иногда при диаметрально разных взглядах.
[youtube.player]Полинейропатия нижних конечностей — это распространенная проблема человечества. Многим знакомо ощущение зябкости, похолодания стоп, онемения и ползания мурашек по ногам, судорог в икроножных мышцах. А все это не что иное, как проявление полинейропатии нижних конечностей. И, к сожалению, далеко не всегда, имея подобные симптомы, человек обращается за медицинской помощью. А полинейропатия тем временем не дремлет и медленно прогрессирует. Постепенно слабеют мышцы, нарушается походка, возникают трофические изменения кожи. На этом этапе побороть болезнь становится сложнее, но все же еще возможно. Основной упор в лечении этого состояния современная медицина делает на медикаментозную терапию в сочетании с физиотерапевтическими методиками. В этой статье мы поговорим о лекарственных препаратах, способных устранить или свести к минимуму симптомы полинейропатии нижних конечностей.
Во многом лечение полинейропатии зависит от непосредственной причины заболевания. Так, например, если причиной является злоупотребление алкоголем, то необходимо в первую очередь полностью отказаться от употребления спиртных напитков. Если основа заболевания – сахарный диабет, то нужно добиться снижения уровня сахара в крови до нормы. Если полинейропатия является свинцовой, нужно прекратить контакт со свинцом и так далее. Но в связи с тем, что при различных видах полинейропатии наблюдаются сходные патологические процессы в самих нервных волокнах, то имеется и общий подход к лечению этого состояния. Сей подход основывается на том факте, что при полинейропатии нижних конечностей страдают от повреждающих факторов самые длинные нервы организма, и разрушается либо наружная оболочка нервного волокна, либо его внутренний стержень — аксон. Чтобы устранить симптомы полинейропатии, следует восстановить структуру нервного волокна, улучшить его кровоснабжение. Для этого используют различные лекарственные препараты. В зависимости от их принадлежности к той или иной химической группе или от направленности их действия принято делить препараты на несколько групп:
- метаболические лекарственные средства;
- средства, влияющие на кровоток;
- витамины;
- обезболивающие средства;
- средства, улучшающие проведение нервного импульса.
Познакомимся с каждой группой препаратов поподробнее.
Метаболические средства и средства, влияющие на кровоток

Тиоктовая кислота является мощным антиоксидантом, ее эффект при лечении полинейропатии признан во всем мире. Применять лекарство необходимо от одного месяца до шести. Сначала 14-20 дней необходимо внутривенное вливание препарата (в дозе 600 мг в сутки), а затем можно переходить на таблетированные формы. Те же 600 мг, но уже в виде таблеток, принимаются за полчаса до еды в первой половине дня. При лечении важно понимать, что эффект от препарата не будет заметен в первые дни приема. Это не свидетельствует от отсутствии результата. Просто нужно время, чтобы препарат смог ликвидировать все метаболические проблемы на уровне нервных волокон. Тиоктовая кислота на фармацевтическом рынке представлена весьма широко: Октолипен, Альфа-липоевая кислота, Берлитион, Эспа-липон, Тиоктацид, Нейролипон, Тиогамма.
Церебролизин – это белковый препарат, полученный из головного мозга свиньи. Считается мощным нейрометаболическим препаратом. Он приостанавливает процесс разрушения в нервных клетках, повышает синтез белка внутри них, способен защитить их от вредного воздействия различных веществ. Церебролизин обладает выраженным нейротрофическим эффектом, что благоприятно сказывается на функционировании всей нервной системы. 
Церебролизин повышает шансы нервных клеток остаться живыми в условиях недостатка питательных веществ. Разрешено как внутримышечное, так и внутривенное введение препарата (по 5 мл и 10-20 мл соответственно) в течение 10-20 дней. Затем делают перерыв на 14-30 дней и, если нужно, повторяют курс.
Мексидол (Мексикор, Мексиприм, Нейрокс) — мощный антиоксидант. Это препарат, работающий на мембранном уровне. Он способствует восстановлению нормального строения мембран нервных клеток, тем самым обеспечивая их нормальную работу, ведь все нервные импульсы проводятся через мембраны. Мексидол повышает устойчивость нервных клеток к отрицательным стрессовым воздействиям окружающей среды. Доза препарата, способ введения и длительность применения весьма вариабельны в зависимости от исходного уровня неврологических расстройств. При необходимости начинают с внутривенного или внутримышечного введения по 5 мл, а затем переходят на таблетки (по 125-250 мг 3 раза в день). 
Суммарный срок лечения составляет 1,5-2 месяца. Препарат обладает хорошей переносимостью. При внутривенном введении может вызывать першение в горле, желание покашлять. Эти ощущения довольно быстро проходят и реже возникают, если препарат вводить капельно (на 0,9% растворе натрия хлорида), а не струйно.

Наиболее распространенным препаратом для улучшения кровотока при поражении нервов нижних конечностей является Пентоксифиллин (Вазонит, Трентал). Препарат улучшает кровоснабжение в самых мелких сосудах всего организма в целом за счет их расширения. С усиленным током крови к нейронам попадает больше питательных веществ, что означает увеличение шансов на восстановление. Стандартная схема применения Пентоксифиллина выглядит так: внутривенно капельно по 5 мл препарата, предварительно растворенного в 200 мл 0,9% раствора натрия хлорида, в течение 10 дней. Потом таблетки по 400 мг 2-3 раза в день до 1 месяца. Для большинства препаратов, используемых для лечения полинейропатии, работает такое правило: малая выраженность симптомов — таблетированные формы препаратов. Поэтому, если симптомы заболевания нерезкие, вполне можно обойтись таблетированным месячным курсом Пентоксифиллина, пропустив инъекции.
Витамины
Относительно недавно в лечении заболеваний периферических нервов стали применять комплексный препарат Келтикан. Это биологически активная добавка. Он содержит уридинмонофосфат, витамин В12, фолиевую кислоту. Препарат предоставляет строительные компоненты для восстановления оболочек периферических нервов. Применяют Келтикан по 1 капсуле 1 раз в день в течение 20 дней.
Обезболивающие средства

Проблема боли при поражении нервов нижних конечностей в настоящее время еще не решена, поскольку 100%-но работающего препарата при этом симптоме пока нет. Многое зависит от истинной причины полинейропатии. Соответственно определяется и необходимость в обезболивающих средствах. Для кого-то они будут жизненно необходимыми, поскольку полинейропатия не дает полноценно спать некоторым больным. А кому-то они вообще не показаны, поскольку никаких болевых феноменов полинейропатия в себе не несет.
Из обезболивающих средств могут применяться противосудорожные препараты и антидепрессанты, местные анестетики, опиоидные препараты и местно раздражающие средства. Не стоит удивляться, что в этом списке нет банальных обезболивающих препаратов по типу Анальгина, Пенталгина и тому подобных. Давно доказано, что при полинейропатии нижних конечностей эти препараты не оказывают никакого эффекта. Поэтому их применение при этом заболевании абсолютно бесполезно.
Современными противосудорожными препаратами, используемыми для лечения боли, являются Габапентин (Тебантин, Нейронтин, Габагамма, Катэна) и Прегабалин (Лирика). Для того чтобы они оказали противоболевое действие, необходимо время. О какой-либо эффективности можно судить не ранее, чем через 7-14 дней применения при условии достижения максимально переносимой дозы. Как это выглядит на практике? Габапентин начинают принимать с дозы в 300 мг вечером. На следующий день — 2 раза в день по 300 мг, на третий день — по 300 мг 3 раза в день, на четвертый — по 300 мг утром и в обед, а вечером по 600 мг. 
Так постепенно наращивается дозировка до появления обезболивающего эффекта. На этой дозировке следует остановиться и принимать ее 10-14 дней. Затем оценивается выраженность эффекта. Если он недостаточный, то тогда можно продолжить увеличение дозы (максимально допустимая составляет 3600 мг в сутки). Прегабалин не требует столь долгого подбора дозы. Эффективная доза Прегабалина колеблется в пределах 150- 600 мг в сутки.
Среди антидепрессантов наиболее часто используемым является Амитриптилин. Его оптимальное соотношение цены и эффективности сделало его самым популярным препаратом стартовой терапии при полинейропатии. Начинают с минимальной дозы в 10-12,5 мг на ночь и постепенно увеличивают дозировку до достижения противоболевого эффекта. Требуемая доза весьма индивидуальна: кому-то достаточно будет и 12,5 мг, а кто-то потребует и 150 мг. Если Амитриптилин плохо переносится, вызывает побочные эффекты, то можно попробовать заменить его на Людиомил или Симбалту, Венлаксор.
Из местных анестетиков используется Лидокаин. Ранее существовала возможность лишь его внутривенного использования. Однако в таком виде Лидокаин часто вызывал нарушения сердечного ритма и колебания артериального давления. На сегодняшний день найден выход из положения. 
Разработана система местного нанесения Лидокаина на зону наибольшей болезненности в виде пластыря (Версатис). Пластырь надежно крепится к коже, не вызывает раздражения, за счет местного применения побочные эффекты сводятся к нулю. Кроме того, Версатис закрывает участки тела, предотвращая их дополнительное раздражение извне, и тем самым уменьшая провокацию боли.
В тяжелых случаях выраженного болевого синдрома, не поддающегося терапии выше перечисленными способами, прибегают к назначению опиоидных средств (Трамадол). Препарат стараются назначать на небольшой промежуток времени, чтобы не вызвать привыкания. Начинают с ½ таблетки 2 раза в день (или 1 таблетка на ночь). Через неделю, если в этом есть необходимость, дозу увеличивают до 2-х таблеток в сутки. Если и так не достигается обезболивания, то дозу продолжают увеличивать до 2-х таблеток 2-4 раза в день. Чтобы уменьшить дозировку Трамадола, не потеряв при этом обезболивающий эффект, была создана комбинация Трамадола с Парацетамолом (Залдиар). Эффект 1 таблетки Залдиара приравнивается к 1 таблетке Трамадола, при этом 1 таблетка Залдиара содержит значительно меньшее количество Трамадола (37,5 мг против 50 мг соответственно). Таким образом достигается снижение дозы опиоидного препарата без потери эффективности.
Когда боль при полинейропатии носит более-менее локализованный характер, возможно местное применение крема, содержащего капсаицин (экстракт стручкового перца). 
Капсаицин вызывает истощение болевой импульсации, то есть поначалу боль может усилиться, а затем будет угасать. Вот этот промежуток, когда боль усиливается, не каждый больной способен перенести, поэтому к такому методу лечения боли при полинейропатии существует двоякое отношение.
Часто препараты для уменьшения болевого синдрома приходится комбинировать, чтобы достигнуть результата. Но делать это следует только тогда, когда каждый отдельно взятый препарат (при условии достижения соответствующей дозировки и соблюдения длительности применения) не дает эффекта.
Средства, улучшающие проведение нервного импульса
Если при заболевании возникают стойкие нарушения чувствительности (ее утрата), мышечная слабость, то эти симптомы являются показаниями к назначению антихолинэстеразных средств (средств, улучшающих нервно-мышечную проводимость). Даже когда имеются дефекты в оболочках нервов, эти препараты способствуют прохождению импульса по оставшимся незатронутыми участкам нервов. За счет этого восстанавливается мышечная сила и возвращается чувствительность. А другие препараты в это время способствуют регенерации нервов, чтобы мышечная сила и чувствительность остались сохранными и без применения антихолинэстеразных средств.

Широко используемыми препаратами этой группы являются Нейромидин, Амиридин, Аксамон, Ипигрикс. Все препараты идентичны по основному действующему веществу. Существуют как инъекционные формы для запущенных случаев полинейропатии, так и таблетированные. К таблеткам прибегают чаще. Обычно назначают по 10-20 мг 2-3 раза в день на 30-60 дней.
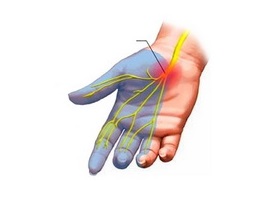
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
[youtube.player]Читайте также:


