Корь карта детский сад
Корь – заболевание, вызванное возбудителем рода парамиксовируса, который за считанные дни поражает нервную систему человека, блокирует защитную иммунную систему, вызывает сильные патологические изменения в организме. Распространение инфекции происходит воздушно-капельным путем, имеет инкубационный период от 1 недели до 21 дня. Недуг протекает с тяжелой симптоматикой, при отсутствии терапии способен вызвать летальный исход.

Симптомы кори и ее диагностика
Заболевание имеет высокую заразность, передается от человека к человеку, дает возможность его глобального распространения среди населения. Протекает с характерной симптоматикой:
- Высокая температура тела (39-40°С).
- Импульсная головная боль.
- Упадок физических сил.
- Рвотные позывы, рвота.
- Жидкий стул.
- Зев имеет рыхлую поверхность.
На второй день развития заболевания происходит:
- Возникновение серо-белых пятнышек на слизистых оболочках ротовой полости.
- Отек век.
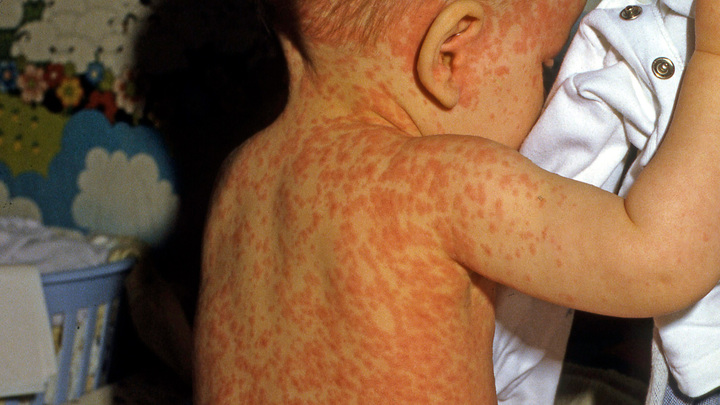
- Огромные очаги появления мелкой сыпи.
- При ярком свете возникает болевой синдром в глазных яблоках.
- Обильное слезотечение.
- Гнойные выделения из глаз.

При тщательном изучении симптоматики и на основании клинической картины заболевания врачом-инфекционистом назначаются лабораторные исследования:
- общий анализ крови,
- полное обследование мочи, на предмет выявления белковых выделений,
- обнаружение патогенных микроорганизмов в выделяемой мокроте больного.
В зону риска при обследовании попадают контактирующие с больным человеком родственники, соседи, друзья.
Пути заражения
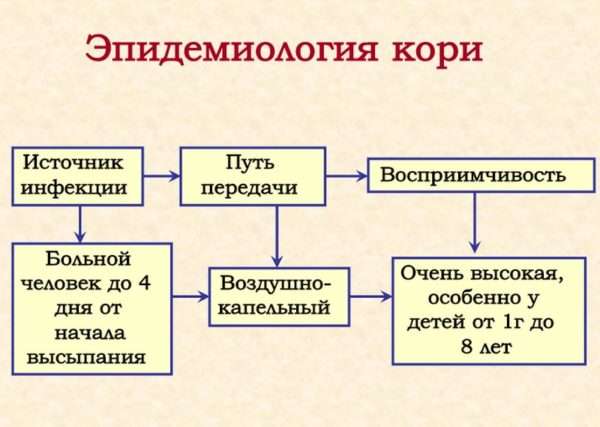
Корь – это острое инфекционное заболевание, передающееся воздушно-капельным путем. По данным международной организации ежегодно от нее страдают до 30 млн. человек во всем мире. Источником заражения является человек носитель опасного вируса с периодом возможного заражения до 15 дней. Корь имеет существенное отличие от других инфекций, передающихся по воздуху, и увеличенный радиус поражения.
Заражение происходит не только при тесном общении, но и при нахождении в одном помещении с больным человеком. Лица, которые в свое время игнорировали прививочные процедуры, попадают в зону риска в первую очередь. Для устранения распространения заболевания вводят карантин.
Принципы карантина
Мероприятия для предотвращения распространения вируса кори бывают карантинными и обсервационными. Такая методика дает существенное ускорение для выздоровления от вирусной инфекции и купирование возможного распространения.
При возникновении очага вирусного заболевания в целях ограничения распространения объявляется карантин по кори. При необходимости его вводят в районе обнаружения и возможного распространения (городе, частных населенных пунктах). Карантин подразумевает режимные мероприятия для полной изоляции очага возникновения инфекции и уничтожения заболевания.
Основными мероприятиями карантина являются:
- ограничение передвижения населения между населенными пунктами,
- запрет транзитного передвижения транспортных средств через территорию заражения,
- раздел территории заражения на квадраты и временное ограничение личного общения между ними,
- доставка продуктов питания и необходимых предметов по квартирам, домам,
- закрытие школ, детских садиков, развлекательных центров, перевод государственных служащих на сокращенный режим работы.

Противоэпидемические мероприятия при проведении карантина заключаются в использовании медпрепаратов зараженным населением, дезинфекция возможных участков заражения, санитарной обработке жилых помещений, полном соблюдении гигиенических норм, выявлении и лечении в стационарных условиях инфицированных людей.
Данные меры проводятся в случае, если инфекция не является особо опасной. Целью служит предупреждение распространения очагов заболевания и ликвидация последствий заражения. В зависимости от масштаба очага инфекционного заболевания проводятся мероприятия, как и при карантинной форме, но с уменьшенными ограничительными действиями для населения.
Обязательна дезинфекция для уничтожения опасных микроорганизмов, с которыми мог соприкасаться зараженный вирусом человек. Для этого применяют растворы хлорки, извести, лизол, формалин. При отсутствии данных средств используют раствор хозяйственного мыла с водой и добавлением соды. Большую и существенную роль играет соблюдение гигиенических правил поведения человека.
Фактор опасности заболевания
Корь относят к разряду детских болезней. Характеризуется недуг повышением температуры и высыпанием, поэтому многие родители не спешат на прием к доктору, надеясь на защиту детского иммунитета. Это серьезная ошибка, поскольку вирус кори, попадая в организм человека, влечет за собой серьезную опасность.
Он не только повышает температуру тела, но и оказывает негативное влияние на ЖКТ человека, ЦНС, заражает вирусом дыхательную систему, оказывает негативное воздействие на иммунитет. Заболевание даже после излечения и снятия симптомов провоцирует обострение язвы, развивает склерозирующий энцефалит, а при сбое иммунной системы, приводит к возникновению других патологий. Все эти факторы при отсутствии лечения влекут за собой смертельные последствия.
Корь является основной причиной возникновения смертности среди детей от 3 месяцев до 3 лет. Основные побочные заболевания при возникновении кори:
Все эти болезни дают гнойные осложнения и приводят к инвалидности. Самые ужасные последствия, вызываемые корью:
Отсутствие вакцинации дает огромное распространение данного заболевания, требует серьезного подхода к профилактике и терапии коревой инфекции.
Карантинные мероприятия в детских садах и школах
Карантин в дошкольных и учебных заведениях создан для временной изоляции детей от больного и предотвращения дальнейшего распространения инфекции.
При обнаружении заболевшего корью ребенка назначается карантин во всей группе. Количество дней составляет 21 день с момента выявления последнего заболевшего пациента. Детские сады продолжают работать, но переходят на особый режим, назначенный медицинским персоналом детского учреждения.
Для группы, где был обнаружен больной ребенок, вводятся некоторые изменения:
- при объявлении в группе карантина прекращаются плановые прививочные мероприятия,
- проводится ежедневный осмотр состояния здоровья детей медицинским персоналом дошкольного учреждения,
- замер температуры тела ребенка,
- ограничение культурно-массовых мероприятий,
- занятия физкультурой в группе с назначенным карантином проходят в помещении без выхода в общий спортивный зал,
- в группе проводится кварцевание два раза в день,
- влажная уборка, мытье посуды с применением специальных дезинфицирующих средств,
- увеличивают количество проветриваний помещения, где находятся дети,
- игрушки, предметы обихода проходят ежедневную обработку дезинфекционными препаратами.
При возможности желательно оставить ребенка дома на период объявленного карантина, соблюдать нормы профилактики, используемые в группе дошкольного учреждения.
В школах обращают внимание на количество заболевших. Для полного закрытия школьного заведения необходимый порог заболеваний должен превысить 15-20%. При выявлении одного больного применяется такая же методика как и в детских садах, но с более серьезным подходом, так как взрослые переносят заболевание намного сложнее, чем дети до 6 лет. Вводится ношение марлевых повязок, ежедневные санитарные нормы и дезинфицирующие мероприятия. Медицинский персонал производит осмотр школьников на предмет выявления симптоматики заболевания.
При появлении первых признаков кори обязательно обратиться к доктору. Специалист проведет консультацию, назначит ряд необходимых анализов, на основании которых правильно поставит диагноз и назначит правильное лечение. Самолечение опасно и ведет к серьезным последствиям.
Опасная инфекция, заразность к которой стремится к 100%, распространилась по российским регионам и угрожает распространением из-за границы. Инфекционисты признаются, что "такого ужаса" с корью в стране ещё не было - а виной тому заблуждения антипрививочников.
Карты распространения кори стремительно устаревают, а смертельно опасное инфекционное заболевание молниеносно распространяется по российским регионам. Вспышки фиксируются и у западных, и у восточных границ России. Под угрозой заражения оказались дети с ослабленным здоровьем, которые по медотводам не смогли получить прививку, и взрослые, не охваченные плановой ревакцинацией. Вину за подрыв коллективного иммунитета, который мог бы защитить таких людей, специалисты возлагают на антипрививочников, число которых в последнее время возросло в разы.
Так, в Санкт-Петербурге Роспотребнадзор говорит о напряженной эпидемиологической обстановке. Вспышка кори произошла во Фрунзенском районе, среди непривитых жителей. Заболели восемь человек, в том числе четверо детей.
Сделать прививки контактировавшим с инфекцией медики смогли только с большим опозданием, и то — не всем. В итоге корь распространилась за пределы первоначального очага. На сегодняшний день под угрозой заражения три детских сада, две организации, где работали заболевшие, учреждения дополнительного образования.
В Роспотребнадзоре отмечают, что на конец 2018 года прививок от кори не имели 5,3 тысячи детей и 9,2 тысячи взрослых. При этом в 75% случаев речь шла именно о добровольном отказе от вакцинации. Все это привело к тому, что в городе был введен временный запрет на работу в детских учреждениях взрослых, не имеющих прививок. В школы и детские сады также перестали пускать не прошедших вакцинацию детей.
В Москве самым "громким" из последних случаев выявления очага кори стало заражение 25 гастарбайтеров в хостеле "Тут как дома". Первым заболел один из приехавших из-за границы рабочих. И поскольку заражение корью происходит в 95-100% случаев контакта с больным, инфекция начала стремительно распространяться. Медики сделали прививки жильцам дома, где располагается хостел, и коллегам мигрантов, заодно проверили сотрудников хостела. Однако, по данным СМИ, даже в такой угрожающей ситуации нашлись люди, отказавшиеся от прививок по надуманным причинам. Одновременно в столице были закрыты на карантин две школы.
Следующий очаг был зафиксирован в самолёте Пермь - Москва. Ребенок из Прикамья мог заразить более 200 человек, всех их направили на экстренную вакцинацию. При этом управление Роспотребнадзора не смогло выявить очаг кори в Пермском крае. Тем не менее прививки были сделаны всем жильцам подъезда, в котором находился малыш.
В Екатеринбурге корью заболели десять человек, еще девять остаются под подозрением. Уральские врачи убеждают жителей региона как можно скорее обратиться за прививками. По оценкам Роспотребнадзора, только в областном центре иммунитета от кори не имеют 7,5 тысяч человек.
Во Владимирской области вспышка кори произошла в цыганском поселке. Там заболели 57 человек, большинство из которых — дети. Все заражённые ведут кочующий образ жизни. И постоянно находились в контакте с людьми, не имеющими прививок против опасной болезни.
Вахтовик из Ижевска завез корь на полуостров Ямал, там экстренная вакцинация потребовалась почти семи сотням работников Тазовского месторождения. Сам заболевший в итоге оказался в Новом Уренгое и там был госпитализирован.
В Крыму корью болеют 12 человек, почти половина из них — "привезли" болезнь с территории Украины. На полуострове ведут плановую вакцинацию населения.
Из Украины корь завезли и в Тверь, там после путешествия на каникулах заболела ученица начальных классов и на карантин отправили всю гимназию.
А на самой Украине ситуация настолько осложнилась, что от Петра Порошенко требуют экстренного созыва Совета по национальной безопасности с тем, чтобы он боролся не с надуманными российскими угрозами, а с опасностью, реально нависшей над страной.
Народные депутаты потребовали созыва СНБО после того, как и.о. министра здравоохранения Ульяна Супрун отказалась объявлять эпидемию кори, несмотря на 12 тысяч заболевших и смертельные случаи. Объясняя свою позицию, Супрун объяснила, что объявление эпидемии "не имеет никакого значения" и уже ничего не изменит.
Между тем инфекция проникла на территорию Донецкой Народной Республики. Там уже заболели 20 человек из трех населенных пунктов, половина из них — взрослые.
Неблагоприятная обстановка складывается и у других участков российских границ. В Грузии число заболевших корью превысило 700 человек, и болезнь продолжает стремительно распространяться. Также вспышки кори зафиксированы сразу в нескольких населенных пунктах на севере Казахстана.
Напомним, корь передается воздушно-капельным путём. При встрече с носителем вируса вероятность заболеть составляет 95-100%. Инфекция поднимается с восходящими потоками воздуха и легко распространяется по вентиляции. Заболевшие страдают от высокой температуры, навязчивого кашля и других симптомов, похожих на ОРВИ, затем появляются высыпания на коже и слизистых оболочках.
При несвоевременном и неверном лечении от кори можно умереть, особенно высок риск летального исхода у детей и людей с ослабленным иммунитетом. Единственным эффективным средством от кори являются прививки, причем во взрослом возрасте требуется ревакцинация.
"Те, кто сделал прививку более 25 лет назад, могут сдать кровь на антитела и посмотреть, что с иммунитетом к кори. Если титр низкий — лучше ревакцинироваться. А вообще, прививки назначают по календарю, а каждый сознательный гражданин имеет медкарту, где все это записывают, и проходит диспансеризации", - рассказала 360TV врач-инфекционист София Русанова.
По её словам, "такого ужаса" с корью, как сейчас, в России (а до этого — в СССР) не наблюдалось долгие годы. Врач винит во всем антипрививочные сообщества, которые распространяют заблуждения и тем самым подрывают коллективный иммунитет населения.
"Прививаться надо! Мало того, что на Украине никто не прививается, так и здесь капризничают. Есть прививки необязательные, но есть календарь обязательных прививок, и корь в него входит. А у нас каждый суслик — агроном", - настаивает Русанова.
| Медкарта для ребенка при поступлении в дошкольные учреждения форма / школу - форма 026/у (включая консультации педиатра и 8 узких специалистов, без анализов) | 6500 руб. |
| Медкарта для ребенка при поступлении в дошкольные учреждения форма / школу - форма 026/у (включая консультации педиатра и 8 узких специалистов, включая анализы) | 7900 руб. |
| Комплекс ЭКГ + УЗИ для оформления мед. документации при поступлении в школу и дошкольные учреждения (брюшная полость, щитовидка, малый таз, эхо сердца) | 6500 руб. |
Сроки оформления карты
Если у вас на руках есть результаты анализов (сроком давности не более 10 дней), то пройти осмотр всех необходимых специалистов и получить полностью оформленную карту, вы можете в день обращения.
Если ваш ребенок не сдавал анализы, вы можете сдать их в нашей клинике, тогда для получения карты потребуется два визита в клинику.
- При первом визите ребенок сдает анализы и проходит осмотр всех необходимых специалистов.
- При втором визите (уже без ребенка), не ранее, чем через день после сдачи анализов, вы можете забрать полностью оформленную карту в удобное для вас время в регистратуре по адресу ул. Школьная, д.11.
В случае, если в вашем учебном заведении требуется прохождение комплекса УЗИ, то исследование можно пройти в тот же день или в другое удобное для вас время.
Услуги, которые входят в оформление медкарты для детского сада / школы
| Наименование | КАРТА В ДЕТСКИЙ САД / ШКОЛУ (форма 026/У) | ||||
|---|---|---|---|---|---|
| Без анализов | С анализами | ||||
| Мальчик | Девочка | Мальчик | Девочка | ||
| Педиатр | + | + | + | + | |
| Гинеколог | - | + | - | + | |
| Уролог | + | - | + | - | |
| Стоматолог | + | + | + | + | |
| Логопед (по требованию организации) | + | + | + | + | |
| Дерматолог | + | + | + | + | |
| Хирург | + | + | + | + | |
| Ортопед | + | + | + | + | |
| Отоларинголог (ЛОР) | + | + | + | + | |
| Невролог | + | + | + | + | |
| Офтальмолог (окулист) | + | + | + | + | |
| Взятие крови из пальца | - | - | + | + | |
| Общий анализ крови + СОЭ с лейкоцитарной формулой | - | - | + | + | |
| Исследование на энтеробиоз | - | - | + | + | |
| Исследование кала на яйца гельминтов | - | - | + | + | |
| Общий анализ мочи | - | - | + | + | |
| Цена | 6 500 руб. | 7 900 руб. | |||
| Компекс ЭКГ + УЗИ для оформления мед.карты при поступлении в школу (дополнительно, по требованию) | Количество |
| УЗИ брюшной полости (печенью желчный пузырь, поджелудочная железа, желчные протоки, селезенка) | 1 |
| УЗИ щитовидной железы с допплеровским исследованием | 1 |
| УЗИ органов малого таза трансабдоминально | 1 |
| Эхокардиография | 1 |
| ЭКГ с врачебным анализом | 1 |
| ИТОГО (дополнительно к стоимости оформления медкарты) | 6 500 руб. |
Как оформляется детская медкарта в школу или детский сад? Что нужно взять с собой?
1 Для начала оформления медкарты необходимо позвонить по телефону медицинского центра и записаться на удобное для Вас время.
2 С собой нужно взять паспорт взрослого (родителя) и свидетельство о рождении ребенка. Это необходимо для заполнения медицинской документации в клинике.
3 Сведения о проведенных ранее профилактических прививках и реакциях Манту, если проводилась вакцинация. Если ребенок не привит, то на приеме в клинике Вы можете заполнить специальную форму отказа от вакцинации, которая вклеивается в карту. Подробнее Вам сможет объяснить врач при обращении в медицинский центр.
4 Желательно иметь на руках амбулаторную карту, любая медицинская документация, касающаяся здоровья ребенка приветствуется. Это улучшит качество медицинского обследования.
5 С собой в контейнерах нужно привезти кал и мочу ребенка для лабораторного анализа. Кровь из пальца на исследование и соскоб на энтеробиоз берется в клинике в процедурном кабинете. (Контейнеры для анализов можно получить заранее в медицинском центре бесплатно или приобрести их в аптеке.)
Оформление медкарты для детского сада / школы включает комплекс обследований согласно приказу Минздрава №241 от 2000 г.
- Прием врача-педиатра первичный/повторный,
- Прием детского врача-дерматолога первичный,
- Прием детского хирурга первичный,
- Прием детского ортопеда первичный,
- Прием отоларинголога (ЛОР) первичный,
- Прием офтальмолога (окулиста) первичный,
- Прием невролога (невропатолога) первичный,
- Прием детского врача-гинеколога / уролога первичный,
- Прием логопеда первичный (по требованию организации),
- Прием врача-стоматолога первичный.
Стоимость - 6 500 руб.
- Общий анализ крови + СОЭ с лейкоцитарной формулой (гемоглобин, гематокрит),
- Общий анализ мочи (приносите с собой),
- Исследование кала на яйца гельминтов (приносите с собой),
- Соскоб на энтеробиоз (забор материала в клинике).
Стоимость оформления карты включая стоимость анализов - 7 900 руб.
Комплекс ЭКГ + УЗИ для оформления мед. карты при поступлении в школу и дошкольные учреждения включает:
- УЗИ брюшной полости (печень, желчный пузырь, поджелудочная железа, желчные протоки, селезенка),
- УЗИ щитовидной железы с допплеровским исследованием,
- УЗИ органов малого таза трансабдоминально,
- Эхокардиография,
- ЭКГ с врачебным анализом.
Стоимость комплекса - 6 500 руб.
Если Вам необходимо оформить детскую медкарту, Вы всегда можете обратиться за помощью к нам и в кратчайшие сроки получить официальный документ. Отправьте заявку или позвоните по нашим телефонам, мы сразу же свяжемся с Вами.
Вызов врача на дом
Горячая линия (для обращений)
Подчищающая (дополнительная) иммунизации против кори на территории г. Москвы
Самое главное
С 1 апреля по 1 октября 2019 года в Москве проходит масштабная кампания по дополнительной вакцинации граждан против кори. Прививки могут сделать все, кто ранее не был привит от кори или не получил полный курс вакцинации.
Прививки взрослым и детям проводятся в медицинских организациях по месту прикрепления, а также в детских садах и школах.
Почему важно пройти вакцинацию против кори?
Корь – острое вирусное инфекционное заболевание, сопровождающееся лихорадкой, общей интоксикацией, сыпью, поражением конъюнктив и верхних отделов респираторного тракта. Человеческий организм чрезвычайно чувствителен к вирусу кори: при контакте с больными люди, не привитые и ранее не болевшие корью, заболевают в 100% случаев.
Распространение. Источником инфекции является больной человек, который выделяет вирус во внешнюю среду. Вирус кори распространяется воздушно-капельным путем. Может распространяться на значительные расстояния с током воздуха.
Осложнения. Самым тяжелым осложнением при кори является энцефалит, который в 10% случаев становится причиной летальных исходов.
Профилактика. Единственное эффективное средство профилактики кори – вакцинация, как среди детей, так и среди взрослых. Вакцинация создаёт надежный, длительный иммунитет.
Плановая иммунизация против кори проводится в рамках регионального календаря профилактических прививок:
- Детям – в возрасте 12 месяцев; ревакцинация – в возрасте 6 лет.
- Взрослым, не привитым и не болевшим ранее, - в возрасте до 35 лет.
- Лицам из групп риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы, лица, работающие вахтовым методом, сотрудники государственных контрольных органов в пунктах пропуска через гос. границу) – до 55 лет.
Дополнительная иммунизация 2019 года
Что нужно сделать, чтобы защититься от кори?
В настоящее время в Москве организована работа по проведению подчищающей иммунизации населения против кори. Цель прививочной кампании – скорейшая вакцинация лиц, не привитых ранее или не получивших полный курс вакцинации.
Чтобы защитить себя и своих детей от опасного инфекционного заболевания, обратитесь в медицинскую организацию по месту прикрепления. Прививки проводятся после обязательного осмотра врача.
Процедура по вакцинации займет у вас совсем немного времени и позволит защитить от кори.
Памятка для населения (приложение 9 к приказу ДЗМ № 218 от 30.03.2018)
Корь -вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью.
Период от контакта с больным корью и до проявления первых признаков болезни (инкубационный период) длится от 7 до 21 дней. В этот период больной становится источником заражения для окружающих.
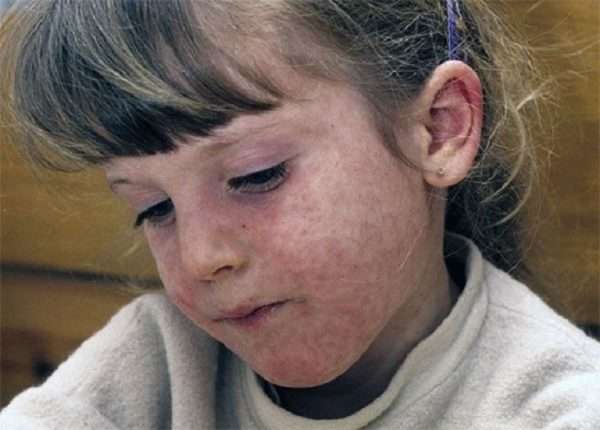
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 °С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита. Очень характерно для кори появление конъюнктивита, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем - появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4-й день заболевания появляется сыпь, которая выглядит как мелкие красные пятнышки различных размеров со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно ее появление за ушами) и распространяется по всему телу на протяжении 3-4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся несколько дней), которая исчезает в той же последовательности, как появлялась сыпь.
При заболевании корью могут возникать довольно серьезные осложнения: воспаление легких (пневмония), воспаление среднего уха (отит), энцефалит (воспаление мозга).
Единственной надежной защитой от этого заболевания является вакцинация против кори, которая включена в Национальный календарь профилактических прививок.
Лица (дети и взрослые) не привитые от кори, не болевшие и не имеющие сведений о прививках, в случаи возникновения заболевания в коллективе, (ДДУ, школа, ВУЗ и т.д.) в него не допускаются.
Сведения о вакцинации вносятся в сертификат профилактических прививок, который выдается пациенту.


Могут ли отказать в приеме в детский сад?
Конечно, к садику надо готовить малыша задолго да поступления, в идеале самого рождения. Если вы четко определились, когда малыш пойдет в садик, нужно будет знать, при каких заболеваниях или состояниях вам могут отказать. Прежде всего это все острые заболевания – как инфекционные, так и не инфекционные, заразные болезни глаз, кожи, волос, до того момента как ребенок полностью не выздоровеет и не окрепнет после болезни.
Не возьмут ребенка и при обострении у него имеющихся хронических болезней, если он недавно перенес карантинную инфекцию (корь, коклюш, свинку, ветрянку), пока не закончатся регламентированные сроки его карантина и изоляции.
Откажут в приеме в детский садик, если посевы кала, с носа или глотки выявляют носительство опасных возбудителей кишечных или респираторных инфекций (сальмонеллеза, дифтерии, стрептококка, патогенных стафиллококков и других).
Не возьмут малыша и в случае, если у него имеется злокачественное опухолевое заболевание крови или других органов, недостаточность кровообращения, туберкулез легких или другие его формы, есть эпилепсия с частыми припадками, имеются психические расстройства, тяжелые неврозы, и если есть эндокринные болезни, требующие особой диеты или терапии (например, диабет).
С чего начать оформление медицинской карты для детского сада?
Все малыши перед приемом в детский сад, не ранее чем за 2-3 месяца, проходят врачебную комиссию, которая состоит из участкового педиатра (или семейного доктора) и врачей-специалистов. Если вы проходили врачей ранее, например, в прошлом году, но садик не попали (не было мест или заболели, были другие причины), потребуется повторная консультация специалистов, так как здоровье ребенка очень хрупко, и изменения могут происходить очень быстро – буквально за пару месяцев.
После осмотра педиатром, необходима консультация:
1. Ортопеда. Этот доктор исследует скелет и связки ребенка, исключит нарушения осанки и плоскостопие, даст рекомендации, в случае отклонений, как не допустить в садике прогрессирования, например, сколиоза.
2. Хирурга. Доктор исключит грыжи, проблемы с яичками у мальчиков, болезни, при которых может требоваться операция.
3. ЛОР-врача. Доктор исключит очаги хронической инфекции на миндалинах (тонзиллит) и аденоидные разрастания, аллергический насморк и другие проблемы ушей, носа и глотки.
4. Окулиста – врач проверит остроту зрения, исключит проблемы с мышцами глаз (косоглазие).
5. Невролога. Врач проверит рефлексы, тонус мышц и работу нервной системы, оценит речевое и нервно-психическое развитие, исключит основные проблемы – неврозы, нарушения сна и адаптации.
6. Дерматолога – доктор, прежде всего, исключит заразные болезни кожи, ногтей и волос, исключит аллергию.
7. С трех лет требуется еще и логопед, он оценивает развитие и правильность речи.
8. Психолога, который выявит проблемы адаптации, трудности в общении и другие проблемы.
По решению вашего лечащего врача, возможно, список будет расширен – если у ребенка проблемы с почками, нужен будет еще уролог или нефролог, если есть проблемы с пищеварением – гастроэнтеролог, если есть антитела к каким-либо инфекциям – инфекционист. Также могут потребоваться кардиолог, эндокринолог и стоматолог.
Кроме того, ребенку обязательно дадут направление как минимум на четыре анализа – общие анализы крови и мочи, кал на яйца гельминтов и перианальный соскоб на них, кал на кишечную группу.
Специалисты на осмотре могут дополнить этот список необходимыми анализами и исследованиями, если посчитают, что есть проблемы – могут назначить УЗИ, рентген, какие-то специальные анализы.
Если вы делаете ребенку прививки, врач проверит наличие всех необходимых, а если каких-то не хватает, вакцинацию следует завершить минимум за 2-3 месяца (особенно если это капли от полиомиелита) до поступления в садик. Если по срокам вы не успеваете – тогда вакцинацию лучше отложить, прививки доделать уже после того, как ребенок адаптируется в садике. Еще раз повторю – никто не имеет права отказать вам в детском садике (если это РФ), если малыш не привит или привит не полностью.
После сдачи всех анализов и прохождения всех врачей вы с малышом вновь возвращаетесь к педиатру, который полностью оформляет карту для сада, подклеивает анализы, анализирует все рекомендации и делает заключение о состоянии здоровья ребенка. Он дает прогноз по адаптации малыша, выставляет группу здоровья ребенка, отмечает рекомендации для медработника детского садика, как наблюдать малыша.
Оформление медицинской карты в школу
В школу малыши обычно начинают ходить с 6 или 7 лет, это решают родители, но на момент поступления в школу шестилетке должно быть как минимум 6 лет и 6 месяцев. Раньше малышу не стоит идти в школу, ему рекомендованы занятия в группе детского сада или специальном развивающем центре, где проводят подготовку к школе. Перед поступлением дети проходят специальную психолого-медико-педагогическую комиссию, где оценивают не только их здоровье, но и социальные навыки и умения, и дают заключение, сможет ли уже малыш обучаться в школе, не тяжело ли ему будет.
Готовить ребенка к школе начинают примерно с трех лет, врачи проводят регулярные осмотры и оценку состояния здоровья, а педагоги и психологи развивают его знания и умения. Углубленный медицинский осмотр ребенок должен пройти в три, пять лет, за год до поступления в школу и непосредственно перед школой. Готовность к поступлению оценивают в начале года (январь-февраль того года, в котором пойдет учиться первоклашка), а затем примерно в мае-июне.
Подробный медицинский осмотр осуществляется теми же специалистами и примерно по тому же плану, что проводился перед поступлением в сад. Заполняется специальная карта для школы. Однако параллельно с обследованием ребенка проводится и анкетирование и подробная работа с родителями на предмет определения у ребенка проблем эмоционального и психологического плана – синдрома гиперактивности и дефицита внимания, неврозов, проблем общения.
Кто и как определяет готовность ребенка к школе?
Обычно определением готовности занимаются участковые врачи на основании всех собранных заключений о здоровье от специалистов и проведения тестирования. Для доктора разработаны определенные критерии, по которым он оценивает – это биологическая зрелость малыша, оценка психофизиологических критериев и уровень физического развития.
Существуют и тесты для определения готовности малыша к школе и обучению – ребенку предлагают нарисовать человечка, срисовать написанную фразу и группу точек (это тест Керна-Иерасека). Затем его просят вырезать из бумаги кружок диаметром 7 см, отводя на это задание 1 минуту. Кроме того, с малышом беседуют на разные темы, отмечая качество словаря и то, как ребенок произносит звуки и слова. Оценив эти три задания, врач должен дать заключение – готов к обучению (когда хорошо пройдены все тесты), условно готов (когда есть недочеты) и не готов (когда есть дефекты в произношении и тесты проедены не очень верно, а так же когда есть проблемы со здоровьем).
Группы здоровья школьников
Очень часто в карте ребенка встречаются записи – группа здоровья I (IIа или б, III, IV, V). Родителей интересует: что это?
Это шкала оценки здоровья и развития ребенка с учетом всех факторов риска, которые на него влияли ранее, влияют сейчас и прогнозируются на будущее.
Группу здоровья определяет участковый врач или медработник сада (школы) на основании шести четко установленных критериев. Первым оценивают наследственность ребенка – не было ли в роду передающихся из поколения в поколение болезней, предрасположенность малыша к ним. Врач подробно расспросит родителей о болезнях всех родственников, которых они помнят. На основании рассказа он составит генеалогическое древо, и на нем проследит – не наследуются ли какие-то болезни, и не рискует ли ребенок.
Важным для оценки будет то, как протекали беременность и роды, а затем и первый месяц жизни. Врач расспросит и запишет, от какой беременности малыш, болела ли мама, будучи беременной. Были ли осложнения, как протекали роды, как и чем ребенок болел в период новорожденности и после – все это важно для оценки.
Второй критерий оценки – это физическое развитее ребенка - то есть его рост, вес, окружность головы, груди и иногда еще некоторые параметры. Доктор взвесит, измерит малыша, сравнит его данные со специальными таблицами и оценит, соответствует ли его развитие возрасту, нет ли существенных отклонений.
Наряду с этим оценивается и третий критерий – нервно-психическое развитие, то есть что ребенок умеет делать, как развивается речь и общение. Есть специальные таблицы по месяцам и годам, отражающие основные навыки. Но небольшие отклонения в ту или иную сторону патологией однозначно считать нельзя, нужно оценивать весь комплекс навыков и срок отставания.
Затем оценивается поведение ребенка, как важный показатель его физического и психического развития (пятый критерий оценки). Тут учитывают – как ребенок спит, как ест, как общается с взрослыми и детьми, его темперамент, эмоциональность, наличие или отсутствие вредных привычек.
Последним критерием для оценки является наличие у ребенка хронических болезней или пороков развития, которые могут мешать его жизни и влиять на здоровье.
На основании оценки всех этих факторов врач установит группу:
К первой относятся абсолютно здоровые дети, которых, к сожалению, сейчас встречаются единицы. В своей практике таких детей я видела всего несколько.
Ко второй группе относят здоровых детей, но с некоторыми оговорками:
– группа А, это здоровые малыши, но у которых отмечаются факторы риска по первой и второй группе, то есть имеется неблагоприятная наследственность или беременность, роды.
– группа Б – это дети, у которых имеется риск хронических болезней, они часто болеют, имеют некоторые функциональные отклонения.
Остальные группы – это больные дети с хронической патологией, пороками развития в состоянии компенсации (III), субкомпенсации (IV) и декомпенсации (V). Таких детей педиатры ставят на диспансерный учет, разрабатывают для них меры оздоровления и наблюдают их более активно. В зависимости от конкретного заболевания и его тяжести, детям с III и IV группой здоровья могут рекомендовать снижение учебных нагрузок или домашнее обучение.
Читайте также: