Корь откуда она взялась

Роспотребнадзор готовит документы в ВОЗ, подтверждающие ликвидацию кори на территории России. "Проводимые в стране молекулярно-генетические исследования свидетельствуют об отсутствии циркуляции в последние годы эндемичного для России штамма кори D6. Данная ситуация позволила начать процедуру сертификации — документального подтверждения статуса субъектов РФ как территорий, свободных от кори D6".
Наши вспышки — завозные
Специалисты ведомства отмечают, что вакцинопрофилактика и эффективный эпидемиологический надзор за корью существенно повлияли на уровень заболеваемости и характер эпидемического процесса кори в России. "На большинстве территорий страны достигнут и удерживается на протяжении ряда лет показатель заболеваемости корью на уровне менее одного на миллион населения, соответствующий критерию элиминации кори, определенному ВОЗ ", — говорится в сообщении.
Осложнение эпидемической ситуации в 2010–2011 годах в некоторых субъектах РФ связано с завозными случаями кори из ряда стран Европейского и Азиатского регионов, где были зарегистрированы крупные вспышки кори. Всего, по данным ВОЗ, заболеваемость корью в 2011 году регистрировалась в 38 странах Европы и Азии, всего выявлено более 21 тысячи случаев.
Чем опасна корь
Корь — острое вирусное заболевание. Является одним из наиболее заразных заболеваний. Ребенок может заболеть корью, если он побывал в помещении, где за 2 часа до него был больной. Практически все контакты (98%) приводят к заболеванию. Передается воздушно-капельным путем. Передача через третье лицо или загрязненные предметы нетипична.
В отсутствии вакцинации корью переболевают практически все дети, обычно в раннем возрасте.
Дети первого года жизни обычно защищены трансплацентарным иммунитетом (если мать ранее болела корью или была вакцинирована против нее), который сохраняется у ребенка до возраста 1 года.
Вирус кори поражает только человека, он локализуется сначала на эпителии носоглотки и конъюнктиве. Размножаясь, вирус проникает в регионарные лимфатические узлы и кровь.
Инкубационный период начинается за 9 -11 дней до возникновения первых признаков болезни. Больной человек заразен за 2-4 дня до появления сыпи и остается таковым весь острый период.
Корь — тяжелое заболевание с высоким уровнем летальности. После заболевания развивается пожизненный иммунитет.
Осложнения кори
В 30% случаев корь приводит к осложнениям. Наиболее часто осложнения встречаются у детей младше 5 лет и лиц старше 20 летнего возраста.
Наиболее распространенные осложнения — пневмония, отит и другие бактериальные инфекции, а также слепота, поражения слуха, умственная отсталость. Больные корью особенно восприимчивы к стрептококковой инфекции. В одном случае на 1000-2000 заболеваний корью регистрируется энцефалит (обычно через 2-21 день после появления сыпи), часто начинаясь с подъема температуры, судорог и комы.
У одного на сотню тысяч переболевших корью развивается тяжелое хроническое заболевание — подострый склерозирующий панэнцефалит. Оно развивается через месяцы и годы после заболевания корью, вызывая интеллектуальную деградацию, судорожные припадки, двигательные нарушения; заканчивается заболевание обычно летально.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около 20%.
Для бедных стран корь — настоящее бедствие
Вирулентное действие вируса усиливается плохими социально-экономическими условиями жизни.
В мире корь занимает первое место по смертности, особенно высока смертность в развивающихся странах. Смерть от кори в индустриально развитых странах — 1-2 на 1000 случаев заболевания, а развивающихся она может достигать 10%. Всего по данным ВОЗ в 1995 году было зарегистрировано 2 млн. смертей от кори.
Вирус кори (как и многие другие вирусы) предпочитает для размножения нервную ткань. Вирусный менингоэнцефалит (воспаление мозга и мозговой оболочки) является еще одной печальной "визитной карточкой" кори. По оценкам ВОЗ, каждые 15 секунд в мире от коревого энцефалита погибает 1 ребенок, в год погибает более 2 миллионов детей. Летальность при поражении мозга достигает 40%. Другими осложнениями являются стоматиты (воспаление слизистой оболочки рта), пневмонии (воспаление легких).
Вакцинация против кори
Вакцинацию против кори проводят не болевшим корью детям в возрасте 12-15 месяцев. Вторая прививка вводится в возрасте 6 лет (перед школой). Использование второй дозы вакцины позволяет защитить детей, которые не были вакцинированы (коллективный иммунитет), а также тех, кто не выработал иммунитет после первой дозы. В календаре России вакцина против кори вводится одновременно с вакцинами против паротита, краснухи и гепатита В.
Эффективность прививки
При правильной вакцинации иммунитет вырабатывается у 95% вакцинированных в возрасте 12 месяцев и у 98% вакцинированных в возрасте 15 месяцев на 21-28 день после прививки. Иммунитет держится более 25 лет, лишь у очень небольшого числа вакцинированных он может угасать.
Побочные реакции
Коревая вакцина мало реактогенна. У большинства детей вакцинация не сопровождается какими-то ни было реакциями. Однако в некоторых случаях (вероятность 5-15%) могут наблюдаться следующие реакции (в период с 5 по 15 день после прививки):
— повышение температуры тела (как правило не выше 39 С);
— катаральные явления (кашель, конъюнктивит, насморк);
— не обильная бледно-розовая кореподобная сыпь (у 5% детей);
— у детей, склонных к аллергическим реакциям, может быть сыпь в первые часы после введения вакцины.
Вакцинальные реакции обычно проходят в течение 2-3 дней.
Вне зависимости от выраженности реакции ребенок не заразен для окружающих.
Поствакцинальные осложнения
Аллергические реакции. У детей с аллергией может возникнуть сыпь, крапивница, отек Квинке и т. п. Крайне редко могут наблюдаться реакции анафилатического шока (на неомицин и белок куриного яйца)
Судороги. При развитии температурной реакции на прививку у предрасположенных детей могут развиться фебрильные судороги, обычно продолжительностью 1-2 мин. Обычно эти судороги проходят без последствий. Для профилактики этого осложнения, детям со склонностью к судорогам врач обычно назначает парацетамол с 5-го дня после прививки.
Противопоказания к вакцинации
1. Сильные реакции или осложнение на предыдущую дозу вакцины.
2. Если ребенок получал препараты крови (в т. ч. иммуноглобулины, плазму крови), то вакцинация проводится не ранее, чем через 3 месяца после введения препаратов крови.
3. Анафилактические или анафилактоидные реакции на аминогликозиды (в том числе, неомицин — в каждой дозе жидкой вакцины содержится около 25 мкг этого препарата).
4. Наличие анафилактических или анафилактоидных реакций на яйца в анамнезе. Реакция на белок куриного яйца является противопоказанием для применения импортных вакцин (так как они готовятся с использованием куриных эмбринов), однако в этом случае можно сделать прививку российской. И наоборот, в случае реакции на перепелиные яйца, прививку лучше сделать импортной вакциной.
5. Любое острое заболевание или обострение хронического заболевания. Однако в особых случаях (контакт с коревым больным и пр.) прививку можно делать детям с нетяжелыми формами респираторных и др. заболеваний (ОРЗ, диарея и т. п.) даже при наличии субфебрильной температуры.
6. Беременность в связи с теоретическим риском для плода.
Экстренная профилактика
Предпочтительно введение вакцины против кори в первые 3 дня от момента контакта с больным, которое проводится не болевшим корью и не привитым детям старше 12 месяцев, подросткам и взрослым. У детей в возрасте 3-12 месяцев также возможна экстренная профилактика в виде вакцинации.
Альтернативой вакцинации является введение 1 или 2-х доз (в зависимости от состояния здоровья и времени, прошедшего от момента контакта) иммуноглобулина человека нормального. Используется для детей в возрасте до одного года, больных с иммунодефицитом и беременных женщин. Эта форма профилактики наиболее эффективна при введении до 4-го дня от момента контакта.
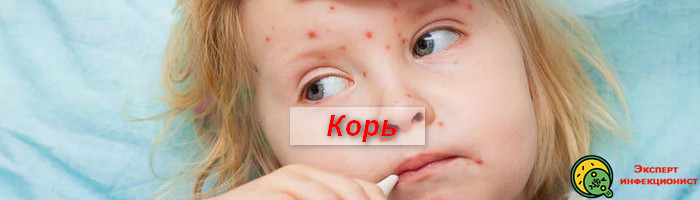
Корь – это высокозаразная вирусная инфекция, с преимущественно воздушно-капельной передачей возбудителя. Вероятность заболеть корью высокая, даже при коротком контакте с больным.
До введения плановой вакцинации против кори, максимальная заболеваемость наблюдалась у пациентов младше шестнадцати лет. При этом, корь у детей до двух лет жизни часто заканчивалась летально.
В связи с этим, долгое время корь имела более “стрессовое” название “детский мор (чума)”.
Внимание! По данным ВОЗ за 2018 год из 10 миллионов заболевших корью умерли 140 тысяч.(информация ВОЗ от 5 декабря 2019 года)
Основные жертвы заболевания – дети до 5 лет, которые не прошли вакцинацию. То есть самая беззащитная часть населения. Генеральный директор ВОЗ Тедрос Аданом Гебреисус особо подчеркнул, что корь относится к особо контролируемым заболеваниям. Тем не менее по его словам в 2019 году ситуация стала еще хуже. Количество случаев заражения увеличилось почти в 3 раза по сравнению с 2018 годом.
Подчеркнем – пробел в вакцинации.
Что такое корь
Корь – это острое антропонозное (основным носителем вируса является пациент с корью) вирусное заболевание, сопровождающееся появлением интоксикационно-лихорадочной симптоматики, поражения ВДП (верхние дыхательные пути), а также появление специфической сыпи на слизистых ротовой полости и коже.
Корь относится к классическим ДКИ (детские капельные инфекции), поэтому у взрослых заболевание регистрируется реже. Однако у пациентов старшего возраста корь протекает тяжелее и чаще сопровождается развитием тяжелых осложнений.
Корь после прививки регистрируется у семидесяти процентов вакцинированных людей. Это обусловлено тем, что прививка от кори поддерживает напряженный иммунитет в течение десяти-пятнадцати лет, в дальнейшем происходит значительное снижение противокоревого иммунитета.
Поэтому максимальное количество заболевших корью (из числа вакцинированных) наблюдается среди школьников старших классов, студентов, новобранцев в армии и т.д.
В связи с этим, многие родители выясняют для чего вообще нужна прививка от кори детям?
Код кори по МКБ10 – В05. Дополнительно, после основного указывается уточняющий код:
- 0 – для кори, осложненной энцефалитами (В05.0);
- 1- для кори, осложненной менингитами;
- 2- для заболевания, осложненного пневмонией;
- 3- для кори, сопровождающейся развитием отита;
- 4- для кори с развитием кишечных осложнений;
- 8- для заболевания, сопровождающегося развитием других уточненных осложнений (коревой кератит);
- 9- для неосложненной кори.
Возбудитель кори относится к семействам парамиксовирусов. В окружающей среде коревые вирусы быстро разрушаются, поэтому заражение происходит непосредственно при контакте с инфицированным человеком (вирусы содержатся в слюне, мокроте и т.д.).
При низкой температуре возбудитель дольше способен сохраняться окружающей среде.
Вирус кори способен распространяться на большие расстояния. С потоком воздуха пылевые частицы, содержащие вирус, могут перемещаться в соседние комнаты, на лестничные площадки и .т.д.

У непривитых и не переболевших корью высокий уровень восприимчивости к вирусу сохраняется всю жизнь. Такие пациенты могут заболеть корью после мимолетного контакта с больными в любом возрасте.
Максимальная заболеваемость корью регистрируется зимой и весной, минимальная –осенью.
После перенесенной кори происходит формирование стойкой, пожизненной иммунной устойчивости.
Период инкубации для вирусов кори составляет от 9-ти до 17-ти суток.
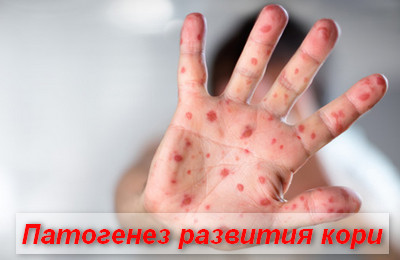
Входными воротами для инфекции являются слизистые, выстилающие респираторный тракт. Размножение клеток происходит в клетках дыхательного эпителия и регионарных лимфоузлов.
После третьего дня инкуб.периода начинается 1-я волна вирусемии (выход коревых вирусов в кровь). На данном этапе, в кровь проникает малое количество вирусов кори, поэтому они могут быть нейтрализованы специфическими иммуноглобулинами (проведение постконтактной профилактики).
В дальнейшем, количество вируса в тканях возрастает и в 1-е сутки появления высыпаний отмечается массивное выделение возбудителя в кровь.
Вирус кори отличается высокой тропностью к тканям кожного эпителия, глазных конъюнктив, слизистой выстилающей ротовую полость и дыхательный тракт.
При тяжелом течении кори, возможен занос вируса в ткани ГМ (головной мозг) с развитием коревых энцефалитов или подострых склерозирующих панэнцефалитов.
Также для кори характерно развитие временного вторичного иммунодефицита, приводящего к появлению частых бактериальных инфекций. Вторичный иммунодефицит может сохраняться в течение нескольких месяцев, после перенесенной инфекции.
Классификация кори
Болезнь может протекать в типичных и атипичных формах (в митигированной, абортивной, стертой, бессимптомной, гипертоксической, геморрагической формах болезни). Корь с типичным течением разделяется по периодам.
- инкубации вируса (длительностью от 7-ми до 19-ти суток);
- катаральных проявлений (длится от трех до четырех дней);
- подсыпания (сыпь при кори возникает к 4-му дню болезни, подсыпания продолжаются три-четыре дня);
- остаточной пигментации (гиперпигментация на месте высыпаний и шелушений сохраняется в течение семи-четырнадцати суток).
По наличию осложнений выделяют гладкое (неосложненное) и осложненное течение инфекционного процесса.
Корь – симптомы у детей
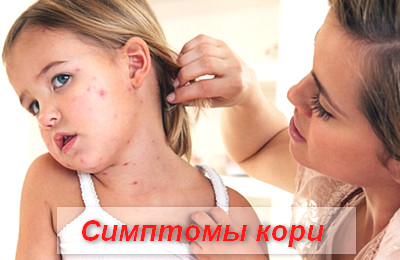
В периоде катаральных проявлений симптомы кори схожи с симптомами ОРВИ или гриппа.
Пациенты предъявляют жалобы на появление выраженной слабости, вялости, апатичности, адинамии, сонливости, тошноты, отсутствие аппетита, высокую температуру, озноб, мышечные и суставные боли, боли в глазах, гиперемию конъюнктивы, слезотечение, заложенность носа, чихание, кашель.
Кашель при кори сухой, иногда лающий.
При тяжелом течении кори возможно развитие стеноза и отека гортани.
На фоне интоксикационной симптоматики характерно снижение АД (артериальное давление), приглушенность сердечных тонов, тахикардия, появление аритмии.
На электрокардиографии регистрируются признаки миокардиодистрофических изменений.
Со стороны почек возможно развитие вторичной нефропатии, проявляющейся появлением белка и цилиндров в моче, уменьшением объема мочеиспусканий.
Поражение глаз проявляется симптомами коревого конъюнктивита. Характерно появление:
- светобоязни;
- болей в глазах;
- гнойных выделений из глаз;
- отечности век;
- сухости в глазах;
- слезотечения;
- гиперемии конъюнктивы.
Сыпь при кори носит папулезно-пятнистый характер. Высыпания не зудят.
Элементы сыпи (мелкие папулы, окруженные венчиком воспалительной гиперемии) носят сливной характер. Участки густой сыпи чередуются с участками нормальной кожи.
При массивных высыпаниях могут появляться мелкие кровоизлияния на кожных покровах.
Также характерно появление одутловатости, отечности лица. Губы сухие, иногда на них могут отмечаться трещины и корочки.
Состояние пациентов во время сыпи наиболее тяжелое. Отмечается сильная слабость, вялость, лихорадка.
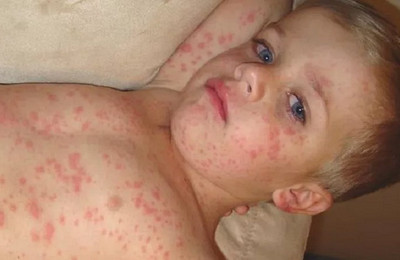
Состояние пациента нормализуется в период исчезновения сыпи и появления гиперпигментации. Высыпания исчезают в том же порядке, что и возникали (сверху вниз).
На их месте остаются гиперпигментированные пятна, обусловленные скоплением гемосидерина.
Появление пигментации обычно отмечается на третьи сутки от момента появления высыпаний. В некоторых случаях, пигментационные пятна могут сопровождаться появлением шелушений.
В некоторых случаях отмечается развитие гемоколитов и гематурии.
У пациентов с рудиментарными формами кори наблюдается смазанная, стертая симптоматика. В некоторых случаях высыпания могут носить единичный характер или полностью отсутствовать. При стертых формах заболевания, на первый план выходят катаральные проявления заболевания.
При бессимптомной кори симптоматика болезни может полностью отсутствовать.
Митигированная корь у взрослых и детей отмечается в случае, когда пациенту во время инкуб.периода вируса кори вводят специфические иммуноглобулины. В указанном случае, инкуб.период может продлеваться до 21-го дня, а симптомы болезни будут стертыми.
Интоксикационная симптоматика выражена слабо, высыпания необильные. Следует отметить, что у пациентов с митигированной корью нарушается этапность появления сыпи, специфической для данного заболевания.
Основные симптомы кори у взрослых не отличаются от симптомов заболевания у детей.
Однако, у взрослых пациентов чаще развиваются осложнения бактериального характера, тяжелые неврологические и сердечно-сосудистые осложнения, поражается кишечник, желчевыводящая система и т.д.
Осложнения кори
Осложнения данного заболевания могут развиться в любом периоде инфекционного процесса. Они могут носить специфический и неспецифический характер.
Осложнения кори могут проявляться в виде:
- энцефалитов;
- кератит (в тяжелых случаях коревой кератит может привести к полной слепоте);
- гастроэнтеритов;
- гепатитов;
- аппендицитов;
- колитов;
- мезаденитов;
- лимфаденитов;
- отитов;
- мастоидитов;
- синуситов;
- менингитов;
- ларингитов;
- пиелонефритов;
- пиелитов;
- пиодермий;
- абсцессов;
- флегмон;
- пневмоний (основной причиной смертности от кори среди детей до двух лет является развитие гигантоклеточной интерстициальной пневмонии);
- миокардитов и т.д.

Крайне редким осложнением кори может быть артрит (чаще всего, регистрируется у взрослых).
Симптомами развития коревого энцефалита (у взрослых данное осложнение регистрируют намного чаще, чем у детей) является появление повторной лихорадки, прогрессированием интоксикационной симптоматики, появление тремора конечностей, судорожного синдрома, амимичности лица, нистагма, обмороков, паралича конечностей и т.д.
У пациентов со слабым иммунитетом, иммунодефицитными состояниями или сопутствующими тяжелыми соматическими патологиями, прогрессирование энцефалита приводит к летальному исходу в течение полугода после начала заболевания.
Симптомы болезни развиваются через несколько лет после перенесенной кори. В течение нескольких месяцев развивается деменция и наступает летальный исход.
Анализ на корь
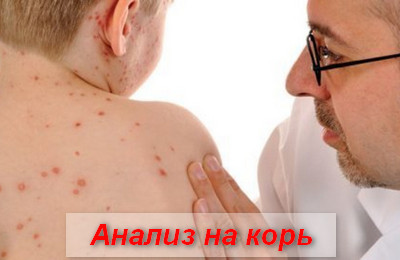
Диагностика заболевания основывается на данных об эпидемической ситуации (корь преимущественно протекает в виде вспышек), анамнеза болезни (контакт с больным корью) и клинической симптоматике (конъюнктивит, катаральная симптоматика, этапно появляющиеся специфические высыпания и т.д.).
Дополнительно проводится общий анализ крови и мочи, реакция пассивной гемагглютинации (РПГА), реакция связывания комплемента (РСК) и иммуноферментный анализ (ИФА).
Наиболее чувствительным анализом является определение коревых IgМ методом ИФА.
При подозрении на развитие коревых энцефалитов выполняют спинномозговую пункцию.
Также, по показаниям, рекомендовано проведение электрокардиографии, рентгенографии органов грудной клетки, осмотра у ЛОР-врача и т.д.
Корь – лечение
При нетяжелом течении заболевания пациенты могут лечиться дома. Обязательной госпитализации 
подлежат:
- пациенты с иммунодефицитами и тяжелыми сопутствующими патологиями;
- осложненной корью;
- тяжелым и среднетяжелым течением заболевания;
- женщины, вынашивающие ребенка;
- малыши до двух лет.
На время периода лихорадки пациенту показан постельный режим. Питание должно быть щадящим и легкоусвояемым, но при этом обогащенным витаминами.
Этиотропного (специфического) лечения кори не разработано.
Пациентам показаны полоскания ротовой полости и горла растворами ромашки, коры дуба, аира, шалфея, календулы, нитрофурала.
Для лечения коревого конъюнктивита показаны капли с сульфацетамидом.
Дополнительно назначаются противокашлевые препараты (при навязчивом кашле), НПВП (парацетамол, нимесулид и т.д.), антигистаминные (по показаниям).
По показаниям, может быть дополнительно назначено физиотерапевтическое лечение (массаж, дыхательная гимнастика, ингаляции и т.д.).
Профилактика кори заключается в:
- проведении плановой вакцинации (корь относится к числу контролируемых инфекций, против которых разработана вакцина);
- ограничении контактов с больным;
- введении специфических иммуноглобулинов (после контакта с больным).
Вакцина от кори вводится комплексно в составе КПК (корь, паротит, краснуха).
Чаще всего используется бельгийская вакцина Приорикс.
Также может использоваться французская противокоревая вакцина Рувакс или российская противокоревая вакцина.
Перед введением вакцины ребенок должен быть осмотрен педиатром на предмет наличия противопоказаний к вакцинации (как временных, так и абсолютных).

Санврачи запретили детям и педагогам посещать школы, больницы и детские сады без прививок от кори. Кроме того, в Екатеринбурге запрещены все массовые мероприятия в закрытых помещениях из-за угрозы распространения инфекционного вирусного заболевания. Специалисты подсчитали, что в городе не привиты 7,5 тыс. человек.
Чем опасна корь
Корь — это острое инфекционное вирусное заболевание, которое характеризуется высокой температурой, общей интоксикацией, воспалением слизистых оболочек полости рта и верхних дыхательных путей, конъюнктивитом и характерной пятнисто-папулезной сыпью кожных покровов. Корь до сих пор остается одной из основных причин смерти детей раннего возраста. При кори возможны осложнения, связанные с работой центральной нервной системы, дыхательной системы и желудочно-кишечного тракта. Это отит, бронхит, пневмония, энцефалит и др.
По оценкам ВОЗ, в 2017 году в мире от кори умерли 110 тыс. человек, большинство из которых — дети в возрасте до пяти лет. Болезнь относится к чрезвычайно заразным. К вирусу кори восприимчивы все люди, не болевшие и не привитые от кори.
Симптомы
Инкубационный период заболевания 8—14 дней. Заболевание начинается остро, с повышения температуры до 38–40 градусов и сопровождается сухим кашлем, насморком, чиханием, головной болью, отеками. Поэтому на первой стадии очень часто корь путают с ОРВИ и лечат неправильно. На второй день болезни на слизистой щек появляются мелкие белесые пятнышки, окруженные узкой красной каймой. На четвертый-пятый день на теле появляется корневая сыпь (экзантема). Впоследствии сыпь темнеет и шелушится, а температура нормализуется.
Способы распространения
Корь распространяется воздушно-капельным путем, поэтому болезнь очень заразна и быстро передается от человека к человеку. Именно поэтому санврачи обходят весь многоквартирный дом в поисках непривитых людей, даже если в высотке заболел всего один человек. Больной корью опасен для окружающих с последних дней инкубационного периода до четвертого дня высыпаний.
Откуда корь взялась в Екатеринбурге
В Роспотребнадзоре говорят, что ранее, когда не существовало прививок, корь была одной из самых массовых инфекций: в регионе каждый год регистрировали до 80 тыс. случаев заболевания. Однако потом, когда прививаться стало обязательным, врачи фиксировали максимум четыре случая в год.

Корь вернулась в Екатеринбург в 2016 году. Тогда заболевание подхватили 76 человек. До 2016 года в области несколько лет не регистрировали ни одного случая кори. Возникла иллюзия полной победы над болезнью, из-за чего екатеринбуржцы стали чаще отказываться от прививок.
В Свердловской области по итогам 2016 г. заболеваемость корью оказалась в два раза выше среднероссийского. В 2015 г. этот показатель был одним из самых низких по стране.
Санврачи говорят, что в 2019 году три случая кори в Екатеринбурге зарегистрированы как среди тех, кто не выезжал за пределы Екатеринбурга, так и у прибывшего из дальнего зарубежья ребенка.

В 2019 году снова есть риск того, что корь продолжит распространяться по всей Европе и России. Так на Украине, по данным Минздрава, с начала года заболели корью 8,5 тыс. человек, а от осложнений уже умерли пять человек.
Роспотребнадзор предупредил россиян об ухудшении ситуации с корью в Грузии и на Украине, а также в ряде европейских стран.
Как не заразиться и чем лечиться, если заболел
Препаратов для специфического лечения кори не разработано. Тем не менее при появлении первых симптомов нужно вызывать врача на дом. В легких случаях лечение кори проводится на дому. С помощью препаратов можно облегчить течение болезни и бороться с отдельными симптомами — насморком, зудом, температурой и т. д. При развитии осложнений пациента госпитализируют.
Медики утверждают: единственный действенный способ борьбы с заболеванием — прививки. Большинство случаев кори наблюдается с декабря по май, поэтому лучше успевать сделать прививку до начала зимы.
Согласно действующему Национальному календарю профилактических прививок, плановая вакцинация против кори проводится дважды: в 12 месяцев и в 6 лет, перед поступлением в школу. Кроме того, сделать прививку должны и взрослые до 35 лет, в случае если они не были привиты ранее или потеряли сертификат, а также если не болели корью.
Сделать прививку можно в поликлиниках, это бесплатно. Правда не всегда на практике это оказывается просто. Свердловский Роспотребнадзор ранее жаловался, что из-за недостатка финансирования план вакцинации не выполняется. А корреспондент 66.RU подробно описал, через что нужно пройти, чтобы поставить заветную прививку.

Если вы не знаете, проходили ли эту процедуру в детстве, нужно сдать кровь для определения уровня защитных антител. То же самое лучше сделать, если вы уже переболели корью. Обращаться в прививочный кабинет лучше уже с результатами этого анализа.
В последней сводке Роспотребнадзор сообщает, что корь добралась до 47 из 53 стран европейского региона. Заразились 82 596 человек, 72 умерли (это последние данные, известные на сегодня - за период с января по декабрь 2018 г.). Тяжелее всего ситуация на Украине , в Грузии , а также в Сербии , Черногории , Греции , Румынии . Крупные вспышки зарегистрированы и в таких благополучных по части здравоохранения странах, как Франция , Италия , Германия , Израиль .
В России в последнее время увеличилось число завозов кори из-за границы, говорят эпидемиологи. Пока, по официальным данным, показатели заболеваемости ниже, чем в большинстве других стран европейского региона. Однако практикующие врачи-инфекционисты советуют не расслабляться тем, у кого снижена защита от кори.
1. Чем опасна корь?
Вирус начинает с поражения дыхательных путей (легких), потом дает осложнения - примерно в 40 - 50% случаев.
Чаще всего осложнения развиваются у маленьких детей, а среди взрослых - у курильщиков, больных сердечно-сосудистыми и неврологическими заболеваниями.

Начало кори похоже на тяжелую простуду Фото: Юлия ПЫХАЛОВА
2. Насколько велик риск заразиться для россиян?
Чаще инфекцию подхватывают:
- люди старшего возраста (60+),
- больные сахарным диабетом, сердечно-сосудистыми и другими хроническими заболеваниями,
- люди, которые регулярно недосыпают (спят меньше 7 - 8 часов в сутки),
- сладкоежки - избыток сахара в организме вредит иммунным клеткам (напомним, Всемирная организация здравоохранения рекомендует съедать максимум 25 граммов, или 6 чайных ложек сахара в сутки, включая сахар во всех блюдах и продуктах).

Избыток сахара в организме вредит иммунным клеткам Фото: Евгения ГУСЕВА
3. Как уберечься?
Единственный способ защиты от кори - прививка, в один голос говорят врачи. Среди тех, кто заболел, более 90% не были привиты, сообщает Роспотребнадзор.
Детям согласно Национальному календарю профилактических прививок в нашей стране прививку от кори положено делать в первый год жизни и в 6 лет (ревакцинация).
- Исходя из Приказа Минздрава РФ от 21.03.2014 № 125н, взрослым гражданам вакцинация против кори проводится в возрасте от 18 до 35 лет в случае, если человек до этого возраста не прививался, прививался лишь однократно либо не имеет сведений о прививках и при этом не болел ранее корью. При таких условиях прививка будет бесплатной. Причем, даже не требуется полис ОМС (поскольку вакцинацию государство оплачивает из средств федерального бюджета, а не через систему ОМС). Достаточно обратиться в поликлинику по месту жительства к своему лечащему врачу (участковому терапевту). Он выдаст направление на прививку в процедурный кабинет.
В возрасте от 36 до 55 лет бесплатная вакцинация полагается в таких случаях: а) был контакт с больным корью; б) лицо входит в группу риска в силу своей профессии: работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной, социальной сферы. Вакцинация требуется и гарантируется, если эти лица ранее не болели корью, не привиты, привиты лишь однократно или не имеют сведений о прививках против кори.
В остальных случаях те, кому больше 35-ти, могут пройти вакцинацию по собственному желанию, оплатив её за счет личных средств.
4. Сдавать ли анализы перед прививкой?
В Интернете можно встретить совет: взрослым перед принятием решения - делать ли прививку - нужно сдать анализ на состояние (напряженность) иммунитета против кори: наличие антител IgG к вирусу кори. За свой счет это обойдется от 700 до 1000 рублей. Нельзя ли сдать кровь в районной поликлинике бесплатно?
- Перед направлением на вакцинацию лечащий врач обязан провести осмотр и опрос пациента, в том числе для выявления показаний и противопоказаний, - поясняет эксперт ВСС Алексей Данилов. - Предварительное определение уровня антител в обязательный список не входит.

К сожалению, лекарств с доказанным эффектом против вируса кори сегодня нет Фото: Евгения ГУСЕВА
НА ЗАМЕТКУ
5. Как распознают и лечат корь?
Начало кори похоже на тяжелую простуду (ОРВИ). Температура часто подскакивает до 38 - 40 градусов. Появляется кашель, закладывает нос, слезятся глаза. На 4 - 5 день появляется сыпь.
- К сожалению, лекарств с доказанным эффектом против вируса кори сегодня нет, - говорит врач Евгений Тимаков. - Применяются симптоматические средства: чтобы снизить жар, уменьшить боль, отек слизистых. Взрослым, как правило, назначают антибиотики для борьбы с опасными осложнениями. В целом рекомендуется постельный режим и побольше пить.
Читайте также:


