Краснуха и герпес одно и тоже
Краснуха. Наибольшую опасность для эмбриона представляет вирус краснухи. Риск заражения краснухой существует при отсутствии в крови женщины антител к антигену вируса.
При заболевании краснухой в первые 2 мес беременности вероятность инфицирования эмбриона достигает 80%, а возникновения уродств — 25%. Поражение эмбриона вирусом может закончиться его гибелью (эмбриотоксический эффект) или возникновением врожденных пороков сердца, глухоты, катаракты, микроофтальмии, хориоретинита и микроцефалии. Инфицирование плода в более поздние сроки может сопровождаться появлением у новорожденного типичных кожных высыпаний.
Высокий риск возникновения эмбриопатий при заболевании краснухой или контакте с больным краснухой в первые 3 мес беременности требует ее прерывания.
По рекомендации ВОЗ женщинам детородного возраста вне беременности исследуют кровь на антитела к вирусу краснухи. Оптимальной мерой профилактики считается иммунизация вакциной краснухи девочек и женщин детородного возраста, не имеющих антител к вирусу краснухи.
Цитомегаловирус является наиболее распространенным вирусом, передающимся плоду во внутриутробном периоде.
При цитомегалии отмечается высокий риск прерывания беременности, самопроизвольного выкидыша, неразвивающейся беременности, преждевременных родов, антенатальной гибели плода, аномалий развития, многоводия. Ультразвуковыми маркерами инфицирования плода могут быть микроцефалия, кальцификаты в головном мозге, вентрикуломегалия, гиперэхогенность кишечника. В I и II триместрах беременности вероятность инфицирования эмбриона/плода наименьшая, к концу беременности она достигает 40%.
Выделение цитомегаловируса у беременной не означает острого заболевания. Часто формируется бессимптомное вирусоносительство или субклиническая хроническая инфекция. У серопозитивных беременных возможны обострение и реактивация процесса с развитием внутриутробной инфекции. Наивысший риск внутриутробного поражения плода связан с первичной цитомегаловирусной инфекцией, которая возникает у 1—4% беременных. При хронической или латентной инфекции у беременных показано сероиммунологическое обследование 1 раз в 1,5— 2 мес.
Лечение во время беременности заключается в проведении курсов пассивной иммунизации противоцитомегаловирусным иммуноглобулином (во 2-й половине беременности). По показаниям назначают специфический противовирусный препарат (ацикловир), а также виферон, который оказывает иммуномодулирующее и антиоксидантное действие.
Вопрос о прерывании беременности решается индивидуально в зависимости от выявленной у плода патологии.
Ранними проявлениями у новорожденного являются желтуха, гепато-, спленомегалия, геморрагический синдром. У новорожденных с врожденной цитомегаловирусной инфекцией вирус обнаруживают в моче, слюне, спинномозговой жидкости. Летальность при врожденной цитомегаловирусной инфекции достигает 20—30%; у 90% выживших детей отмечаются поздние осложнения в виде потери слуха, задержки умственного и физического развития, хориоретинита, атрофии зрительного нерва, нарушение роста зубов и т.д.
Эффективной специфической противовирусной терапии у детей, как и у взрослых, не существует. Для снижения виремии рекомендуют специфический антицитомегаловирусный иммуноглобулин.
Вирус простого герпеса. Инфицирование плода происходит восходящим (из шейки матки) и трансплацентарным (гематогенным) путем. Инфекционные поражения плаценты и плода, формирование врожденных пороков развития, антенатальная гибель плода при герпетической инфекции возможны в любом сроке гестации. Интранатально при хроническом герпесе инфицируются 0,5—1% плодов; при остром генитальном герпесе и обострении хронического риск инфицирования плода в родах достигает 40%. Возможно и постнатальное поражение новорожденных при герпетических проявлениях у матери.
При первичном инфицировании женщины в ранние сроки беременности необходимо ставить вопрос о ее прерывании. При возникновении заболевания в более поздние сроки или при инфицировании до беременности проводят динамический ультразвуковой контроль развития и состояния плода. Курсовая терапия, включает в себя противовирусные препараты (во 2-й половине беременности) (ацикловир) и иммуномодуляторы. Проведение противовирусной терапии в I триместре беременности нежелательно.
Метод родоразрешения при герпетической инфекции зависит от наличия или отсутствия поражения половых органов к моменту родов. При герпетическом поражении половых органов в конце беременности рекомендуется родоразрешение путем кесарева сечения.
У новорожденных возможны локализованные герпетические поражения кожи или глаз (офтальмогерпес). Диссеминированный процесс может проявляться признаками сепсиса. Везикулярные элементы на слизистых оболочках и коже являются важным диагностическим критерием заболевания. Для диагностики исследуют содержимое везикул. При всех клинических формах неонатальной герпетической инфекции назначают ацикловир и иммуномодуляторы.
Авторы: Г.М. Савельева, Р.И. Шалина, Л.Г. Сичинава, О.Б. Панина, М.А. Курцер
Ветрянка и краснуха — распространенные инфекционные болезни, которые чаще всего встречаются у детей.

Что такое ветрянка и краснуха
Краснухой называют эпидемическую вирусную инфекцию. Длительность инкубационного периода составляет от 14 до 25 дней. Вирус краснухи передается воздушно-капельным путем.
Высыпания на коже являются первым признаком, по которому можно определить наличие инфекции у ребенка.
Сыпь при краснухе сначала появляется на лице, а затем распространяется по всему телу. Длительность периода высыпаний составляет около 3 дней.
Существуют и другие симптомы, которые возникают с 1 по 5 день после появления сыпи:
- умеренная лихорадка;
- головная боль;
- покраснение слизистых оболочек глаза;
- общий дискомфорт;
- увеличение лимфатических узлов;
- потеря аппетита;
- боязнь света;
- насморк.
У взрослых заболевание часто проходит в легкой форме и характеризуется умеренной лихорадкой, болью в горле и высыпаниями.
У всех переболевших формируется стойкий иммунитет.
Болезнь представляет опасность для беременной женщины и плода, особенно когда мать инфицируется на раннем сроке беременности, в первые 12 недель.
Наиболее опасными последствиями краснухи для еще не родившегося ребенка являются:
- глухота;
- катаракта;
- сердечная недостаточность;
- умственная отсталость;
- повреждение печени и селезенки;
- низкий вес при рождении;
- кожная сыпь.
Менее распространенные врожденные дефекты:
- глаукома;
- поражение мозга;
- проблемы с щитовидной железой;
- поражение органов дыхания.
При планировании беременности женщина должна сдать анализ на определение в крови антител к вирусу. Если они не будут обнаружены, необходимо вакцинироваться.
Ветрянкой называют острое вирусное заболевание, которое длится 5-7 дней.




Распознать болезнь можно по пятнам розового цвета. Высыпания появляются на лице, груди и спине, а затем распространяются на остальные части тела, включая ротовую полость, веки и паховую область. Пятна превращаются в зудящие, наполненные жидкостью волдыри, которые затем становятся струпьями. Для превращения пузырьков в струпья требуется около 1 недели.
За 1-2 дня до появления высыпаний могут появиться следующие симптомы:
- высокая температура тела;
- усталость;
- потеря аппетита;
- головная боль;
- боли в суставах.
Лечение при ветряной оспе осуществляют специальными противовирусными препаратами.
Что объединяет болезни
Ошибочным является утверждение, что краснуха и ветрянка это одно и то же. Симптомы проявления болезней похожи. Обе инфекции передаются воздушно-капельным путем.
Чем отличаются
Возбудителем краснухи является РНК-содержащий вирус, относящийся к роду рубивирусов. Ветряную оспу вызывает вирус герпеса 3 типа. Разница между заболеваниями также в том, как выглядят и проявляют себя высыпания.
Ветрянка при беременности менее опасна.
Если болел краснухой можно ли заболеть ветрянкой
Если человек переболел краснухой, то может заболеть и ветрянкой, потому что данные инфекции вызваны разными вирусами.

Что такое TORCH-комплекс?
( токсоплазмоз, краснуха, цитомегаловирус и герпес)
Не секрет, что беременность является серьезным испытанием для женского организма. Часто во время беременности у женщины обостряются хронические заболевания, снижается иммунитет и поэтому будущая мама становится особенно уязвимой для всякого рода инфекционных заболеваний. Среди инфекций есть относительно безобидные для матери и плода (например, ОРЗ) и очень опасные (вплоть до ВИЧ).
Но есть группа инфекций, особенность которых заключается в том, что, будучи относительно безобидными для взрослых, и даже для детей, они становятся чрезвычайно опасными для беременных.
По первым буквам латинских названий входящих в нее инфекций эту группу принято называть TORCH-инфекциями или инфекциями TORCH-комплекса.
Расшифровывается аббревиатура TORCH следующим образом:
Т — токсоплазмоз (toxoplasmosis)
О — другие инфекции (others)
R — краснуха (rubella)
С — цитомегаловирусная инфекция (cytomegalovirus)
H — герпес (herpes simplex virus)
Загадочная буква О — others (другие) — подразумевает такие влияющие на плод инфекции, как гепатит В и гепатит С, сифилис, хламидиоз, гонококковая инфекция, листериоз. Недавно в этот перечень включили ВИЧ-инфекцию, ветряную оспу, энтеровирусную инфекцию.
Однако, как правило, в группу ТОРЧ-инфекций включают только четыре перечисленных заболевания: токсоплазмоз, краснуха, цитомегаловирус и герпес. При этом варианте буква О аббревиатуры расшифровывается как вторая буква слова toxoplasmosis.
Особенность ТОРЧ-инфекций в том, что при первичном заражении ими во время беременности они могут оказывать пагубное действие на все системы и органы плода, особенно на его центральную нервную систему, повышая риск выкидыша, мертворождения и врожденных уродств ребенка, формирования пороков его развития, вплоть до инвалидности.
Часто поражение беременной женщины инфекциями ТОРЧ-комплекса является прямым показанием к прерыванию беременности.
Кровь на наличие антител к TORCH-инфекциям правильнее всего сдавать еще до наступления беременности, при ее планировании.
Наиболее опасным для плода является первичное заражение ТОРЧ-инфекциями на фоне беременности, особенно на ранних ее сроках, поэтому если при обследовании на torch-инфекции до беременности в крови женщины ОБНАРУЖИВАЮТСЯ антитела к этим инфекциями, то женщина может спокойно беременеть — ее ребенку с этой стороны ничто не угрожает. Если же перед беременностью антител к инфекциям ТОРЧ-комплекса НЕ ОБНАРУЖИВАЕТСЯ , значит, беременной женщине необходимо будет принимать дополнительные меры для того, чтобы обезопасить то них себя и своего будущего малыша.
Если же до наступления беременности анализы на ТОРЧ-инфекции сданы не были, это совершенно необходимо сделать на как можно более ранних сроках беременности. Причем анализы на ТОРЧ-инфекции нужно сдать вне зависимости от самочувствия беременной женщины, так как большинство инфекций TORCH-комплекса протекают бессимптомно, и до появления серьезных осложнений со стороны плода, беременная женщина может даже не догадываться об их существовании.
Немного подробнее о каждой из ТОРЧ-инфекций и их влиянии на организм беременной женщины и плода.

Токсоплазмоз - это очень широко распространенное заболевание, которым заражено почти 30% людей в мире. Его возбудитель - микроорганизм, который называется токсоплазма. Первичным хозяином токсоплазмы, в организме которого этот паразит размножается, является домашняя кошка, которая чаще всего и становится источником инфицирования человека.
Единственная ситуация, при которой токсоплазмоз представляет собой серьезнейшую опасность — это первичное заражение токсоплазмозом во время беременности. Справедливости ради, стоит сказать о том, что вероятность такого заражения не велика — по статистике во время беременности токсоплазмозом заражается не более 1% женщин, 20% которых передают токсоплазмоз плоду. Но все же один процент — это одна беременная женщина из ста — не так уж и мало, по большому счету.
Важно также то, что опасность представляет только токсоплазмоз, которым женщина заразилась во время текущей беременности. Это значит, что если женщина уже переболела токсоплазмозом до беременности (не менее чем за полгода до нее) ее будущему ребенку токсоплазмоз не угрожает. Более того, в трагической ситуации, когда из-за токсоплазмоза во время беременности женщина теряет ребенка, через полгода она может беременеть, уже не опасаясь токсоплазмоза.
Если же во время беременности заражение токсоплазмозом все же произошло, то многое зависит то того, на каком сроке беременности токсоплазмы попали в организм беременной женщины.
Чем более ранним был срок беременности — тем больше риск тяжелых последствий при заражении плода токсоплазмозом, но, в то же время, тем меньше вероятность того, что это заражение произойдет.
И, наоборот, на более поздних сроках беременности процент передачи токсоплазмоза плоду очень высок (около 70%), но риск тяжелых поражений плода снижается.
Наиболее опасным считается заражение токсоплазмозом в первые 12 недель беременности. В этих случаях врожденный токсоплазмоз часто приводит к гибели плода или к развитию тяжелейших поражений глаз, печени, селезенки, а также нервной системы (особенно головного мозга) ребенка. Поэтому при заражении токсоплазмозом на начальной стадии беременности беременной женщине часто предлагают сделать искусственное прерывание беременности.
Все это лишний раз говорит о том, что анализы на наличие антител к токсоплазмозу необходимо сдавать не во время беременности, а до нее: если эти антитела в крови будущей мамы есть, то бояться нечего, если анализ покажет свежую инфекцию, то следует выждать полгода, а потом спокойно беременеть. Если же антител не обнаруживается, необходимо принимать дополнительные меры безопасности во время беременности.
Токсоплазмоз относится к тем заболеваниям, которые очень легко предупредить, соблюдая элементарные правила гигиены.
Разумеется, для беременной женщины без антител к токсоплазмозу эти правила становятся особенно строгими. Во-первых, во время беременности не должно быть никаких контактов с кошками, особенно с молодыми, потому что у кошек, зараженных токсоплазмозом, с возрастом тоже вырабатывается иммунитет к нему. Если же кошку нельзя пристроить к знакомым на время беременности хозяйки, то беременную женщину, по крайней мере, нужно освободить от ухода за ней. Если же невозможно и это, то все манипуляции, особенно с кошачьим туалетом, следует проводить только в резиновых перчатках. То же самое касается работы с землей в саду — если нельзя отказаться от нее совсем, то работать необходимо в перчатках. Все овощи, фрукты, зелень должны тщательно мыться. Контакта с сырым мясом тоже следует избегать, а мясные блюда обязательно как следует проваривать или прожаривать. После любой работы на кухне нужно особенно тщательно мыть руки с мылом. При соблюдении этих правил риск заражения токсоплазмозом практически сходит на нет. Однако для полного спокойствия несколько раз за беременность следует сдавать анализ на токсоплазмоз, причем желательно в одной и той же лаборатории.

Проявляется краснуха мелкой розовой сыпью по всему телу, повышением температуры примерно до 38°С. Общее состояние больного при этом удовлетворительное.
Коварство краснухи в том, что заражение часто происходит во время инкубационного периода, когда болезнь еще никак себя не проявляет и человек не знает о том, что он болен. Однако после перенесенного заболевания краснухой организм человека вырабатывает устойчивый иммунитет, поэтому вторичного заражения краснухой не происходит.
При заражении краснухой беременной женщины эта безобидная инфекция становится смертельно опасной для плода. В начальной стадии беременности вирус краснухи чаще всего поражает нервную ткань плода, ткани глаза, сердце.
В первом триместре краснуха беременной является показанием к прерыванию беременности. Если же заражение краснухой произошло во втором или третьем триместре беременности, то таких непоправимых последствий для плода, как правило, не возникает, но, тем не менее, возможно его отставание в росте и другие нарушения. В таких случаях проводится общеукрепляющая терапия, профилактика недостаточности плаценты.
Наконец, при заражении краснухой на последнем месяце беременности ребенок может родиться с проявлениями краснухи, после чего она протекает у него так же, как у детей, заразившихся после рождения, и тяжелых последствий обычно не вызывает.
Анализы на антитела к краснухе необходимо сдать перед планируемой беременностью. Если анализ покажет, что женщина переболела краснухой до беременности, то с этой стороны опасности для плода нет.
Обязательно проводится анализ на антитела к краснухе и в том случае, если у беременной женщины произошел контакт с больным краснухой. Если это произошло в первом триместре беременности и анализ покажет признаки острого заражения, то женщине будет рекомендовано прервать беременность.
Так как заражение краснухой невозможно предупредить с помощью мер профилактики, то наиболее приемлемым вариантом является профилактическая прививка. Сделать ее необходимо до наступления беременности, и для планирующих беременность женщин, в крови которых нет антител к краснухе, прививка необходима.
Современные вакцины против краснухи действенны почти на 100 процентов и практически не имеют побочных эффектов, не считая небольшого повышения температуры и покраснения на месте укола. Иммунитет к краснухе, который вырабатывается после вакцинации, сохраняется около 20 лет.

Цитомегаловирусная инфекция — это обнаруженное только в ХХ веке вирусное инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ).
Цитомегаловирус может передаваться половым путем, через кровь, при грудном вскармливании. Влияние ЦМВ на человека зависит, прежде всего, от состояния иммунной системы: при здоровом иммунитете ЦМВ практически не представляет опасности, если же иммунитет снижен, то цитомегаловирус активизируется и может поражать практически все системы и органы зараженного человека.
Большинство инфицированных ЦМВ людей переносят инфекцию, даже не замечая ее. Антитела к ЦМВ устойчивы и сохраняются на всю жизнь, повторных заболеваний почти никогда не возникает.
Однако так же, как в случае с остальными ТОРЧ-инфекциями, если первичное заражение цитомегаловирусом происходит при беременности, последствия могут быть катастрофическими. Проблема усугубляется тем, что риск внутриутробной передачи ЦМВ довольно велик — цитомегаловирусная инфекция занимает одно из первых мест по внутриутробному инфицированию плода. Причем инфицирование плода может произойти разными путями, и не только от больной матери, но и от отца во время зачатия, так как в мужской сперме тоже содержится ЦМВ.
Однако чаще всего ЦМВ попадает в организм плода либо через плаценту, либо через плодные оболочки, то есть из организма матери. Заражение ребенка может произойти и во время родов, при прохождении через инфицированные родовые пути матери, и при кормлении грудью, но этот вариант гораздо менее опасен и к тяжелым последствиям для ребенка, как правило, не ведет.
При внутриутробном заражении цитомегаловирусная инфекция может привести к внутриутробной гибели плода или рождению ребенка с врожденной цитомегаловирусной инфекцией.
Врожденная цитомегаловирусная инфекция может проявиться сразу после рождения ребенка такими пороками развития как недоразвитый головной мозг, водянка головного мозга, гепатит, желтуха, увеличение печени и селезенки, пневмония, пороки сердца, врожденные уродства.
Родившийся ребенок может страдать задержкой психического развития, глухотой, эпилепсией, церебральным параличом, мышечной слабостью.
Иногда врожденная цитомегаловирусная инфекция проявляется только на 2—5-м году жизни инфицированного ребенка слепотой, глухотой, речевым торможением, отставанием в умственном развитии, психомоторными нарушениями.
Все это приводит к тому, что первичная цитомегаловирусная инфекция у беременной на ранних сроках беременности является показанием к искусственному прерыванию беременности.
Если же женщина была заражена цитомегаловирусной инфекцией ранее, а во время беременности произошло ее обострение, то таких страшных последствий не возникает: женщине назначается лечение антивирусными препаратами и иммуномодуляторами.
Следовательно, как и в случаях всех TORCH-инфекций, анализ на антитела к цитомегаловирусу необходимо сдать до наступления беременности. Если антитела не будут обнаружены, то женщине будет рекомендовано проводить ежемесячное исследование крови, которое не позволит упустить первичное заражение, наиболее опасное для плода.

Наконец, последней из инфекций ТОРЧ-комплекса является герпес. Строго говоря, герпес - это даже не болезнь, а целая группа вирусных инфекционных заболеваний.
Известны две группы вирусов герпеса — герпес I и II типов.
В случае запущенного хронического течения болезни герпес обоих типов может проявляться поражениями не только кожи и слизистых, но и центральной нервной системы, глаз, внутренних органов.
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
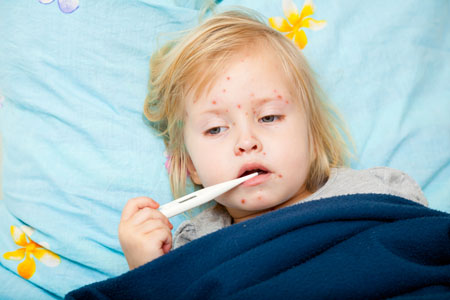
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:


