Лампа вуда диагностика вшей
• Головные вши чаще всего встречаются у детей школьного возраста. Каждый год заражаются около 12 млн детей в возрасте от 3 до 12 лет.
• Заражение головными вшами наблюдается у представителей любой социально-экономической группы и не является признаком плохой гигиены.
• В Соединенных Штатах темнокожие дети заражаются реже из-за овальной формы волосяных стержней, затрудняющей прикрепление гнид.
• Платяные вши заселяют швы одежды и постельного белья. Данный вид заражения связан с плохой гигиеной и скученным проживанием.
• Лобковые вши чаще всего встречаются у сексуально активных подростков и взрослых. У маленьких детей лобковые вши обычно поражают ресницы. Хотя заражение в этой возрастной группе может указывать на сексуальное насилие, дети обычно заражаются лобковыми вшами от родителей.
• Вши представляют собой паразитов с тремя парами ног, оснащенных терминальными клешнями, которые служат для прикрепления к волосам и одежде хозяина. Заражать человека способны три вида вшей.
Все они ежедневно питаются кровью хозяина и могут существовать вне организма человека только 1-2 дня.
К ним относятся:
- Головные вши (Pediculus humanus capitis), длина тела которых составляет 2-4 мм;
- Платяные вши (Pediculus humanus corporis), длина тела которых также достигает 2-4 мм;
- Лобковые вши (Phthirus pubis), которые имеют относительно короткое и широкое тело со средней длиной 1-2 мм.

• Самки вшей живут примерно 30 дней и каждый день могут откладывать по 10 яиц (гнид).
• Гниды прочно прикрепляются к волосяному стержню или швам одежды клейким веществом, вырабатываемым вшами.
- Инкубация гнид происходит под действием тепла человеческого тела.
- Инкубационный период от откладывания яиц до появления первой нимфы длится 7-14 дней.
- Зрелая особь вши способна к репродукции через 2-3 недели.
• Передача головных вшей происходит при прямом контакте С полосами инфицированного человека. Голью бытовых предметов (шляп, расчесок, щеток) в передаче инфекции можно пренебречь. Головная вошь не является переносчиком инфекционных заболеваний ОТ человека к человеку.
• Передача платяных вшей происходит при прямом контакте между людьми или контакте с зараженной тканью. В отличие от головных вшей, платяные вши являются известными переносчиками возбудителей сыпного тифа, окопной и возвратной лихорадок.
• Лобковые вши передаются в первую очередь при половом контакте. Кроме лобковых волос вши могут заражать ресницы, брови, бороду, волосяной покров верхней части бедер, живота, а также подмышечных впадин.

• Именно поэтому заражение головными вшами приводит к экскориациям на волосистой части головы, ушах, шее и спине.
• Может наблюдаться увеличение затылочных и шейных лимфатических узлов, особенно при развитии суперинфекции.
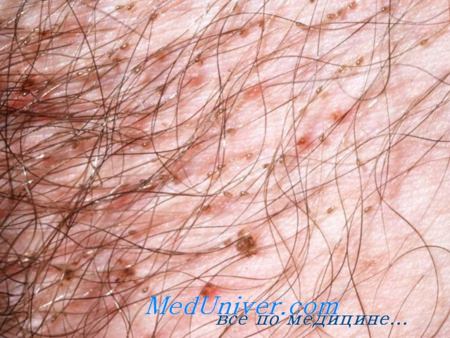
Для установления диагноза достаточно осмотра и идеи тификации живых вшей или гнид.
• Лупа, лампа Вуда или гребень для вшей облегчают выявление или подтверждение признаков паразитарного заражения.
• При обнаружении взрослой особи паразита поместите ее на предметное стекло и накройте, не прижимая, покрывным стеклом. Затем рассмотрите насекомое под микроскопом при минимальном увеличении. Можно увидеть работу внутренних органов вши. Если в типичных местах локализации живых вшей обнаружить не удается, определить вид вызвавших заражение насекомых можно по фрагментам тела или ножек.
• При выявлении лобковых вшей пациентов необходимо обследовать на наличие у них других инфекций, передаваемых половым путем.
• При подозрении на педикулез следует исключить перхоть, скопления волос и клеточных масс. В отличие от гнид, такие частицы легко удаляются с волосяного стержня, кроме того, отсутствуют взрослые особи паразитов.
• Интенсивный зуд и папулезные высыпания также характерны для чесотки. В отличие от педикулеза, при чесотке определяются везикулы и патогпомоничные чесоточные ходы. Диагноз подтверждается выявлением клещей и их яиц при микроскопическом исследовании кожных соскобов из очагов.
Болезни кожи, волос, ногтей
Общее описание

Педикулезом называют паразитарное заболевание человека, которое вызывают различные виды вшей. Вне зависимости от формы основным симптомом заболевания является сильный кожный зуд, который заставляет пациента расчесывать кожу, что приводит к образованию корок, пиодермии.
Диагноз ставят на основании визуального осмотра пациента и его одежды и подтверждают данными видеодерматоскопии.
Лечение педикулеза включает в себя сбривание волос, вычесывание вшей, обработку очагов поражения инсектицидными препаратами, обеззараживание постельного и нижнего белья.
Классификация педикулеза
Выделяют следующие основные формы педикулеза:
- Головной. Его возбудителем является головная вошь, которая паразитирует на волосистой части головы человека, откладывая яйца (гниды).
- Платяной. Данная форма педикулеза вызвана платяной вошью. Этот паразит обитает на одежде и откладывает яйца в ее складках. На тело хозяина платяная вошь переходит только для питания. Укусы наблюдаются в тех местах тела, которые наиболее плотно соприкасаются с одеждой (пах, подмышки и ряд других). Кожа на месте укусов становится грубой, наблюдается гиперпигментация.
- Лобковый. Вызывается лобковой вошью. Свои яйца паразит откладывает на волосах и коже паховой области.
 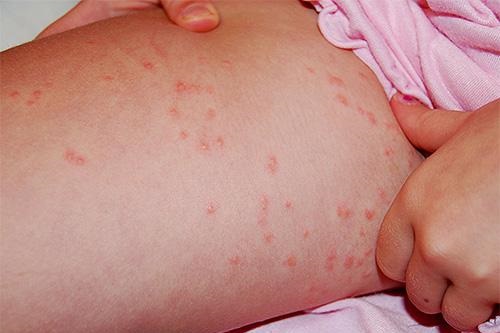  |
| Фото: головной, платяной и лобковый педикулез |
Причины педикулеза
Педикулез вызывают вши. Несмотря на то, что многие считают эту патологию пережитком прошлого, заболеваемость педикулезом в мире по-прежнему велика. Источник заражения педикулезом — человек, на котором паразитируют насекомые.
Вши у детей и взрослых передаются следующими путями:
- Контактный путь передачи педикулеза. При тесном контакте с зараженным педикулезом человеком вши переползают на здорового человека и начинают откладывать яйца. Заразиться педикулезом очень легко.
- Заражение через воду. Может произойти в местах, где купается много людей. В воде вши могут жить два дня, поэтому вполне возможен их переход на тело нового хозяина. Кроме этого, насекомые могут переползти на человека из песка на пляже или детской песочницы.
- Половой путь передачи. Таким образом, чаще всего происходит заражение лобковыми паразитами, которые во время полового акта переползают на тело нового хозяина.
- Заражение вшами через предметы ухода (полотенца, матрацы, расчески, подушки, резинки, заколки, шарфы, шапки, нижнее белье и так далее). Подобный тип заражения возможен при использовании предметов быта и гигиены, которые принадлежат человеку, зараженному педикулезом. Вши в течение некоторого время живут во всех этих предметах и даже откладывают яйца.
После того, как вши попадают на тело нового хозяина, они быстро перебираются к местам своего привычного обитания и начинают откладывать гниды, увеличивая свою популяцию.
Питается паразит кровью своего хозяина, причем делает это не реже одного раза в сутки. При втирании насекомого в кожу или раздавливании могут передаваться опасные болезни, например, тиф.
Педикулез крайне распространен в местах с антисанитарными условиями, где люди не ухаживают за собой, не соблюдают элементарные правила гигиены. Места, где появление вшей было выявлено хотя бы у одного человека, называют эпидемическим очагом.
Симптомы педикулеза
Основными клиническими признаками педикулеза у детей и взрослых являются:
- Появление в волосах гнид. При внимательном осмотре волосистой части головы человека, зараженного педикулезом, можно заметить яйца вшей. Мертвые гниды имеют серую окраску, живые желтоватого цвета. При снятии гниды с волос и надавливании на нее ногтем раздается характерный щелчок.
- Ранки, которые обнаруживают на голове и теле пациента при внимательном осмотре. Эти ранки являются следствием укусов вшей.
- Сильный кожный зуд в местах укусов. Это реакция организма на аллергены, которые содержатся в слюне паразитов и при укусе попадают на кожу, вызывая раздражение. При головном педикулезе сильнее всего чешется затылок, область за ушами и виски. При лобковом педикулезе зуд усиливается ночью.
- Если у человека запущенная форма педикулеза и в течение длительного времени не проводится никакое лечение, то из-за постоянного расчесывания мест укусов кожа покрывается корками. Велика вероятность присоединения вторичной инфекции, что существенно осложняет течение заболевания.
Диагностика педикулеза
Поставить диагноз можно после стандартного осмотра на педикулез и обнаружения у пациента яиц вшей или самых паразитов. Если в силу разных причин визуально выявить педикулез сложно, то диагноз подтверждают при помощи лампы Вуда.
Направив лампу на места предполагаемого обитания вшей можно увидеть следующую картину. Мертвые гниды под флуоресцентным светом лампы имеют серый цвет, живые яйца и паразиты светятся голубым или белым цветом.
Самым современным методом диагностики является видеодерматоскопия, при помощи которой получают видео и фотоизображения паразитов, тем самым окончательно подтверждая первоначальный диагноз.
Лечение педикулеза
Терапия заболевания проводится на дому всем проживающим там лицам. При лечении педикулеза используют специальные средства, которые эффективно уничтожают паразитов.
Борьба с педикулезом на голове включает в себя следующие мероприятия:
- уменьшение длины или полное состригание волос;
- вычесывание паразитов специальным гребнем с близко расположенными зубцами;
- борная мазь;
- использование лосьона или шампуня Малатион;
- противопаразитарный шампунь Педилин;
- инсектицидное средство Пермитрин.

Терапия против педикулеза лобкового включает в себя:
- удаление волос на лобке;
- обработка очага поражения Медифоксом или бензилбензоатом с последующим принятием ванны и сменой нижнего белья.
Основным методом лечения платяного педикулеза является тщательная термическая обработка нижнего белья, одежды, постельного белья пациента. Все эти вещи обрабатывают паром или кипятят, после чего тщательно проглаживают, особенно в местах, где есть швы. Сам пациент принимает ванну и тщательно моет тело мочалкой и мылом.
Ниже перечислены наиболее популярные средства от педикулеза:
- Лосьон Перметрин. Предназначен для лечения головного педикулеза. Волосы на голове тщательно натирают неразведенным препаратом, после чего голову накрывают косынкой и ждут 40 минут. После этого голову тщательно моют теплой водой при помощи шампуня или мыла. Затем берут гребень и тщательно вычесывают мертвых паразитов и их яйца из волос. Если в течение 7 дней после обработки на волосах обнаруживаются живые яйца паразитов или вши, то процедуру повторяют.
- Шампунь Рид. Эффективно избавляет от вшей в волосах. Средство нужно нанести на пораженные участки, подождать десять минут и смыть под теплой водой с использованием шампуня или мыла. Такую обработку проводят на протяжении 10 дней, даже после педикулеза. Это необходимо для предотвращения рецидивов заболевания.
- Шампунь Анти-Бит. Избавляет от педикулеза на голове. В терапевтических целях шампунь используют дважды с перерывом между применениями в 24 часа.
В первый день волосы мочат теплой водой, втирают в них шампунь, вспенивают его и смывают под проточной водой. После этого для усиления эффекта шампунь наносят повторно, выдерживают паузу пять минут и тщательно смывают. Затем мертвых вшей и их яйца вычесывают при помощи специального гребня. На второй день проводят те же манипуляции, что и днем ранее.
При лечении лобкового педикулеза проводится аналогичное лечение. Необходимо следить за тем, чтобы шампунь был равномерно распределен по всей лобковой области, а также по области вокруг заднего прохода и на внутренней стороне бедер.
Профилактика педикулеза
Основными мерами профилактики заболевания являются:
- соблюдение правил гигиены, регулярное мытье головы и тела, смена нижнего белья;
- отказ от использования чужих предметов обихода и гигиены (полотенец, расчесок, шапок и так далее);
- стирка вещей при высокой температуре;
- проведение противоэпидемических мероприятий в очаге поражения;
- обязательная глажка нижнего белья, причем особое внимание нужно уделять местам швов и складок (особенно важен этот пункт при платяном педикулезе);
- избегание общения с людьми, больными педикулезом.
Педикулез, или вшивость, — специфическое паразитирование на человеке вшей, питающихся кровью. Вши принадлежат к разряду бескрылых насекомых отряда Anoplura, паразитирующих исключительно на млекопитающих, кровью которых они питаются.
Педикулез, или вшивость, — специфическое паразитирование на человеке вшей, питающихся кровью. Вши принадлежат к разряду бескрылых насекомых отряда Anoplura, паразитирующих исключительно на млекопитающих, кровью которых они питаются.
В природе имеется до 200 видов вшей, которые разделены на три семейства. Различные виды вшей приспособлены к питанию на строго определенных хозяевах и не переходят на других. Поэтому для человека эпидемическое значение имеют три вида вшей семейства Pediculidaeu h.: головная вошь (Pediculus h. capitis), платяная вошь (P. h. corporis), лобковая вошь (P. pubis, P. invaginalis).
Педикулез относится к числу социально значимых инфекций и представляет серьезную проблему не только в развивающихся, но и в экономически развитых странах мира. Так, ежегодные затраты на фармакотерапию головного педикулеза в США достигают $240 миллионов, а общие затраты приближаются к $1 миллиарду.
Как самостоятельная нозологическая форма педикулез в России подлежит обязательной регистрации с 1987 г. по Приказу МЗ СССР № 320. Эпидемиологическое распространение педикулеза в России до сих пор остается актуальной проблемой. Это связывают с новыми эпидемиологическими факторами — свободой сексуального поведения, туризмом, коммерческими поездками, усилившейся миграцией людей. Наиболее инфицирована возрастная группа 15–24 лет (35%), второе место по инфицированности занимают дети до 14 лет (27%), третье — лица зрелого возраста — 35–50 лет (16%).
В соответствии с социальным статусом объединения детей в коллективы первое место по заболеваемости головным педикулезом занимают дома ребенка (16%), второе — школы-интернаты (12%), третье — дошкольные учреждения (7%). Головной педикулез чаще находят у школьников и молодежи [3]. Платяной педикулез встречается реже: у лиц, живущих в стесненных условиях, у бродяг, не соблюдающих гигиену лиц старческого возраста. Лобковый педикулез регистрируют преимущественно у молодежи, одновременно с инфекциями, передающимися половым путем. Младенцы заражаются от родителей через постель или при кормлении грудью и наличии у матери вшей вблизи соска. Считается, что на распространение вшивости влияют всплески солнечной активности, усиливающие рост и размножение паразитов, а также снижение иммунитета населения. Максимальные сроки жизни головной вши — 38 дней, платяной вши — 46 дней, плошицы — 17 дней.
Основными клиническими симптомами педикулеза являются:
- меланодермия — пигментация кожи за счет тканевых кровоизлияний и воспалительного процесса, вызываемого воздействием слюны насекомых;
- колтун — образуется за счет расчесов головы. Волосы запутываются и склеиваются серозно-гнойными выделениями, засыхающими в корки, под которыми находится мокнущая поверхность. В настоящее время встречается редко;
- зуд, сопровождающийся расчесами, у отдельных людей — аллергией;
- огрубение кожи от массовых укусов вшей и воздействия слюны насекомых на дерму.
При головном педикулезе вши обитают на волосистой части кожи головы, чаще всего у детей. Поражаются преимущественно затылочная и височные области. Р. h. capitis часто обнаруживают парикмахеры и косметологи, которым легче заметить гнид на мокрых волосах. При сосании крови все виды вшей впрыскивают в толщу кожи слюну, выделяемую так называемыми бобовидными железами. В результате раздражающего действия секрета бобовидных желез на месте укуса появляются зудящие очажки плотного воспалительного инфильтрата [1, 3]. Вследствие укусов вшей, расчесов и возникающих экскориаций часто развивается импетигинозная экзема или появляются пиодермические высыпания на коже волосистой части головы.
Иногда возможно увидеть отдельные гнойничковые элементы на коже лица, заушной области, конъюнктивит и увеличение регионарных лимфатических узлов. В запущенных случаях, при обильном серозно-гнойном отделяемом, образуется колтун (трихома) [1, 2]. Несмотря на кажущуюся простоту диагностики педикулеза, довольно часто практикующие врачи допускают ошибки при постановке диагноза. Объяснить это можно несколькими причинами. Во?первых, это самолечение и частое мытье головы, которые скрывают признаки заболевания и уменьшают частоту размножения паразитов. Во?вторых, отсутствие эпидемиологического фактора (не установлен источник заражения, отсутствие педикулеза у членов семьи) и благополучный социальный статус больного также часто вводят в заблуждение врача, не позволяя заподозрить педикулез.
Расплывчатость границ, наличие точечных корочек и зуда постоянного характера волосистой части головы при себорейной экземе придают ей сходство с головным педикулезом. В данной ситуации необходимо учитывать наличие мокнутия, обильных крупнопластинчатых чешуек желтоватого цвета, тенденцию к хроническому течению с частыми обострениями у больного себорейной экземой. Типичная экзема вшивости обычно развивается на задней поверхности шеи, а задние затылочные лимфатические узлы увеличиваются и становятся болезненными [1]. При педикулезе зуд имеет постоянный характер и усиливается со временем.
Возможные ошибки возникают при дебюте псориаза. Первичные проявления псориаза могут быть малозаметными, и превалирующими симптомами в данный момент являются зуд и шелушение на коже волосистой части головы. Именно локальное обильное шелушение иногда является единственным диагностическим признаком псориаза. Тем не менее, псориаз по интенсивности зуда редко может соперничать с педикулезом.
В запущенных случаях педикулеза волосы запутываются, склеиваются за счет серозно-гнойных выделений, присоединившейся инфекции, образуется колтун. Обилие гнойных выделений и корочек, мокнущей поверхности, склеенные волосы создают иллюзию стафилококкового или стрептококкового импетиго. В отличие от импетиго при педикулезе зуд возникает задолго до появления гнойных высыпаний. С медицинской точки зрения вторичные инфекции волосистой части головы и шеи, при наличии хронического зуда, необходимо внимательно осматривать волосяные стержни с помощью ручной лупы или лампы Вуда на наличие гнид, тогда при внимательном обследовании обнаруживаются флуоресцирующие голубоватым цветом миниатюрные гниды, прикрепленные рядами к волосяным стержням. В начале заболевания их обнаруживают в непосредственной близости от кожи головы, но по мере роста волос они перемещаются к его кончику и, достигая его, оказываются уже пустыми. В отличие от перхоти гниды невозможно вычесать [1].
Лечение. Традиционная терапия головного педикулеза заключается в многократной обработке кожи волосистой части головы препаратами, обладающими овицидной и педикулоцидной активностью (таблица). Жизненный цикл паразита при использовании подобных средств приобретает наиболее благоприятный для его выживания режим: пребывание в виде яйца в течение максимально возможного периода времени (12 дней) с последующим быстрым взрослением нимфы до половозрелой особи (8,5 дней). Поэтому педикулоцидные препараты, не обладающие доказанной овицидной активностью (пиретроиды и Линдан), требуют 2–3?кратного нанесения до полной эрадикации паразита. Для препаратов с овицидной активностью (малатион) достаточно 1–2?кратной обработки.
Перметрин — препарат, рекомендованный Американской академией педиатрии в качестве препарата выбора терапии головного педикулеза. Эффект перметрина и пиретринов основан на задержке закрытия потенциалзависимых натриевых каналов, что приводит к параличу нервной системы паразитов. Препарат считается, в целом, безопасным, однако уровень резистентности к нему достаточно высок. Так, по данным последних исследований, эффективность 2?кратной обработки перметрином с интервалом в одну неделю не превышала 45–55% [4].
Механизм действия малатиона основан на необратимом ингибировании ацетилхолинэстеразы. На сегодняшний день резистентность к препарату ограничивается эпизодическими случаями. Малатион обладает не только педикулоцидной, но и овицидной активностью. Малатион абсорбируется кератином, этот процесс занимает примерно 6 часов, причем остаточный эффект, защищающий от реинфекции, сохраняется в течение 6 недель. Необходимо помнить, что малатион разлагается в тепле, поэтому на протяжении лечения нельзя пользоваться феном [1, 4]. По мнению авторов обзорного исследования, посвященного вопросу терапии головного педикулеза, малатион является в настоящее время оптимальным средством лечения головного педикулеза с учетом жизненного цикла и уровня резистентности к нему паразита, а также наличия у препарата овицидной активности. Еще одним преимуществом малатиона является возможность раннего возвращения ребенка в детские коллективы (на следующий день после обработки).
Нефармакологические методы лечения головного педикулеза, включая обработку уксусом, вазелином, оливковым и сливочным маслом, изопропиловым спиртом и длительные погружения в воду, как правило, не эффективны. Эффективность терапии путем вычесывания гнид не превышает 38% [1, 4].
При лечении педикулеза необходимо также учитывать наличие у головных вшей приобретенной устойчивости практически ко всем средствам терапии. Несомненным преимуществом обладают комбинированные препараты с овицидной и педикулоцидной активностью. Например, сочетание перметрина и малатиона в аэрозоле Пара плюс гарантирует высокий процент поражения паразитов при минимальных затратах времени на лечение. Аэрозоль Пара плюс — противопедикулезное средство с двойным механизмом действия, за 10 минут губительно действует на вшей и гнид. Удобная упаковка с подвижной насадкой с распылителем позволяет обрабатывать очаги поражения в труднодоступных местах. Аэрозоль можно использовать для обработки вещей. Одного флакона достаточно для обработки 2–3 человек. Для удаления яиц вшей, при сильном заражении, можно использовать косметический бальзам Пара лент, который облегчает отклеивание гнид и способствует быстрому восстановлению волос после лечения.
Все перечисленные выше методы являются эффективными, если соблюдены правила дезинфекции и при сильном заражении проведен повторный курс лечения. Комплексное лечение и уход за волосами для всей семьи современными средствами с дополнительными профилактическими и косметическими действиями помогает решить проблему педикулеза более качественно.
Литература
- Европейское руководство по лечению дерматологических заболеваний / Под ред. А. Д. Кацамбаса, Т. М. Лотти. М.: МЕДпресс-информ, 2008. 736 с.
- Клинические рекомендации. Дерматовенерология / Под ред. А. А. Кубановой. М.: ДЭКС-Пресс, 2007. С. 122–124.
- Суворова К. Н. Педикулез // Лечащий Врач. 2007, № 10. С. 62–64.
- Lebwohl M., Clark L., Levitt J. Therapy for head lice based on life cycle, resistance, and safety considerations // Pediatrics. 2007; 119 (5): 965–974.
Ю. А. Галлямова*, доктор медицинских наук, доцент
И. М. Шаков*, кандидат медицинских наук
И. В. Оленич**
*ГОУ ДПО РМАПО, **ГКБ № 14 им. В. Г. Короленко, Москва
Что это такое?
Лампа Вуда – это небольшой прибор, оснащённый ртутно-кварцевыми лампами в 18 Вт, и специальными увеличительными линзами. Благодаря компактным размерам лампы, ее можно использовать для осмотра кожи на разных участках тела.
Лампа Вуда – это специализированный светильник для диагностирования дерматологических заболеваний. Под светом ультрафиолета, излучаемого лампой, кожный покров излучает свечение, цвет которого меняется в зависимости от его здоровья и целостности. Аппарат помогает врачу поставить точный диагноз в кратчайшие сроки.
СПРАВКА! Лампа Вуда также широко применяется в ветеринарии.
Аппарат имеет длинную историю, существования, которая берёт своё начало в 1903 году в городе Балтимор. Именно тогда физик Роберт Вуд придумал, как можно использовать на пользу людям люминесцентную лампочку, испускающую ультрафиолетовые волны.
Он универсален и прост в обращении, поэтому широко используется не только в медицинских учреждениях, санаториях и косметологических центрах, но и в быту. Пользуясь таблицей свечения лампы Вуда, даже человек без врачебного образования сумеет поставить себе диагноз до похода в больницу. Если диагностика проводилась специалистом в клинических условиях, то врач может сразу назначить лечение, не направляя пациента на биохимическое обследование.
Суть же самой диагностики предельно проста – если на коже под светом лампы появляются светящиеся пятна, значит на ней обосновались болезнетворные микроорганизмы. В зависимости от того, каким цветом светится участок, врач ставит диагноз и назначает лечение.
Диагностика черной лампочкой
Аппарат применяется в том случае, когда у специалиста есть подозрение, что пациент страдает одним из следующих недугов:
- грибковые поражения;
- дерматоз;
- кандидоз;
- микроспория:
- трихофития;
- руброфития;
- лейкоплаксия;
- волчанка;
- онкология.
Лампа Вуда помогает обнаружить болезнь как на открытых участках кожи, так и на волосистой части головы, бровей, под ногтями, а также на слизистых тканях. Диагностическая процедура проводится в полной темноте и занимает около минуты. Время процедуры ограничено, и вот почему:
- Интенсивное воздействие ультрафиолета такой частоты негативно действует на эпидермис, вызывая пигментацию и аллергические высыпания.
- Инфицированные участки кожи обнаруживаются и фиксируются сразу, а цвет указывает на точный диагноз. Дополнительных мер не требуется.
- Процедура проводится исключительно на чистой коже, так как сальные выделения, пот, грязь или косметические средства могут исказить результаты диагностики.
Обратите внимание!
Если кожа была очищена недостаточно, под воздействием лампы на ней появляется серое свечение, которое может перекрывать существующие проблемы и мешать диагностике.
Перед процедурой, врач надевает на пациента тёмную повязку и специальные очки, для предотвращения получения ожога ультрафиолетом. Сама лампа Вуда должна быть расположена на безопасном расстоянии от кожи в 15 -20 сантиметров.
Как светится микроспория, лишай?
При помощи этого инструмента можно выявить целый спектр дерматологических заболеваний. Важно понимать, какое свечение сигнализирует о том или ином недуге.
- Микроспория – голубовато-зелёное.
- Отрубевидный лишай – ржаво-оранжевое или бледно-жёлтое.
- Эритразма – ярко-красное.
- Псевдомонадная инфекция – ярко-зеленое.
- Акне – оранжево-красное.
- Грибковая инфекция – зелёное.
- Дефицит меланина в коже – коричневое.
- Онкология – красное.
- Если пациент полностью здоров, а его кожа чистая, то от неё исходит синее свечение.

Обратите внимание! Список болезней, которые обнаруживает лампа Вуда может быть дополнен или расширен.
Как сделать самому в домашних условиях?
Лампа Вуда пригодится для бытового использования, если дома есть маленький ребёнок или домашние животные. Её можно приобрести в специализированных магазинах косметологического или медицинского оборудования, однако дешевле сделать своими руками.

Конечно, она будет выглядеть не так аккуратно, как профессиональный инструмент, но все же будет выполнять свою функцию. Для изготовления лампы Вуда в домашних условиях вам понадобится:
- Чёрная ультрафиолетовая люминесцентная лампа.
- Корпус от светильника.
- Защитный экран от света или фольга для его сооружения.
- Очки для стоматологов или для процедуры кварцевания.
Лампочку вкрутите в светильник и приделайте защитный экран так, чтобы свет от лампы не бил в глаза. Прибор для домашней диагностики дерматологических заболеваний готов.
Как проводить осмотр кожи?
Перед диагностикой пациент должен принять душ и очистить кожу от загрязнений и следов мазей, кремов и т. п. Лучше, если обследуемый прекратит ими пользоваться за сутки до процедуры. Усердно тереть и дезинфицировать пораженный участок не нужно.
Домашняя диагностика проводится точно так же, как и клиническая – в тёмном помещении без окон, или же они должны быть закрыты плотными, тяжёлыми шторами. Все присутствующие в помещении люди надевают защитные очки. Воздействовать на ткани нужно с расстояния не менее 15 –20 см.
НА ЗАМЕТКУ! Перед самой процедурой лампа должна прогреться в течение 1 – 2 минут.
Противопоказания к применению
Диагностика лампой Вуда не имеет строгих противопоказаний, однако, использование прибора на детях младшего дошкольного возраста, беременных и кормящих женщинах должно быть строго ограничено.
Диагностика лампой Вуда дает высокоточные результаты и позволяет врачу быстро составить план для дальнейшей терапии. Цена за такую услугу варьируется от 800 до 1300 рублей, в зависимости от клиники.
Читайте также:


