Лечение герпетического кератита у детей
Вирус простого герпеса - наиболее распространенная инфекционная причина роговичной слепоты в развитых странах. Она также является важной причиной потери зрения в развивающихся странах, особенно в сочетании с эндемической корью. У детей инфекция встречается реже, чем у взрослых. Первичная инфекция ВПГ может быть субклинической и развиваться на участке, отдаленном от локализации рецидива. Острый конъюнктивит может быть первичной инфекцией. Затем вирус переносится в сенсорный ганглий, где инфекция находится в латентном состоянии.
Такие факторы как лихорадка, гормональные изменения, ультрафиолетовое облучение, травма и повреждение тройничного нерва могут стимулировать реактивацию ВПГ, который транспортируется по аксонам к поверхности глаза и вызывает рецидив инфекции. Вирус может сохранять латентность в пределах роговицы и может распространяться через трансплантацию роговицы. Штамм ВПГ1 обычно вызывает заболевание губ и глаз; ВПГ2 ассоциируется с урогенитальной инфекцией и герпетической офтальмией новорожденных.
ВПГ1 и ВПГ2 одинаково находятся почти во всех ганглиях; местные факторы влияют на реактивацию ВПГ1 из тригеминального ганглия. Передаче вируса способствуют условия скученности и плохая гигиена. Недоедание, корь и малярия могут подавлять клеточно-опосредованный иммунитет и ассоциируются с тяжелой односторонней и двухсторонней инфекцией ВПГ.
Поскольку первичные инфекции ВПГ могут быть бессимптомными в двух третях случаев, клинические обзоры недооценивают заболеваемость и распространенность этой инфекции. Для определения распространенности первичной инфекции применяются серологические исследования, отражающие ее латентность. На распространенность инфекции влияют возраст, географическое расположение и социально-экономический статус. Определение ВПГ в тригименаль-ном ганглии посредством ПЦР указывает на распространенность инфекции к 20-летнему возрасту у 18,2% людей, однако проживание в условиях скученности может быть фактором риска более раннего инфицирования; в Африке у 70-80% людей антитела к ВПГ1 имеются уже к подростковому возрасту. Во всем мире герпетическим заболеванием глаз могут страдать около 10 миллионов людей.
Существуют различные формы герпетического кератита. Клиническая картина со временем может меняться, и в одной и той же роговице могут наблюдаться разные признаки:
• Эпителиальные очаги (дендритная язва, географическая язва). Это результат репликации вируса и самая распространенная картина рецидивирующего глазного ВПГ. Географическая язва номинально >1 мм в диаметре и ассоциируется с одновременным лечением топическим кортикостероидом или аллергическими заболеваниями глаз.
• Нейротропический кератит (метагерпетическое изъязвление, персистирующий дефект эпителия) развивается вследствие анестезии роговицы или токсичности.
• Некротизирующий кератит (иммунный кератит). Активная инфекция стромы с воспалительной реакцией, вызывающей расплавление стромы.
• Эндотелит (дискообразный кератит). Первичной мишенью вирусной репликации является эндотелий роговицы, который повреждается с развитием вторичного отека стромы.
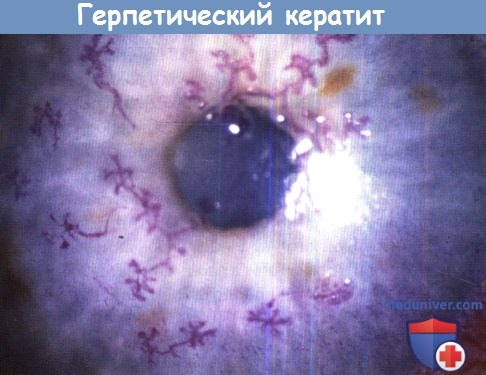
Многочисленные дендриты вследствие инфекции простого герпеса
осложняют весенний кератоконъюнктивит.
При заболевании стромы выявляется вирусный антиген, но важным компонентом является репликация. Значительную роль при воспалении стромы играют лимфоциты ТЫ; антиген-презентирующие клетки Лангерганса участвуют в иммунном ответе.
Полиморфноядерные нейтрофилы имеют существенное значение для клиренса вируса, но также опосредуют разрушение тканей.
После первого эпизода кератита степень рецидивов инфекции глазного ВПГ возрастает с 20% через два года после инфекции до 40% через пять лет, и до 70% через семь лет. После первого эпизода поражения роговицы, у 32-40% пациентов возникает рецидив герпетической язвы: у 25% дискообразный кератит или кератоувеит стромы, у 5%-глазная гипертензия и у 6% развивается рубцевание, достаточное для уменьшения остроты зрения.
Двухсторонне поражение развивается у 12% пациентов, особенно у атопиков (которые подвержены риску герпетической экземы) и у пациентов с иммуносупрессией.
ВПЧ у детей протекает тяжелее, чем у взрослых, особенно у детей с иммуносупрессией, у которых вирусовыделение и рецидивы случаются чаще. Рецидивирующее заболевание ассоциируется с потерей зрения, но при немедленно проведенной терапии последствия для зрения можно минимизировать; у 90-94% пациентов сохраняется зрение >6/12, но у 3% оно 6/36 или хуже. Кератит вследствие ВПГ является причиной выполнения 3-10% проникающей кератопластики в Великобритании и США.
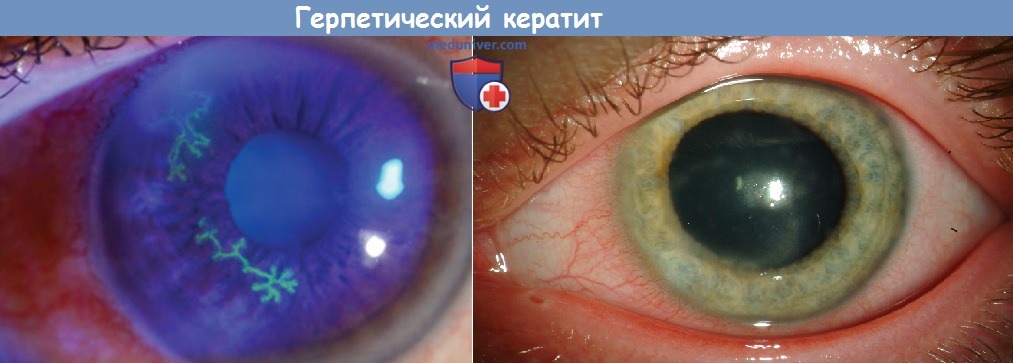
Лечение герпетического кератита у детей
Краткий перечень основных рекомендаций:
• Поражение эпителия вирусом простого герпеса (дендритная язва, географическая язва) является результатом репликации вируса; для терапии применяется местный противовирусный препарат. Системные противовирусные средства и местные кортикостероиды не требуются.
• При поражении стромы применяется стероид для уменьшения деструктивного воспаления, но в сочетании с противовирусным препаратом для предупреждения усиленной репликации вируса (дендритный кератит). По мере затихания воспаления, дозы обоих препаратов постепенно снижают. Альтернативой стероиду является нестероидный противовоспалительный препарат или местный циклоспорин, но эти альтернативы менее эффективны.
• Латентный вирус устранить нельзя, но резистентность вируса обычно не является проблемой, за исключением случаев иммуносупрсессии, поскольку каждый раз реактивируется наивный вирус.
Антивирусные препараты, применяемые для терапии ВПГ, являются аналогами пурина или пиримидина, инкорпорация которых нарушает синтез вирусной ДНК. Трифтортимидин (ТФТ) и ациклогуанозин (ацикловир) отличаются низкой токсичностью и, достигая вирулицидных концентраций в строме и передней камере, эффективно сопровождают дополнительную терапию стероидом. Преимущество ацикловира состоит в возможности его системного применения. Как ТФТ, так и ацикловир эффективны против ВПГ 1 и ВПГ 2. Другие топические препараты, такие как ганцикловир и фоскарнет, являются эквивалентами ТФТ или ацикловира при лечении дендритных или географических язв.

Топический интерферон может оказывать небольшой дополнительный эффект при применении в сочетании с топическим противовирусным препаратом, однако этот препарат дорогой и не везде доступен. Системный ацикловир не ускоряет заживление эпителия при применении в комбинации с местным лечением. Санация инфицированного эпителия эффективна, но для предотвращения раннего рецидива эпителиального кератита необходимы дополнительные вирулицидные препараты. Полученный при санации материал можно использовать для подтверждения инфекции ВГ1Г методом ПЦР.
Рабочая группа по изучению герпетической болезни глаз (The Herpes Eye Disease Study Group) дает следующие терапевтические рекомендации:
При поражении стромы (например, дискообразном кератите), топический стероид (1% преднизолона фосфат четыре раза в день) в комбинации с местным противовирусным препаратом сокращает время восстановления на 68% без повышения риска рецидива в течение шести месяцев.
• Системный ацикловир не дает дополнительного эффекта при назначении вдобавок к топическому стероиду и ТФТ при лечении кератита стромы.
После инфекции ВПГ на эпителии трехнедельный курс системного ацикловира (400 мг 5 раз в день) не предотвращает поражения стромы в последующий год. Профилактическая терапия ацикловиром (400 мг два раза в день) уменьшает эпителиальные и стромальные рецидивы у пациентов, перенесших заболевание стромы, примерно на 50% в течение 12 месяцев. Профилактическая терапия обычно назначается ограниченно: пациентам с билатеральным поражением, атопикам, перенесшим герпетический кератит, или пациентам с иммуносупрессией, особенно после хирургии роговицы.
• Системный ацикловир (400 мг два раза в день в течение 6 месяцев) уменьшает риск рецидива ВПГ после проникающей кератопластики.
[youtube.player]
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Первичный герпетический кератоконъюнктивит развивается в первые 5 лет жизни ребёнка после первичного инфицирования вирусом простого герпеса. Заболевание чаще одностороннее, с длительным и вялым течением, склонно к рецидивам. Проявляется в виде катарального или фолликулярного конъюнктивита, реже - везикулярно-язвенного. Отделяемое незначительное, слизистое. Характерны рецидивирующие высыпания герпетических пузырьков с последующим образованием эрозий или язв на конъюнктиве и крае века, прикрытых нежными плёнками, с обратным развитием без рубцевания. Возможны тяжёлые системные проявления герпетической инфекции, например энцефалит.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Герпетические кератиты
Развитию клинической картины заболевания предшествует переохлаждение организма, лихорадочные состояния; не характерно поражение слизистой оболочки и кожи век; как правило, поражается один глаз. Возникают снижение чувствительности роговицы, замедленная регенерация очагов, слабая тенденция к новообразованию сосудов, склонность к рецидивам.
Герпетический кератит эпителиальный (наиболее частый тип офтальмогерпеса - 36,3%): древовидный (везикулёзный, звёздчатый, точечный), древовидный с поражением стромы, картообразный. Наиболее ранние признаки вирусного поражения эпителия роговицы - точечные эпителиальные помутнения или мелкие везикулы. Сливаясь, пузырьки и инфильтраты образуют своеобразную фигуру ветки дерева.
Герпетический кератит стромальный распространён несколько меньше, но его относят к более тяжёлой патологии. При отсутствии изъязвлений он может быть очаговым, с локализацией одного или нескольких очагов в поверхностных или средних слоях стромы роговицы. При стромальных кератитах почти всегда возникает воспалительный процесс сосудистого тракта с появлением преципитатов, складок десцеметовой оболочки.
Для дисковидного кератита характерно образование округлого инфильтрата в средних слоях стромы в центральной зоне роговицы. При дисковидном герпетическом кератите присутствуют два признака, важные в дифференциальной диагностике: наличие преципитатов (иногда они плохо видны из-за отёка роговицы) и быстрый терапевтический эффект от применения глюкокортикоидов.
Герпетическая язва роговицы может быть исходом любой формы офтальмогерпеса при распространении некротического процесса в глубь стромы роговицы с образованием дефекта ткани. Герпетическую язву относят к тяжёлым заболеваниям, характерно вялое течение, снижение или отсутствие чувствительности роговицы, изредка боли. При присоединении бактериальной или грибковой инфекции язва бурно прогрессирует, углубляется, вплоть до перфорации роговицы. Исходом могут быть формирование сращённого бельма с выпавшей радужной оболочкой или проникновение инфекции внутрь, эндофтальмит или панофтальмит с последующей гибелью глаза.
При герпетическом кератоувеите существуют явления кератита (с изъязвлением или без него), но преобладают признаки поражения сосудистого тракта. Характерно наличие инфильтратов в различных слоях стромы роговицы. Если возникает изъязвление, оно захватывает самые поверхностные слои роговицы; отмечают глубокие складки десцеметовой оболочки, преципитаты, экссудат в передней камере, новообразованные сосуды в радужной оболочке, задние синехии. Нередко развивается буллёзный кератоиридоциклит с появлением пузырей и эрозий в эпителиальном покрове, повышение внутриглазного давления в остром периоде заболевания.
[youtube.player]Герпетический кератит – это острое вирусное заболевание, которое поражает глазное яблоко и веки. Как правило, первый раз с этой болезнью люди сталкиваются ещё в детском возрасте до 5 лет. Перенеся заболевание в детстве, человек может переболеть им ещё раз. Однако во взрослом возрасте лечение намного сложнее из-за других имеющихся болезней.
Причины возникновения болезни
Основной причиной возникновения герпетического кератита глаза является заражение вирусом герпеса. Герпесом первого типа можно заразиться воздушно-капельным путём, а вирус второго типа передаётся во время незащищенного секса или при родах (это возможно, если у матери на этот период заболевание было в активной фазе). Практически каждый человек является носителем герпесвируса. Однако в основном он находится в стадии сна, и активировать его могут такие факторы как:
- перенесённые инфекционные заболевания;
- ОРВИ в тяжёлой форме;
- нервное напряжение и частые стрессы;
- длительное воздействие ультрафиолетового излучения;
- переохлаждение или перегревание организма;
- нарушение работы эндокринной системы;
Как только иммунная защита организма ослабевает, вирус начинает проявляться на теле.
Видео — герпетический кератит
Симптомы заболевания
Симптомами герпетического кератита могут быть:
- проявление слезотечения;
- отеки вокруг глаз;
- покраснение глазного яблока;
- повышенная чувствительность к свету;
- появление пузырьков с жёлтой жидкостью на верхних и нижних веках;
- непроизвольное закрывание век;
- резкое ухудшение зрения;
- появление зуда и жжение на области вокруг глаз;
- болезненное движение глазами;
- чувство присутствия инородного тела в глазу;
- ощущение боли при прикосновении к векам.
Внешние симптомы герпетического кератита
Помимо этого, герпетический кератит сопровождается и общим ухудшением состояния здоровья:
- повышение температуры тела;
- частые головные боли;
- быстрая утомляемость;
- сонливость;
- тошнота и рвота;
- отсутствие аппетита.
Однако симптоматика герпетического кератита схожа с признаками других болезней, поэтому не стоит приступать к самолечению, если нет уверенности в диагнозе.
Характерная симптоматика этого заболевания может выражаться в изменении цвета радужной оболочки. Возможно появление на ней зелёных, жёлтых, белых пятен. А также в помутнении роговицы глаза или в поражении одного глаза. В редких случаях наблюдается герпетический кератит сразу на двух глазах.
Формы герпетического кератита
Офтальмогерпес может быть нескольких видов. Разделяют две формы герпетического кератита.
Первичная форма кератита – это момент заражения вирусом. Как правило, это происходит с детьми до трёх лет. Появляется пузырьковая сыпь на лице, особенно в области век, слезоточивость, покраснение глазного яблока.
Постпервичный – воспалительный процесс роговицы в период активации ранее попавшего спящего вируса герпеса.
Постпервичный герпетический кератит, в свою очередь, делится на эпителиальный и глубокий.
При эпителиальном кератите повреждены только верхние слои глазного яблока, существует две разновидности:
- Везикулярный – на глазном яблоке образуются пузырьки, которые потом лопаются и на их месте образуются язвочки. После них остаются рубцы в виде мутных пятен.
- Древовидный – на поверхности глаза образуются небольшие пузырьки, которые со временем лопаются и образуют древовидный рисунок на глазном яблоке.
Глубокий вид постпервичного герпетического кератита повреждает глубокие слои глаза, существует четыре разновидности:
- Дисковидный – первым признаком является отёк стромы. Далее повреждаются глубокие слои роговицы, образуя очаг в центре глаза. При этом заболевании глаз отмечается резкое падение зрения.
- Кератоиридоциклит – признаком этого вида герпетического кератита являются резкие боли в области вокруг глаз, лба и челюсти.
- Метагерпетический – развивается сильное видоизменение стромы с образованием язв.
- Диффузный – симптомы похожи на дисковидный, но очаг не имеет чётких границ.
Как проводится диагностика
Герпетический кератит сложно выявить самостоятельно. Для диагностирования этого заболевания необходимо обратиться к хорошему специалисту, который сначала проведёт осмотр, а потом назначит ряд исследований:
- серологический тест;
- анализ слезы;
- соскоб верхнего слоя эпителия глазного яблока;
- при первичном заражении назначают внутрикожную пробу с использованием вакцины ВПГ;
- измерение внутриглазного давления.
Последнее время часто используют флуоресцеин для диагностики болезни глаз. Для этого на радужную оболочку глаза наносят несколько капель этого вещества и под действием ультрафиолетового света выявляются изменения радужной оболочки.
Диагностика герпетического кератита
Методы лечения герпетического кератита
Лечение герпетического кератита – это задача не из лёгких. Сложностью является то, что вирус герпеса легко приспосабливается к различным лекарствам. Однако это не говорит о том, что избавиться от этой болезни можно только путём хирургического вмешательства. Если заболевание протекает в лёгкой форме, то рекомендуется попробовать консервативное лечение.
Консервативное лечение герпетического кератита включает в себя электрофорез и медикаментозную терапию с помощью глазных капель и таблетированных препаратов.
Электрофорез. Ватный тампон пропитывают интерфероном и накладывают поверх воспаления роговицы глаза. Далее с помощью прибора подаётся сигнал тока, который разрушает повреждённый эпителий глазного яблока. Сила тока уменьшается по мере уменьшения количества поражённых тканей. Процедура повторяется до тех пор, пока не появится здоровый слой роговой оболочки. В среднем улучшения наблюдаются в течение двух недель. На месте повреждённого эпителия могут остаться небольшие помутнения, которые не влияют на качество зрения.
Что делать если медикаментозное лечение не помогает — о методе кросс линкинга
Если предыдущие методы не дали результатов или у пациента пострадали глубокие слои глазного яблока, то специалисты прибегают к оперативному вмешательству.
Самым простым хирургическим методом является соскабливание. Этот метод подразумевает удаление повреждённых слоёв глаза, и обрабатывание этого места антисептическим средством.
К кардинальным способам лечения этого заболевания относится кератопластика. Эта операция проходит либо под местным, либо под общим наркозом. Суть её состоит в том, что происходит замена повреждённой роговой оболочки глаза на донорскую здоровую. Допускается замена части слоя роговицы глаз.
Герпетический кератит запрещено лечить народными методами, так как помимо того, что это не принесёт никаких положительных результатов, так ещё и может нанести непоправимый вред здоровью.
Во время обострения заболевания не рекомендуется пользоваться линзами, так как они могут только усугубить ситуацию.
Какие могут быть осложнения
Несвоевременное или некорректное лечение герпетического кератита может не только увеличить количество рецидивов, но и вызвать ряд осложнений, которые нанесут непоправимый вред здоровью.
К таким осложнениям можно отнести:
- глаукома;
- катаракта;
- помутнение роговицы;
- частичная или полная потеря зрения;
- бельмо;
- отслоение сетчатки.
Если помощь была оказана вовремя, и лечение прошло эффективно, то это исключает возможность появления последствий.
Профилактика заболевания
Вирус герпеса, попав единожды в организм человека, остаётся там навсегда. Нельзя его вылечить, но можно сохранять его в состоянии ремиссии. Для этого необходимо соблюдать некоторые рекомендации и советы:
- не запускать лечение других болезней;
- соблюдать элементарные правила гигиены;
- пользоваться презервативами во время секса;
- пересмотреть свой рацион (перестать есть жареную, острую, копчёную пищу);
- принимать контрастный душ;
- принимать комплекс витаминов;
- ежедневно заниматься физическими упражнениями;
- предотвращать переохлаждение или перегревание.
Людям, которые склонны к частым рецидивам герпетического кератита, рекомендуется профилактическое употребление противовирусных средств. В основном длительность такой профилактики составляет не более трёх недель, но в некоторых случаях она может длиться и месяцами, и годами. Все зависит от общего состояния организма человека.
[youtube.player]Кератит у детей – воспалительное заболевание, поражающее прозрачную оболочку глаза (роговицу). Возникает под влиянием бактериальных, вирусных инфекций, механических травм, авитаминоза. Если не проводится лечение, кератит может спровоцировать ухудшение зрения, вплоть до его потери.

Причины
Причины, вызывающие кератит у детей, бывают инфекционного (вирусы, грибки, бактерии), механического (ожоги, царапины), аллергического и травматического происхождения. В зависимости от источника, выделяют различные виды болезни, имеющие общие и индивидуальные симптомы.
Симптомы
- режущая боль в глазах;
- слезотечение;
- ощущение инородного тела;
- бледность роговицы;
- инфильтраты различных оттенков (от светло-серого до гнойного желтого).
Основные виды кератита, которые встречаются в детском возрасте: бактериальный, герпетический, аллергический, обменный (авитаминозный) и посттравматический.
Бактериальный кератит характеризуется появлением язв в глазу ребенка. В детском возрасте встречается редко. Возбудителем обычно является кокковая инфекция, но иногда болезнь возникает из-за полученной травмы глаза. Заболевание сопровождается болью, жжением, после устранения воспалений на белой части глазного яблока появляется бельмо.
Токсико-аллергический кератит имеет сложную форму течения. Обычно встречается у детей от рождения до 14 лет и подростков. Причинами возникновения токсико-аллергической формы являются ранее не долеченные заболевания (ОРЗ, ОРВИ), переохлаждение, глистные инвазии.
Отличить токсико-аллергический кератит можно по характерным бугоркам с сосудами, пересекающих глазное яблоко. Расширение сосудов вызывает помутнение прозрачной оболочки глаза (роговицы) и безвозвратное ухудшение зрения.
Авитаминозный кератит возникает из-за дефицита витаминов в организме ребенка:

Такая форма заболевания является самой распространенной среди маленьких детей. Возникает из-за активности герпесного вируса в организме. Возбудитель болезни наиболее часто активизируется на фоне: переохлаждения, психологических расстройств (стресс), травмирования глаз, лихорадочных проявлений (высокая температура, озноб).
Течение заболевания возможно в легкой и тяжелой формах, с проявлением осложнений: развитие вторичной глаукомы, катаракты, появление прозрачности хрусталика.
Первичный герпетический кератит встречается среди малышей до 5 лет. Основная причина – не до конца сформированный детский иммунитет. Характеризуется сложным течением, сопровождается герпетическими пузырьками на глазном яблоке и по телу (руках, ногах, туловищу, лице).
Постпервичный герпетический кератит возникает, как и первичный, на фоне ослабленного иммунитета. Проявляется следующими симптомами: резь и боли в глазах, судорожные спазматические сокращения век, сыпь на теле отсутствует.
Дисковидный герпетический кератит охватывает глубокие области роговицы, в центре которой возникает воспаление в форме диска. Глаза краснеют, появляется отек роговицы, век, конъюнктивы, возникает повышенное внутриглазное давление.
- Возможно, вы искали: как вылечить покраснение глаз у ребенка
Посттравматический кератит у детей развивается из-за неосторожной царапины, попадания и удаления инородного тела с роговицы, ультрафиолетовых, термических или химических ожогов. Заболевание характеризуется прямым врастанием ответвлений сосудов в роговицу, судорожным спазмом век, желтыми гнойными выделениями из глаз.

Лечение
Безотлагательное лечение под наблюдением специалиста необходимо для любого типа заболевания. Кератит – заразное заболевание, лечение больных детей проводится в условиях госпитализации.
Для выявления возбудителя болезни офтальмолог обследует пациента, назначая ряд анализов. Ассистенты проводят промывание глаз, берут мазок инфильтрата, собирают общий анализ крови. После того, как будет получен результат, назначается комплексное лечение.
Мази при кератите применяют один раз в день на ночь, противомикробными средствами рекомендуется капать в глаза не менее 4 раз.
- 1 % эритромициновая мазь;
- 1 % тетрациклиновая мазь;
- 0,3% мазь или раствор ципрофлоксацина;
- мазь или раствор колистиметат, ролитетрациклин;
- 0,01 % раствор мирамистин;
- 0,3 раствор ломефлоксацина.
Противовоспалительные препараты используют для снижения воспалительных процессов – 0,1 % раствор диклофенака, 4 раза в день по 1 капле. Для снижения риска возникновения внутренних синехий используют растворы: 0,5 циклопентолат, 1% атропин, 0,5 % тропикамид.
Лечение кератита проводится совместно с постановкой инъекций – антибиотиков. Лечение проводится уколами внутримышечно и внутривенно.
Самым распространенным и эффективным является лечение, с применением пенициллинов. Уколы ставятся не менее 5 раз в сутки, иногда могут назначить 10 инъекций.
Внутривенно проводится дезинтаксиционное лечение 5 % раствором глюкозы, 200–400 мл раствора гемодеза, 2 г. по 200–400 мл аскорбиновой кислоты. При долгом заживлении назначают препараты, стимулирующие иммунитет. Лечение осуществляется метронидазолом 500 мг в сутки, либо через день.

Профилактика
Поскольку кератит заразен, главной профилактической мерой является, изолирование ребенка от больных людей. Гигиена также является главной частью в профилактике болезни.
- Побеспокойтесь о безопасности и предотвращении травмирования глаз.
- Оградите малыша от острых предметов (карандаши, ручки).
- Приучайте малыша чаще умывать лицо, следите, чтобы он не тер глаза грязными руками.
Среди многих заболеваний роговицы одно из первых мест по частоте и тяжести течения в настоящее время занимают герпетические кератиты. Они часто поражают людей молодого возраста и детей.
Герпес стал одной из наиболее частых инвалидизирующих инфекций переднего отдела глаза. По клиническому течению различают несколько форм герпетического кератита: точечный, везикулезный, древовидный, метагерпетический, дисковидный и глубокий диффузный увеокератит.
Часто наблюдается переход более легкой поверхностной формы в тяжелую глубокую. Заболевание может начаться в радужке или в цилиарном теле, а затем перейти на роговицу.
Все виды герпетического поражения роговицы объединяют общие признаки:
- Частая связь с предшествующими общими инфекционными болезнями.
- Нейротрофический характер болезни — понижение чувствительности роговицы обоих глаз.
- Невралгические боли.
- Замедленная регенерация и рецидивирование.
- Заметные изменения видимых нервов роговицы.
Герпес относится к числу фильтрующихся нейродермотропных вирусов. Входными воротами при внедрении вируса в организм человека являются кожа и слизистые оболочки ротовой и носовой полости, глотки и мочеполовых органов, а также конъюнктива.
Эпителий покровных тканей служит также резервуаром, где хранится в неактивном состоянии вирус герпеса. Для попадания вируса в организм требуется хотя бы небольшое нарушение целостности покровов или повышение их проницаемости. Инокуляция вируса чаще происходит в раннем детском возрасте. Заражение может произойти во время родов, когда вирус попадает из зараженных половых путей матери в верхние дыхательные пути или конъюнктиву новорожденного. Позднее вирус в организм ребенка попадает при поцелуе, сосании, при кормлении с ложечки, побывавшей во рту матери и т.д.
Вирус может попасть также воздушно-капельным и гематогенным путем. Герпетическая инфекция длительное время, а иногда всю жизнь может оставаться латентной. Среди факторов, провоцирующих герпес, на первом месте стоят лихорадочные заболевания. В провокации герпетического кератита играют роль микротравмы роговицы. Герпетические заболевания могут возникнуть после переохлаждения, длительного пребывания на солнце. Способствуют развитию заболевания также авитаминозы, особенно B1. Из эндокринных факторов, провоцирующих герпес, следует указать на менструальный цикл, климактерический период, беременность.
Везикулезный кератит относится к поверхностным формам герпеса. Он характеризуется тем, что на роговице в любом ее отделе появляются мелкие, полупрозрачные пузырьки, приподнимающие поверхность эпителия. Пузырьки довольно быстро лопаются и образуются язвочки. Чувствительность роговицы резко снижается. Регенерирует эпителий очень медленно.
Если присоединяется вторичная инфекция, то приобретается гнойный характер инфильтрата с соответствующими последствиями. Если герпес не осложнен, то в случае вовлечения в процесс боуменовой оболочки, после заживления остается нежное помутнение роговицы.
Древовидный кератит обычно сопровождается, кроме свойственной кератитам симптоматики, невралгическими болями. Невралгия. в области первой или второй ветви тройничного нерва может быть весьма выраженной даже тогда, когда явления раздражения не очень сильны. После слущивания эпителия воспалительный очаг превращается в поверхностную язву шириной в один-полтора миллиметра. Древовидный кератит протекает вяло и упорно, часто сопровождается иритом или иридоциклитом.
Не так редко древовидный кератит распространяется на глубокие слои стромы, трансформируясь в дисковидный, в диффузный интерстициальный или в метагерпетический кератит. Переход древовидного кератита в метагерпетический особенно часто стал наблюдаться в связи с широким применением кортикостероидов.
В результате образования метагерпетического кератита на поверхности роговицы образуется обширная эрозия, появляются свежие очаги. Очаг изъязвления имеет ландкартообразные очертания, напоминающие амебу. Почти вся роговица вокруг отечна.
Клиническая картина довольно пестрая: местами очаг рубцуется, местами видны эпителиальные вздутия, пузырьки, свежие древовидные образования. Кератит сопровождается иридоциклитом, иногда даже гнойным. Процесс длится месяцами, может давать кратковременные ремиссии. Через длительные промежутки времени могут наступать разной тяжести рецидивы. В исходе всегда остаются грубые помутнения роговицы.
Дисковидный кератит — полиэтиологичен. Он наблюдается также при herpes zoster, натуральной оспе и осповакцине, ветряной оспе, эпидемическом паротите, аденовирусной инфекции и др. Но
эти инфекции поражают глаз реже. В типичных случаях болезнь начинается с отека эпителия в центральной или парацентральной зоне роговицы. Отек довольно быстро распространяется на строму, которая значительно утолщается, затем в толще формируется серовато-белый круглый очаг, размером 3-6 мм, нередко с насыщенно белым небольшим пятнышком в центре. Могут быть складки десцеметовой оболочки, в области очага на задней поверхности роговицы — преципитаты.
Диффузные интерстициальные кератиты приходится дифференцировать с паренхиматозным кератитом туберкулезной и люэтической этиологии (чаще у маленьких детей).
Диагностическое значение имеют вирусологические исследования роговичных соскобов. Наиболее эффективным методом лабораторной диагностики является обнаружение антигена в соскобах конъюнктивы методом флуоресцирующих антител. Цитологический метод позволяет установить особенности клеточной реакции.
Опоясывающий лишай роговицы — herpes corneae zoster, как и herpes zoster век наблюдается при поражении первой ветви тройничного нерва. Роговица поражается только тогда, когда в процесс вовлекается n. nasociliaris. Высыпанию герпеса предшествуют обычно невралгические боли в области разветвления первой ветви тройничного нерва. На роговице появляются пузырьки такие же, как на коже век, лба, лица, губ. Они довольно крупные, располагаются глубже, чем при простом герпесе, поэтому после заживления остается более интенсивное помутнение. Чувствительность роговицы всегда отсутствует, часто в процесс вовлекаются радужка и цилиарное тело.
Могут быть склериты, невриты зрительного нерва и параличи глазодвигательных мышц. При этом заболевании долго держатся невралгические боли.
После перенесенного заболевания остается стойкий иммунитет. Вызывается заболевание вирусом, по своей природе идентичным вирусу ветряной оспы. Встречается преимущественно у взрослых и людей пожилого возраста, у детей — редко и обычно в возрасте 10-15 лет. У них процесс протекает более остро, но разрешается болезнь быстрее, чем у взрослых.
должно быть направлено на борьбу с вирусом герпеса, на усиление сопротивляемости организма, стимуляцию регенеративной способности роговицы. Применяются препараты, которые нарушают синтез нуклеиновых кислот и тем самым подавляют размножение вируса.
К таким препаратам относится диоксуридин (0,1% керецид), который закапывают 6-10 раз в течение 10-14 дней, но не более, так как оказывает токсическое влияние на конъюнктиву и роговицу. Противовирусной активностью обладает оксолиновая мазь 0,25-0,5%, взаимодействующая с вирусными частицами в фазе внеклеточного существования.
Применяются: теброфеновая мазь 0,25-1% 3-4 раза в день, 0,5% водный раствор бромуридина 6 раз в день или в виде ГЛП, 0,1-0,5% раствор глудантана, 0,5-1% флореналь в виде мази, капель и ГЛП.
Наиболее эффективна 0,05% бонафтоновая мазь, которая закладывается 3 раза в день; при вирусемии бонафтон назначают внутрь по 50 мг 4 раза в день. Ацикловир в виде 3% мази хорошо сочетается с интерфероном. Лейкоцитарный интерферон можно вводить под конъюнктиву по 0,3-0,5 (при глубоких кератитах), закапывать в конъюнктивальный мешок 6-8 раз в день.
Применяются индукторы интерферонообразования(пирогенал-мукополисахарид бактериального происхождения, 100 МПД в 1 мл физиологического раствора 4-6 раз в день, доза 100-300 МПД, а также полиглюкин, полиакриламид, полудан в каплях 5-6 раз в день, парабульбарно в концентрации 100 мг в 1 мл № 5-10).
Закапывают в глаз фермент дезоксирибонуклеазу (0,1% раствор), приготовленную на 0,3% растворе сульфата магния 4-5 раз в день. Форма, тяжесть и течение заболевания связаны с изменениями в иммунологическом статусе больных, поэтому применяются иммуностимуляторы и иммуномодуляторы — левамизол по 150 мг ежедневно 3 дня подряд в неделю в течение 1 месяца. Через 3-6 месяцев — повторный курс. Вакцина внутрикожно по 0,2 (№ 5) с интервалом 1-2 дня между ними.
Неспецифический гамма-глобулин в виде капель, подконъюнктивальных инъекций по 0,3 1 раз в 2-3 дня № 5 и внутримышечно 5 мл 1 раз в 2-3 дня № 5, гипериммунная сыворотка реконвалесцентов, сухая донорская плазма. В качестве иммунокорректора применяется нуклеиновая кислота или нуклеиновокислый натрий в дозе 0,4 до 1,0 г в сутки в 3-5 приемов ежедневно 10-30 дней и 3% 3 раза в день в виде капель.
Для борьбы со вторичной инфекцией и ее предупреждением инстилляция 30% раствора сульфацила натрия, 10% раствора сульфапиридазина, а также антибиотики в виде мазей (1% тетрациклиновая, дибиомициновая, эритромициновая).
Для лечения герпетических язв применяется корнеопласт — размельченная деэпителизированная, силиковысушенная или свеже консервированная по Филатову В.П. нативная роговая оболочка глаз человека и животных (крупный рогатый скот, свинья, овца и др.)
В нем имеется коллаген и высокоспецифичный кератинсульфат, который определяет функциональные тканевые свойства и содержится только в роговице, поэтому обладает хорошим лечебным эффектом. Для улучшения метаболических процессов в тканях глаза и организма применяют внутримышечно инъекции витаминов В1, В6, А, аскорбиновую кислоту, местно 0,5% тиаминовую мазь, капли с рибофлавином, цитралем, аскорбиновой кислотой, глюкозой.
Для терапии различных форм герпетических кератитов применяется пчелиный яд, мед, рентгеновские лучи Букки, криотерапия, лазеркоагуляция, диатермокоагуляция, ультразвуковая терапия, диатермия, которые улучшают кровоснабжение и трофику, диадинамические токи, электрофорез с различными лекарственными веществами, стимуляция гелий-неоновым лазером. При болях анальгетики (анальгин, амидопирин) и периорбитальные новокаиновые блокады.
Для профилактики и лечения иридоциклита — мидриатики. В случае повышения внутриглазного давления — диакарб по 0,1-0,25 2 раза в день, глицероаскорбат.
После стихания острых процессов применяются кортикостероиды в малых и очень малых дозах. Соскабливание инфильтрата и туширование герпетической эрозии 5% йодной настойкой или 20% сернокислым цинком или эфиром, или раствором перекиси водорода. Можно повторять до 2-3 раз. После этих манипуляций в глаз закапывают дезинфицирующие капли и мази.
При отсутствии эффекта от медикаментозной терапии и прогрессировании язвенного процесса показана лечебная послойная или сквозная кератопластика. Далее проводится диспансеризация с реабилитационной терапией и противорецидивным лечением. В качестве реабилитационной терапии применяют полиакриламид, полиглюкин, мягкие контактные линзы, солкосерил, цитраль, 5-10% масляный раствор токоферола.
При буллезной кератопатии — глазные ванночки с 10 или 20% раствором глюкозы с закладыванием 0,5% тиаминовой мази. ГЛП прополис 1 раз в сутки в течение 7-10 дней. Коллализин в дозе 10 КЕ в виде капель и субконъюнктивально ежедневно 1 раз в концентрации 10 КЕ в 0,5% растворе новокаина № 10-15.
Противорецидивное лечение начинают в холодном периоде через 3-4 недели после полного исчезновения клинических признаков воспаления — иммунокоррекция Т-активином по 50 мг через день № 9 каждые — 6 месяцев, левамизолом по 150 мг 1 раз в неделю в течение 2-3 месяцев. Курс можно повторять 2 раза в год. Вакцинотерапия при частых обострениях офтальмогерпеса.
[youtube.player]Читайте также:


