Метод пцр на уреаплазму и герпес что сдавать
Что такое уреаплазмоз и почему он может быть опасен
Существует два вида уреаплазм — Ureaplasma urealyticum и Ureaplasma parvum. Они отличаются между собой ДНК [2] . Ученые не могут прийти к соглашению, какой из этих микроорганизмов более опасен. Одни указывают, что U.urealyticum чаще вызывает уретрит. Другие возражают, что U.parvum более распространена, а значит, чаще становится причиной осложнений беременности. А третьи вообще заявляют, что разницы в патогенности этих двух видов нет и одинаково опасны оба вида [3] .
При проведении анализов часто определяют не конкретный тип уреаплазм, а Ureaplasma spp., то есть сразу обе формы.
Уреаплазма передается в подавляющем большинстве случаев при половых контактах. Этот микроорганизм прикрепляется к клеткам, в том числе к сперматозоидам, и с ними может легко попасть даже в верхние отделы половой системы женщины [4] .
Пока неизвестно, является ли обнаружение уреаплазмы опасным само по себе [5] . В исследованиях, которые были проведены в Америке, уреаплазму обнаружили у 40–80% женщин без каких-либо признаков заболевания [6] . Ученые из Польши анализировали данные, полученные не только от здоровых женщин, но и от пациенток с различными гинекологическими заболеваниями. По результатам исследований, уреаплазму у здоровых женщин выявляли значительно реже, в 8,8% против 31,8% [7] .
А вот опасность уреаплазмы во время беременности уже доказана. В некоторых случаях именно этот микроорганизм становится причиной самопроизвольного аборта. Если мать инфицирована во время беременности, то при затяжных родах уреаплазма может проникнуть в околоплодные воды. Это приводит к поражению глаз, легких и других органов новорожденного.
Особенно велик риск тяжелых осложнений, если ребенок рождается недоношенным. У таких детей уреаплазма может привести к поражению легких или головного мозга и даже к летальному исходу.
Для самой женщины уреаплазма тоже несет опасность. Микроорганизм может вызывать осложнения после аборта или родов. Причем иногда — очень серьезные, с повышением температуры, изменением лабораторных показателей [8] .
У мужчин уреаплазма может вызывать уретрит, а потом — распространиться на предстательную железу и яички. Из-за воспаления развиваются простатит и бесплодие.
Для диагностики уреаплазмоза недостаточно просто сдать анализ, обязательно нужно учитывать данные гинекологического или урологического обследования.
Анализы на уреаплазмоз назначают при воспалительных заболеваниях малого таза у мужчин и женщин, при дисбиозе влагалища. Также это исследование обязательно проводят донорам спермы, пациентам с бесплодием, женщинам после выкидышей и самопроизвольных абортов, даже если клинических признаков заболевания нет [9] .
Если планируется операция на органах мочеполовой системы, то анализ на уреаплазмоз тоже придется сдать. Этот микроорганизм повышает риск развития инфекционных осложнений [10] .
В данном случае материалом для исследования может быть моча, соскоб с поверхности уретры и эякулят. У мужчин уреаплазмы обитают именно на поверхности эпителия уретры, поэтому в моче и в соскобе их будет наибольшее количество.
Перед взятием соскоба придется воздержаться от походов в туалет хотя бы 3 часа — на поверхности уретры должно накопиться достаточное количество возбудителя. Биоматериал забирает врач с помощью тонкого зонда со щеточкой на конце. Это не слишком приятная процедура, но при соблюдении всех правил взятия материала сильной боли она не вызывает.
Альтернативный вариант — сдать на анализ первую порцию утренней мочи, около 50 мл. Но в данном случае точность исследования во многом зависит от того, как был собран биоматериал и как быстро его доставили в лабораторию.
Эякулят или секрет простаты собирают при подозрении на простатит, орхит или эпидидимит, вызванный уреаплазмой, а также при мужском бесплодии или перед донорством спермы. Перед исследованием нужно как минимум два дня воздерживаться от половых контактов. Сперму собирают в специальный контейнер, который можно получить в лаборатории или приобрести самостоятельно.
Еще один вариант — определить уровень антител к уреаплазме в крови. Это универсальный метод исследования, который используется вне зависимости от пола. Кровь забирают из вены натощак или через 4–5 часов после еды.
У женщин для проведения исследования на уреаплазмоз берут соскоб из уретры, из влагалища, с шейки матки. Место забора биоматериала зависит от имеющихся воспалительных заболеваний и цели исследования [11] .
При признаках уретрита исследуют соскоб из уретры, при дисбиозе или вагините — со стенок влагалища. Если есть подозрение на воспаление других органов половой системы — материал берут из цервикального канала шейки матки.
Для взятия мазка женщина садится в гинекологическое кресло. Врач с помощью специальных зондов-щеточек делает соскоб, оформляет направление и отправляет полученный материал на исследование. Обычно вся эта процедура проходит безболезненно и может вызвать только небольшой дискомфорт.
Основными методами исследования на уреаплазмоз являются ПЦР, микробиологическое исследование и ИФА.
С помощью ПЦР можно обнаружить даже небольшое количество уреаплазмы, но не всегда это говорит о развитии инфекции. Для проведения ПЦР используют мазки из уретры или половых органов, эякулят, сперму или первую порцию мочи. В лаборатории проводят подготовку материала и исследуют его с помощью специальной аппаратуры.
Чувствительность ПЦР для выявления уреаплазмы — 96%, специфичность — 98% [12] . Исследование проводится за 1–2 рабочих дня, но если уреаплазма была обнаружена, требуются подтверждающие тесты. В этом случае результаты могут прийти только через несколько дней.
ИФА-диагностику можно проводить только в комплексе с ПЦР- или микробиологическим исследованием. Само по себе наличие или отсутствие титров не позволяет поставить диагноз. У здорового человека в крови могут обнаружить антитела к уреаплазме. И наоборот, у пациента с уреаплазмозом антител может не быть из-за сниженного иммунитета или из-за того, что иммуноглобулины еще не успели выработаться. Поэтому исследование рекомендовано проводить два раза с промежутком как минимум в 10 дней.
ИФА занимает от 1 до 4 рабочих дней. Результат исследования представляет собой информацию о титре антител в крови.
Микробиологическое исследование проводится для обнаружения в материале самих микроорганизмов. Биоматериал (мазок, эякулят, простатический секрет или мочу) для этого исследования помещают в стерильный контейнер с питательной средой и отправляют в лабораторию. Если в материале были уреаплазмы, то они начинают образовывать колонии.
Кроме классического микробиологического исследования, могут проводить быстрый анализ с использованием тест-систем. Они позволяют определить вид уреаплазмы, количество клеток возбудителя и чувствительность к антибиотикам без использования стандартных питательных сред [13] .
Преимуществом микробиологического исследования является его 100% специфичность и возможность сразу оценить количество уреаплазм и эффективность антибактериальных препаратов [14] . Из недостатков — длительность исследования в среднем 5–7 дней.
Правильно расшифровать результаты исследований на уреаплазмоз может только врач. Далеко не всегда присутствие этого микроорганизма говорит об уреаплазмозе. В небольших количествах его находят и у совершенно здоровых людей.
Уреаплазмоз могут диагностировать, если случай подходит под три главных критерия:
- есть воспалительное заболевание мочеполовой системы;
- обнаружена уреаплазма;
- нет других микроорганизмов, которые могли бы вызвать воспаление.
Саму уреаплазму обнаруживают с помощью ПЦР- и микробиологического исследований. Существуют качественные и количественные методы ПЦР. Качественные позволяют только сказать, есть этот микроорганизм в исследуемом материале или нет. Этот метод больше применяется для массового скрининга, чем для постановки диагноза. Потому что даже положительный результат не говорит в пользу заболевания, но требует более тщательного обследования.
ПЦР количественным методом — более точное исследование. Если уреаплазма не обнаружена, значит, заболевания нет. Если обнаружена в количестве менее 104 копий микроорганизма, это, скорее всего, говорит о здоровом носительстве. Если микроорганизм обнаружен в количестве более чем 104 копий, то есть вероятность уреаплазмоза и нужно смотреть результаты других анализов и обследований.
Примерно та же ситуация и с микробиологическим исследованием. Если уреаплазма не выявлена, значит, все в порядке. Если ее показатель менее 104 КОЕ/мл, скорее всего, речь идет о носительстве. Если больше — врач будет оценивать результаты всех исследований в комплексе.
Определение антител к уреаплазме в крови — вспомогательный метод исследования. С его помощью диагноз поставить нельзя, но можно использовать его в комплексе с другими исследованиями.
Результат ИФА может быть положительный, отрицательный и сомнительный. Положительный результат означает, что обнаружены антитела к уреаплазме. Обычно в бланке также указывают уровень антител или коэффициент позитивности. С его помощью можно сравнить результаты двух последовательных анализов. Более достоверные результаты можно получить, если сделать два анализа с разницей в 10–14 дней. Если будет рост титра, вероятнее всего развитие инфекции.
Если результат отрицательный — антител нет. Правда об отсутствии инфекции это не говорит. Если заражение произошло недавно, то организм просто не успел выработать защиту против нее. Сомнительный результат — это пограничные значения. В таком случае лучше повторить исследование примерно через 7–10 дней.
На стоимость анализа на уреаплазму влияет вид исследования, стоимость оборудования и используемых тест-систем, престижность лаборатории или клиники.
В среднем ИФА-анализ для определения антител к уреаплазме в крови будет стоить 600–700 рублей для каждого вида иммуноглобулинов. ПЦР качественным методом стоит около 300 рублей, количественным — 400–500 рублей. Микробиологическое исследование в среднем стоит 1000 рублей, а разброс цен примерно от 800 до 1700 рублей.
К стоимости исследования следует добавить стоимость взятия крови (120–200 рублей) или мазка (300–400 рублей) [15] .
Уреаплазма — еще не изученный до конца микроорганизм. К результатам анализа на уреаплазму нужно относиться осторожно и обязательно учитывать результаты обследования у гинеколога или уролога, планируемую беременность и другие факторы. И помните, что диагноз может поставить только врач.

После лечения уреаплазмоза нужно обязательно сдать контрольный анализ, который выявит, насколько эффективным было лечение. Сдавать контроль-тест лучше через пару недель после окончания терапии. И, конечно, во время лечения и после необходимо предохраняться барьерными контрацептивами.
[youtube.player]
Human alphaherpesvirus под кодовым названием HSV (в переводе с латинского вирус простого герпеса) относится к ДНК-содержащим вирусам.
HSV — большая семья из более чем 100 видов ДНК-вирусов, которые паразитируют на животных и людях, но только 8 из них вызывают заболевания у людей.
Наиболее распространенными являются вирус 1,2 и 6 типа.
Это самые загадочные и коварные вирусы, способные длительное время протекать в латентной форме, рецидивировать и заражать здоровых людей.
Поэтому диагностика герпеса остается актуальным вопросом.
Важно не только выявить герпетическое заболевание, но и его тип, что позволит подобрать наиболее эффективную тактику лечения и профилактики рецидивов.
Наиболее точным и информативным методом выявления герпесной инфекции остается ПЦР-анализ (полимеразная цепная реакция).
- 1 и 2 тип герпеса: ПЦР-исследование
- Как проводится диагностика ПЦР 1 и 2 типа герпеса
- ПЦР на герпес 6 типа
- Как подготовиться к анализам на герпес
- ПЦР-диагностика Herpes zoster
- Контрольный ПЦР анализ на герпес после лечения
- ИФА или ПЦР на герпес: какой анализ лучше?
- Когда и как лечить герпес, если ПЦР положительный?
1 и 2 тип герпеса: ПЦР-исследование
Диагностические возможности, которые позволяют распознавать атипичные и бессимптомные клинические инфекции ВПГ, заключаются в применении полимеразной цепной реакции.
ПЦР признан наиболее точным и результативным методом в выявлении вирусов герпеса.
Получение микробиологических результатов ПЦР крови на герпес в короткие сроки возможно благодаря методам молекулярной биологии, основанным на обнаружении бактериальной ДНК.
Полимеразная реакция более чувствительна, чем стандартные методы, используемые в микробиологической диагностике, поэтому часто рекомендуется для выявления вирусов.
Реакция ПЦР включает в себя амплификацию выбранного фрагмента ДНК с использованием специфических праймеров.
Это позволяет обнаружить присутствие даже минимального количества вирусного ДНК.
Количественные методы ПЦР в реальном времени (RT-PCR) являются важным дополнением к качественным методам выявления инфекций герпетического характера.
Благодаря высокой достоверности результатов, глубокой автоматизации и низкой трудоемкости,
Методы молекулярной биологии, такие как ПЦР, успешно используются для выявления широкого спектра микроорганизмов, включая вирусы, бактерии, грибы и простейшие.
В отличие от методов разведения, они не требуют обнаружения роста микробов.
Молекулярные методы находят особое применение в диагностике патогенных микроорганизмов, которые трудно или невозможно выращивать in vitro.
ПЦР позволяет значительно сократить время ожидания результата и отличается высокой чувствительностью и специфичностью.

Особую актуальность ПЦР-анализ имеет при диагностике инфекции у беременной женщины.
ВПГ вызывают генитальные инфекции у беременных женщин и могут передаваться от инфицированных матерей к плоду и новорожденным.
У ребенка ВПГ может спровоцировать заболевания кожи, глаз, рта и центральной нервной системы.
Так, было установлено, что ВПГ-2 является причиной 15-30% инфекций плода и новорожденных.
Инфекции, вызванные герпесвирусами человека из-за их повсеместного распространения, представляют собой серьезную проблему для здоровья.
Социально-экономические проблемы и их последствия повлияли на динамику распространения инфекции, появление нового пути передачи и клинических симптомов.
Наиболее популярной клинической особенностью инфекции вируса простого герпеса типа 1 (ВПГ-1) является оролабиальная инфекция.
Но наиболее важной проблемой является генитальный герпес (ВПГ-2).
Из-за таких осложнений, как заражение другими заболеваниями, передаваемыми половым путем, инфекция плода (герпес новорожденных).
Почему герпетическая инфекция является настолько распространенной и легко передаваемой?
Многие инфицированные герпесом люди страдают от бессимптомной болезни, но периодически выделяют вирус в слюну или генитальные выделения.
У некоторых приобретение первичного генитального герпеса может вызывать болезненные язвенные поражения и системные проявления.

Включая головную боль, недомогание и лихорадку продолжительностью до 3 недель.
После начальной половой инфекции ВПГ становится латентным в крестцово-нервных ганглиях и может активизироваться, вызывая периодические поражения половых органов.
Хотя рецидивирующие эпизоды короче и более локализованы, чем первые, хроническая природа этого заболевания и возникновение рецидивов могут приводить к серьезным осложнениям.
Передача вируса возможна во время симптоматической инфекции у полового партнера, но большинство заражений происходит во время бессимптомного эпизода.
Как проводится диагностика ПЦР 1 и 2 типа герпеса
Исследуемым материалом является венозная кровь, также для диагностики герпеса методом ПЦР берется урогенитальный мазок.
У мужчин забор материала проводится специальным инструментом со стенок мочеиспускательного канала, у женщин со слизистой влагалища и шейки матки.
Перед проведением ПЦР на герпес 1 и 2 типа рекомендуется придерживаться некоторых правил, что позволит получить максимально точные результаты.
Женщинам за несколько дней нужно исключить половые контакты, использование вагинальных свечей и спринцеваний.
За 2-3 часа исключить мочеиспускание.
Мужчинам также рекомендуется не мочиться за несколько часов до анализа.

Интерпретировать результаты можно следующим образом:
- Положительный ПЦР герпес — ДНК возбудителя присутствует.
- Отрицательный герпес ПЦР — ДНК возбудителя отсутствует.
ПЦР на герпес 6 типа
Герпесвирус человека 6 (HHV-6) представляет собой набор из двух близкородственных вирусов герпеса, известных как HHV-6A и HHV-6B.
HHV-6B инфицирует почти 95% людей, как правило, в возрасте до трех лет и зачастую проявляется сыпью — розовой эритемой, известной как розеола.
Относительно HHV-6A, то мало что известно о распространенности вируса или о том, как он приобретается.
Но одно небольшое исследование выявило очень низкие уровни 6А у половины исследуемых здоровых людей.
Главные пути инфицирования — передача через слюну и воздушно-капельным путем.
Как и другие герпесвирусы, HHV-6 устанавливает латентность в течение всей жизни и может реактивироваться на фоне благоприятных факторов, зачастую — это снижение иммунитета.
У взрослых инфекция HHV-6 обычно возникает в форме лимфаденопатии, иногда в тяжелой форме, сопровождающейся лихорадкой и нарушением функции печени.
После заражения вирус остается бездействующим в слюнных железах и мононуклеарных клетках периферической крови, но может быть реактивирован в условиях иммуносупрессии хозяина.
Герпесвирус человека 6 типа диагностируется с помощью полимеразной реакции, биологическим материалом являются:
- Венозная кровь
- Спинномозговая жидкость
- Слюна
- Урогенитальный мазок/соскоб (шейка матки, влагалище)
- Соскоб мочеиспускательного канала
- Эндометриозный биоптат
Кроме того, материалом для анализа ПЦР на герпес является соскоб с поверхности половых органов.
Как подготовиться к анализам на герпес
Точность результата также зависит от подготовки пациента к анализу.
Для исключения получения ложноположительного или ложноотрицательного результата необходимо проводить забор биологического материала на голодный желудок.
Последний прием пищи должен быть за 8-10 часов до посещения врача.
Также за сутки следует исключить любые местные процедуры.
Это спринцевания, использование влагалищных суппозиториев, инстилляции уретры, антисептическую обработку горла, полости рта и др.
Основными показаниями к назначению диагностики шестого типа герпеса являются:
- Высыпания на коже, появившиеся после короткого периода лихорадки.
- Увеличение лимфатических узлов в области шеи и ушей.
- Признаки герпетиформного дерматита.
- Как дифференциальный анализ инфекционно-воспалительных патологий кожных покров.
- В качестве скрининговых тестов при иммунодефицитном состоянии у пациента.
Вирусы герпеса, включая HHV-6, HHV-7 и HHV-8, могут вызывать внутриутробные инфекции у плода в перинатальном периоде и вызывать заболевания у новорожденных.
HHV-6 может встраивать свою ДНК в геном матери и, таким образом, вызывать врожденные инфекции, которые встречаются примерно у 1% детей, но протекают бессимптомно.

Поэтому своевременная диагностика и лечение герпеса является важным этапом планирования беременности.
ПЦР-диагностика Herpes zoster
Опоясывающий лишай или герпес зостер является вирусным заболеванием и встречается только у людей, у которых ранее была ветряная оспа.
Этиологическим фактором является Human herpesvirus 3 типа.
После того, как инфекция ликвидирована, вирус не выводится из организма пациента, а остается в состоянии покоя в нервных клетках.
В ситуации значительного снижения иммунитета вирус реактивируется и развивается опоясывающий лишай со своими характерными симптомами.
Появляется зудящая сыпь, идентичная оспе, а также папулы, везикулы, заполненные серозным содержимым.
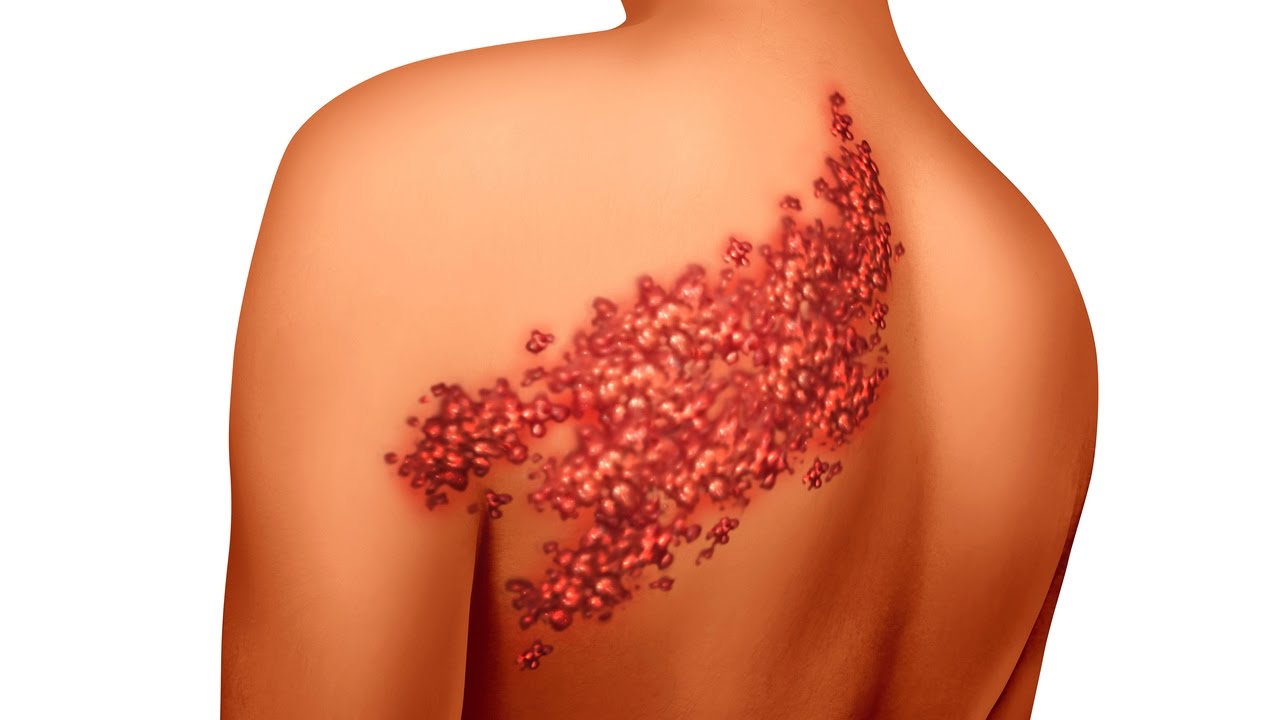
ПЦР на присутствие герпес зостер состоит в обнаружении ДНК Human herpesvirus 3 в различных типах материала, взятого у пациента.
Материалом для исследования могут служить: цельная кровь, плазма, сыворотка, спинномозговая жидкость, урогенитальный мазок.
Особую ценность анализ представляет для женщин, планирующих беременность или уже ожидающих ребенка.
При первичном заражении вирусом в период беременности существует огромный риск спонтанного прерывания беременности (на ранних сроках) и развития внутриутробных патологий плода.
Контрольный ПЦР анализ на герпес после лечения
После прохождения курса терапии противовирусными препаратами, проводится повторная сдача анализа с целью мониторинга эффективности лечения.
Повторный ПЦР назначается спустя 14-20 дней после завершения терапевтического курса.
Результаты диагностики могут быть предоставлены в двух вариантах.
Пациент может получить положительный либо отрицательный вариант анализа.
В первом случае будет идти речь о наличии следов инфекции в организме человека на данный момент.
Здесь можно сделать вывод, что медикаментозное лечение было проведено некорректно или требуется повторный курс приема препаратов.
Отрицательный результат говорит об успешном лечении и отсутствии следов инфекции в организме.
ИФА или ПЦР на герпес: какой анализ лучше?
Для того чтобы понять, какой анализ лучше будет для выявления герпетической инфекции, следует понимать специфику работы данных лабораторных методов.
ИФА — иммуноферментный анализ, представляет собой широко используемый лабораторный метод, который назначается для количественного определения антител в крови.
ELISA (ИФА) основана на обнаружении в биологическом материале иммунных белков — антител, которые возникают при ответных реакциях против антигенов герпетической инфекции.
Антитела тестируются в двух классах, IgM и IgG. IgM — это первые элементы, которые появляются в организме после контакта с герпетической инфекцией и со временем могут исчезать.
Интерпретировать результаты анализа поможет врач, обычно в заключении можно видеть такие сведения:
- Наличие иммуноглобулинов М (IgM). Выполняет функцию самого раннего иммуноглобулина, вырабатываемого в ходе иммунного ответа. При наличии IgM в организме отмечается острый инфекционный процесс. А его отсутствие может быть признаком как хронической инфекции герпеса, так не выявленного патогена.
- Наличие иммуноглобулина A (IgA). В сыворотке крови он составляет около 15% всех иммуноглобулинов. Он синтезируется плазматическими клетками, лежащими в основе эпителия. Является маркером оценки состояния иммунной системы местного типа.
- Наличие иммуноглобулин G (IgG). Представляет собой гликопротеин, продуцируемый В-лимфоцитами или плазматическими клетками после контакта с антигеном. IgG — антитела, которые действуют главным образом против вирусов и бактерий. Присутствие IgG в биологическом материале будет говорить о выздоровление или перехода инфекционного процесса в хроническую форму.
В ряде случаев можно получить и другие результаты, такие как:
ПЦР — молекулярная диагностика с использованием метода полимеразной цепной реакции, включает дублирование определенного фрагмента генетического материала (ДНК или РНК).
Таким образом, можно выявить конкретный тип возбудителя.
Эта методика позволяет с высокой чувствительностью и точностью подтвердить или исключить присутствие патогенных возбудителей в тестируемом образце.
Это особенно важно в диагностике микроорганизмов, где традиционные методы исследований не показывают нужную информативность, как в случае вирусных заболеваний.
Диагностическая чувствительность теста при диагностике герпесной инфекции составляет более 95% на момент появления клинических симптомов.
При диагностике неонатальных патологий тест показывает диагностическую чувствительность 85-100% и специфичность 70-99%.
Какой именно анализ выбрать для диагностики герпеса подскажет лечащий врач.
Как правило, ПЦР назначается непосредственно для обнаружения патогенного микроорганизма, а ИФА в качестве мониторинга эффективности лечения.
После прохождения терапии по рекомендации доктора могут быть назначены оба варианта тестирования.
Когда и как лечить герпес, если ПЦР положительный?
При положительных результатах ПЦР лечение назначается даже при отсутствии выраженной клинической картины, особенно, если женщина планирует беременность.
Тактика лечения разрабатывается в зависимости от типа герпетической инфекции и осложнений, к которым привело заболевание.
Общая терапия заключается в назначение протиововирусных препаратов:
- Ацикловир (Зовиракс)
- Валацикловир (Валтрекс)
- Фамцикловир (Фамвир)
- Пенцикловир (Денавир)

Некоторые из этих препаратов выпускаются в форме таблеток для перорального использования.
Также существуют формы средств в виде крема для нанесения на язвы, герпетические раны.
В случае очень серьезных инфекций противовирусные препараты могут применяться путем инъекционного введения.
Для диагностики и лечения герпеса обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Анализ на уреаплазму сдают мужчины и женщины при подозрении на инфекционное поражение урогенитального тракта. Эта бактерия может становиться причиной уретритов и цервицитов. Она иногда вызывает осложнения при беременности.
Основные показания к выявлению уреаплазмы методом ПЦР:
- наличие признаков воспаления
- выявление повышенных лейкоцитов в урогенитальном мазке
- смена полового партнера
- планируемые операции или инвазивные операции на репродуктивных органах
- воспалительные поражения малого таза
- отягощенный акушерский анамнез
- у женщин – бактериальный вагиноз
ПЦР на уреаплазму уреалитикум и парвум: что это
Существует два вида уреаплазм, которые могут вызывать воспалительные процессы урогенитального тракта. Их виды называются уреалитикум и парвум. Они имеют различный генотип. Соответственно, могут быть по-разному идентифицированы при исследовании мазка методом ПЦР.
По некоторым данным U. urealyticum встречается чаще при негонококковых уретритах. Считается, что патогенность этого микроорганизма выше. В то же время U. parvum имеет более высокую распространенность. Она чаще встречается у женщин. Наличие этой бактерии нередко ассоциируется с осложненным течением беременности.
Что такое Ureaplasma spp
Часто можно увидеть в заключении ПЦР уреаплазма spp. Большинство пациентов не знают, что это значит. Они полагают, что это какой-то вид уреаплазмы. Но на самом деле это означает, что в мазке выявлена эта бактерия.
Правда, не известно, какая именно. Потому что исследование проводилось на общий фрагмент ДНК, характерный для обоих видов патогенных уреаплазм. Это исследование имеет очевидный плюс.
В ходе одной процедуры можно выявить двух возбудителей. Поэтому такая диагностика выгодна с экономической точки зрения. В то же время вид обнаруженной уреаплазмы особой роли не играет.
Он не определяет показания к лечению и не влияет на выбор препаратов или схемы терапии. Потому что оба вида уреаплазм лечатся одинаково. И они одинаково опасны для человека.
Подготовка к анализу на уреаплазму
Перед тем как сдается анализ на уреаплазму у мужчин, необходима подготовка. Она требуется для того, чтобы повысить чувствительность теста.
Ряд процедур или физиологических процессов могут уменьшить количество уреаплазм в урогенитальном тракте. Это приведет к неправильному результату с высокой вероятностью. Особенно если проводится количественный тест ПЦР.
Чтобы избежать диагностических ошибок, необходимо:
- не лечиться антибиотиками до сдачи анализов
- не использовать местные антисептики или любые другие препараты
- не заниматься сексом 2 дня до анализа
- не мочиться 3 часа
- утром перед сдачей биоматериала не мыться с мылом
Женщинам нужно дождаться окончания месячных. Им нельзя сдавать анализы в течение 2 дней после гинекологического обследования, кольпоскопии или трансвагинального УЗИ. Нельзя использовать тампоны и делать спринцевания.
Как сдавать ПЦР на уреаплазму
Для выполнения исследований на уреаплазму может использоваться различный биоматериал. Чаще всего это отделяемое уретры или соскоб эпителиальных клеток мочеиспускательного канала.
У мужчин это может быть моча.
У женщин берут мазки из цервикального канала. Могут также брать вагинальное отделяемое или соскоб.
Как берут анализ на уреаплазму у мужчин
Существуют разные способы, как сдают анализ на уреаплазму у мужчин. Если есть активный воспалительный процесс, то берут отделяемое уретры.

Чтобы его собрать, достаточно взять ватный тампон и очистить им наружное отверстие мочеиспускательного канала. Далее этот материал отправляется в лабораторию в транспортной среде. Если выделений нет, то зонд вводится внутрь уретры. Врач его проворачивает несколько раз. Затем вынимает и помещает в транспортную среду.
Можно сдавать мочу. Берут небольшое количество – 10-15 мл. Пациент мочится в стерильный контейнер самостоятельно. Желательно собирать утреннюю мочу.
Изредка используют секрет простаты или сперму.
Анализ на уреаплазму парвум у женщин
Теперь вы знаете, как берется анализ на уреаплазму у мужчин. Осталось выяснить, как проходит эта процедура у пациенток женского пола.
В заборе клинического материала из мочеиспускательного канала особенных отличий нет.
Брать анализы для ПЦР на уреаплазму можно также из влагалища. Для этого врач вводит смоченное теплой водой гинекологическое зеркало. Затем при помощи тампона или одноразовой петли собирает материал с боковых и задних стенок.
Мазок берут также из цервикса. Для этого зонд вводят в цервикальный канал. Перед этим его очищают от вагинальных выделений.
Количественный ПЦР на уреаплазму
Часто результат ПЦР на уреаплазмы врач запрашивает количественный.
Он необходим для:
- определения показаний к лечению
- подтверждения излеченности
Считается, что в малых количествах уреаплазма не опасна.

Она приобретает патогенные свойства, только когда бактерий становится много. Поэтому показанием к лечению при отсутствующих воспалительных процессах является увеличение популяции уреаплазм выше порогового показателя.
Критерием излеченности считается не только полное исчезновение уреаплазмы из мазков. Многие врачи считают, что для того, чтобы признать лечение эффективным, достаточно уменьшения количества бактерий в мазке.
Норма уреаплазмы по ПЦР
Считается, что если при помощи ПЦР уреаплазма обнаружена в количестве менее 10 в 4 степени копий в мл, то лечиться не нужно. Дескать, это норма. Особенно если отсутствуют воспалительные процессы урогенитального тракта.
Основным аргументом поклонников данной точки зрения является тот факт, что уреаплазма в концентрации 10 в 3 степени и меньше часто выявляется у клинических здоровых лиц. Но вряд ли это стоит считать весомым аргументом.
Часто сифилис, гонорея, трихомониаз или хламидиоз тоже выявляются у людей без признаков патологии. Часто половые инфекции протекают в субклинической форме.
Они могут выявляться на случайном обследовании у венеролога. Но это не значит, что выявленные патогены не представляют угрозы.
Они передаются другим людям и могут вызывать осложнения. Поэтому терапия проводится всегда.
Большинство венерологов полагают, что аналогичным образом нужно поступать, выявив уреаплазму в урогенитальном тракте. Количественные показатели малоинформативны.
Вряд ли концентрацию уреаплазмы уреалитикум по ПЦР до 10 в 4 степени можно считать нормой, и вот почему:
- Количество уреаплазм в урогенитальном тракте постоянно меняется.
Сегодня можно сделать анализ и получить 10 во 2 степени. Через 2 дня, взяв мазок у этого же человека, можно обнаружить 10 в 4 степени. Значит ли это, что 2 дня назад он был здоров, а сегодня заболел, и требует лечения? Вряд ли его состояние кардинальным образом изменилось.
Через неделю количество уреаплазм в его урогенитальном тракте увеличивается, начинается воспалительный процесс, и вот он снова на приеме у венеролога!

Так не лучше ли сразу пролечить уреаплазмоз и предотвратить все возможные осложнения и воспалительные процессы?
- Анализ не отражает реального количества уреаплазм в урогенитальном тракте.
Когда доктор берет мазок на анализ на уреаплазму парвум, он получает материал только из определенной зоны. И сколько в ней окажется бактерий, зависит от того, как много он взял клеток и из какого места.
Исследования показывают, что если взять мазок несколько раз у одного и того же пациента в течение короткого промежутка времени, то результаты анализов будут разными. В одном образце концентрация бактерий может быть 10 в 4 степени, а в другом – 10 во 2 степени.
Какой из них считать правильным?
При каких условиях нужно начинать лечение?
Как видим, вопрос этот достаточно спорный. Четко определить, где граница между нормой и патологией, невозможно.
Расшифровка анализа на уреаплазму
В результатах количественной ПЦР на уреаплазму указывают:
- присутствует ли бактерия в урогенитальном тракте
- если да, то в каком количестве
Фактически, есть три вида результатов:
- Уреаплазмы нет
- Бактерия есть, но количество в пределах нормы
- Большое количество уреаплазм в биоматериале (выше порогового значения)
В первом случае человек считается неинфицированным этими микроорганизмами.
Во втором случае лечение может быть не назначено. За пациентом ведется наблюдение.
В третьем случае лечение назначают сразу, даже если нет жалоб и объективных симптомов.
Посев на уреаплазму
Культуральное исследование применяется для диагностики уреаплазмоза реже.
Потому что его проведение занимает несколько дней.
Зато этот метод обладает высокой специфичностью. Он практически не дает ложноположительных результатов.
Как и при ПЦР, возможно получение количественных данных. Единицей измерения служат колониеобразующие единицы (КОЕ). Пороговые значения такие же.
Считается, что назначать лечение необходимо при выявлении уреаплазмы в количестве 10 в 4 степени КОЕ и больше. Если вырастают колонии, оценивается чувствительность к антибиотикам.
Обычно проверяют на восприимчивость к таким препаратам:
Те лекарственные средства, к которым наблюдается самая высокая чувствительность уреаплазм, используются для лечения. С большой вероятностью именно они дадут наилучший результат.
Анализ на антитела к уреаплазме
Анализ крови на уреаплазмоз делают редко. Потому что по результатам часто нельзя понять, болеет человек этой инфекцией или просто перенес её в прошлом.
Выявляются иммуноглобулины разных классов. В основном в крови определяются IgG и IgM.
Наличие IgM говорит о том, что человек заболел недавно. Эти иммуноглобулины появляются уже через несколько дней после заражения. Но уже через 2 месяца они исчезают из крови. Во время обострения инфекции они иногда появляются снова, но у большей части пациентов этого не происходит.
IgG присутствуют в крови длительное время.
Их наличие может говорить о носительстве уреаплазм.
Титр нарастает в динамике при активизации инфекции. Иногда IgG сохраняются месяцами, а то и годами после излечения уреаплазмоза, давая ложноположительные реакции тестов.
Когда становится положительным после заражения мазок и кровь на уреаплазму
После инфицирования должно пройти некоторое время, прежде чем бактерии начнут определяться в анализах.
Кровь на IgМ можно сдавать через неделю после возможного заражения. Если оно состоялось, уже на этом сроке можно получить положительный результат диагностического теста.
ПЦР и бак посев сдают обычно не раньше, чем через 2 недели. Хотя ПЦР обладает высокой чувствительностью. Даже через неделю эта реакция может дать положительный результат в случае наличия уреаплазм в структурах мочеполовой системы.
Но в этот период ещё сохраняется риск ложноотрицательных тестов. Поэтому лучше все же подождать.
Сдавать анализы желательно через 2 недели или после появления симптомов, если это произошло раньше.

Но при уреаплазмозе инкубационный период обычно длительный.
Симптомы рано не появляются.
Иногда они отсутствуют даже спустя годы после заражения.
Анализ на уреаплазму после лечения
Диагностика нужна не только при первичном обращении пациента с жалобами на выделение. Она также проводится после лечения.
Доктор должен знать, чем завершилась терапия и какие результаты принесла. Поэтому проводится повторное определение уреаплазм в уретре.
Для этого используется ПЦР. Реже применяется культуральная диагностика.
Анализ крови в качестве подтверждающего излеченность теста не назначают.
Делают ПЦР на уреаплазму парвум через 1 месяц после завершения терапии. Обычно при правильном подходе к лечению и при соблюдении пациентом всех рекомендаций анализы показывают, что возбудителя патологии больше нет.
Если же уреаплазма снова обнаружена, причин тому может быть несколько:
- пациент не слушался врача и не лечился должным образом
- он прекратил курс антибиотикотерапии раньше, посчитав, что раз симптомов нет, дальше можно не лечиться
- уреаплазма оказалась устойчива к используемому препарату
- случилось повторное заражение после лечения
Повторно заражаются обычно те, кто лечился сам, без партнера. Тогда человек инфицируется снова из того же источника.
Анализ на уреаплазму: куда обратиться
При необходимости сдать анализы на уреаплазму парвум методом ПЦР или любым другим, обращайтесь в нашу клинику.

Мы предлагаем:
- безболезненное взятие мазков
- доступные цены
- быстрые сроки исполнения – от 1 дня
- расшифровка проводится опытным венерологом
Для диагностики уреаплазмоза мы используем самые современные исследования. Поэтому вы можете быть уверены в правильности полученного результата.
При необходимости после обследования у нас можно пройти лечение уреаплазмоза, если эта патология будет обнаружена.
Если вам нужно сдать анализ на уреаплазму, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
[youtube.player]Читайте также:


