Микробиологическая диагностика ветряной оспы
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Входными воротами инфекции является слизистая оболочка верхних дыхательных путей. Размножаясь на слизистых оболочках, вирус в конце инкубационного периода попадает в кровь, обусловливая вирусемию. С током крови он разносится по всему организму. Возбудитель фиксируется преимущественно в эпителии кожи и слизистых оболочек, где, размножаясь, приводит к появлению патогномоничной для ветряной оспы сыпи.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
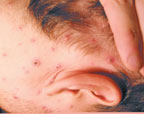 |
| Рисунок 1. Полиморфная сыпь при ветряной оспе на лице и волосистой части головы |
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
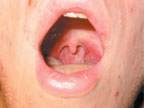 |
| Рисунок 2. Эрозия на слизистой ротоглотки |
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
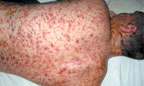 |
| Рисунок 3. Полиморфные высыпания с геморрагическим компонентом у больного ветряной оспой |
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
Вирус вызывает два инфекционных заболевания: 1) ветряную оспу, возникающую преимущественно у детей в результате экзогенного заражения; 2) опоясывающий герпес (herpes zoster) – эндогенную инфекцию, развивающуюся чаще у взрослых, перенесших в детстве ветряную оспу. Заболевания различаются также по локализации пузырьковых высыпаний на коже и слизистых оболочках. Вирус открыт в 1911 г.
Таксономия. Вирус ветряной оспы и опоясывающего герпеса содержит ДНК, относится к семейству Herpesviridae (от греч. herpes – ползучая), роду Varicellavirus.
Морфология, химический состав, антигенная структура. Вирионы имеют овальную форму диаметром 120-179 нм, состоят из сердцевины, содержащей линейную двунитчатую ДНК, и наружной липопротеидной оболочки с шипиками гликопротеидной природы. Различают внутренние сердцевинные и наружные антигены. Антигенные варианты вируса не обнаружены.
Культивирование. Вирус репродуцируется в первичных и перевиваемых культурах клеток с цитопатическим эффектом (симпласты) и образованием внутриядерных включений.
Резистентность. Вирус малоустойчив в окружающей среде, термояабилен, чувствителен к жирорастворителям и обычным дезинфицирующим средствам.
Восприимчивость животных. Вирус непатогенен для лабораторных животных.
Эпидемиология. Ветряная оспа распространена повсеместно, восприимчивость к возбудителю очень высокая. Эпидемические вспышки отмечаются в осенне-зимний период, главным образом в организованных коллективах среди детей дошкольного возраста. Могут болеть взрослые.
Источник инфекции – только больной человек. Механизм передачи – аэрогенный. Выделение вирусов в окружающую среду происходит при нарушении целостности пузырьковых высыпаний. Опоясывающий герпес поражает в основном взрослых, носит спорадический характер, не имеет выраженной сезонности. Больные опоясывающим герпесом могут быть источником ветряной оспы у детей.
Патогенез и клиническая картина. Входными воротами для возбудителя является слизистая оболочка дыхательных путей, где вирусы размножаются, затем проникают в кровь, поражая эпителий кожи и слизистых оболочек (дерматотропизм). Инкубационный период при ветряной оспе составляет 14-21 день. Заболевание характеризуется повышением температуры тела и пузырьковой сыпью на теле и слизистых оболочках рта, зева, весьма похожей на высыпания при натуральной оспе (отсюда название болезни). После отпадения корок рубцы не остаются. Осложнения (пневмонии, энцефалиты и др.) бывают редко. Опоясывающий герпес возникает у людей, перенесших в детском возрасте ветряную оспу. Вирус может длительно сохраняться в нервных клетках межпозвоночных узлов и активизируется в результате заболеваний, травм и других факторов, ослабляющих иммунитет. Заболевание характеризуется лихорадкой, пузырьковыми высыпаниями в виде обруча по ходу пораженных (чаще межреберных) нервов, болевым синдромом.
Иммунитет. После перенесенной ветряной оспы формируется пожизненный иммунитет, который, однако, не препятствует сохранению вируса в организме и возникновению у некоторых людей рецидивов опоясывающего герпеса.
Лабораторная диагностика. Материалом для исследования является содержимое высыпаний, отделяемое носоглотки, кровь.Экспресс-диагностика заключается в обнаружении под световым микроскопом гигантских многоядерных клеток – симплас-тов с внутриядерными включениями в мазках-отпечатках из высыпаний, окрашенных по Романовскому-Гимзе, а также специфического антигена в РИФ с моноклональными антителами. Выделяют вирус в культуре клеток, идентифицируют с помощью РН и РИФ. Для серодиагностики используют РН, ИФА, РСК.
Специфическая профилактика и лечение. Активная иммунизация не проводится, хотя разработана живая вакцина. В очагах ветряной оспы ослабленным детям показано применение иммуноглобулина. Для лечения опоясывающего герпеса используют препараты ацикловира, интерфероны и иммуномодуляторы. Элементы сыпи обрабатывают бриллиантовым зеленым или перманганатом калия.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]
Ветряная оспа – острое инфекционное заболевание вирусной этиологии, характеризующееся возникновением характерной пузырьковой сыпи в фоне общего интоксикационного синдрома.
Ветряную оспу вызывает вирус Varicella Zoster семейства герпесвирусов, он же – вирус герпеса человека 3 типа. Это ДНК-содержащий вирус, мало устойчивый во внешней среде, способный к репликации только в организме человека. Инактивация вируса происходит довольно быстро при воздействии солнечного света, ультрафиолетового облучения, при нагревании, высушивании. Резервуаром и источником ветряной оспы являются больные люди в течение 10 последних дней инкубационного периода и пятых-седьмых суток периода высыпания.
Ветряная оспа передается воздушно-капельным путем. Распространение вируса с мелкодисперсным аэрозолем, выделяемым больными при кашле, чихании, разговоре, возможно на достаточно большое расстояние в пределах комнаты, вероятен занос с током воздуха в смежные помещения.
Ветряная оспа у лиц с ослабленной иммунной системой протекает в тяжелой форме, способствует развитию осложнений, вторичному инфицированию, обострению хронических заболеваний. При беременности вероятность передачи ветрянки от матери плоду составляет в первые 14 недель 0,4% и увеличивается до 1% вплоть до 20 недели, после чего риск заражения плода практически отсутствует. В качестве эффективной профилактической меры беременным женщинам, болеющим ветряной оспой, назначают специфические иммуноглобулины, помогающие снизить вероятность передачи инфекции ребенку до минимума. Более опасна ветряная оспа, развившаяся за неделю до родов и в последующий после родов месяц.
Люди обладают высокой восприимчивостью к инфекции, после перенесения ветряной оспы сохраняется напряженный пожизненный иммунитет. Дети первых месяцев жизни защищены от инфекции полученными от матери антителами. Ветрянкой чаще всего болеют дети дошкольного и младшего школьного возраста, посещающие организованные детские коллективы. Порядка 70-90% населения переболевают ветряной оспой в возрасте до 15 лет. Заболеваемость в городах более чем в 2 раза выше, чем в сельских населенных пунктах. Пик заболеваемости ветрянкой приходится на осенне-зимний период.
Сыпь при ветряной оспе вызывает интенсивный зуд, при расчесывании возможно инфицирование везикул с формированием пустул. Пустулы при заживании могут оставить после себя рубец (оспину). Неинфицированные везикулы рубцов не оставляют, после отделения корочек обнаруживается здоровый новый эпителий. При нагноении сыпных элементов общее состояние обычно ухудшается, интоксикация усугубляется. Сыпь у взрослых обычно более обильна, и в подавляющем большинстве случаев из везикул формируются пустулы.
Диагностика ветряной оспы в клинической практике производится на основании характерной клинической картины. Общий анализ крови при ветряной оспе неспецифичен, патологические изменения могут ограничиваться ускорением СОЭ, либо сигнализировать о воспалительном заболевании. Если диагностика затруднена или высыпания являются нетипичными, например, у пациентов с ослабленным иммунитетом, тогда рекомендуется лабораторное подтверждение.
Вирусологическое исследование подразумевает обнаружение вируса при световой микроскопии содержимого везикул после окраски серебрением (мазок Тцанка). Серологическая диагностика производится с помощью РСК, РТГА в парных сыворотках крови, или определение ДНК VZV (Varicella Zoster Virus) с помощью метода прямой иммунофлюоресценции — ПИФ (моноклональные антитела к антигену вируса, меченые флюоресцеином (флуюоресцентный микроскоп), или полимеразной цепной реакции (ПЦР). Материал для исследования — соскобы кожи из основания везикул и везикулярная жидкость. Также надежным подтверждением диагноза является выделение вируса в культуре клеток, однако, вирусная культура, хотя и очень специфическая, но чтобы получить результат потребуется 1-2 недели. Существуют методы иммунноферментного анализа на определение иммуноглобулинов IgM и IgG, по результатам которых можно увидеть, что при первичном заражении на 5-7 день болезни вырабатываются IgM, а через 10-14 дней – IgG. IgM исчезают через 1 месяц, а IgG циркулируют в крови носителя пожизненно.
Поскольку методы ИФА и ПЦР широко доступны и дают очень специфические и чувствительные результаты из массива клинических образцов, это наиболее надежные методы подтверждения инфекции.
Профилактика ветряной оспы заключается в предупреждении заноса инфекции в организованные детские коллективы, для чего при выявлении случаев заболевания производятся карантинные мероприятия. Больных изолируют на 9 дней с момента появления высыпаний, контактировавшие с больными дети разобщаются на 21 день. В случае если день контакта с больным точно определен, ребенок не допускается в детский коллектив с 11 по 21 день после контакта. Контактным детям, не болевшим ранее ветряной оспой, с ослабленным иммунитетом в качестве профилактической меры назначают противоветряночный иммуноглобулин.
Последнее время стала применяться вакцинация против ветряной оспы. В противоэпидемической практике с этой целью используются вакцины Варилрикс (Бельгия) и Окавакс (Япония).
Эпидемиологический надзор включает учёт и регистрацию заболевших, анализ эпидемиологических проявлений инфекции и проведение выборочного серологического скрининга населения.
[youtube.player]МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: отделяемое из высыпных элементов (везикул, пустул), мазки, соскобы, биоптаты из пораженных участков кожи и слизистых оболочек полости рта, кровь.
Цитологическое исследование. Впрепаратах из исследуемого материала (мазки, соскобы, биоптаты) в положительном случае удается обнаружить признаки ЦПД вируса: наличие базофиль-ных включений (телец Гварниери), имеющих округлую или серповидную форму и располагающихся в околоядерной зоне цитоплазмы.
Вирусоскопическое исследование.Вирусы в исследуемом материале (отделяемом высыпных элементов, мазках, соскобах, биоптатах) могут быть обнаружены методом электронной микроскопии. Методом негативного контрастирования в препаратах выявляют крупные (до 300 нм) вирионы овальной или прямоугольной формы, покрытые внешней оболочкой. На поверхности вирусной частицы отчетливо видны непараллельно расположенные микротубулы. Необходимо помнить, что метод не позволяет дифференцировать вирус натуральной оспы от других представителей рода (вирус коровьей оспы, оспы обезьян и др.).
Вирусологическое исследование.Для выделения чистой культуры вируса натуральной оспы из исследуемого материала при-
меняют различные типы однослойных клеточных культур приматов (Vero, эмбриональные диплоидные клетки человека, первичные культуры клеток почки обезьян и др.), а также куриные эмбрионы. Индикацию вируса производят по ЦПД, которое обычно развивается на 2—3-й день. Характерно появление очагов избыточного роста клеток, приводящего к образованию бляшек диаметром 1—3 мм, изменение формы (округление) клеток с последующей дегенерацией и слущиванием монослоя. В зараженных клетках выявляются характерные включения (см. выше). Для индикации применяют также реакцию гемад-сорбции. При заражении куриных эмбрионов материал наносят на поверхность хорион-аллантоисной оболочки. В положительном случае через 72 ч наблюдается появление характерных беловатых непрозрачных выпуклых бляшек (оспин), имеющих диаметр 1 мм, правильную округлую форму, ровные края и гладкую поверхность, без кровоизлияний. Для идентификации используют методы ИФ, РТГА, ИФА, РИА, РН и др., позволяющие обнаружить вирусные антигены в зараженной культуре.
Экспресс-методы диагностики: иммунохимические имолеку-лярно-биологические исследования. Иммунохимические исследования. Присутствие антигенов вируса в клетках мазков, соскобов, биоптатов может быть выявлено методом ИФ. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные НК в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Обнаружение специфических противовирусных антител в крови используется для подтверждения диагноза натуральной оспы. Наличие антител в крови определяют с помощью различных серологических реакций, включая РТГА, РН, ИФА, РИА и др. Необходимо иметь в виду, что методы серодиагностики не позволяют дифференцировать вирус натуральной оспы от других представителей рода (вирус коровьей оспы, оспы обезьян и др.) по причине их антигенного сходства.
• Микробиологическая диагностика оспы обезьян МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: отделяемое из высыпных элементов (везикул, пустул), мазки, соскобы, биоптаты из пораженных участков кожи и слизистых оболочек полости рта, кровь.
Лабораторная диагностика оспы обезьян проводится аналогично диагностике натуральной оспы (см. выше). Главным методом, позволяющим дифференцировать возбудителей, яв-

ляется вирусологическое исследование. Основой является характер ЦПД: типично образование бляшек более крупных размеров (2—6 мм), наличие цитоплазматических мостиков между зараженными клетками, присутствие особых эозинофильных включений в цитоплазме, представляющих собой скопления вирусных белков, быстрая дегенерация клеточного пласта. • Микробиологическая диагностика контагиозногомоллюска
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: биоптаты из пораженных участков кожи.
Гистологическое исследование. Вгистологических препаратах из исследуемого материала в положительном случае удается обнаружить признаки ЦПД вируса: наличие характерных эозинофильных включений (телец моллюска) в цитоплазме эпителиальных клеток.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Вирусные НК в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
• Микробиологическая диагностика инфекций, вызванных вирусами простого герпеса 1-го и 2-го типов(HSV-\, HSV-2)
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: материал из высыпных элементов (соскоб со дна везикулы или язвы, отделяемое), мазки, смывы, отделяемое с пораженных слизистых оболочек, конъюнктивы; спинномозговая жидкость (при поражениях ЦНС); кровь, моча (при висцеральной игенерализованной формах).
Цитологическое исследование.Мазки из исследуемого материала окрашивают по методу Романовского—Гимзы. В положительном случае удается обнаружить признаки ЦПД в эпителиальных клетках — наличие гигантских многоядерных клеток, вакуолизация цитоплазмы, изменения ядра — увеличение и слияние ядер между собой, фрагментация и агрегация хроматина, уплотнение кариолеммы, часто присутствуют внутриядерные включения (тельца Каудри). Метод обладает сравнительно низкой специфичностью и используется как ориентировочный.
Вирусологическое исследование.Выделение чистой культуры вируса из исследуемого материала является ведущим методом диагностики герпетической инфекции. Вирусы простого герпеса легко удается культивировать в клеточных культурах приматов
цию вируса производят по характерному ЦПД (см. выше), которое обычно развивается на 1—3-й день и впоследствии приводит к дегенерации и слущиванию монослоя. Для идентификации используют реакции ИФ, ИФА и др., позволяющие обнаружить вирусные антигены в клетках зараженной культуры. Основным методом, дающим возможность дифференцировать вирусы простого герпеса 1-го и 2-го типа между собой, является рестрикционный анализ ДНК-фрагментов генома, а также ПЦР и метод ДНК-зондов.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Иммунохимические и биохимические исследования. Присутствие антигенов вируса в клетках мазков, соскобов, биоптатов может быть выявлено методом ИФ. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др. Присутствие вирусспецифических ферментов (тимидин-кина-зы и др.) в исследуемом материале может быть выявлено с помощью соответствующих биохимических реакций.
Молекулярно-биологические исследования. Вирусные НК в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Является информативной только при первичной герпетической инфекции, поскольку даже существенное нарастание титра антител в крови не всегда сопровождается развитием рецидива заболевания. Метод применяют преимущественно для эпидемиологического анализа. Исключение составляют случаи герпетического энцефалита, когда высокие титры противовирусных антител в спинномозговой жидкости являются косвенным признаком инфекции ЦНС. Наличие антител в крови испинномозговой жидкости (при поражениях ЦНС) определяют с помощью различных серологических реакций, включая РСК, РН, ИФА, РИА, непрямой ИФ идр.
• Микробиологическая диагностика ветряной оспы и опоясывающего лишая
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: материал из высыпных элементов (соскоб со дна везикулы или язвы, отделяемое), мазки, смывы из носоглотки; спинномозговая жидкость (при поражениях ЦНС).
Цитологическое исследование.Мазки из исследуемого материала окрашивают по методу Романовского—Гимзы. В положительном случае удается обнаружить признаки ЦПД в эпителиальных клетках, аналогичные ЦПД вирусов простого гер-
песа (см. выше). Метод обладает сравнительно низкой специфичностью и используется как ориентировочный.
Вирусологическое исследование.Выделение чистой культуры вируса из исследуемого материала применяется редко, что определяется его нестабильностью (легко инактивируется при транспортировке) и низкой скоростью репродукции in vitro. Вирус удается культивировать в культурах эмбриональных фиб-робластов человека. Признаки ЦПД появляются не ранее чем через 10 дней и сходны с ЦПД вирусов простого герпеса (см. выше). Для идентификации используют реакции ИФ, ИФА и др., позволяющие обнаружить вирусные антигены в зараженной культуре, а также ПЦР и метод ДНК-зондов.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Иммунохимические исследования. Присутствие антигенов вируса в клетках мазков, соскобов, биоптатов может быть выявлено методом ИФ. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные нуклеиновые кислоты в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Антитела в крови обычно присутствуют в низком титре. Для их выявления применяют чувствительные серологические реакции, в первую очередь ИФА. Диагноз ставят на основании выявления специфических противовирусных иммуноглобулинов класса М (IgM), свидетельствующих об активной инфекции. Присутствие последних в крови новорожденных является показателем внутриутробного заражения. Четырехкратное нарастание титра специфических антител, выявляемое методом парных сывороток, свидетельствует о рецидиве (опоясывающем лишае).
• Микробиологическая диагностика цитомегаловирусной инфекции
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь, моча, слюна и другие секреты, испражнения, мокрота, биоптат пораженного органа; спинномозговая жидкость (при поражениях ЦНС).
Цитологическое исследование.Мазки из исследуемого материала окрашивают по методу Романовского—Гимзы, Папани-колау или гематоксилин-эозином. В положительном случае удается обнаружить признаки ЦПД — присутствие увеличенных "цитомегалических клеток", имеющих гигантские размеры (до 30 мм), содержащих плотное базофильное внутриядерное включение ("совиный глаз").
Вирусологическое исследование.Выделение чистой культуры
вируса из исследуемого материала является ведущим методом диагностики цитомегаловирусной инфекции. Вирус удается культивировать в культурах диплоидных эмбриональных фиб-робластов человека. При низком содержании возбудителя в материале признаки ЦПД (см. выше) могут появляться только через 4—6 нед. Поэтому для заражения обычно применяют метод "амплификации в культуре": исследуемый материал центрифугируют совместно с клетками культуры. При этом вирусные частицы оседают на поверхность клеточных мембран, и заражение происходит более эффективно. На 3-й день после заражения в клетках культуры определяют присутствие сверхранних и ранних вирусных антигенов методом ИФ. Для идентификации используют также ПЦР и метод ДНК-зондов.
Экспресс-методы диагностики: иммунохимические и молекулярно-биологические исследования.Иммунохимические исследования. Присутствие антигенов вируса в клетках исследуемого материала может быть выявлено методом ИФ. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА идр.
Молекулярно-биологические исследования. Вирусные нуклеиновые кислоты в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Является информативной только при первичной цитомегаловирусной инфекции, поскольку даже существенное нарастание титра антител в крови не всегда сопровождается развитием рецидива заболевания.
• Микробиологическая диагностика внезапной экзантемы
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь, слюна.
Экспресс-методы диагностики: иммунохимические и молекулярно-биологические исследования.Иммунохимические исследования. Присутствие белков (антигенов) вирусов-возбудителей (HHV-6, HHV-1) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные нуклеиновые кислоты в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Наличие специфических противовирусных IgM, выявляемых методом ИФА, свидетельствует об активной инфекции.
• Микробиологическая диагностика инфекционного мононук-
леоза
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь, слюна.

МЕТОДЫДИАГНОСТИКИ:
Цитологическое исследование. Вмазках крови при инфекционном мононуклеозе обнаруживают атипичные лимфоциты (не менее 10 %), которые являются наиболее ранними маркерами этой инфекции. Атипичные лимфоциты могут присутствовать в крови ипри других заболеваниях, но в значительно меньшем количестве.
Вирусологическое исследование.Применяют редко в связи со сложностью культивирования. Чистую культуру вируса Эпш-тейна—Барр выделяют из исследуемого материала путем заражения первичных культур В-лимфоцитов, полученных из пупочного канатика. С целью идентификации в клетках культуры определяют присутствие вирусспецифических антигенов методом ИФ. Для идентификации используют также рестрикцион-ный анализ, ПЦР и метод ДНК-зондов.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Иммунохимические исследования. Присутствие антигенов вируса Эпштейна— Барр в клетках крови может быть выявлено методом ИФ.
Молекулярно-биологические исследования. Вирусные нуклеиновые кислоты в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Для инфекционного мононуклеоза характерно появление "гетерофильных" антител. Наиболее часто с диагностической целью определяют наличие антител к антигенам бычьих и бараньих эритроцитов (диагностический титр в РА 1:64). Для выявления противовирусных антител к антигенам капсида (УСА) и неструктурным раннему (ЕА) иядерному (EBNA) антигенам применяют чувствительные серологические реакции, в первую очередь ИФА. Для острой инфекции характерно наличие антител к УСА (IgM). Антитела к EBNA свидетельствуют о перенесенной и хронической латентной инфекции. В период реактивации вируса в крови присутствуют антитела всех трех типов.
[youtube.player]Читайте также:


