Минздрав прививка от ветрянки
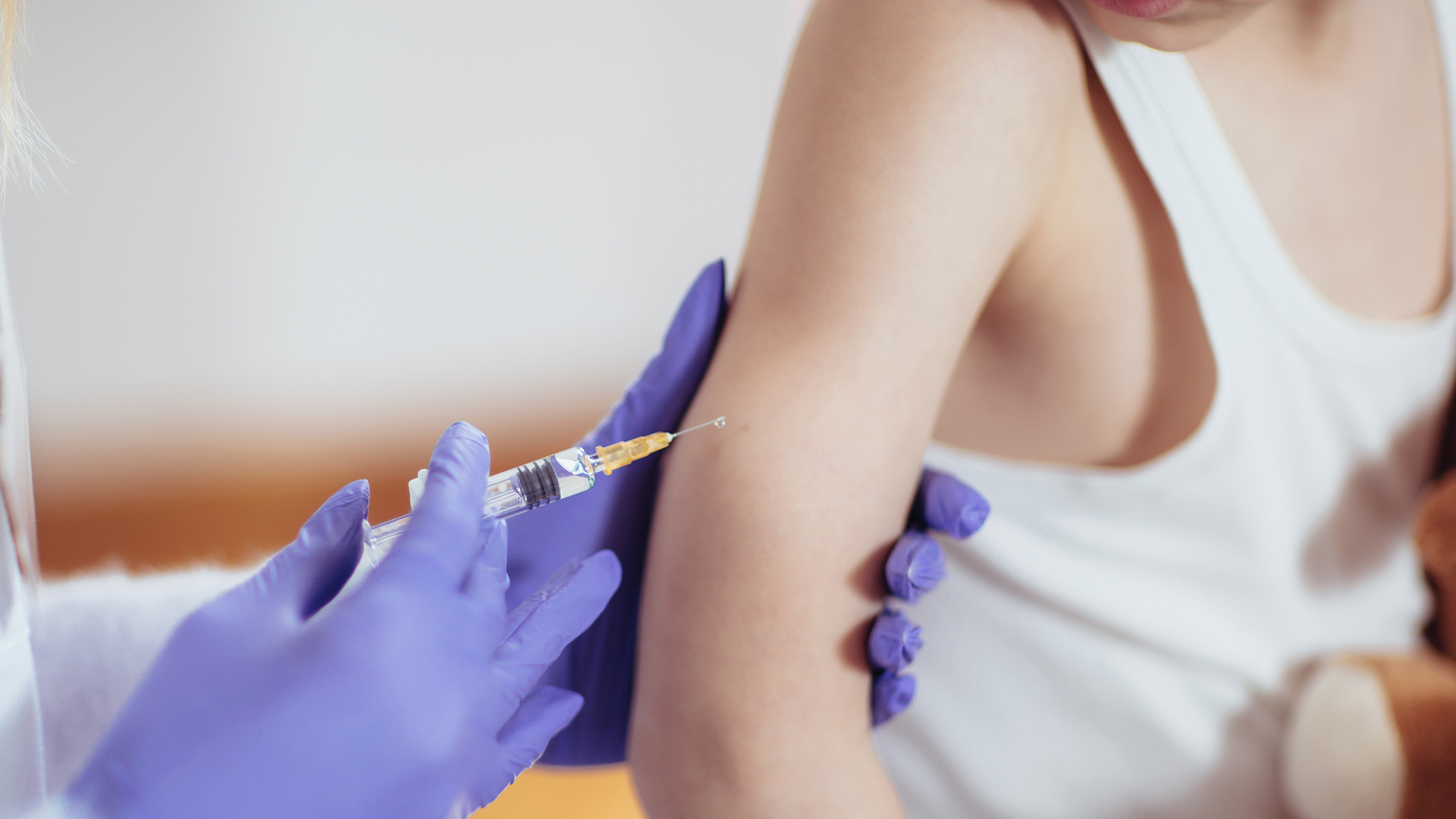
Я хочу максимально защитить ребенка от болезней. Поэтому прививаю его сверх национального календаря.

Я сравнила два календаря вакцинации — российский и американский — и увидела, что в нашем нескольких прививок нет. Например, от ротавируса, который можно подцепить на море, и от ветрянки, которой болеют многие детсадовцы.
Оказалось, эти и другие прививки можно сделать и в России, но не всегда по ОМС. Так я и поступила. А вместо одной российской вакцины ввела сыну импортные аналоги.
В статье расскажу, где брала вакцины, куда водила сына прививаться и сколько все это стоило.
Я не буду рассуждать, опасно ли делать прививки, рекламировать импортные вакцины и зарубежные календари вакцинации. Я поступила так, как считаю нужным, и не пожалела. Мне так спокойнее.
Если вы тоже захотите привить детей дополнительно, сверх национального календаря, сначала проконсультируйтесь с педиатром.
Ну и приходите в комментарии.
Что такое вакцинация
Вакцина — это медицинский препарат со специальным агентом. Агент содержит ослабленные или убитые микробы, а иногда — только их токсины или белки. Эти микробы — возбудители заболеваний: кори, коклюша, ветряной оспы и других.
Врач делает человеку укол с вакциной или капает ее в рот. Это называется вакцинацией, по-другому — иммунизацией, или прививкой. Иммунная система распознает микробы и вырабатывает к ним антитела. Теперь, если человек столкнется с болезнью, от которой привит, он не заболеет или перенесет ее в легкой форме.
Иногда, чтобы считаться привитым, нужно ввести вакцину несколько раз. Например, прививку от коклюша детям делают трижды, с интервалом в 45 дней. Только тогда вырабатывается иммунитет.

Иммунитет может оставаться на всю жизнь, как после вакцины от менингококка. В других случаях он может ослабевать со временем, и тогда нужно прививаться заново. Например, вакцину от кори вводят каждые 10 лет. От туберкулеза ребенка прививают сначала в роддоме, а потом когда ему исполнится 7 лет.
Национальный календарь прививок
Минздрав регулярно анализирует статистику заболеваемости в стране. Если риск чем-то заразиться высокий, прививку от этой болезни вносят в Национальный календарь профилактических прививок. В нем прописано, когда, кому и против чего стоит вакцинироваться в России. Аналогичные календари есть и в других странах.
Думаю, помимо заболеваемости Минздрав учитывает еще какие-то факторы. Или, наоборот, не учитывает. Потому что в нашем календаре нет, например, прививки от ветрянки, хотя все вокруг ей болели. И вакцина против нее существует.
Некоторые прививки Минздрав советует делать только детям из групп риска. Например, от гемофильной инфекции типа В рекомендуют прививаться только маловесным, недоношенным, с аномалиями кишечника, онкологией, ВИЧ и другими болезнями, при которых инфекция особенно опасна. Гемофильная инфекция может вызвать ОРВИ, бронхит, менингит, воспаление легких или суставов.
Вот от чего точно нужно привиться в России, если вы не из группы риска:
- Туберкулез.
- Пневмококковая инфекция, которая вызывает сепсис, менингит, бронхит, синусит и отит среднего уха.
- Полиовирус, или полиомиелит. Он поражает нервную систему, вызывает паралич и может убить человека за несколько часов.
- Коклюш, дифтерия, столбняк. Возбудители этих болезней вводятся одной вакциной.
- Корь, краснуха, паротит (свинка). Прививки от этих болезней обычно делают в один день.
- Гепатит В.
- Грипп.
В календаре вакцинации США помимо тех же обязательных прививок есть дополнительные от следующих заболеваний:
- Вируса папилломы человека — ВПЧ, который вызывает у женщин рак шейки матки.
- Гемофильной инфекции типа В.
- Гепатита А.
- Ротавируса — острой кишечной инфекции.
- Ветряной оспы (ветрянки).
- Менингококка — возбудителя менингита, воспаления оболочек мозга.

Как мы составляли индивидуальный план вакцинации
В роддоме моему сыну сделали только прививку от туберкулеза — БЦЖ. От вакцинации против гепатита В я отказалась: прочитала на форумах в интернете, что от нее бывает желтуха, и решила подождать, пока сын окрепнет.
Когда ему исполнилась неделя, к нам пришла педиатр из поликлиники. Я спросила про дополнительные прививки. Врач посоветовала сделать все, что есть в национальном календаре, и добавить вакцины против ротавируса, гемофильной инфекции, ветрянки и менингококка.
Ротавирус легко подцепить в детском саду или на море. Ветрянку тоже приносят из сада, и болезнь эта неприятная: некоторые дети страдают от сильного зуда и не могут спать. Менингококком можно заразиться в детских лагерях. Несмотря на то, что мой ребенок не входит в группу риска для гемофильной инфекции, педиатр посоветовала сделать и эту прививку: у нас в стране эта инфекция часто встречается.
Прививки от ВПЧ и гепатита А врач разрешила не делать. ВПЧ не очень опасен для мужчин, и от него вакцинируют в 9—17 лет , а гепатит А, по ее словам, не распространен в России. Пока что я решила придерживаться этих рекомендаций.
Прививки от гриппа я решила не делать в первые 2 года после рождения, пока ребенок не пойдет в детский сад. До 2 лет мы с ним не посещали людных мест, бывали только дома и в парке. Я не брала сына даже в супермаркеты и считала, что заразиться гриппом ему негде. Сейчас ему делают эту прививку в детском саду.
Вакцинация против ветряной оспы – рекомендованная мера по снижению риска инфицирования герпеса третьего типа. Она не включена в официальный график прививок, совершается на платных условиях в специализированных медицинских учреждениях. Цена зависит от региона проживания, клиники, типа вводимого препарата. Например, в Москве стоимость инъекции начинается с 2100 рублей.
Показания к вакцинации
Взрослым пациентам рекомендована прививка:

- при патологиях внутренних органов хронического характера в стадии декомпенсации и субкомпенсации;
- при остром лейкозе и прочих злокачественных формированиях;
- при длительном лечении иммунодепрессантами, снижающими защитные функции организма;
- при курсе лучевой терапии;
- перед трансплантацией органов.
Иммунизация детей совершается в возрасте от года. В более ранний период это делать не имеет смысла. Если мать перенесла ветряную оспу до беременности, антитела проникнут в организм ребенка вместе с молоком.
Вакцинация детей совершается только при условии, что они не переносили ветрянку. Прививка нужна при оформлении в детсад, лагерь. Делая прививку в младенческом возрасте, ребенка оберегают от самого заболевания, его осложнений.
Вакцинация показана при планировании беременности (не менее, чем за три месяца до оплодотворения). Если произойдет инфицирование патогеном при вынашивании плода, это может привести к тяжелым осложнениям: выкидыш, заражение эмбриона, проблемы с внутриутробным развитием.
Есть ли противопоказания
- инфекционные поражения острого характера;
- рецидив хронических патологий;
- кишечные и респираторные инфекции легкой формы (делают, спустя месяц после исчезновения клинической картины);
- менингит и другие патологии нервной ткани (производится через 6 мес. после излечения);
- СПИД;
- онкологические заболевания;
- лечение кортикостероидами;
- подготовка к хирургическому вмешательству, послеоперационный период;
- непереносимость составляющих вакцины;
- применение иммуноглобулинов, препаратов крови за 6 месяцев до прививки.
Относительные ограничения в применении:
- хронические патологии сердечно-сосудистой системы, печени, почек;
- высокая вероятность судорог;
- слабый иммунитет;
- аллергическая реакция на другие вакцины.
При таких патологических состояниях иммунизация возможна, но требует разрешения и контроля доктора.
Почему необходима прививка
Вакцинация совершается для выработки антител к вирусу герпеса третьего типа, провоцирующего болезнь. Благодаря этому организм человека сможет противостоять патогенам даже при контакте с инфицированным.
Вакцина не включена в национальный прививочный календарь. Поэтому она не бесплатная. Однако ее рекомендуют делать всем. Положительный результат, который от нее получает человек, окупает стоимость. Прививка рекомендована сотрудникам детских садов, школ. В этих учреждениях чаще происходят вспышки ветрянки.
Виды вакцин

В РФ разрешена вакцинация с двумя видами препаратов против оспы: Окавакс, Варилрикс. Производятся медикаменты за границей и стоят они дорого. Иммунизация совершается по желанию опекунов или родителей в специализированных клиниках с лицензией.
В состав препаратов входит вирус герпеса 3 типа. Однако он настолько слаб, что не способен спровоцировать вспышку инфекции. Иммунная система отвечает на проникновение патогенов, вырабатывает антитела к ним. Организм способен противостоять вирусу, даже спустя много лет после вакцинации.
Окавакс выпускается компанией Sanofi Pasteur из Франции, а Варилрикс — GlaxoSmithKline Biologicals из Бельгии. Результативность от действия обеих вакцин примерно одинаковая. Различаются они по схеме вакцинации от ветряной оспы. Подбирается медикамент врачом исходя из наличия препарата, удобства пациента.
Способ введения вакцины
Вакцина вводится здоровому пациенту медицинским работником, имеющим специальный допуск. Специалист ежегодно сдает экзамены, чтобы получить его. Сделать прививку самостоятельно в амбулаторных условиях невозможно.
Препарат обязательно должен находиться в холодильнике и не быть просроченным. В набор для инъекций входят сухое вещество с активно действующим элементом – лиофилизатом и очищенная вода. Раствор готовят в темном помещении. Воздействие ультрафиолетовых лучей на него недопустимо. Препарат не должен храниться в уже приготовленном виде.
Инъекцию вводят под кожный покров. Чаще всего укол ставится в дельтовидную мышцу плеча. Это снижает вероятность побочных реакций. Также вакцина может вводиться под лопатку, в наружную часть бедра. Внутривенно медикамент не применяется.
Пациент после мероприятия находится полчаса в больнице. Медики контролируют проявления аллергических реакций, дают рекомендации о режиме в поствакцинальный период.
Срок действия прививки
Иммунитет к вирусу герпеса 3 типа формируется 6 недель после введения препарата. Однако прививка не может дать 100% гарантию того, что инфицирование патогеном не случится. Вакцинация снижает вероятность заражения на 95-98% и риск осложнений ветрянки.
По заверениям компаний-производителей, срок действия препаратов составляет 30 лет. Это доказано исследованиями, проведенными 20 лет назад. У привитых людей были обнаружены антигены к патогенным микроорганизмам. Поэтому обычно вакцинацию совершают 1-2 раза за всю жизнь.
Побочные реакции
Со второй по третью неделю после прививки могут проявиться отсроченные общие реакции, в специальном лечении нет необходимости, они проходят самостоятельно:

- небольшое увеличение температуры;
- общее недомогание;
- редкие высыпания, напоминающие ветрянку, сопровождающиеся зудом;
- увеличение лимфатических узлов.
- опоясывающий герпес;
- воспаления мозга;
- ухудшение чувствительности;
- снижение уровня тромбоцитов;
- болезненные ощущения в крупных суставах.
Согласно данным ВОЗ, такие проявления возникают у пятнадцати человек из одного миллиона. Если наблюдается неблагоприятная симптоматика, нужно обратиться к врачу за помощью.
Основная опасность ротавирусной инфекции связана с обезвоживанием организма из-за сильного поноса.
Ротавирусная инфекция (синонимы Ротавирусный гастроэнтерит, желудочный грипп, кишечный грипп) – одна из форм острой кишечной инфекции, возбудителем которой является Ротавирус человека из рода Rotavirus. Заболеть ротавирусной инфекцией могут люди в любом возрасте, однако чаще всего болеют дети от 6 месяцев до года – двух.
В некоторых странах (например, в США) на долю кишечного гриппа приходится до 40% всех случаев острых кишечных инфекций у детей. Взрослые заболевают ротавирозом (ротавирусной инфекцией), заражаясь им, ухаживая за больными детьми.
Источник ротавирусной инфекции и развитие болезни
Источником инфекции Ротавируса служит больной человек или здоровый вирусоноситель. Вирус размножается в клетках слизистой оболочки желудочно-кишечного тракта и выделяется с калом. Выделение ротавируса начинается с первых дней болезни, одновременно с появлением первых симптомов болезни. Основной механизм передачи ротавирусной инфекции – пищевой.
В детских коллективах ротавирусная инфекция может вызывать вспышки острой диареи (поноса).
Ротавирус поражает слизистую желудка и тонкого кишечника с возникновением гастроэнтерита (гастро – желудок, энтеро — тонкий кишечник). Поражение слизистой пищеварительного тракта нарушает переваривание пищи и приводит к развитию сильной диареи и обезвоживанию организма.
Что нужно срочно сделать маме, чтобы носик ребенка задышал?>
Симптомы ротавирусной инфекции
Инкубационный период ротавироза длится от 1 до 5 дней. Заболевание ротавирусной инфекцией начинается остро: первые симптомы ротавироза это боли в животе (острые, схваткообразные), рвота (до 3-4 раз в сутки), недомогание, повышение температуры (до 38 С).
К описанным симптомам очень быстро присоединяется острый понос (диарея). Понос у больного ротавирусной инфекцией обильный желтоватого цвета с резким неприятным, кислым запахом.
При осмотре больного ротавирозом можно заметить покраснение конъюнктивы глаз, слизистой оболочки зева и небных дужек (воспаленное горло).
Основная опасность ротавирусной инфекции связана с обезвоживанием организма из-за сильного поноса.
Течение ротавирусной инфекции обычно доброкачественное.
Болезнь заканчивается через 4-7 дней полным выздоровлением.
Взрослый человек может даже не заметить, что он носитель ротавирусной инфекции,
болезнь, как правило, протекает со стертыми симптомами: недлительный, возможно единоразовый случай поноса, снижение аппетита, кратковременное повышение температуры. Но в этот период человек является заразным!
Лечение ротавирусной инфекции
Специфического лечения ротавирусной инфекции (желудочного гриппа) не существует. Показано симптоматическое лечение болезни: лечение поноса (главным образом адекватная регидратация организма), снижение температуры, легкая диета и ферментные препараты (лечения ротавирусной инфекции у ребенка:
Ребенок просыпается утром вялый, его может вырвать даже сразу на голодный желудок. Аппетита нет, после еды опять начинается рвота, рвет даже после нескольких глотков воды. К этим симптомам ротавирусной инфекции присоединяется постепенное повышение температуры до 39 с лишним градусов по Цельсию и понос. Температура плохо сбивается лекарственными средствами и может держаться повышенной до 5 дней. При таких симтомах сразу же исключите из рациона ребенка любые молочные, в том числе кисло-молочные продукты: молоко, молочные каши, кефир, творог и прочее. Исключение составляют дети на грудном вскармливании. Вызовите участкового врача. Кушать ребенка не заставляйте.
Чтобы восполнить водно-солевой балланс, приготовьте раствор регидрона — 1 пакетик на 1 л воды и давайте ребенку пить по 50 мл каждый час. Большими порциями пить не давайте – может сразу вырвать. Пить небольшими глотками.
Чем можно кормить при ротавирусной инфекции: диета на первые 2-3 дня – жидкая рисовая каша на воде, бульон куриный, кисель (вода, крахмал, любое домашнее варенье – кипятить до готовности).
Как и чем сбить температуру у ребенка при ротавирусной инфекции: Когда температура поднимется выше 38 градусов, снизить ее помогут свечи цефекон (дозировка соответственно возрасту ребенка), свечи практически безопасны для применения в любом возрасте, ставить эти свечи можно через каждые 2 часа, но не переусердствуйте, сбивая температуру, менее 38 градуслв ее снижать не следует, поскольку вирус ротавирусной инфекции (ротавирус) погибает при 38 град. Очень эффективны для снижения температуры влажные обтирания слабым спиртовым раствором. Обтирать следует все тело, а не отдельные его участки (чтобы между ними не было перепада температур), после обтирания надеть хлопчатобумажные носочки. Ребенка не кутать! Во время сна укрывать простынкой, а не теплым одеялом. При стойком повышении температуры выше 39 градусов ребенку от полутора до двух лет можно дать пол таблетки парацетамола вместе с четвертушкой анальгина – хорошее средство, чтобы сбить высокую температуру.
От болей в животе при ротавирусной инфекции: если ребенок плачет и/или жалуется на боли в животе (только при подтвержденном диагнозе ротавирусная инфекция!), ослабить их поможет 
| Вакцина | Цена, р |
|---|---|
| Варилрикс | 6000 руб. |
 Календарь прививок | |

ЧТО ТАКОЕ ВЕТРЯНАЯ ОСПА
Ветряная оспа – острое инфекционное заболевание, возбудителем которого является вирус ветряной оспы – опоясывающего лишая (VZV).
На сегодняшний день ветряная оспа является одной из самых заразных и распространенных инфекций в мире. VZV передается от человека к человеку воздушно – капельным путем. Восприимчивость к вирусу у неиммунного человека чрезвычайно высока: из 100 контактировавших с больным заболевают практически все. Как только среди восприимчивых лиц возникает один случай, предотвратить вспышку заболевания очень сложно.
Заболевание относят к “детским инфекциям”, т.к. в странах с умеренным климатом большинство случаев наблюдается у детей в возрасте до 10 лет. Ежегодно в России регистрируется не менее 500 000 случаев заболевания ветряной оспой, а экономический ущерб от инфекции, согласно официальным данным, в 2006 г. превысил 3 миллиарда рублей.
Ветряная оспа проявляется высыпаниями на коже в виде везикул – пузырьков, заполненных прозрачным содержимым. Новые везикулы подсыпают в течение нескольких дней, спадаются и высыхают, образуя корочки. Подсыпания сопровождаются подъемами температуры тела. Обычно все корочки исчезают через 7-10 дней.
ЧТО ТАКОЕ ОПОЯСЫВАЮЩИЙ ЛИШАЙ
В большинстве случаев ветряная оспа заканчивается полным выздоровлением, особенно у детей. Однако, у части переболевших людей вирус может сохраняться в межпозвоночных нервных ганглиях и активироваться через несколько лет в виде опоясывающего лишая (опоясывающего герпеса).
Опоясывающий лишай наблюдается у 10-20% людей, перенесших в прошлом ветряную оспу. Чаще заболевание манифестирует в возрасте после 50 лет или у людей с ослабленным иммунитетом. Оно является относительно распространенным осложнением у ВИЧ-инфицированных лиц.
Опоясывающий лишай также проявляется везикулезной сыпью на коже, но располагающейся обычно по ходу нервных стволов. Почти 15% всех больных испытывают боль и/или парестезии (онемение) в области пораженной кожи в течение, по крайней мере, нескольких недель, а иногда постоянно (постгерпетическая невралгия).
Заболевание иногда может приводить к таким неврологическим осложнениям, как паралич черепно-мозгового нерва и перекрестная гемиплегия, а также ухудшению зрения вследствие поражения глаз. Летальный исход может наблюдаться у онкологических больных, при СПИДе и других состояниях, связанных с иммунодефицитом.
Больные с проявлениями опоясывающего лишая могут быть причиной заражения ветряной оспой неиммунных детей и взрослых.
ЧЕМ И ДЛЯ КОГО МОЖЕТ БЫТЬ ОПАСНА ВЕТРЯНАЯ ОСПА
Хотя ветряная оспа является относительно доброкачественной “детской инфекцией”, течение заболевания иногда осложняется пневмонией (воспалением легких) или энцефалитом (воспалением головного мозга), что, в свою очередь, может привести к стойким последствиям или смертельному исходу.
Обезображивающие рубцы могут образоваться в результате вторичного инфицирования везикул; кроме того, в результате такого инфицирования могут развиться некротический фасцит, флегмона (гнойное воспаление мягких тканей) или сепсис.
Среди других серьезных проявлений встречается пневмонит (чаще у взрослых), редко синдром врожденной ветряной оспы (в случае заболевания в первые 20 недель беременности) и перинатальная ветряная оспа у новорожденных (в случае заболевания матери в период за 5 дней до и 48 часов после родов).
У больных с иммунодефицитами, включая ВИЧ-инфекцию, ветряная оспа протекает в тяжелой форме, у этих лиц могут отмечаться повторные случаи опоясывающего лишая.
Ветряная оспа в тяжелой форме и смертельные случаи также могут иметь место у детей, принимающих стероидные гормоны, в том числе для лечения бронхиальной астмы.
В целом, осложнения и смертельные исходы при ветряной оспе чаще наблюдаются среди взрослых, чем у детей. Показатель летальности (число смертей на 100 000 случаев заболевания) среди здоровых взрослых в 30-40 раз выше, чем среди детей в возрасте 5-9 лет.
КАКИЕ МЕТОДЫ ПРИМЕНЯЮТ ДЛЯ ПРОФИЛАКТИКИ ВЕТРЯНОЙ ОСПЫ
Первая вакцина для профилактики ветряной оспы была разработана и разрешена к применению в 1974 году в Японии. Вакцины против ветряной оспы производят с использованием живого ослабленного штамма VZV “Ока”.
Положительные результаты относительно безопасности, эффективности и анализ эффективности затрат стали основанием для внедрения вакцинации против ветряной оспы в Национальные программы детской иммунизации ряда индустриально развитых стран. Сейчас массовая вакцинация детей против ветряной оспы проводится в США, ряде стран Европы и Азии.
В 2008 году на территории Российской Федерации была зарегистрирована первая вакцина для профилактики ветряной оспы – “Варилрикс” (GlaxoSmithKline Biologicals S.A.), а с 2009 года вакцинация стала широко применяться в рамках Региональных программ иммунизации.
Вакцина “Варилрикс” была разрешена к применению в 1984 году. На сегодняшний день препарат лицензирован более чем в 92 странах мира, включая Германию, Великобританию, Италию, Испанию, Францию, Канаду. Вакцина также зарегистрирована в ряде стран СНГ и Балтии. С момента первой регистрации вакцины “Варилрикс” до настоящего времени было произведено и использовано более 11 миллионов доз по всему миру. Безопасность и иммуногенность “Варилрикс” продемонстрированы в 40 клинических исследованиях, проводившихся во многих странах мира. Вакцина “Варилрикс”полностью соответствует требованиям Всемирной организации здравоохранения (ВОЗ) и содержит живой ослабленный штамм VZV “Oka”.
КОМУ РЕКОМЕНДУЕТСЯ ВАКЦИНАЦИЯ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Вакцина для профилактики ветряной оспы может применяться у детей старше 1 года и взрослых.
- всех детей в возрасте 2-х лет, не болевших ранее этой инфекцией,
- детей старше 24 месяцев, выезжающих в летние оздоровительные учреждения.
В первую очередь вакцинация показана людям, относящимся к группе высокого риска:
- лица, страдающие тяжелыми хроническими заболеваниями,
- больные острым лейкозом,
- лица, получающие иммунодепрессанты,
- лица, получающие лучевую терапию,
- пациенты, которым планируется произвести трансплантацию органа.
Иммунизация таких лиц проводится только при отсутствии симптомов, указывающих на недостаточность клеточного иммунитета и с учетом полной гематологической ремиссии (по анализу крови), при уровне лимфоцитов не менее 1200/мм3.
Вакцинация лиц, которым предстоит трансплантация органа, проводится за несколько недель до начала проведения терапии иммунодепрессантами.
Здоровым людям и лицам с хроническими нетяжелыми соматическими заболеваниями вакцинация против ветряной оспы проводится на фоне полного здоровья или вне обострения хронического процесса.
КОМУ ПРОТИВОПОКАЗАНА ВАКЦИНАЦИЯ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Временными противопоказаниями к вакцинации против ветряной оспы являются острые инфекционные и неинфекционные заболевания, а также обострения хронических заболеваний. В этих случаях вакцинация откладывается до выздоровления, или проводится вне обострения хронического процесса, по назначению врача.
Противопоказаниями к вакцинации также служат наличие тяжелого иммунодефицита: первичного или вторичного, развившегося вследствие лейкоза, лимфомы, ВИЧ-инфекции (СПИД), применения иммунодепрессантов и высоких доз кортикостероидных гормонов, в том случае, если содержание лимфоцитов в крови менее 1200/мм3 и имеются другие признаки клеточного иммунодефицита.
Вакцину против ветряной оспы не вводят беременным женщинам и женщинам, кормящим грудью. При планировании беременности следует принимать адекватные меры контрацепции в течение 3 месяцев после вакцинации.
Вакцина “Варилрикс” не вводится лицам, имеющим аллергические реакции к любому из компонентов вакцины, включая неомицин (антибиотик), и лицам имевшим тяжелые реакции или осложнения на предыдущее введение препарата.
КАКОВА СХЕМА ВАКЦИНАЦИИ ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Курс первичной вакцинации состоит из 1 дозы вакцины и ревакцинации. Схема иммунизации: первое введение и ревакцинация через 6-8 недель. Применение вакцины не имеет четкой привязки к возрасту.
Важно соблюдать сроки вакцинации
Экстренная профилактика.
Вакцинацию проводят однократно 1 дозой вакцины (0.5 мл) в течение первых 96 часов после контакта (предпочтительно в течение первых 72 часов). Если заболевание не развивается, то проводится повторная вакцинация через 6-8 недель.
НАСКОЛЬКО ЭФФЕКТИВНА ВАКЦИНА ПРОТИВ ВЕТРЯНОЙ ОСПЫ
Согласно имеющимся наблюдениям, после введения вакцины “Варилрикс”, формируется напряженный и стойкий иммунитет. У детей в возрасте младше 12 лет эффективность составляет 98%, а у лиц старше 13 лет защитный уровень антител определяется почти в 100%.
У лиц из группы высокого риска эффективность несколько меньше, и составляет 80%, у больных лейкозом – 90%. У людей из групп риска после вакцинации рекомендуется периодическое определение титров антител для решения вопроса о необходимости ревакцинации (повторного введения препарата).
В ходе наблюдения за исследуемыми группами населения в течение 20 лет в Японии и в течение 10 лет в США более 90% иммунокомпетентных лиц, вакцинированных в детстве, все еще имели защиту от ветряной оспы.
ЧТО ДЕЛАТЬ В СЛУЧАЕ КОНТАКТА С БОЛЬНЫМ ВЕТРЯНОЙ ОСПОЙ
В настоящее время на территории Российской Федерации специфические меры профилактики ветряной оспы у контактных лиц и в очаге применяются редко. Обычно противоэпидемические мероприятия в детских коллективах ограничиваются карантином на срок инкубационного периода (с 10 по 21 день после контакта с больным). Вместе с тем людям из группы риска ограничиваться только карантинными мероприятиями нецелесообразно.
В качестве экстренной профилактики в первые 96 часов (предпочтительно в первые 72 часа) после контакта возможно проведение вакцинации против ветряной оспы детям старше 1 года и взрослым ранее не привитым и не болевшим этой инфекцией.
Достоверно известно, что вакцинация в первые 3 дня после контакта эффективна у более чем 90% привитых. На 4-е сутки эффективность прививки ниже (около 70%), но в 100% предотвращаются тяжелые формы инфекции.
Альтернативой может быть прием (по назначению врача) препарата ацикловир в возрастной дозировке в течение 2 недель. Вместе с тем, нет убедительных данных, свидетельствующих об эффективности применения данного препарата в качестве экстренной профилактики ветряной оспы.
Данная публикация составлена специалистами в области иммунопрофилактики, сотрудниками Кафедры инфекционных болезней у детей (Ассоциация педиатров-инфекционистов) ГОУ ВПО РГМУ Росздрава.
Так уж получилось, что у нас в семье никто не болел ветрянкой.
Я и наш папа не посещали в детстве детский сад, ну а в школе заболеть ветрянкой уже труднее, так как большинство деток переносят её в возрасте до 7 лет. Так что. нас каким-то чудом этот недуг миновал. Кроме того с нами проживала на тот момент ещё и наша бабушка, которая тоже ветрянкой не болела.
Не секрет, что если в детстве большинство детей переносят ветрянку относительно легко (сейчас мы не касаемся осложнений и других негативных влияний, которые это заболевание вызывает) то с возрастом заболевание протекает в гораздо более тяжелой форме. Для человека в возрасте 60-70 лет эта, казалось бы, пустяковая детская "болячка" может стать фатальной. примерно так и случилось с дедушкой моей знакомой - угодил с ветрянкой в больницу и еле вышел оттуда живым - очень тяжело переболел. мой брат в возрасте 30 с небольшим лет так же заразился от моего племянника этим заболеванием. Племяннику-то ничего, а вот брат болел очень тяжело, невестка еле его выходила.
Именно поэтому, когда сын пошел в детский сад, мною было принято решение сделать ему прививку от ветряной оспы.
Кто-то может относиться к прививкам скептически, кто-то их вообще отрицает, но я отношусь к тем мамам, которые стараются сделать своим детям все необходимые прививки и даже больше, по возможности. Считаю, что проживая в мегаполисе, где очень интенсивная миграция граждан, где каждый день ребёнок сталкивается с сотнями людей ежедневно, передвигается на общественном транспорте, бывает в магазинах, общественных местах (театры, кино, музеи) на секциях, в саду и школе, делать прививки не просто нужно, а жизненно необходимо.
Конечно, прививка полностью не обезопасит вашего ребёнка от заражения, но, даже если ребёнок и заболеет, то протекать заболевание будет в более "мягкой" форме без осложнений и последствий.
Как бы то ни было, я - сторонница прививок.
К тому же, раз уж мы говорим о "ветрянке" - не такое это и безопасное заболевание, как у нас принято считать. Опасно это заболевание, прежде всего, именно своими осложнениями, которые могут проявиться сразу или даже через много лет (а могут и вообще не проявиться) Ветрянка легко провоцирует заболевания почек, проблемы с суставами. Может вызвать воспаление легких, патологические изменения в работе сердца, поразить многие внутренние органы. Эта болезнь может привести к тяжелым поражениям нервной системы. И, что самое печально, все эти негативные проявления могут себя показать через много лет после перенесённого заболевания. Так что - не всё так легко, как у нас почему-то принято считать. в зрелом возрасте потом начинают "вылезать" разные заболевания, причина которых может крыться как раз в этой невинной, как многие считают, "детской" болячке.
Ещё одним негативным последствием этой болезни является опоясывающий лишай. В любой момент, даже спустя много лет, вирус может проявиться в виде опоясывающего лишая. Достаточно получить сильный стресс. Так же вирус может дождаться, когда иммунитет будет ослабленным и. показаться во всей красе.
Заболевание негативно сказывается на иммунной системе человека. Поэтому при ветрянке у ребенка могут сильно увеличиваться лимфоузлы за ушками и на шее. Если есть проблемы с лимфой, то стоит гораздо более внимательней следить за течением болезни и состоянием ребенка, ветрянка опасна своими осложнениями, а это могут быть и лимфодениты, и энцефаломиелиты.
Конечно всего этого я тоже опасалась, но основным поводом обратиться к врачам всё же стало нежелание заразить ветрянкой всех взрослых, находящихся и бывающий в нашем доме.
Вакцинацию от ветрянки в нашей поликлинике проводят бесплатно по полису ОМС. Из вакцин, имеющихся на тот момент в наличие, нам предложили "Варилрикс" Производство Бельгии.
Варилрикс - живая аттенуированная вакцина для профилактики ветряной оспы. Фотографий у меня, к сожалению, нет т. к. делали прививку в условиях поликлиники - там не до фотографирования было.
Врач на моих глазах приготовила вакцину, смешав компоненты - живой аттенуированный вирус Varicella Zoster (штамм Oka), воду для инъекций, и другие компоненты. Так же важно проследить, чтобы вакцина хранилась в специальном холодильнике. Не лишним будет посмотреть и сроки годности.
Ребёнку на тот момент было 3 полных года и мы готовились идти в детский сад. Процедура прививки прошла хорошо и спокойно. Вакцину "Варилрикс" вводят только подкожно. Самым лучшим местом считается область плеча или область под лопаткой. Сыну делали в область плеча. Он даже не плакал, перенёс совершенно нормально.
Никаких (. ) побочных явлений у сына после проведения вакцинации не случилось, это даже учитывая тот факт, что иммунитет у нас слабенький от рождения. Температура не повышалась, недомоганий не отмечалось - совершенно здоровый и бодрый ребёнок.
Хочу отметить, что у детей в возрасте от 9 месяцев до 12 лет после проведения вакцинации уже через шесть недель появляется хороший уровень уровень защиты. Сохраняется он в течение 7 лет после вакцинации, затем вакцинацию можно повторить.
Теперь о эффекте Вакцины "Варилрикс".
Естественно, что буквально на втором году посещения садика у наших деток началась ветрянка. Причем переболели не все сразу - процесс растянулся на три года. Постепенно все детки в группе перенесли данное заболевание кроме. кроме моего сына. И если первые два года сын в принципе не много посещал сад (болел), то последние два года он ходил в садик совершенно нормально. И все равно болезнь его не одолела. Этому я была очень рада, так как получила подтверждение, что Вакцина "Варилрикс" работает и работает отлично!
Сейчас, уже в школе, в первом классе, опять у нас началась эпидемия. Весь декабрь детки болели так, как будто в сад вообще не ходили. И опять сына эта гадость не затронула, а заодно и меня и всех, кто бывает у нас дома.
Вот так я убедилась в том, что вакцина может оказаться очень полезной и действенной. Конечно, если всё окружение ребёнка в своё время переболело ветрянкой, то нужды в вакцинации нет (наверное). Но для себя я решила, что болеть этой болячкой совсем не хочу.
Поэтому скоро мы будем проводить ревакцинацию и, надеюсь, Вакцина "Варилрикс" будет и дальше помогать моему сыну избегать этого заболевания.
Естественно рекомендую. Но обязательно проконсультируйтесь с педиатром так как имеются противопоказания. Кроме того, вакцинацию можно проводить полностью здоровым детям без каких либо хронических заболеваний и врожденных патологий.
Читайте также:


