Непривитые против кори дети


Корь - острое вирусное заболевание. Корь является одним из наиболее заразных заболеваний. Ребенок может заболеть корью, если он побывал в помещении, где за два часа до него был больной. Практически все контакты (98%) приводят к заболеванию.

Вакцинация против кори. Фото - Bill Oxford
Корь передается воздушно-капельным путем. Передача через третье лицо или загрязненные предметы нетипична. В отсутствии вакцинации корью заболевают практически все дети, обычно в раннем возрасте.
Дети первого года жизни обычно защищены трансплацентарным иммунитетом (если мать ранее болела корью или была вакцинирована против нее), который сохраняется у ребенка до возраста 1 года.
Вирус кори поражает только человека. Он локализуется сначала на эпителии носоглотки и конъюнктиве. Размножаясь, вирус проникает в регионарные лимфатические узлы и кровь.
Инкубационный период начинается за 9-11 дней до возникновения первых признаков болезни. Больной человек заразен за 2-4 дня до появления сыпи и остается таковым весь острый период.
Осложнения при кори
В 30% случаев корь приводит к осложнениям. Наиболее часто осложнения встречаются у детей младше 5 лет и лиц старше 20 летнего возраста.
Наиболее распространенные осложнения - пневмония, отит и другие бактериальные инфекции, а также слепота, поражения слуха, умственная отсталость. Больные корью особенно восприимчивы к стрептококковой инфекции.
В одном случае на 1000-2000 заболеваний корью регистрируется энцефалит (обычно через 2-21 день после появления сыпи), часто начинаясь с подъема температуры, судорог и комы.
У одного на сотню тысяч переболевших корью развивается тяжелое хроническое заболевание - подострый склерозирующий панэнцефалит (ПСПЭ). Оно развивается через месяцы и годы после заболевания корью, вызывая интеллектуальную деградацию, судорожные припадки, двигательные нарушения; заканчивается заболевание обычно летально.
Заболевание опасно для беременных. Если беременная женщина заболела корью, то вероятность выкидыша и патологий плода составляет около 20%.
Вирулентное действие вируса усиливается плохими социально-экономическими условиями жизни.
Смертность при кори
В мире корь занимает первое место по смертности, особенно высока смертность в развивающихся странах. Смертность от кори в индустриально развитых странах - 1-2 на 1000 случаев заболевания, а развивающихся она может достигать 10%.
Вирус кори (как и многие другие вирусы) предпочитает для размножения нервную ткань. Вирусный менингоэнцефалит (воспаление мозга и мозговой оболочки) является еще одной печальной "визитной карточкой" кори. По оценкам ВОЗ, каждые 15 секунд в мире от коревого энцефалита погибает 1 ребенок, в год погибает более 2 миллионов детей. Летальность при поражении мозга достигает 40%. Другими осложнениями являются стоматиты (воспаление слизистой оболочки рта), пневмонии (воспаление легких).
Основной причиной смертности от кори (1-3 на 1000 случаев в развитых странах) являются возникающие осложнения в виде пневмонии (воспаления бронхов и легких), тяжелой диареи (понос), нарушения питания. Корь может приводить к пожизненной инвалидности вследствие поражения мозга, а также в виде слепоты (вследствие поражения склер и роговицы) и глухоты.
Смертность от осложнений при кори
(по данным ВОЗ, 1986)
| Осложнение | Частота | Летальность |
| Диарея | 59% | 0,6% |
| Осложнения со стороны легких | 38% | 2,1% |
| Воспаление легких | 6% | 5,1% |
Статистика заболеваемости корью в России и в мире
Велика ли опасность заразиться?
По данным Роспотребнадзора в 2018 году в России зафиксировано 2 538 случаев кори, из них 52% у детей до 14 лет. По сравнению с 2017 годом заболевших корью в 3,5 раза больше.

Директор института общественного здоровья, заведующий кафедрой эпидемиологии и доказательной медицины Первого МГМУ им. Сеченова Николай Брико:
Во многих странах мира происходит то же самое: в Европе, Америке, Африке. Растет количество смертей. В 2017 году от кори умерло более 84 тысяч человек, а в 2018 году — 110 тысяч.
Конечно, умирают от кори теперь реже, чем до появления вакцины. По данным ВОЗ, в 2018 году в Европе заболело 82,5 тысячи человек. При этом, летальных случаев — 72.
Вакцинация против кори
Вакцинацию против кори проводят не болевшим корью детям в возрасте 12-15 месяцев. Вторая прививка вводится в возрасте 6 лет (перед школой). Использование второй дозы вакцины позволяет защитить детей, которые не были вакцинированы (коллективный иммунитет), а также тех, кто не выработал иммунитет после первой дозы. Введение второй дозы может в известной мере бустировать иммунитет, полученный в результате первой прививки.
В календаре России вакцина против кори вводится одновременно с вакцинами против паротита, краснухи и ветряной оспы.
При правильной вакцинации иммунитет вырабатывается у 95% вакцинированных в возрасте 12 месяцев и у 98% вакцинированных в возрасте 15 месяцев на 21-28 день после прививки. Иммунитет держится более 25 лет, лишь у очень небольшого числа вакцинированных он может угасать.
Коревая вакцина мало реактогенна. У большинства детей вакцинация не сопровождается какими бы то ни было реакциями. Однако в некоторых случаях (вероятность 5-15%) могут наблюдаться следующии реакции (в период с 5 по 15 день после прививки):
- повышение температуры тела (как правило не выше 39 С)
- катаральные явления (кашель, конъюнктивит, насморк)
- необильная бледнорозовая кореподобная сыпь (у 5% детей)
- у детей, склонных к аллергическим реакциям, может быть сыпь в первые часы после введения вакцины.
Вакцинальные реакции обычно проходят в течение 2-3 дней. Вне зависимости от выраженности реакции ребенок не заразен для окружающих.
Аллергические реакции. У детей с аллергией может возникнуть сыпь, крапивница, отек Квинке и т.п. Крайне редко могут наблюдаться реакции анафилатического шока (на неомицин и белок куриного яйца).
Судороги. При развитии температурной реакции на прививку у предрасположеных детей могут развиться фебрильные судороги, обычно продолжительностью 1-2 мин. Обычно эти судороги проходят без последствий. Для профилактики этого осложнения, детям со склоннностью к судорогам врач обычно назначает парацетамол с 5-го дня после прививки.
Поражения ЦНС. Были описаны случаи подострого склерозирующего панэнцефалита (ПСПЭ) у детей, не болевших корью, но получивших коревую вакцину. У некоторых из них причиной заболевания, возможно, была нераспознанная корь в течение первого года жизни или вакцинация против кори. Учитывая расчетную распространенность вакцинации против кори, возможный риск развития ПСПЭ при ее проведении составляет около 1 случая на миллион доз вакцины. Это значительно меньше, чем при заболевании корью - 6 - 22 случая ПСПЭ на миллион случаев кори. Результаты ретроспективного исследования, проведенного центром по контролю заболеваемости, позволяют предположить, что вакцинация против кори в целом предупреждает ПСПЭ, снижая заболеваемость корью, при которой высок риск этого осложнения.
Тромбоцитопения. Встречается крайне редко (1 на 40 000) после использования тривакцины, ее связывают обычно с влиянием краснушного компонента. Однако описаны отдельные случаи тромбоцитопении с полным выздоровлением и после применения коревой моновакцины.
Синдром токсического шока. Описанные случаи (в том числе и с летальным исходом), явились результатом загрязнения открытой ампулы вакцины золотистым стафилококком.
Противопоказания к вакцинации против кори
- Сильные реакции или осложнение на предыдущую дозу вакцины.
- Если ребенок получал препараты крови (в т.ч. иммуноглобулины, плазму крови), то вакцинация проводится не ранее, чем через 3 месяца после введения препаратов крови.
- Анафилактические или анафилактоидные реакции на аминогликозиды (в том числе, неомицин - в каждой дозе жидкой вакцины содержится около 25 мкг этого препарата).
- Наличие анафилактических или анафилактоидных реакций на яйца в анамнезе. Реакция на белок куриного яйца является противопоказанием для применения импортных вакцин (так как они готовятся с использованием куриных эмбринов), однако в этом случае можно сделать прививку российской. И наоборот, в случае реакции на перепелиные яйца, прививку лучше сделать импортной вакциной.
- Любое острое заболевание или обострение хронического заболевания. Однако в особых случаях (контакт с коревым больным и пр.) прививку можно делать детям с нетяжелыми формами респираторных и др. заболеваний (ОРЗ, диарея и т.п.) даже при наличии субфебрильной температуры.
- Активный нелеченный туберкулез. Однако предварительной постановки реакции Манту перед прививкой не требуется.
- Больные, получающие иммуносупрессивную терапию. После лекарственной или радиационной иммуносупресии вакцина вводится не ранее, чем через 3 месяца, после применения кортикостероидов в высоких дозах - не ранее чем через 1 мес. после окончания курса лечения. Это противопоказание не относится к больным, получающим замещающую терапию кортикостероидами, например, по поводу болезни Аддисона.
- Больные с заболеваниями крови, лейкозами, лимфомами любых типов или другими злокачественными опухолями, поражающими костный мозг или лимфатическую систему.
- Первичный и приобретенный иммунодефицит, включая больных СПИДом или другими клиническими проявлениями инфицирования вирусом иммунодефицита человека; нарушение клеточного иммунитета; гипогаммаглобулинемия или дисгаммаглобулинемия. Инфицированным ВИЧ (без выраженной иммуносупрессии) вакцинация не противопоказана.
- Наличие врожденных или наследственных иммунодефицитов у родственников пациента, пока не будет доказана его достаточная иммунокомпетентность.
- Беременность в связи с теоретическим риском для плода.
Предпочитительно введение вакцины против кори в первые 3 дня от момента контакта с больным, которое проводится не болевшим корью и не привитым детям старше 12 месяцев, подросткам и взрослым. У детей в возрасте 3-12 месяцев также возможна экстренная профилактика в виде вакцинации.
Альтернативой вакцинации является введение 1 или 2-х доз (в зависимости от состояния здоровья и времени, прошедшего от момента контакта) иммуноглобулина человека нормального. Используется для детей в возрасте до одного года, больных с иммунодефицитом и беременных женщин. Эта форма профилактики наиболее эффективна при введении до 4-го дня от момента контакта.
Перечень вакцин против кори

Вакцина коревая культуральная живая
Вакцина коревая культуральная живая, лиофилизат для приготовления раствора для подкожного введения, готовится методом культивирования вакцинного штамма вируса кори Ленинград-16 (Л-16) на первичной культуре клеток эмбрионов перепелов.
Состав: Одна прививочная доза препарата (0,5 мл) содержит:
- вирус кори - не менее 1 000 (3,0 lg) тканевых цитопатогенных доз (ТЦД50).
- стабилизатор - смесь 0,04 мл водного раствора ЛС-18* и 0,01 мл 10 % раствора желатина;
- гентамицина сульфат – не более 10 мкг.
Примечание. *Состав водного раствора ЛС-18: сахароза – 250 мг, лактоза – 50 мг, натрий глутаминовокислый – 37,5 мг, глицин – 25 мг, L-пролин – 25 мг, Хенкса сухая смесь с феноловым красным – 7,15 мг, вода для инъекций до 1 мл.
Показания для применения: Плановая и экстренная профилактика кори.
Плановые прививки проводят двукратно в возрасте 12 мес и 6 лет детям, не болевшим корью. Детей, родившихся от серонегативных к вирусу кори матерей, вакцинируют в возрасте 8 мес и далее – в 14-15 мес и 6 лет. Интервал между вакцинацией и повторной прививкой должен быть не менее 6 мес.
Дети в возрасте от 1 года до 18 лет включительно и взрослые в возрасте до 35 лет (включительно), не привитые ранее, не имеющие сведений о прививках против кори не болевшие корью ранее вакцинируются в соответствии с инструкцией по применению двукратно с интервалом не менее 3-х месяцев между прививками.
Лица, привитые ранее однократно, подлежат проведению однократной иммунизации с интервалом не менее 3-х месяцев между прививками.
Экстренную профилактику проводят контактным лицам без ограничения возраста из очагов заболевания, ранее не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори или однократно привитым. При отсутствии противопоказаний вакцину вводят не позднее, чем через 72 ч после контакта с больным.
Противопоказания:
- Тяжелые формы аллергических реакций на аминогликозиды (гентамицина сульфат и др.), куриные и/или перепелиные яйца.
- Первичные иммунодефицитные состояния, злокачественные болезни крови и новообразования.
- Сильная реакция (подъем температуры выше 40 С, отек, гиперемия более 8 см в диаметре в месте введения) или осложнение на предыдущее введение коревой или паротитно-коревой вакцин.
- Беременность.
Примечание: При наличии ВИЧ-инфекции допускается вакцинация лиц с 1 и 2 иммунными категориями (отсутствие или умеренный иммунодефицит).
Возможные побочные эффекты:
У большинства привитых вакцинальный процесс протекает бессимптомно.
После введения вакцины могут наблюдаться следующие реакции различной степени выраженности:
Часто (1/10 – 1/100):
с 6 по 18 сут могут наблюдаться температурные реакции, легкая гиперемия зева, ринит.
При массовом применении вакцины повышение температуры тела выше 38,5 ºС не должно быть более, чем у 2 % привитых.
Редко (1/1000 – 1/10000):
покашливание и конъюнктивит, продолжающиеся в течение 1-3 сут;
незначительная гиперемия кожи и слабо выраженный отек, которые проходят через 1-3 сут без лечения.
Очень редко ( Автор статьи:
Корь – заразное заболевание вирусной природы. Патология протекает остро, сопровождается характерной сыпью, осложнениями. С целью защиты от заражения проводится вакцинация. Для профилактики применяют прививки, содержащие живых патогенов. Иногда такие препараты провоцируют побочные реакции.
Иммунизация является обязательной, но родители вправе написать отказ. У многих матерей и отцов возникает вопрос, может ли привитый ребенок заболеть корью, и заразен ли он для окружающих. Эффективность вакцины зависит от ряда факторов.
Можно ли заболеть корью, если есть прививка: вероятность заражения

Для защиты от кори чаще всего применяют поливалентные препараты, которые дополнительно формируют иммунитет к паротиту и краснухе. Чтобы понять, можно ли заболеть корью при наличии прививки, надо знать механизм действия вакцины.
Антигенный материал после проникновения в организм начинает стимулировать продукцию антител, которые способны защитить ребенка от заражения при очередной встрече с вирусом.
Сформированный в детстве специфический иммунитет остается на всю жизнь. Но прививка не дает стопроцентной гарантии того, что человек не заболеет корью. Эффективность вакцинации достигает 97%.
Это означает, что у 3% от общего числа привитых в крови не обнаруживается достаточное количество антител. Такие люди при встрече с вирусом кори могут заболеть. Но инфекционная патология у них будет протекать в облегченной форме.
Слабый специфический иммунитет может вырабатываться по таким причинам:

- индивидуальные особенности организма;
- использовался препарат низкого качества с вышедшим сроком годности либо испорченный из-за хранения в ненадлежащих условиях;
- нарушение техники постановки укола;
- в поствакцинальный период не были соблюдены рекомендации педиатра;
- недостаточный объем введенной дозы.
Есть категория детей, у которых вероятность заболеть корью после вакцинации достигает 7%. В эту группу входят лица со слабым иммунным ответом после первой прививки.
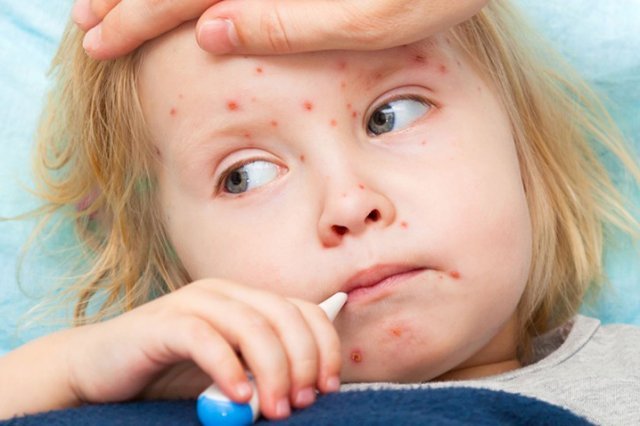
Симптомы поствакцинальной кори
Симптомы поствакцинальной кори аналогичны тем признакам, которые наблюдаются у непривитого больного. Единственное отличие состоит в выраженности клинической картины.
Симптомы коревой патологии у человека по стадиям приведены ниже:
![]()
катаральный период. Длится несколько дней. На появление вируса организм реагирует повышенной температурой. Из-за поражения коры и структур головного мозга малыш становится раздражительным, плаксивым и капризным. Также возникает ринит, боль в горле, кашель. Выделения из носа слизистые, могут быть желтоватыми или прозрачными. Голос становится осиплым. Из-за воспаления и отека у малыша может наблюдаться спазм гортани. В этом случае появляются проблемы с дыханием. Возникают конъюнктивит, светобоязнь. Лицо из-за воспаления шейных лимфоузлов выглядит одутловатым. На вторые сутки на слизистой мягкого и твердого неба возникают красные пятна диаметром около 0,5 см. Со временем их число увеличивается, и горло становится красным;- период высыпаний. Его длительность составляет 4-5 дней. Первые папулы возникают на лице и за ушами. Потом они распространяются на шею, грудь, спину, живот и конечности. Высыпания имеют вид розовых узлов неправильной формы. Поверхность коревых папул плоская, имеет красную окантовку. Элементы сыпи быстро увеличиваются в диаметре и сливаются в большие пятна;
- стадия реконвалесценции. Длится около недели. На месте папул остаются следы светло-коричневого цвета (из-за повышенной концентрации меланина). Кожа начинает сильно шелушиться. Температура снижается до уровня нормы. Кашель и насморк также уменьшаются.
Как протекает болезнь у привитых детей и взрослых?
Многое зависит от концентрации антител к вирусу в организме и общего состояния здоровья. Как правило, у вакцинированных людей признаки коревой патологии возникают на десятый день после заражения.
У большинства привитых детей и взрослых корь протекает в атипичной форме. Катаральные и интоксикационные симптомы слабо выражены.
Температура в течение всей болезни иногда держится на уровне 36,6-37 градусов. Сыпь чаще появляется сразу пятнами светло-розового цвета. Высыпания на теле носят единичный характер, быстро бледнеют и исчезают.
Посткоревая пигментация заметна не дольше недели. У ослабленных привитых лиц с низкой концентрацией антител в крови корь может протекать тяжелее.
Заразен ли вакцинированный человек для окружающих?
Для защиты от кори детям и взрослым колют вакцины, содержащие живые инактивированные вирусы. Люди, которым прививка категорически противопоказана по состоянию здоровья, интересуются, способен ли вакцинированный человек заразить окружающих.
Теоретически такое возможно, поскольку препарат содержит живого возбудителя. Но на практике случаев заражения от недавно привитого пациента зафиксировано не было.

Вакцинированный человек может быть заразным для окружающих в таких случаях:
- его организм ослабленный и не справился с введенным инактивированным возбудителем кори. В итоге начала развиваться настоящая вирусная патология;
- по каким-либо причинам специфический иммунитет не сформировался. Человек контактировал с больным корью, заразился и сам стал носителем вируса.
После вакцинации в крови у некоторых пациентов не обнаруживается достаточного количества антител. Тому есть ряд причин:
- была использована испорченная прививка;
- организм не отреагировал на вакцину из-за индивидуальных особенностей;
- медики неправильно ввели препарат.
На вопрос, есть ли вероятность заразиться корью от привитого, доктора отвечают по-разному. Одни утверждают, что это невозможно, поскольку в вакцине вирус ослаблен.

Например, детский врач Комаровский считает, что бояться иммунизированных детей не стоит, ведь им введен обезвреженный возбудитель кори, который не может передаваться воздушно-капельным путем.
Другие медики говорят, что риск заражения присутствует, особенно у ослабленных людей.
Поэтому лучше не подвергать себя опасности и не общаться некоторое время с недавно прошедшим вакцинацию человеком.
Что делать после вакцинации, чтобы не заразиться?
После вакцинации надо соблюдать ряд правил поведения. Они касаются как привитых людей, так и тех, которые не имеют защиты от кори и общаются с иммунизированным. Несложные в выполнении рекомендации позволят избежать негативных последствий.
Недавно привитым детям и взрослым, чтобы не заразиться корью или другой инфекционно-вирусной патологией, важно следовать таким советам:
- гулять чаще на свежем воздухе, но избегать посещения людных мест. В поствакцинальный период все силы организма направлены на борьбу с антигенным материалом. Поэтому иммунитет пациента ослабевает, повышается риск заболеть. Сидеть целыми днями в душной квартире вредно. Поэтому надо гулять в зеленой зоне (в парке, саду, лесопосадке). После прививки у некоторых увеличивается температура. В случае гипертермии средней тяжести (37,2-37,6) лучше побыть дома;
- на прогулку одеваться соответственно погоде. Если человек переохладится или вспотеет из-за того, что одет слишком прохладно или жарко, его иммунитет снизится и увеличится риск заражения;
- в течение выработки антител к вирусу отказаться от лечения антибактериальными препаратами и иммунодепрессантами. Такие медикаменты могут стать причиной формирования неправильного иммунитета. В итоге человек будет подверженным коревому возбудителю;
- употреблять в сутки достаточное количество жидкости;
- не купаться до тех пор, пока не нормализуется температура (особенно, если в квартире холодно, и есть сквозняки);
- кушать только здоровую полезную пищу. Важно отказаться от употребления продуктов, которые способны провоцировать аллергию (экзотические фрукты, шоколад, цитрусовые, магазинные соки).\;
- не переутомляться, больше отдыхать;
- ограничить физическую активность. При занятии спортом человек потеет, у него снижаются защитные силы. Все это создает благоприятные условия для развития инфекционной патологии;
- взрослым лучше отказаться хотя бы на несколько дней от алкогольных напитков. Спиртное снижает иммунитет и тормозит выработку антител. В результате злоупотребления алкоголем в поствакцинальный период человек может заболеть корью или другой вирусной патологией.
Знакомым, родным и друзьям вакцинированного, которые не имеют антител против коревой болезни, нужно позаботиться о том, чтобы минимизировать вероятность заражения.

Чтобы минимизировать риски заражения, специалисты рекомендуют выполнять следующее:
- ограничить по возможности общение с привитым;
- если контакты неизбежны, то стоит начать прием витаминных комплексов, иммуностимуляторов для укрепления защитных сил. Схему лечения должен назначать доктор;
- не контактировать с вакцинированным, если у него на теле появились единичные элементы кореподобной сыпи.
Видео по теме
Об основных признаках заболевания и способах лечения кори в видео:
Таким образом, привитый от кори ребенок заболеть этой вирусной патологией может. Такое бывает, если малыш не прошел полный курс иммунопрофилактики, и в крови у него выявлена низкая концентрация антител.
Но при наличии вакцины патология протекает в облегченной форме, без негативных последствий. Это подтверждают отзывы родителей, чьи дети, будучи привитыми, перенесли корь.
1. Наталья Рашидовна, можно ли защититься от кори, пересидев ее вспышку дома? Может быть, следует забрать детей из садов и школ?
— Не нужно нагнетать панику, нужно просто взять и наконец уже привить себя и своих детей. Ведь наиболее подвержены инфекции невакцинированные дети и взрослые. Привитые тоже могут заболеть, но если они и заболеют, то перенесут болезнь легче и не передадут инфекцию дальше. Распространяют инфекцию как раз непривитые, потому что непривитый человек распространяет в окружающую среду во много раз больше возбудителей этой болезни по сравнению с привитым. Если в коллективе, где все привиты, один привитый заболел, вспышки не будет и остальные не заболеют. Это связано с тем, что вакцинация снижает восприимчивость к вирусу кори у здоровых и выделение вируса у заболевших до минимума. А если в коллективе будет только один привитый, тогда в нем будет вспышка, потому что коллективная восприимчивость будет очень высокая. Надо иметь в виду, что корь — очень заразное заболевание. Ведь почему, если в подъезде многоэтажного дома заболел хоть один человек, врачи начинают обход по всем квартирам? Потому что корь — очень высококонтагиозное заболевание: чтобы заболеть, достаточно проехаться в лифте даже через час-полтора после того, как там проехал больной.
2. Чем так опасна корь?
— В первую очередь своими осложнениями. Течение заболевания зависит от массы факторов: от состояния организма заболевшего, от количества вируса, который к нему попал, а также от условий, в которых произошло заражение. Вариантов развития событий очень много. Можно переболеть очень легко и даже не заметить, что переболел. А можно получить полный комплекс осложнений. Наиболее опасными и тяжелыми осложнениями являются коревая пневмония и энцефалит, от которых можно достаточно быстро погибнуть. Специфической терапии кори не существует, она лечится исключительно симптоматически: если высокая температура — снижаем, головная боль — даем обезболивающие, и так далее. На сам вирус кори мы воздействовать не можем. Мы можем только ждать, пока он сам не погибнет и не выведется из организма. Это самое благоприятное течение. Но могут развиться и слепота, и коревой энцефалит…

Наталья Васильева, врач-педиатр:
3. Можно ли спутать первые признаки кори с другим заболеванием? И в каких случаях родителям нужно насторожиться?
— Если есть типичные симптомы, то врач должен сразу поставить диагноз. Проблема в том, что из молодых врачей, которые сейчас пришли на участок, мало кто видел корь, ведь изучали они ее по картинкам.
Если ребенок залихорадил, стал плохо себя чувствовать, его нужно показать педиатру. Сочетание лихорадки, насморка, сухого кашля и конъюнктивита должно особенно насторожить родителей.
4. Если непривитый ребенок заболел корью, есть ли смысл бежать в поликлинику и делать прививку?
— Нет, если уже заболел, то смысла нет. Иногда вводится противокоревой иммуноглобулин, но его эффективность в качестве лечения практически равна нулю. Он используется профилактически у контактных, которых мы не можем привить. Например, если беременная женщина контактировала с корью, она не может получить прививку, потому что вакцинация живыми вакцинами во время беременности запрещена. Но мы можем ввести ей иммуноглобулин. Младенца, которому меньше шести месяцев, мы не можем привить, потому что у него еще не образуются антитела.
5. Если ребенок привит только одной дозой вакцины, но ему не исполнилось шести лет, чтобы сделать вторую дозу по календарю, можно ли привиться раньше?
— Можно! Во всем мире вакцинация проводится в год и в полтора года. И только у нас прививку от кори делают в год и в шесть лет. Для полноценного иммунитета нужны две дозы. Если введено две вакцины, то защита составляет порядка 95—96 процентов, а если одна — около 90—93. Это тоже немало, но, согласитесь, что 98 процентов надежнее. Вакцина может не защитить от самой болезни, но от тяжелых форм и осложнений она защищает практически на 100 процентов. Поэтому, если после первой прививки прошло шесть месяцев — смело прививайте ребенка.
Осенью 2018 года Роспотребнадзор предупредил о вспышке кори на Украине. Спустя несколько месяцев опасное заболевание грозит России настоящей эпидемией. Врачи бьют тревогу, обвиняя в сложившейся ситуации родителей, отказывающихся вакцинировать своих детей
Всемирный заговор
Откуда ноги растут
Самый свежий пример — вспышка кори в Санкт-Петербурге, где в одном районе заболели сразу четверо детей и столько же взрослых. Все они не были вакцинированы. К сожалению, врачи не сразу смогли поставить верный диагноз, поэтому под угрозой заражения оказались три детских сада и две организации, в которых работали заболевшие. В местном отделении Роспотребнадзора отметили, что, по данным на конец 2018 года, не привитыми от кори оставались 5300 детей и 9200 взрослых. Конечно, среди них есть и те, кому вводить вакцину нельзя по медицинским показаниях, однако 75% отказываются добровольно. Самое печальное, что таким образом они подвергают опасности остальные 25%.
Наглядным примером того, к чему приводит отсутствие прививки от кори, может служить массовое заражение этой болезнью в цыганском посёлке во Владимирской области. Там заболели 57 человек, большая часть из которых — дети. Поскольку на одном месте ведущие кочевой образ жизни не сидели, под угрозу были поставлены все люди, с которыми они вступали в контакт, ведь более чем в 95% случаев корь передаётся именно таким образом.
Врачи напоминают, что прививка от кори входит в календарь обязательных прививок, а во взрослом возрасте (в среднем от 35 лет) требуется ревакцинация. Это особенно важно, поскольку болезнь переносится особенно тяжело как раз взрослыми, а также людьми с ослабленной иммунной системой. Поначалу у заболевших появляются симптомы, очень схожие с ОРВИ: значительно повышается температура, одолевает навязчивый, трудно сдерживаемый кашель, и только потом на коже и слизистых оболочках появляются заметные высыпания. В случае неправильного или несвоевременного лечения всё может закончиться плачевно — вплоть до летального исхода.
Ситуация в мире
Во Франции такая позиция значительной части населения привела к тому, что начиная с 2007 года, когда в стране были отменены обязательные прививки, начался стремительный рост заболеваемости. Лишь с 1 января 2018 года начал действовать закон об обязательной вакцинации, согласно которому в утверждённый график вошли 11 прививок. Без его соблюдения детям будет отказано в принятии в детские сады и школы.
В США законодательство в разных штатах отличается. К самым протестным в плане прививок относятся Калифорния и Техас. Там даже проходят судебные заседания по искам, поданным к производителям вакцин родителями, которые уверены, что их дети пострадали от них. Однако во многие компании в других штатах нельзя устроиться на работу без справки о прививках, а в детские сады и школы невозможно устроить ребёнка без аналогичного документа или медотвода.
В Италии, Чехии и Сербии существуют штрафы за отказ от обязательных прививок. В Сингапуре, одном из мировых лидеров по продолжительности жизни, такая протестная позиция может даже стать причиной тюремного заключения вплоть до полугода. Многие годы образцом качества медицинского обслуживания является Израиль, здесь вакцинация обязательна. В Китае и Турции родителей вообще не спрашивают, начиная прививки с самого роддома.
Вот и в России задумались о том, чтобы принять меры на законодательном уровне. В Госдуме уже предлагают ввести административную ответственность для СМИ, распространяющих заведомо ложную информацию о вреде прививок. Специалисты обращают внимание, что проблема не только в тех, кто добровольно отказывается от вакцинации в силу своих убеждений. Депутаты уверены в необходимости своевременного донесения до населения информации о пользе вакцинации.
По мнению парламентариев, такие меры позволят избежать возвращения эпидемий тех болезней, которые должны были кануть в лету ещё многие годы назад.
Самая главная причина отказа от вакцинации — недостаточное информирование,
— отмечает депутат Госдумы Айрат Фаррахов, получивший в том числе и медицинское образование. Также он отметил, что ответственность должны нести и врачи, которые дают необоснованные отводы от прививок.
Однако все эти предложения не дадут нужного эффекта без более жёстких мер применительно к самим родителям-отказникам. Во-первых, из-за их заблуждений страдают их собственные дети. Во-вторых, подвергается опасности и здоровье других детей и взрослых, которые вынуждены контактировать с непривитыми.
Поэтому одновременно с контролем качества применяемых вакцин необходимо на законодательном уровне ввести ограничения для детей, чьи родители не хотят их прививать. Вплоть до запрета на посещение муниципальных образовательных учреждений.
Читайте также:




