Оспа в европе новости
Вот уже 563 человека стали жертвами нового коронавируса 2019-nCoV. Но распространение болезни еще не достигло уровня, чтобы объявлять пандемию, считает Всемирная организация здравоохранения (ВОЗ). За минувшее столетие в мире были официально отмечены три пандемии. TUT.BY посмотрел, когда вспышки болезней переступали критический порог.
Пандемией считается эпидемия всемирного масштаба, когда инфекция захватывает всю страну и соседние государства, а иногда — многие страны сразу, угрожая всему населению.
За последние сто лет причинами пандемий был грипп, точнее различные его серотипы (виды).

Фото: National Museum of Health and Medicine, Armed Forces Institute of Pathology, Washington, D.C., United States
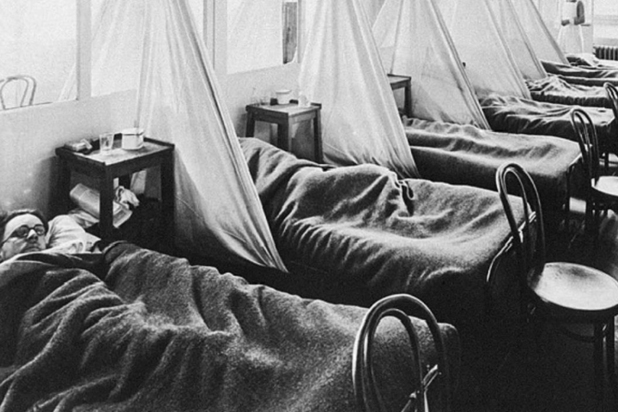
Только представьте: тогда заболели 550 млн человек, едва ли не треть населения всей Земли.
Симптомы начинались с посиневшей кожи и кровавого кашля. Развивалась пневмония, а на более поздних стадиях начиналось кровотечение в легких — люди буквально захлебывались своей кровью.
Уже через 40 лет пандемию вызвал так называемый азиатский грипп, вызванный вирусом гриппа А — H2N2. За год, с 1957-го по 1958-й, за две волны болезнь унесла жизни от 1 до 4 млн человек.
Как ясно из названия, болезнь пришла из Азии, и за пару месяцев она охватила почти все страны этого региона. В СССР болезнь вспыхивала волнами в марте, апреле и мае 1957 года. В основном погибали дети в возрасте до 3 лет и люди старше 40. Что характерно, болезнь развивалась очень быстро, за день-два, а иногда за пару часов.
Уровень летальности вируса составил менее 0,2%.

Снимок из архива. Фото: Reuters
Вирус впервые объявился в середине июля 1968-го, через две недели был во Вьетнаме и Сингапуре, а к осени достиг Индии, Филиппин, Северной Австралии, Европы и США. К 1969 году вирус был отмечен в Японии, Африке и Южной Америке.
Пандемия из XXI века: свиной грипп
Последняя пандемия произошла в 2009 году, это был свиной грипп, вызванный вирусом гриппа А — H1N1. По оценкам ВОЗ, только за первый год болезнь унесла жизни от 100 до 400 тысяч человек по всему миру.
Хотя, надо сказать, впервые вспышка болезни произошла еще в 1976 году, на военной базе в США в штате Нью-Джерси, но тогда пандемии удалось избежать. Была найдена вакцина, а каждого пятого жителя страны из всего 200-миллионного населения привили.

1976 год, США. Доктор берет анализ на антитела против свиного вируса. Фото: Centers for Disease Control and Prevention
Однако нынешний вариант H1N1 меняется и показывает способность к многоступенчатой передаче от человека к человеку, заявляют эксперты.
Пандемия свиного гриппа началась весной 2009-го в Мексике и США, а за четыре месяца уже насчитывалось около 255 тысяч зараженных и более 2,6 тысячи смертей. Зачастую люди гибли от осложнений в виде пневмонии.
В июне того года ВОЗ объявила пандемию — впервые за последние 50 лет — и присвоила наивысшую, шестую степень угрозы. Надо отметить: по частоте осложнений и смертей этот вид гриппа не превышает средние показатели при сезонном гриппе. Летальность вируса не превышала 0,2%, и при должном лечении люди зачастую выздоравливали без последствий для своего здоровья в будущем.
Но у медиков вызывала тревогу скорость распространения вируса (после Мексики он пришел еще в 213 стран), а также новизна штамма, который может мутировать в еще более агрессивные варианты.
Когда объявляют пандемии
В 2005 году Всемирная организация здравоохранения на примере птичьего гриппа разработала схему для определения риска развития пандемии.
Она включает в себя шесть фаз. Так, на первой фазе заболеваний человека новыми разновидностями гриппа не выявлено, но животные могут быть инфицированы разновидностью, передача которой человеку уже была отмечена ранее. Риск населению оценивается как низкий.
На второй фазе вирус может активно циркулировать среди животных и угрожать перейти на людей, а на третьей — уже есть случаи заражения человека (но еще нет передачи от человека к человеку, лишь изредка при близких контактах).

Инфографика: who.int
На четвертой фазе зараженными оказываются группы до 25 человек, но вирус передается от человека к человеку нечасто. Предполагается, что он еще не до конца адаптировался к организму человека. На пятой фазе зараженными оказываются группы 25−50 человек, вирус более адаптирован. Шестая фаза считается пандемией: число случаев заражения значительно растет.
А еще раньше случались пандемии?
В целом, документально подтвержденные пандемии происходили в мире с интервалом от 10 до 50 лет начиная с XVI века.
В XX веке пандемия черной оспы во всему миру унесла жизни, по разным оценкам, от 300 до 500 млн человек. Это очень заразная болезнь, которой страдают только люди. Взять ее под контроль удалось лишь после массовой вакцинации населения. До того летальность вируса достигала 40%.
А бубонная чума три раза становилась причиной пандемий, которые унесли миллионы жизней. Острое инфекционное заболевание тогда отличалось высокой летальностью — свыше 90% (сейчас — не более 10% при должном лечении). Пандемии случались начиная с 514 года в Египте и заканчивая 10-летней пандемией в Китае и Индии 1894−1904 годов.

Набухшие паховые лимфатические узлы — бубоны — и дали название чуме. Фото: Centers for Disease Control and Prevention
Наконец, холера — абсолютный рекордсмен по числу пандемий. С 1816 по 1966 год, то есть ровно за 150 лет, она семь раз перерастала в массовое заболевание во всем мире. Как минимум 20 миллионов человек погибли.
За последнее столетие, по официальным данным ВОЗ, пандемии вспыхивали четыре раза. Но такие заболевания, как тиф, туберкулез, малярия, проказа, ВИЧ, в глобальном масштабе по числу жертв также можно отнести к пандемиям. Просто их распространение более размыто во времени.
Далеко не все виды оспы ликвидированы. Опасны ли для человечества последние оставшиеся вирусы натуральной оспы? Или нам даже грозит новая волна оспы из мира животных?
Натуральная (или черная) оспа, одно из самых опасных инфекционных заболеваний в истории человечества, считается ликвидированной с 1980 года. Всего лишь в двух лабораториях в мире еще хранятся живые вирусы натуральной оспы. Потенциальные аварии, случающиеся в мире, порождают опасения, что опасные вирусы могут однажды вырваться наружу — в результате намеренных действий или случайно. Почему же Всемирная организация здравоохранения (ВОЗ) до сих пор их не распорядилась их уничтожить?
Герман Майер (Hermann Meyer), профессор мюнхенского Института микробиологии бундесвера, не видит в хранящихся в специальных лабораториях штаммах вирусов опасности для человечества. По его словам, в этих лабораториях действуют соответствующие правила допуска и надзора, а персонал обучен и проверен на благонадежность. И хотя злоумышленник, сам работающий в лаборатории, может преодолеть эти преграды, это крайне маловероятно.
Почему вирусы натуральной оспы еще существуют
Эта зачастую смертельная болезнь передается воздушно-капельным путем от человека к человеку, например, при кашле. Даже пыль, содержащая вирусы, может привести к заражению. Но чтобы создать террористическое биологическое оружие, нужно обладать соответствующей технологией его распространения, считает Мертенс.
Самое опасное в вирусах натуральной оспы — в том, что сегодня практически никто против них не привит. С тех пор как оспа — кстати, первой из инфекционных заболеваний — была побеждена во всем мире, выросло целое поколение, не вступавшее в контакт с соответствующей вакциной. То есть люди не подготовлены к аварии, саботажу и тем более к террористическому акту, в котором могут быть использованы вирусы натуральной оспы.
Правда, после террористической атаки 11 сентября все индустриальные страны обзавелись запасами соответствующей вакцины. Но развивающиеся страны не могут позволить себе таких мер безопасности. На крайний случай ВОЗ запаслась 2,4 миллионами доз вакцины и разработала план действия. Пять стран-членов ВОЗ — Франция, Германия, Новая Зеландия, Великобритания и США — обладают, кроме того, дополнительным запасом в 31 миллион доз. Но ВОЗ подчеркивает, что этого количества недостаточно, чтобы привить все население Земли. Этого запаса хватит лишь для оперативной реакции на вирус, и он будет служить образцом для фармацевтических фирм, которым придется возобновить производство вакцины.
Чтобы вирусы были уничтожены, члены Всемирной ассамблеи здравоохранения, высшего руководящего органа ВОЗ, должны единогласно проголосовать за подобную меру. Но решение постоянно откладывается и затягивается. Потому что не всё так просто: как всегда, и в этом деле есть убедительные контраргументы.
Он говорит, что для исследователей и врачей до сих пор остается загадкой, почему заболевание развивается синхронно по всему телу. На каждом участке тела пациента, где появилась характерная сыпь, в один и тот же момент возникают пустулы, наполняющиеся жидкостью, а затем также одновременно образующие корку. При других болезнях, например, ветрянке, на разных участках тела, как правило, наблюдаются разные стадии заболевания.

Чтобы получить от ВОЗ разрешение на исследовательский проект, надо, чтобы предложенные работы сулили явный прогресс в терапии, диагностике или профилактике натуральной оспы. Большая проблема в том, что эффективность новых антивирусных субстанций или вакцин нельзя проверить в клинических условиях. Пациентов просто больше нет. Поэтому — за исключением защитной вакцины — в Германии нет разрешенных медикаментов от оспы. Только в США недавно на рынке появилось активное вещество тековиримат. Два миллиона доз созданного на его основе препарата TPOXX лежат там на складах на случай возможной биологической атаки с использованием вирусов натуральной оспы. Так как активное вещество поражает протеин, содержащийся во всех ортопоксвирусах, оно не дает им распространиться по организму. Макаки и кролики, инфицированные обезьяньей и соответственно кроличьей оспой, остались живы после терапии тековириматом. Эти данные представила команда ученых фирмы, производящей медикамент. Сработает ли TPOXX и на людях, инфицированных вирусом натуральной оспы, не знает никто. Во всяком случае у здоровых людей препарат не вызвал никаких серьезных побочных явлений.
Благодаря современной генной инженерии вирус натуральной оспы сегодня довольно легко воспроизвести в лабораторных условиях. Группа ученых под руководством канадского микробиолога Дэвида Эванса (David Evans) в университете города Альберта вновь пробудила к жизни вирус лошадиной оспы, которая также больше не встречается в природе. Делать то же самое с вирусом человеческой оспы категорически запрещает ВОЗ. Для всех работ над ДНК вирусов натуральной оспы организация определила строгие правила.
Например, нельзя — за пределами сотрудничающих с ВОЗ исследовательских центров в США и России — иметь в наличии более 20% генома вируса натуральной оспы, причем отдельные экземпляры ДНК не должны быть длиннее 500 пар оснований. Возможно, это слишком мало, чтобы найти решающие места в ДНК оспы и сделать какие-то выводы. Нитше говорит, что понимает обе стороны — и исследователей оспы, и учреждения здравоохранения, настаивающие на окончательном уничтожении последних вирусов вариолы в интересах общественного блага.
Оспу могут вызвать не только вирусы натуральной оспы
В период с 2017 по 2018 год население Нигерии пережило самую большую задокументированную вспышку обезьяньей оспы в мире. Согласно данным Института имени Роберта Коха, в стране было зарегистрировано 262 подозрительных случаев, из которых 113 подтвердились в лаборатории. Семь человек погибли. Возможно, вирус обезьяньей оспы стал всё чаще передаваться людям, потому что они интенсивно вырубают леса и выращивают там пищевые культуры. В ходе одного из исследований установили, что люди в Западной и Центральной Африке, где зарегистрировано большинство случаев заражения, часто употребляют в пищу грызунов, которых находят мертвыми в лесу.

Нитше вот уже 17 лет работает с вирусами оспы и руководит Немецкой консилиумной лабораторией при Институте имени Роберта Коха в Берлине. Это одна из немногих лабораторий в Германии, способных диагностировать вирусы натуральной оспы. Кроме того, там исследуют вирусы коровьей и обезьяньей оспы, а также вирусы параоспы, которые встречаются у множества других животных.
Коровья и лошадиная оспа помогли победить эпидемии
Помимо чумы и холеры, оспа была одним из самых страшных заболеваний в истории человека. Среди ее жертв в XVIII и XIX веках — в период расцвета оспы — были и такие знаменитости, как Вольфганг Амадей Моцарт, Иоганн Вольфганг фон Гёте и Фридрих Шиллер. Последняя большая эпидемия разразилась после германо-французской войны 1870-1871 годов. Тогда умерли приблизительно 180 тысяч человек — в четыре раза больше, чем в целом погибло на войне. В 1977 году натуральной оспой заболел сомалиец Али Маов Маалин. Он остался жив и вошел в историю как последний человек, инфицированный этим вирусом.
А у британского сельского врача Эдварда Дженнера (Edward Jenner) появилась другая идея. Он заметил, что люди, переболевшие подхваченным от коров похожим на оспу заболеванием, становились невосприимчивыми и к натуральной оспе. Как правило, это были крестьяне, заразившиеся вирусами во время дойки коров. Их болезнь протекала легко, пустулы обычно возникали только на кистях рук.
В 1796 году Дженнер решился на смелый эксперимент: он надрезал пустулу заболевшей коровьей оспой доярки и перенес полученную оттуда жидкость в надрез на коже на руке восьмилетнего мальчика. Ребенок заболел легкой формой оспы. Но он остался здоровым и после того, как Дженнер таким же образом внес в его организм вирусы, полученные от больного натуральной оспой.
Поначалу люди отнеслись к этому делу скептически, некоторые даже опасались, что из-за обработки коровьими вирусами они сами превратятся в коров. Но метод Дженнера оказался успешным. Сам того не осознавая, Дженнер придумал вакцинацию (от латинского слова vacca — корова). Действительно ли он использовал для своего эксперимента вирусы коровьей оспы в качестве вакцины или взял лошадиную оспу, неизвестно. Исследования ранних противооспенных вакцин, в которых участвовал в Нитше, показали, что они, помимо вирусов, как ожидалось, коровьей оспы, содержали и возбудители лошадиной оспы.
В конце концов натуральная оспа была окончательно ликвидирована благодаря вакцине, основанной прежде всего на так называемом оболочечном вирусе (Vaccinia virus). Речь идет о не встречающемся в природе ортопоксвирусе, который может происходить как от коровьей, так и от лошадиной оспы.
В 1966 году ВОЗ запустила на основе этой вакцины обширную программу прививок. Обычно прививку делали в плечо при помощи шприца или ланцета, на месте прививки со временем образовывался небольшой круглый шрам. Натуральную оспу ни в коем случае нельзя путать с широко распространенной и сегодня, но значительно более безобидной ветряной оспой (ветрянкой). Это распространяющееся воздушно-капельным путем заболевание вызывается вирусом варицелла-зостер, не относящимся к семейству поксвирусов, и поражает в основном детей. Кстати, с августа 2006 года в Германии имеется комплексная вакцина от четырех заболеваний: кори, паротита, краснухи и ветряной оспы
Из-за потепления климата оспа может вернуться
С оспой приходилось бороться не только в XVIII, XIX и XX веках. С ней, вероятно, сталкивались даже древние египтяне. Говорят, что оспины были обнаружены на мумии фараона Рамзеса V. Однако последние данные свидетельствуют, что это заболевание значительно более молодое. Сравнение ДНК, полученной из генных материалов XVII века, с современной ДНК оспы показало, что штаммы вирусов имеют общего предка, возникшего между 1588 и 1645 годам. Эволюционный биолог Хендрик Пойнар (Hendrik Poinar), сумевший вместе с коллегами реконструировать геном натуральной оспы на основе материала из детской мумии, найденной под одной из литовских церквей, считает, что у фараона Рамзеса была не натуральная оспа, а корь или ветрянка.
Каждый раз, когда ученые наталкиваются на старую ДНК оспы — например, на трупах или высохшей корке кожи больных оспой, которая вплоть до ХХ века использовалась в качестве вакцины, они в первый момент испытывают смешанные чувства. Вдруг эти материалы еще заразны? Но до сих пор ни от одной из этих находок не удалось получить или вырастить активных вирусов. В большинстве случаев ДНК натуральной оспы носила фрагментарный характер или была частично разрушена.
Как долго вирус остается живым в человеческом теле? По прошествии какого времени вирус из трупа еще может быть оживлен? Ученым это неизвестно. Лучше всего вирусы сохраняются в замороженном состоянии. Исследователям вечной мерзлоты в Сибири несколько лет назад удалось оживить мимивирус возрастом 30 тысяч лет, введя его в амебу. Замерзшие трупы больных натуральной оспой, которые, вероятно, обнаружатся в ходе потепления климата и таяния ледников, теоретически могут стать источниками вирусов натуральной оспы, считает Нитше. Но пока ничего подобного не произошло.
Материалы ИноСМИ содержат оценки исключительно зарубежных СМИ и не отражают позицию редакции ИноСМИ.

В 1959 году, точно посередине между двумя великими космическими достижениями, — запуском первого искусственного спутника Земли и полетом Юрия Гагарина — столица СССР оказалась под угрозой массового вымирания в результате эпидемии страшной болезни. Для предотвращения катастрофы была задействована вся мощь советского государства.
Беда с красивым именем
Variola, variola vera — красивые латинские слова столетиями наводили ужас на человечество. В 737 году нашей эры вирус черной оспы уничтожил около 30 процентов населения Японии. В Европе оспа начиная с VI века ежегодно убивала десятки и сотни тысяч людей. Порой от этой болезни становились безлюдными целые города.
К XV веку среди европейских лекарей стало бытовать мнение, что заболевание оспой неизбежно и можно лишь помочь заболевшим выздороветь, но судьба их целиком в руках Божьих.
Оспа, занесенная конкистадорами в Америку, стала одной из причин тотального вымирания представителей исторической американской цивилизации.
В целом к началу XIX века ежегодно в Европе от оспы умирало до 1,5 млн человек.

Пример императрицы не помог. Потребовались комиссары в пыльных шлемах
Болезнь не делала сословных различий: от нее погибали и простолюдины, и особы королевской крови. В России оспа убила юного императора Петра II и едва не стоила жизни Петру III. Последствия перенесенной оспы сказались и на внешности советского лидера Иосифа Сталина.
Борьба с оспой путем привнесения человеку ослабленной инфекции с целью выработки у него иммунитета практиковалась на Востоке еще во времена Авиценны, этот метод назывался вариоляцией.
Метод вакцинации стал применяться в Европе в XVIII веке. В России этот метод был внедрен Екатериной Великой, специально для этого пригласившей из Англии врача Томаса Димсдейла.
Полную победу над оспой можно было одержать лишь при условии всеобщей вакцинации населения, но ни личный пример императрицы, ни ее указы не могли решить эту задачу. Методы вакцинации были несовершенны, сохранялась высокая смертность прививаемых, низок был уровень врачей. Да что там говорить, элементарно не было достаточного количества медиков, чтобы решить вопрос в масштабах страны.

Разговоры о необходимости решения проблемы в России шли весь XIX век, захватив и начало XX столетия.
Комиссары в пыльных шлемах и кожаных тужурках стали действовать по принципу убеждения и принуждения. У большевиков дело пошло значительно лучше, чем у их предшественников.
Если в 1919 году было зафиксировано 186 000 случаев заболевания оспой, то через пять лет — всего 25 000. К 1929 году число заболевших упало до 6094, а в 1936 году оспа была полностью ликвидирована в СССР.
Индийский вояж сталинского лауреата
Если в Стране Советов болезнь была побеждена, то в других странах мира, особенно в Азии и Африке, она продолжала делать свое черное дело. Поэтому советским гражданам, выезжавшим в опасные регионы, в обязательном порядке проводили вакцинацию.
В 1959 году 53-летний художник-график Алексей Алексеевич Кокорекин, мастер агитплаката, лауреат двух Сталинских премий, готовился к поездке в Африку. Как и положено, ему необходимо было сделать прививку против оспы. Существует несколько версий того, почему положенные медицинские процедуры не были проведены: по одной из них, об этом просил сам Кокорекин, по другой — что-то пошло не так у врачей.

Как бы то ни было, роковым обстоятельством стало то, что отметка о проведении вакцинации ему была проставлена.
Поездка в Африку не состоялась, но спустя несколько месяцев художник уехал в Индию, где в ту пору черная оспа была распространена, словно гречка в России.
Путешествие Кокорекина получилось насыщенным. В частности, он побывал на кремации местного брамина и даже приобрел ковер, продававшийся среди других вещей покойного. По какой причине индиец расстался с жизнью, местные не говорили, а сам художник не счел нужным выяснять.
За десять дней до нового, 1960 года Алексей Алексеевич прибыл в Москву и сразу же щедро одарил родных и знакомых сувенирами из Индии. Появившееся по возвращении недомогание он списал на усталость от путешествия и длительного перелета.
Через два дня он был госпитализирован в Боткинскую больницу. Врачи продолжали его лечить от тяжелой формы гриппа, списывая появление странной сыпи на аллергию от антибиотиков.
Ситуация становилась все хуже, и отчаянные попытки медиков что-либо изменить результата не давали. 29 декабря 1959 года Алексей Кокорекин скончался.
Бывает, что в подобных случаях доктора быстро оформляют документы о смерти, но тут ситуация была несколько иной. Умер не кто-нибудь, а заслуженный деятель искусств РСФСР, человек влиятельный и известный, а врачи не могли дать внятный ответ на вопрос о том, что именно его погубило.
Разные свидетели по-разному описывают момент истины. Хирург Юрий Шапиро в своих воспоминаниях утверждал, что патологанатом Николай Краевский, поставленный в тупик странными результатами исследований, пригласил для консультации своего коллегу из Ленинграда, гостившего в Москве.
Что было в этот момент с Краевским, а также со всем руководством Боткинской больницы, история умалчивает. В оправдание им можно сказать, что к тому моменту в СССР врачи уже почти четверть века не встречались с оспой, поэтому неудивительно, что они ее не распознали.

Наперегонки со смертью
Положение было катастрофическим. Сразу у нескольких человек из персонала больницы, а также у пациентов обнаружили признаки заболевания, которое они успели подхватить у Кокорекина.
А ведь до попадания в стационар художник успел пообщаться с массой людей. Это означало, что уже через несколько дней Москве мог начаться оспенный мор.
О ЧП государственного масштаба было доложено на самый верх. По приказу партии и правительства для пресечения развития эпидемии задействовали силы КГБ, МВД, Советской армии, Минздрава и целого ряда других ведомств.
Лучшие оперативники страны в течение считаных часов отработали все связи Кокоренина и отследили каждый его шаг после возвращения в СССР: где был, с кем общался, кому что дарил. Установили не только друзей и знакомых, но и членов смены таможенного контроля, встречавших рейс художника, таксиста, который вез его домой, участкового врача и работников поликлиники и т. д.
К 15 января 1960 года оспа была выявлена у 19 человек. Это был настоящий бег наперегонки со смертью, в котором цена отставания равнялась жизням тысяч людей.

Всей мощью советской власти
В общей сложности было установлено 9342 контактера, из которых к первичным относилось около 1500 человек. Последние были помещены на карантин в стационары Москвы и Московской области, остальные находились под наблюдением на дому. В течение 14 дней их дважды в день обследовали врачи.
К 25 января 1960 года были вакцинированы 5 559 670 москвичей и более 4 000 000 жителей Подмосковья. Нигде и никогда не проводилась столь масштабная операция по вакцинированию населения в такие короткие сроки.
Последний случай заболевания оспой в Москве было зафиксирован 3 февраля 1960 года. Таким образом, с момента заноса инфекции до прекращения вспышки эпидемии прошло 44 дня. С момента начала мероприятий по ликвидации ЧП до полной остановки эпидемии понадобилось всего 19 (. ) дней.
Окончательный итог вспышки черной оспы в Москве — 45 заболевших, из них трое умерших.
Прививки против оспы советским детям делали вплоть до начала 1980-х. Лишь убедившись, что враг разбит окончательно, без шансов на возвращение, от этой процедуры отказались.
В Советском Союзе о подобных ЧП писать было не принято. С одной стороны, это помогало избежать паники. А с другой — в тени оставался настоящий подвиг тысяч людей, спасших Москву от страшной беды.
два дня назад в 12:53, просмотров: 64847
На фоне пандемии коронавируса схему советской медицины, которая отчасти применяется в современной России, известный врач, кандидат медицинских наук Павел Бранд сравнил с системой здравоохранения в других странах. Мы поговорили с ним о том, почему где-то смертность от COVID-19 очень высокая, а где-то с коронавирусом справляются неплохо. И о том, по какому сценарию идет сейчас эпидемия в России.

- Кто его знает, как надо было. Но в России вроде пока справляемся. Значит, все вовремя. Конечно, все еще впереди – пик эпидемии пока не пройден.
- Главной по коронавирусу у нас считается больница в Коммунарке. Сейчас заразился ее главный врач Денис Проценко.
- Он заразился не потому, что в лифте ездил. Он же еще и главный реаниматолог города. Он не сидел в кабинете, а ежедневно работал с больными и заразился в процессе своей работы. К сожалению, средства индивидуальной защиты не дают стопроцентной гарантии. Вы думаете, более 50-ти погибших итальянских врачей – они все были идиотами? Они заразились, работая в зоне риска, это, к сожалению, вполне обычная ситуация во время эпидемий. Так бывает.
- Первый пациент с коронавирусом прилетел в Москву из Италии. То есть эпидемия к нам пришла из Европы, а не из Китая?
- Это не первый зараженный, а первый выявленный. В 80% случаев течение болезни бессимптомное или напоминает легкое ОРВИ, поэтому проконтролировать всех зараженных крайне сложно. Думаю, из Китая мы тоже что-то получили.
В начале марта, когда всем все было уже понятно, я общался с людьми одного из регионов. Это не Дальний Восток. У них было повышенное количество вирусных пневмоний. Когда тесты появились, они начали обнаруживать случаи COVID-19.
Когда трупы валяются на улицах – то, что условно сейчас происходит в Нью-Йорке и в Бергамо - это катастрофа. Но там это связано с особенностями системы здравоохранения. И с тем, что во многих случаях госпитализируют людей, которых не должны были госпитализировать, и они заражают всех вокруг. Гораздо большее количество людей, чем при том же гриппе, госпитализируется. Это приводит к коллапсу системы здравоохранения.
Город Бергамо, в котором больницы приспособлены, условно, для лечения ста человек в день, вынужден лечить 300. Проблема в том, что COVID-19 загружает систему.
Сейчас в больницах по всему миру, где обычно лечат людей с онкологическими заболеваниями, неврологическими, заболеваниями сердечно-сосудистой системы, все места выделены под пациентов с COVID-19 и с другими вирусными пневмониями. Эти люди занимают койки тех, у кого мог случиться инфаркт. И пациенты с инфарктом могут погибнуть из-за того, что их койки заняты. Это плохо. Это гораздо хуже, чем при гриппе, который размазан по времени. Потому что заразность COVID-19 гораздо выше, чем у гриппа. Примерно в два раза.

- Получается, что люди, которые госпитализируются при легких формах заболевания, занимают чьи-то места – тех, кто нуждается больше, и могут стать причиной их гибели?
- В ситуации, когда система уже перегружена и аппаратов ИВЛ не хватает, как в Италии, это действительно так. У нас сейчас не так.
- Когда же нужно ехать в больницу?
- Во время эпидемии такого порядка человек должен обращаться в клинику только в той ситуации, когда у него появляется проблема с дыханием. Если у него просто кашель и температура, он может лечиться дома. Если же он начинает задыхаться, то ему нужна кислородная поддержка, которую он может получить только в больнице. В противном случае ему там делать нечего.
- Нет. Пока там Денис Николаевич (главврач Денис Проценко - "МК"), это мало реально.
- А кого туда госпитализируют? Почему кого-то везут в Коммунарку, кого-то нет?
- Первоначально туда госпитализировали просто всех, у кого выявляли COVID-19. Но постепенно Коммунарка становится местом для самых тяжелых больных. Те, кто там уже лежит, конечно, должны долечиться.
- Но в Коммунарке пациенты получают какое-то специфическое лечение?
- Нет. Глобально лечение особо ничем не отличается.
- Вы говорите, часть тестов только разрабатываются. Но ведь в Китае уже есть тесты?
- Есть. Но их чувствительность тоже не самая высокая.
- А какие сейчас вообще существуют тесты?
- Сейчас есть тесты ПЦР (полимеразная цепная реакция). Они делаются разное количество времени в зависимости от системы. Вопрос не в том, сколько времени делается тест, а в том, насколько он точен. Конечно, чем быстрее, тем лучше. Сейчас серологические тесты готовятся к производству, вот это намного более интересно. Это тесты на определение антител к COVID-19. Они позволяют определить, переболел ли человек коронавирусом.
- Вы все-таки считаете, что иммунитет к COVID-19 вырабатывается?
- Конечно. Но выработка иммунитета не означает, что человек не может заразиться повторно. Мы же не получаем вечный иммунитет от гриппа. Иммунитет нестойкий, антитела не очень долго живут.
- В Перми от коронавируса скончалась 36-летняя журналистка Анастасия Петрова. Первый тест на COVID-19 был отрицательным. Думали, что это просто пневмония. После ее смерти выяснилось, что это все же COVID-19. И.о. губернатора Пермского края Дмитрий Махонин даже возмутился тем, что ее неправильно лечили… Почему так получилось?
- Отрицательный ответ получили, потому что тестирование не очень точное. Чувствительность тестов сейчас примерно 60-65%. Чтобы увеличить точность теста, его делают три раза. А лечить нечем. Поэтому знаешь ты, что есть COVID-19, не знаешь – лечение одинаковое.
- Лечить совсем нечем?
- Совсем нечем. Мы не имеем доказанной терапии непосредственно от COVID-19. Сейчас пытаются разные комбинации использовать, но пока ни одна из них достоверных результатов не показала.
- Нельзя говорить о наличии лекарства, пока ты его не проверил на людях. На мышках они могут работать, но на людях – совершенно не обязательно. А часть лекарств никто не проверял даже на мышках, их проверяли только в культуре клеток. Современные лекарства в культуре клеток не проверяют.
- Как надо проверять?
- Должны быть проведены клинические испытания. Первая фаза, вторая, третья. Это долгий процесс. Но в России необходимость таких испытаний по международным протоколам пока не очень признается. А зачем? Это же сложно, дорого…
- Но речь ведь не только о России. Препараты для лечения COVID-19 пытаются использовать и на Западе. Один из них активно лоббирует президент США Трамп, которого обвиняют в том, что он навязывает непроверенное лекарство. Оно помогает?
- К сожалению, этот препарат не показал свою эффективность. Первичные данные были, что он помогает, и на самом деле ничего лучше пока не придумали. Но по тем исследованиям, которые параллельно идут во всех странах, сочетание препарата и антибиотика, убивающего бактерии, при тяжелых формах заболевания не помогает.
- А что-то вообще помогает?
- Нет. Есть какие-то предположения относительно препаратов, разработанных в свое время японцами против вируса Эболы, пробовали калетру – препарат для лечения ВИЧ-инфекции. На калетру возлагали большие надежды, но она тоже не помогла. На данный момент рекомендации в каждой стране отличаются, единого понимания того, что реально работает, до сих пор нет.
- И по поводу прививок тоже?
- Прививки до сих пор нет, и в ближайшее время не будет. Если будет, то, вероятно, не в эту эпидемию. По-хорошему для того, чтобы появилась полноценная вакцина, нужно года полтора-два.
- США считаются сегодня самой развитой экономикой мира. Италия, Испания – страны Запада с высоким уровнем жизни. Почему же сейчас эпидемия COVID-19 привела к настоящей катастрофе в этих странах? Такое впечатление, что они вернулись в какое-то Средневековье. В чем причина?
- В том, что чем более высокого уровня медицина в стране, тем меньше она приспособлена для борьбы с эпидемиями. Она заточена совершенно на другое. У нее другие задачи, другие цели и совершенно другая структура. Для борьбы с эпидемиями лучше всего подходит советская медицина.
- В чем же отличие советской медицины от западной? В том, что последняя является коммерческой?
- При чем тут это? В Италии – некоммерческая медицина. И в Штатах она некоммерческая на самом деле. Она платная, но не коммерческая. Это совершенно разные вещи.
- В чем же разница?
- Медицина вообще не бывает бесплатной. Всегда за нее кто-то платит. Где-то государство, где-то страховые компании, где-то сам человек. Разные каналы финансирования. Вопрос в том, как используются деньги, которые в медицину пришли.
В США большая часть денег – некоммерческие, то есть они не используются на прибыль акционерам. Они их могут использовать только на развитие. То есть это некоммерческие организации. НКО. В Штатах практически все клиники – это НКО. Поэтому медицина там высокотехнологичная и приспособлена для лечения сложных, тяжелых заболеваний, для выполнения сложных операций. Когда надо очень много вложить, чтобы спасти одну жизнь.
А когда вкладывать особо ничего не надо, а просто нужно очень много коек и много врачей, чтобы спасать людей, вот тут возникает проблема. Потому что коек мало – высоким технологиям много коек не надо, и врачей мало – потому что их уровень очень высокий и подготовить такого уровня много врачей не получается. Вот и проблема.
- А что касается Италии?
- То же самое. Высокотехнологичная развитая медицина, которая направлена на сложные случаи продления жизни. Но очень мало коек, много оборудования, мало врачей – вот вам и проблема. Если вы хотите посмотреть на страну, где много коек и много врачей, то это Израиль, это Германия. У них ситуация существенно лучше, чем в Италии, Испании, Америке.
- Но в Израиле тоже медицина очень высокого уровня.
- Да, но поскольку Израиль все время находится в состоянии войны, там не проводилась оптимизация коечного фонда. То есть там достаточно большое количество коек и достаточно большое количество врачей, что необходимо во время боевых действий. Поэтому у них ситуация значительно лучше. Так же как в Южной Корее, где немножко другая модель медицины, но она им тоже позволяет неплохо справляться. Есть огромные госпиталя по 6 тысяч коек.
- Я читала, что Южная Корея и Япония во многом переняли систему советской медицины
- Это так называемая система мобилизационной медицины имени Семашко. У нас остатки ее есть, и они пока неплохо справляются.
- А в Германии?
- Там изначально немножко другая история. Там действительно очень много больниц и исторически сильное медицинское лобби, которое готовит достаточно большое количество врачей. У них мобилизационной системы как таковой нет, хотя в Восточной Германии она долгое время была, как и в СССР. За счет этого они тоже вылезают.
- То есть что в итоге нужно, чтобы успешно справиться с эпидемией?
- Много больничных коек и много врачей. В странах, где много коек и много врачей в пересчете на численность населения, ситуация более-менее спокойная.
- Но подготовка врачей напрямую не связана с количеством коек. Так что если коек мало, это еще не означает, что врачи высокого уровня.
- Здесь обратная зависимость – чем меньше врачей, тем меньше коек. Потому что если врачей мало, то они не могут одновременно контролировать много коек. Там нет такого, как в Советском Союзе – один врач на 20 коек.
- Те, кто шел по этому пути, никогда не видел эпидемий. Глобальная вакцинация спасла мир от глобальных тяжелых болезней и особо опасных инфекций. Плюс антибиотики. Люди в цивилизованных странах забыли, что такое эпидемии.
Вот в Африке, например, хорошо знают про эпидемии. Та же корь, например. Ежегодно в мире от кори погибают 140 тысяч человек там, где вакцинацию проводить дорого. А у нас этого нет. И мы могли бы те койки, которые раньше использовались для лечения больных корью, оптимизировать и сделать из них нейрохирургиеские или кардиохирургические.
- Все же получается, что оптимизаторы поступали, мягко говоря, недальновидно. И те, кто теперь умрет из-за того, что им не хватило места в больнице, на их совести.
- Существует же экономика. И она не позволяет держать про запас на 30 лет огромные коечные фонды и готовить врачей про запас. Это невозможно.
У государства есть простой и понятный выбор. Или ты хранишь много коек и много врачей, при этом койки не работают и просто сжирают деньги на отопление, электроэнергию и т.д., и у тебя при этом низкий уровень медицины, или ты оптимизируешь койки, готовишь лучше врачей, но при этом не готов к эпидемиям. Это дилемма.
Решить ее более-менее, повторю, удалось пока только Южной Корее и отчасти Израилю с Германией. У них высокий уровень медицины, при этом достаточно большое количество коек и врачей. Но поскольку серьезных эпидемий в Западном мире не было 50 лет, то люди, которые помнили эпидемии и боялись их, практически все умерли. А у молодых были другие задачи, они про эпидемии только читали в учебниках. Когда была последняя глобальная эпидемия в России, вы помните?
- Ответственное государство должно, на мой взгляд, просчитывать все варианты. Был же в СССР, например, стратегический запас на случай войны.
- Сейчас произошла ситуация, когда даже стратегического запаса Советского Союза не хватило бы. Потому что нужно обеспечить масками 140 миллионов человек. По 12 масок в день. Представляете, какое количество масок должно быть в запасе?
- Но пенсионеру или тому, кто сидит в изоляции, достаточно одной маски на три дня – выйти в магазин.
- Не все же могут сидеть дома, кто-то будет работать и просто менять маски. Получается, что нужно в день потратить полтора миллиарда масок. Если эпидемия продлится три месяца, умножьте это на 90. И нужно в запасе иметь, к примеру, 150 миллиардов масок.
- И как быть?
- Никак. Так, как сейчас и происходит – в экстренном порядке решать проблему.
- Про глобальную не знаю, но в 1960-м году в СССР очень быстро и эффективно в зародыше ликвидировали начинавшуюся эпидемию черной оспы.
- Тогда очень повезло, целый ряд факторов удачно сложился. Плюс действительно очень круто сработали, потому что незадолго перед тем была война и все еще помнили, что такое эпидемии. В 1942-м году была эпидемия холеры, были эпидемии кори, коклюша. Потом была еще эпидемия холеры в 1970-м году на юге России. А в 90-е годы в РФ была эпидемия дифтерии: более 100 тысяч зараженных, 6 тысяч погибших детей. На Западе последние эпидемии были в 50-х – 60-х годах. Поэтому, естественно, людей, которые умеют работать с такими инфекциями, там уже нет.
-То, как предотвратили черную оспу в СССР, разве не доказывает эффективность тогдашней медицины?
- Нет. Это были конкретнее люди, которые просто знали, как справляться с инфекционными болезнями, потому что они видели эпидемии.
- Но Израиль тоже не видел эпидемий. А изначально действовал достаточно эффективно.
- Еще раз: Израиль – это военная медицина. Она изначально готова к эпидемиям, катастрофам, массовым жертвам. Они находятся в постоянном состоянии войны. У них совершенно другая история. А мы в состоянии войны не находимся, но при этом у нас еще есть остаточная советская медицина, которая позволяет нам пока говорить, что при хорошем раскладе мы итальянского или нью-йоркского сценария избежим.
Читайте также:


