Остаются ли шрамы после корь
У многих с детства остался шрам на плече от прививки. Он не мешает, но рубец выглядит не эстетично. Почему появляются такие отметины и как его удалить? Какой препарат вызывает данную реакцию?
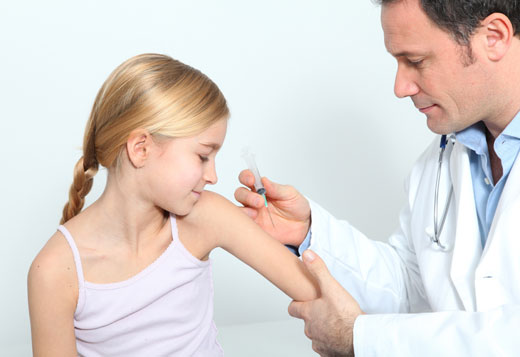
Почему остается след от прививки
Вакцинация – гениальное изобретение. Благодаря ей побеждены многие смертельно опасные заболевания. То, что остается шрам от прививки, является минимальной платой за защиту от опаснейших патологий.
В течение некоторого времени на месте инъекции образуется пустула, наполненная прозрачным содержимым.
Это является нормальной реакцией организма на возбудителя заболевания. В течение нескольких месяцев – от 2 до полугода – выбухание будет присутствовать. Может развиться воспаление. Образуется рубец. Область не чешется, не беспокоит малыша. Не следует снимать корочки, удалят жидкое содержимое, закрывать повязкой.
Какая прививка вызывает шрам
Шов или рубец оставляют всего 2 вакцины. Одна из них уже не применяется, так как считается, что это заболевание считается уничтоженным.
Вакцины, после которых возможно образования шрама:
- Оспа – последние эпизоды вакцинации от этого заболевания проводились в конце 70 гг. прошлого века. В течение 50 лет не зафиксировано ни 1 вспышки опасной инфекции, выкашивающей в прошлом города и государства. У представителей старшего поколения на плече 2 шрама. Один из них – от прививки от оспы.
- БЦЖ – предохраняет от туберкулеза новорожденных малышей. В 70 странах является обязательной, проводится в роддоме. Ревакцинация возможна в возрасте 12 лет. После заживления пустулы остается шрам. На начальных этапах он может быть красного цвета, постепенно синеет и становится практически незаметным.
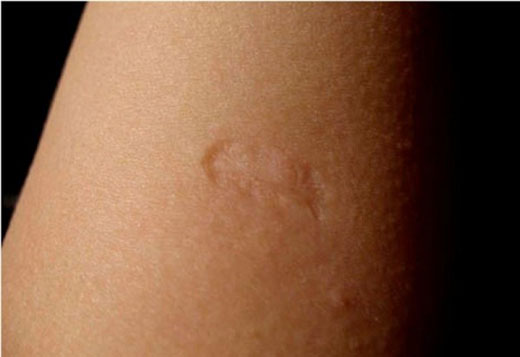
Можно ли избежать образования
Образование рубцовой ткани – реакция кожи на действие ингредиентов вакцины. Избежать его появления можно в 2 случаях:
- Не делать прививку, но рискуете здоровьем малыша. Человек может быть носителем туберкулезной палочки, активно ее распространять, и не иметь внешних проявлений заболевания.
- Прививка сделана с нарушением правил введения препарата. Если препарат введен в мышечную ткань, в течение 4–6 недель развивается абсцесс. Это сопровождается воспалительным процессом, зудом, повышением температуры. Если на коже следы введения вакцины отсутствуют, а под кожей прощупывается болезненное уплотнение, то следует обратиться к хирургу и удалить новообразование.
Определенную роль играют особенности кожного покрова. Если дерма не склонна к образованию рубцовой ткани, шов будет небольшой, незаметный. Чем больше кожа склонна к рубцеванию, тем объемней шрам.
Как убрать шрам от прививки
Наличие шрама не мешает ребенку расти и нормально развиваться. Родители должны четко понимать, что до полного заживления пустулу трогать запрещено.
Удаляют рубцовую ткань только у взрослых. Используются следующие методики:
- Химические пилинги – с применением агрессивных салициловой, гликолевой, трихлоуксусных кислот. Для коррекции шрама потребуется несколько процедур.
- Механическая шлифовка – верхний слой кожи убирают при помощи насадок с мельчайшим алмазным напылением. Это позволяет выровнять рубец, сделать его практически незаметным.
- Шлифовка лазером – устранение шва проводится с поверхности кожи и в ее слоях. Процедура активизирует рост здорового эпителия на месте рубца.
- Фенольный пилинг – процедура осуществляется агрессивными веществами. Она болезненная, но эффективная.
Одним из вариантов маскировки шва от БЦЖ является нанесение татуировки.
Запрещено проводить манипуляции в следующих случаях:
- возраст до 18 лет;
- беременность;
- лактация;
- склонность к образованию келоидов;
- индивидуальная непереносимость компонентов пилингов;
- онкологические заболевания в анамнезе;
- любые патологии кожных покровов – экземы, дерматиты.
След от БЦЖ не мешает жить и работать. Причина отказа от прививки – возможное образование шрама – доктором не принимается.
Вакцина поможет вам оградить малыша от туберкулеза. Это крайне опасное заболевание. И ваш ребенок имеет конституционное право им не заболеть.
[youtube.player]
Лечение кори входит в круг важнейших задач нашей клиники, ведь это острое инфекционное вирусное заболевание, которое чревато летальным исходом. Согласно статистике, корь – одна из основных причин детской смертности во всем мире, в 2011 году из-за нее умерло 158 000 человек, причем большая часть – дети до 5 лет.
Симптоматика
В первые дни, вплоть до четырех недель, болезнь проходит бессимптомно. Это инкубационный период. После него появляются симптомы, похожие на ОРЗ:
- Высокая температура вплоть до 40,5° С,
- Навязчивый сухой кашель,
- Слабость,
- Раздражительность и вялость,
- Сиплость голоса,
- Снижение аппетита вплоть до полного отказа от еды,
- Головная боль,
- Ухудшение сна.
- Конъюнктивит (воспаление оболочки глаза),
- Слезотечение,
- Светобоязнь,
- Красные пятна на небе,
- Хрипы, одышка.
На второй день болезни появляется важный признак – пятна Бельского-Филатова-Коплика. Это мелкие белесые высыпания с красной каймой на внутренних сторонах щек. На 4-5 день появляется коревая сыпь на лице, за ушами, на шее, туловище, разгибательных поверхностях ног и рук, в том числе пальцах.
Корь, симптомы и лечение которой должен выявлять и назначать только врач, бывает и у взрослых. В этом случае проявление те же, но гораздо тяжелее.
Диагностика кори проводится на основании осмотра больного и данных лабораторного и вирусологического исследования. В качестве последних используются:
- Общий анализ крови,
- Общий анализ мочи,
- Серологическое исследование,
- Рентген грудной клетки,
- Электроэнцефалография (если есть осложнения со стороны нервной системы),
- Выделение вируса из крови и отделяемого ликвора (спинномозговой жидкости) или зева.
Лечение
Препаратов для специфического лечения до сих пор не разработано, поэтому оно в основном симптоматическое. Обычно лечение кори у детей и взрослых проводят на дому, причем огромное значение имеет то, насколько хорошо организованы гигиенические условия содержания больного, уход за ним и ограничение контакта со здоровыми людьми.
В течение всего лихорадочного периода рекомендован строгий постельный режим, кровать при этом нужно установить головой к окну, чтобы свет не раздражал глаза. Комнату нужно как можно чаще проветривать.
Чтобы снять кожный зуд и боль, рекомендуется каждый день ополаскивать тело и умываться лечебным раствором, включающим синтетический танин. Также должен обеспечиваться качественный туалет видимых слизистых оболочек, рот нужно часто полоскать.
Назначается особая диета. Она должна быть полноценной, легкоусвояемой, преимущественно молочно-растительной. Пища должна быть жидкая или полужидкая. Нужно пить много жидкости, это могут быть фруктовые соки.
Что касается лекарств, то назначаются отхаркивающие, муколитические препараты, противовоспалительные аэрозоли для лечения воспаления дыхательных путей. В обязательном порядке назначается также комплекс витаминов, десенсибилизирующие средства, а также витаминные капли в глаза и промывание рта и глаз 2% содовым раствором или раствором ромашки.
Критериями правильности лечения выступают стабилизация состояния на 5-й день от начала высыпаний и отсутствие осложнений.
К их числу относится следующее:
- Ларингит,
- Круп (стеноз гортани),
- Трахеобронхит,
- Отит,
- Первичная коревая пневмония,
- Вторичная бактериальная пневмония,
- Коревой энцефалит,
- Гепатит,
- Лимфаденит,
- Мезентериальный лимфаденит,
- Подострый склерозирующий панэнцейфалит (редко).
При своевременной диагностике и правильном лечении появление таких осложнений маловероятно. Особенно важно строго соблюдать лечение при ослабленном организме, а также если заболел младенец.
Главной мерой остается всеобщая вакцинация, причем чтобы иммунитет выработался, рекомендуется две дозы вакцины. Известно, что защитное действие вакцины длится в течение многих лет. Врачи также говорят, что вакцинация может помочь и при введении в течение нескольких дней после заражения.
Если вас настигла корь, клиника лечение окажет не только своевременное, но и качественное. Обращайтесь по адресу: г. Москва, ЦАО, м. Бауманская, Большой Демидовский пер., 17/1.
1. Чем отличается корь от коревой краснухи?
Ответ: Краснуха начинается не так резко, при ней температура повышается не выше 38 С либо не повышается вовсе. Больной обычно чувствует себя хорошо. Главный признак краснухи – увеличение шейных и затылочных лимфоузлов, что проявляется за неделю до появления сыпи. В отличие от кори, последняя может покрыть все тело всего за несколько часов. Чаще всего она появляется на ягодицах, спине, пояснице, разгибательных поверхностях рук и ног.
2. Вакцина защищает от кори на 100%?
Ответ: Уровень защиты вакцины от вируса – 96-98%.
3. Если мать переболела корью, сохраняется ли у ее ребенка иммунитет?
Ответ: В этом случае иммунитет будет у ребенка до 3-месячного возраста. Именно столько времени сохраняется материнская защита. После этого малыша нужно будет привить, чтобы у него выработался собственный иммунитет.
4. Остаются ли шрамы после сыпи?
Ответ: В течение двух недель после того, как сыпь прошла, на коже могут оставаться коричневые следы, но появление рубцов или шрамов маловероятно.
[youtube.player]
БЦЖ – это калька с французского BCG - Bacillus Calmette-Gurin. В русском переводе звучит как Бацилла Кальмета - Герена. Именно эти два французских ученых создали в 1919 году вакцину против туберкулеза. Она приготовлена из штамма ослабленной живой коровьей туберкулезной палочки, которая практически утратила вирулентность (заразность) для человека, так как специально выращивалась в искусственной среде. За создание этой живой вакцины ученые получили Нобелевскую премию.
Манту - это не прививка, это аллергопроба, которая проводится с использованием туберкулина, представляющего собой смесь антигенов, преимущественно белкового происхождения, которые получают после обезвреживания микобактерий туберкулеза. Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции)
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия. После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была в введена в 1960–1961 годах.
Натуральная или чёрная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжёлым течением.
В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена. Прививка от оспы провоцирует влзникновения шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра.
Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унёс жизнь 40-летней Дженет Паркер, медицинского фотографа.
Столбняк – это очень тяжёлая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших. Болезнь относят к инфекционным, ее возбудитель - палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее её споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле. Благодаря такой распространённости столбняк имеет высокую степень опасности.
Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу.
Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга.
Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек. Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Как правило, вакцину против вируса гепатита B вводят новорождённым и взрослым по схеме двух, трех или четырёх доз. Минимального возраста для прививки не существует. Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем четыре месяца после первой. В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
[youtube.player]Отвечаем
Хотя в России проводится противокоревая вакцинация, эта опасная болезнь все же встречается. Поговорим об этом подробно.
Корь – это заразное заболевание, которым болеют не только дети, но также взрослые люди.
Причины болезни
Эта инфекционная болезнь вызывается коревым вирусом. Специалисты оценивают вероятность заражения при встрече с больным корью человека, не имеющего прививки, близкой к 100%.

Симптомы недуга
Вирус кори попадает в дыхательные пути и здесь размножается в тканях эпителия. Затем он разносится кровеносной системой по всему организму и размножается. Он обнаруживается в слизистых оболочках конъюнктивы глаз, ротовой полости, бронхов, трахеи. А также он размножается в кожных покровах, миндалинах, лимфатических узлах, вилочковой железе, моче, селезенке, головном мозге. В последнем случае развивается специфический коревой энцефалит.
Инкубационный период
- Его продолжительность – 9–11 суток, но может составить от 15 до 21 суток и более, если с целью профилактики был введен иммуноглобулин.
- С 5–6 суток отмечается появление небольшого насморка, кашля, невысокой субфебрильной температуры по вечерам, гиперемированная конъюнктива и отеки нижнего века. У ребенка также снижается масса тела.
Корь. Причины заболевания и методы лечения (видео)
Течение болезни
- Температура высокая – до 38–39°С
- Больной чувствует недомогание, снижается аппетит
- Насморк усиливается
- Больного мучает грубый кашель
- Покраснение конъюнктивы глаз резко выражено
- На слизистой щек возникают специфические пятна. Они похожи на манную крупу
- Позже вместо них возникает характерная сыпь на слизистых оболочках неба
- Особенностью кори является этапность высыпаний. Они появляются на шее, лице в 1-й день. На следующий день – на руках, туловище, бедрах. Затем сыпью покрываются стопы, голени, но на лице сыпь бледнеет. Отмечаются макулопапулезные инфильтрованные высыпания на коже размером до 2 см
- Резко выражен конъюнктивит, часто с гнойным отделяемым
- Отмечается увеличение периферических лифатических узлов
- У некоторых пациентов может возникнуть боль в животе и диарея. Это может произойти в случае присоединения ротавирусной инфекции, других патогенных агентов (лямблий, кампилобактер)
- Вирусы в крови обычно не обнаруживаются на 4-й день, но с этого времени появляются противокоревые антитела
- На 3–4 день происходит понижение температуры тела
- Но затем температура тела снова повышается до высоких показателей, когда появляется коревая сыпь
- У больного развивается общая интоксикация и двухволновая лихорадка. Вторая волна в конце инкубационного периода вирусемии (присутствия вирусов в крови) является более напряженной
- Поражаются конъюнктивы глаза и верхние отделы дыхательного тракта
- Разрушенные хромосомы можно обнаружить в лейкоцитах
- Может происходить некроз дыхательных путей

Возможные осложнения
- Конъюнктивит является проявлением кори. Но в некоторых случаях поражается не только конъюнктива, но и роговица. Поэтому развивается грозное осложнение кератоконъюнктивит, который несет риск появления слепоты.
- Может развиться бронхит, ложный круп, вирусно-бактериальная пневмония.
- Более редких случаях возможно возникновение гепатита, миокардита, гломерулонефрита.
- Менингоэнцефалит, энцефалит является тяжелым осложнением.
После перенесенной болезни следов на коже не остается. В организме вырабатывает противокоревой иммунитет. Повторно человек заболевает крайне редко.
[youtube.player]Корь — одно из самых опасных инфекционных заболеваний. Ни один другой вирус не может распространяться так быстро: его контагиозность, или свойство передаваться от больных людей здоровым при непосредственном контакте, приближается к 100%.
До 1963 года корь была главной причиной смерти детей во всем мире. Однако после введения противокоревой вакцины это заболевание практически истребили во всех развитых странах. К 2000 году благодаря широкому распространению вакцинации в развитых странах вирус был уничтожен. Людей иммунизировали, и вспышки болезни стали редкими, а случаи смерти от кори — единичными. Тем не менее в мире по-прежнему существуют серьезные очаги болезни, особенно в странах с низким уровнем жизни.

В последнее время в США, Канаде, по всей Европе, а также в России произошел всплеск заболевания, потому что слишком много людей отказываются от вакцинации. В первой половине 2018 года в Европе зарегистрирована 41 000 случаев кори, это рекордный уровень с момента введения вакцинации, пишет Vox. И сегодня, отказываясь от вакцинации, мы рискуем заболеть опасным вирусом, который легко предотвратить с помощью обычной прививки.
Как происходят вспышки кори
Как переносится болезнь
Корь — инфекционное заболевание, которое чаще всего поражает детей. После инкубационного периода от 10 до 12 дней корь переходит в жар, кашель, заложенность носа и слезящиеся глаза. Человек испытывает потерю аппетита и недомогание. Через несколько дней после начальных симптомов по всему телу распространяется сыпь, начиная с лица и шеи и опускаясь вниз. Высыпания обычно длятся от трех до пяти дней, а затем исчезают.
В неосложненных случаях люди, заболевшие корью, начинают выздоравливать, как только появляется сыпь, и возвращаются к нормальной жизни примерно через две-три недели. У 40% пациентов выявляются осложнения от вируса. Обычно они встречаются у детей до пяти лет и взрослых с ослабленным иммунитетом.
Наиболее распространенным осложнением болезни является пневмония, которая становится причиной большинства смертей, связанных с корью. Реже она приводит к слепоте, крупу, язвам во рту, ушным инфекциям или тяжелой диарее. У некоторых детей развивается энцефалит (отек мозга), который может привести к судорогам, потере слуха и нарушениям интеллекта. Однако осложнения чаще всего возникают у людей, чья иммунная система уже ослаблена из-за возраста, ранее перенесенных заболеваний или плохого питания.
По данным Центра по контролю и профилактике заболеваний (CDC), один из 20 детей с корью заболевает пневмонией, у одного из 1000 развивается энцефалит, один или двое из 1000 детей умирают.
Как выглядит сыпь
Сыпь при кори появляется в виде плоских красных пятен или небольших выпуклостей на покрасневшей коже. Обычно она начинается на лице у линии роста волос и опускается вниз по шее, туловищу, рукам, ногам и ступням.
Безопасна ли вакцина против кори
Корь предотвращается при помощи прививки. Врачи рекомендуют детям две вакцинации: в возрасте от 12 до 15 месяцев и в возрасте от 4 до 6 лет. Иммунитет от вакцины длится десятилетиями, но во взрослом возрасте необходимо уточнить у врача необходимость повторной вакцинации.
Вакцина от кори безопасна и очень эффективна. Она содержит версию вируса, которая заставляет иммунную систему вырабатывать антитела. Если вы заразитесь корью, эти антитела защитят вас от болезни.
Побочные эффекты от вакцины выявляются редко. Например, согласно данным CDC, у одного из шести человек после прививки повышается температура, у одного из 20 — легкая сыпь. Более серьезных проблем практически не существует: аллергические реакции возникают менее чем в одном случае из миллиона. Глухота, длительные припадки и нарушения в работе головного мозга настолько редки, что трудно сказать, вызваны ли они вакциной. Поэтому преимущества вакцины — защита детей и общества, где они живут, — значительно превышают вред.
Насколько легко заболеть корью
Корь — одна из самых заразных болезней в мире. Вирус распространяется при кашле или чихании. Если вы не привиты, заболеть корью очень легко. Один человек с корью может заразить от 12 до 18 невакцинированных людей. Для сравнения: при лихорадке Эбола один случай заражения обычно приводит к двум другим, при ВИЧ и ОРВИ один случай приводит к четырем.
Корь — переносимый по воздуху вирус. Он передается воздушно-капельным путем из носа, рта или горла инфицированного человека, обычно через кашель или чихание. Мелкие частицы слюны человека, больного корью, остаются в воздухе длительное время после того, как он покинул комнату, а вирус может жить до двух часов.
Больше всего ВОЗ беспокоит тот факт, что вирус кори может распространиться на человека за четыре дня до появления сыпи. Поэтому люди с вирусом начинают заражать других еще до того, как узнают, что у них корь. А заразными они перестают быть примерно через четыре дня после появления сыпи.
В исключительно редких случаях, даже если вы привиты, все равно можно заболеть корью. Менее чем у 5% вакцинированных людей иммунная система не срабатывает должным образом. Одна прививка вместо рекомендованных двух также увеличивает шансы людей заболеть корью, если они заразятся.
Есть ли лечение от кори

К сожалению, нет. Врачи могут помочь пациентам избежать более серьезных осложнений, таких как слепота или пневмония. При этом важно следить за тем, чтобы у пациента было хорошее питание и достаточное количество жидкости.
При глазных и ушных инфекциях, которые могут возникнуть, врачи назначают антибиотики. А поскольку корь снижает уровень витамина А, врачи обычно прописывают соответствующие витаминные добавки.
Искоренят ли когда-нибудь болезнь
Теоретически корь можно стереть с лица земли. Этот вирус входит в число болезней, которые можно искоренить полностью. Врачи используют эффективную и довольно безопасную вакцину, а для выявления заболевания существуют легкодоступные и точные диагностические тесты.
В 2017 году 85% детей до года во всем мире сделали первую прививку против кори. Для сравнения: по данным Всемирной организации здравоохранения, в 2000 году этот показатель составил 72%. Но этого недостаточно для полного уничтожения вируса. Большинство сегодняшних вспышек происходит в бедных странах, особенно в Африке и Азии, однако корь может появиться где угодно, пока в мире достаточно невакцинированных людей.
Как защитить себя от вируса
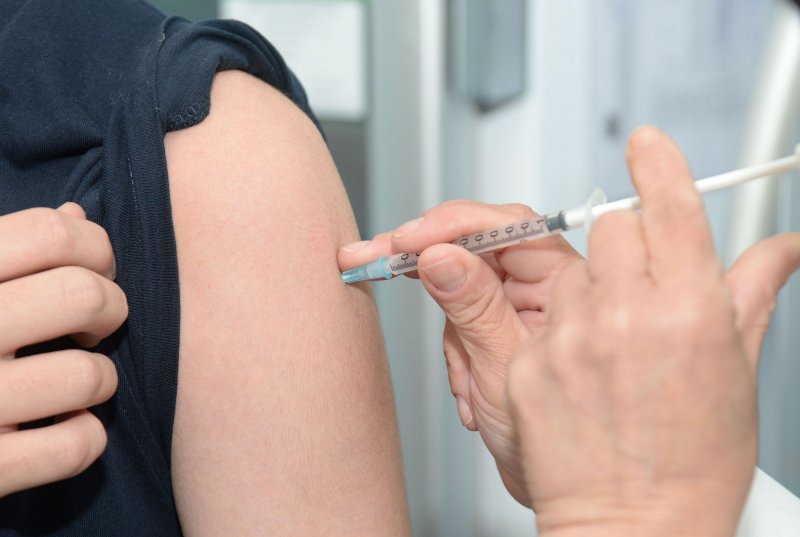
Чтобы не заразиться корью, достаточно вакцинировать своих детей, а самому пройти ревакцинации во взрослом возрасте. Для этого нужно записаться в поликлинику на прием к участковому врачу (например, через ЕМИАС) и получить у него направление на прививку от кори. Вакцинация проводится в процедурном кабинете поликлиники.
Чтобы проверить, есть ли у вас иммунитет к кори, необходимо сделать анализ на соответствующие антитела — anti-Measles virus IgG. В частных лабораториях он стоит от 750 до 1000 рублей. Стоимость вакцины от кори в частных медицинских клиниках составляет около 1000 рублей.
Прививку от кори взрослые и дети могут сделать бесплатно в любой муниципальной поликлинике по полису ОМС. При этом важно помнить, что прививку делают абсолютно здоровым людям. Исключения также составляют беременные женщины. А если вы только планируете беременность, то после прививки нужно подождать три месяца.
[youtube.player]Корь, это вирусное заболевание, которое обычно поражает детей, а инкубационный период длится не менее 2-х недель, но может и больше, если ребенок принимал, в профилактических целях, иммуноглобулин, в связи с тем, что корь опасна своим осложнениями.
Возбудителем кори, является РНК — содержащий вирус, и развивается он в определенных клетках организма ребенка, и от этого зависят симптомы заболевания, количество клеток поврежденных вирусом определяют тяжесть протекания болезни.
Еще до того как началось заболевание, в инкубационный период, ребенок начинает терять аппетит, он теряет вес, появляется кашель и насморк, повышается температура, глаза становятся красными. Обычно, вирус кори поражает клетки кишечника, центральной нервной системы и клетки дыхательной системы, а вирусы кори передаются воздушно-капельным путем, то в первую очередь поражаются дыхательные пути и при кашле человек также распространяет заболевание.
Тем не мене вирус кори очень не устойчив к воздействию внешней среды, но тем не мене, он в течение 2-х часов, может, находится во внешней среде, и быть патогенным, но под действием солнечных лучей он очень быстро гибнет.
Однако больной корью человек, даже до появления первых признаков за 2-3 дня, уже заражает других детей и продолжает быть источником заразы в течение остального периода, вплоть до выздоравливания.
Болеют корью, практически все дети, но если они не переболели в детстве, а заражаются корью во взрослой жизни, то будут переносить это заболевание, очень тяжело и к этому вопросу мы еще вернемся. При рождении ребенка, мать уже переболела корью и при этом она кормит младенца грудью, то ему передается иммунитет матери и до года ребенок не заболеет, а затем, переболевший ребенок, приобретает иммунитет к этому заболеванию, на всю жизнь.
Осложенения после кори
Основным признаком кори, являются красные мелкие пятна на теле больного, которые появляются на слизистой оболочке твердого и мягкого неба, а также пятна, и они напоминают мелкие отруби или манную крупу на слизистой оболочке губ и щек.
Коревая сыпь, является признаком размножения вируса в коже больного, сыпь при этом сначала маленькая яркая, обильная, которая начинает сливаться и покрывает всю поверхность кожи ребенка. Высыпания появляются постепенно в несколько этапов, примерно в течение 3-х дней, что и дает основные, характерные признаки для кори.
Сами высыпания появляются на лице и шее, а уже на следующий день на всем туловище, бедрах, руках, стопах и голенях, и они располагаются очень густо, и начинают сливаться и при этом образуют фигуры с неровными краями.
Еще типичными признаками кори, является конъюнктивит, который обычно принимает гнойный характер, и при этом отмечается склеивание ресниц по утрам и происходят гнойные отделения, а наслоение гнойной инфекции может вызвать воспаление легких. А при тяжелых поражениях может произойти поражение нервной системы, но такие явления встречаются крайне редко.
После 4-х дней, сыпь начинает бледнеть в том же порядке, что и при появлении, но после нее остается потемнение кожи и шелушение, и затем температура тела спадает и больной выздоравливает. Основным лечением кори является постельный режим и уход за больным, и постель должна располагаться к окну так, чтобы свет не раздражал слизистую глаз больного.
В основном больному вводят противокоревой иммуноглобулин, но эффективен только в скрытый период, а при развитии болезни, он не дают эффекта. Больному постоянно следует давать обильное питье, морсы, соки, отхаркивающие препараты, витаминосодержащие продукты, а конъюнктивный мешок закапывают 20% раствор сульфацил-натрия.
В настоящее время, корью болеют очень редко, в связи с активными прививками, которые проводят в детском возрасте, но если человек не был привит и не переболел в детстве, то у него не выработался противокоревой иммунитет, поэтому он может заболеть и в зрелом возрасте, и после этого корь опасна своими осложнениями. Также как и у детей, у взрослых, заболевание протекает циклично, и инкубационный период длится до 12 дней, а первые симптомы похожи на начальную стадию катарального периода, также появляется температура до 39 градусов, конъюнктивит со слезотечением и появляется светобоязнь, одутловатость лица и пятна.
Корь у взрослых может появиться, если он были привиты, но утратили иммунитет, и у них может наблюдаться митигированная корь, которая проявляется в виде катаральных расстройств и пятен, при нормальной температуре, и сыпь при этом не обильная и неяркая, а после болезни, корь опасна своими осложнениями.
Геморрагическая форма кори отличается тяжелой формой интоксикации и моет сопровождаться геморрагическим диатезом, множественными кровоизлияниями слизистой оболочки, кожи, кровавым стулом, но такая форма может закончиться смертью или осложнениями. Эта форма также характеризуется токсикозом, гипертермией, менингоэнцефалитическими явлениями и острой сердечной недостаточностью. Особенно часто у взрослых бывают осложнения после кори, это пневмония, отиты, синуситы, евстахеиты, пиелонефриты, кератиты, ангины, и такие явления бывают во время пирментации, но особенно часто бывают такие осложнения, как серозный менингит и менинго – энцефалит.
В этот же период появляются рвота, головная боль, спутанность и расстройство сознания, двигательные возбуждение и менингеальные симптомы.
[youtube.player]Читайте также:


